адаптация новорожденного к внеутробной жизни
транзиторные состояния новорожденных
Транзиторные состояния новорожденных.
Адаптация в период новорождённости — совокупность реакций организмов матери и ребёнка, направленных на поддержание физиологических констант. Переход к постнатальной жизни сопровождает множество изменений физиологических, биохимических, иммунологических и гормональных функций. Состояния, отражающие процесс адаптации к новым условиям жизни, называют переходными (пограничными, транзиторными, физиологическими). Пограничными эти состояния называют потому, что они возникают на границе двух периодов жизни (внутриутробного и внеутробного) и при определённых условиях могут приобретать патологические черты, приводя к заболеванию. Переход из одного состояния в другое достаточно сложен. Пограничные состояния развиваются не у каждого ребёнка, но знание их клинических и параклинических проявлений, лабораторных эквивалентов чрезвычайно важно для врача. Наиболее изученные переходные состояния новорождённых:
• транзиторная гипервентиляция и особенности акта дыхания в раннем неонатальном периоде;
• транзиторная гиперфункция желёз внутренней секреции;
• транзиторная потеря первоначальной массы тела;
• транзиторное нарушение теплового баланса;
• транзиторные изменения кожных покровов;
• транзиторный катар кишечника и дисбактериоз;
• транзиторные особенности метаболизма;
• транзиторные особенности раннего неонатального гемостаза и гемопоэза;
• пограничные состояния новорождённых, связанные с функцией почек.
1.Транзиторное тахипноэ
Первое дыхательное движение происходит по типу гаспс, характеризуется глубоким вдохом, затруднённым выдохом (инспираторная «вспышка») и наблюдается у здоровых доношенных детей в первые 3 ч жизни. Транзиторное тахипноэ нередко возникает у доношенных детей, родившихся в результате кесарева сечения, вследствие задержки резорбции фетальной жидкости в лёгких. Приступы апноэ недоношенных могут иметь место у ребёнка с низкой массой тела при рождении. Этот вид расстройства дыхания в ряде случаев служит симптомом неонатальной патологии (сепсиса, гипогликемии,
внутричерепного кровоизлияния и др.) и требует проведения дополнительного обследования.
2.Транзиторное кровообращение.
Внутриутробно функционируют три шунта, облегчающие венозный возврат к плаценте, — венозный поток и два право-левых шунта, уменьшающие ток крови через лёгкие (овальное окно и артериальный проток). У плода кровь оксигенируется в плаценте, возвращается к плоду через пупочную вену, впадающую в воротную вену печени.
С первыми вдохами по времени совпадают глубокие изменения кровообращения новорождённого. Как только
устанавливается лёгочный кровоток, возрастает венозный возврат из лёгких, поднимается давление в левом предсердии.
3. Транзиторный гипотиреоз.
Транзиторный гипотиреоз встречается у недоношенных детей, у детей с респираторным синдромом, сепсисом, гипотрофией, инфекционных заболеваниях и у детей от матерей с заболеванием щитовидной железы. Клинические симптомы транзиторного гипотиреоза неспецифичны: вялость, малоподвижность, гипотермия, мраморность кожи, затянувшаяся желтуха, плохой аппетит и низкая прибавка массы тела. Транзиторные нарушения функции щитовидной железы могут продолжаться от несколько дней до несколько месяцев.
Заместительную терапию тиреоидными гормонами проводят так же, как и при ВГ, но обычно к 3-месячному возрасту обнаруживаются признаки гипертиреоза (беспокойство, нарушение сна, тахикардия, потливость, учащение стула, отсутствие прибавки массы тела), сохраняющиеся при снижении дозы тиреоидных препаратов. Уровень ТТГ в крови на фоне лечения — низкий и не повышается при снижении дозы тироксина и отмене лечения. Коррекция дозы тиреоидных гормонов и их отмена должны проводиться под контролем содержания ТТГ и Т4 в крови. Если оно не изменяется, лечение, хотя бы минимальными дозами тиреоидных гормонов, следует продолжать до 1—2 лет с последующим (через 2—3 мес. после отмены) гормональным обследованием.
Происходит у 2/3 новорождённых (чаще у девочек, редко у недоношенных). Развитие состояния связано с реакцией организма новорождённого на освобождение от материнских эстрогенов.
Нагрубание молочных желёз начинается с 3-4-го дня жизни. Степень нагрубания возрастает к 8-10-му дню жизни, затем стихает. Воспалительных изменений на коже нет, но возможна лёгкая гиперемия. Специального лечения не нужно, но при выраженном нагрубании и отделяемом из желёз бело-молочного цвета требуется обычный туалет, стерильное бельё, сухое тепло в виде тёплой стерильной повязки.
Десквамативный вулъвовагинит — обильное слизистое отделяемое серовато-белкового цвета из половой щели у девочек в первые 3 дня жизни, которое постепенно исчезает. Необходимы обычные гигиенические процедуры (подмывание, туалет).
Кровотечение из влагалища (метроррагия) возникает чаще на 4-7-й день жизни девочек, продолжается 1-2 дня. Объём кровотечения — до 1 мл. Специального лечения состояние не требует.
Милиа (mittia, comedones neonatorum) — бело-жёлтые узелки размером до 2 мм, расположенные на крыльях носа, переносице, в области подбородка, лба. Образования представляют собой сальные железы с выделением секрета и закупоркой выводных протоков. Специального лечения не требуют. Если возникают признаки лёгкого воспаления вокруг узелков, необходимо обрабатывать кожу 0,5% раствором калия перманганата.
Транзиторная потеря первоначальной массы тела происходит у всех новорождённых в первые дни жизни и достигает максимальных значений к 3-4-му дню жизни. Максимальная убыль первоначальной массы тела у здоровых новорождённых обычно не превышает 6% (допустимы колебания в пределах 3-10%). Потеря массы тела более 10% у доношенного ребёнка свидетельствует о заболевании или о нарушении ухода за ним. У детей с низкой массой тела при рождении физиологическая убыль массы тела может достигать 14-15%. Убыль массы тела связана с отрицательным водным балансом, катаболической направленностью обмена веществ, потерей воды через кожу, лёгкие и с мочой. Восстановление массы тела у здоровых доношенных новорождённых обычно происходит к 6-8-му дню жизни, у недоношенных — в течение 2-3 нед. Дети, родившиеся с большой массой тела, также медленнее восстанавливают первоначальную массу.
Транзиторное нарушение теплового баланса возможно у новорождённых вследствие несовершенства процессов теплорегуляции, повышения или понижения температуры окружающей среды, неадекватной адаптации новорождённого. Особенность процесса теплорегуляции у новорождённых — высокая теплоотдача по отношению к теплопродукции.
Транзиторная гипертермия возникает обычно на 3-5-й день жизни. Температура тела может подняться до 38,5-39 °С. Способствует этому обезвоживание тела ребёнка, нарушения режима, перегревание (температура воздуха в палате для здоровых доношенных новорождённых выше 24 °С). Терапевтическая тактика сводится к физическому охлаждению ребёнка, назначению дополнительного питья в виде 5% раствора глюкозы в объёме 50-100 мл.
Транзиторная гипотермия чаще возникает у недоношенных детей, в связи с ещё большей незрелостью процессов терморегуляции по сравнению с доношенными новорожденными. В связи с этим очень важно создание для новорождённого комфортного теплового режима(использование лучистого тепла).
Транзиторные изменения кожных покровов происходят почти у всех новорождённых 1-й недели жизни.
Простая эритема или физиологический катар — реактивная краснота кожи после удаления первородной смазки, первого купания. Эритема усиливается на 2-е сутки, исчезает к концу 1-й недели жизни (у недоношенных детей — через 2-3 нед).
Физиологическое шелушение кожных покровов бывает крупнопластинчатым, метким или отрубевидным, возникает на 3-5-й день жизни у детей после простой эритемы. Обильное шелушение происходит у переношенных детей. Лечение не нужно, шелушение проходит самостоятельно.
Родовая опухоль — отёк предлежащей части вследствие венозной гиперемии, самостоятельно исчезающий в течение 1-2 дней. Иногда на месте родовой опухоли остаются мелкоточечные кровоизлияния (петехии), которые также исчезают самостоятельно.
Токсическая эритема возникает у многих новорождённых с 1-3-го дня жизни. На коже возникают эритематозные пятна или папулы на фоне эритемы. Эти высыпания обычно локализованы на лице, туловище и конечностях; исчезают уже через неделю. Состояние детей не нарушено. Лечения не требуется.
8.Транзиторная гипербилирубинемия.
Транзиторное повышение концентрации билирубина в крови после рождения связано с высокой скоростью образования билирубина за счёт физиологической полицитемии, малым сроком жизни эритроцитов, содержащих HbF, катаболической направленностью обмена веществ, снижением функциональной способности печени к выведению билирубина, повышенным повторным поступлением свободного билирубина (СБ) из кишечника в кровь.
Транзиторная гипербилирубинемия возникает у всех новорождённых в первые 3-4 дня жизни, достигая максимума на 5-6 сутки. У половины доношенных и большинства недоношенных детей состояние сопровождает физиологическая желтуха. При физиологической желтухе общий билирубин крови повышен за счёт непрямой фракции, в клиническом анализе крови отмечают нормальные значения гемоглобина, эритроцитов, ретикулоцитов.
9.Транзиторный катар кишечника.
Транзиторный катар кишечника (физиологическая диспепсия новорождённых, переходный катар кишечника) и транзиторный дисбактериоз — переходные состояния, развивающиеся у всех новорождённых. В момент рождения кожу и слизистые оболочки заселяет флора родовых путей матери. Дальнейшие источники инфицирования — руки персонала, воздух, предметы ухода, молоко матери. Выделяют следующие фазы бактериального заселения кишечника новорождённых:
• I фаза (10-20 ч после рождения) — асептическая;
• II фаза (3-5-й день жизни) — фаза нарастающего инфицирования, происходит заселение кишечника бифидобактериями, кокками, грибами и др.;
• III фаза (конец 1-Й-2-Я неделя внеутробной жизни) — стадия трансформации, вытеснения других бактерий бифидофлорой, которая становится основой микробного пейзажа.
Молоко матери — ранний поставщик бифидофлоры, поэтому раннее прикладывание к груди матери защищает кишечник ребёнка от обильного заселения патогенной флорой. Расстройство стула наблюдается практически у всех новорождённых в середине 1-й недели жизни. Первородный кал (меконий) стерилен. На 3-й день появляется переходный стул с комочками, слизью, водянистым пятном на пелёнке. На 5-6-е сутки жизни стул кашицеобразный, жёлтый. Транзиторный дисбактериоз — физиологическое явление, но при несоблюдении санитарно-эпидемического режима, ИВ или дефектах ухода дисбактериоз может стать основой для присоединения вторичной инфекции.
10.Транзиторные особенности обмена веществ.
Катаболическая направленность обмена — переходное состояние, характерное для новорождённых первых 3 дней жизни, когда энергетическая ценность высосанного молока не покрывает даже потребности основного обмена.
Катаболизму первых дней жизни способствует избыток глюкокортикоидов.
Гипогликемия — состояние, часто возникающее в период новорождённое™ (у 8-11% новорождённых). Критерием неонатальной гипогликемии принято считать содержание глюкозы в крови 2,2 ммоль/л и ниже. Минимальных значений уровень глюкозы в крови достигает на 3-4-е сутки жизни.
Транзиторный ацидоз — пограничное состояние, характерное для всех детей в родах. У здорового новорождённого ацидоз в первые дни жизни обычно компенсирован (рН 7,36), хотя дефицит оснований может достигать 6 ммоль/л. Критический порог дефицита оснований, при котором возможны серьёзные поражения ЦНС у новорождённых, составляет 14 ммоль/л.
Транзиторная гипокалъциемия и гипомагниемия — пограничные состояния, развивающиеся редко, тогда как снижение уровня кальция и магния в крови в первые 2 суток возможно у многих детей. К концу 1-х суток жизни концентрация кальция падает до 2,2-2,25 ммоль/л, магния — до 0,66-0,75 ммоль/л. Нормальные значения для всех возрастных групп: содержание общего кальция — 2,1-2,7 ммоль/л, ионизированного — 1,17-1,29 ммоль/л. К концу раннего неонатального периода нормализуется содержание кальция и магния в крови. Транзиторная гипокальциемия и гипомагниемия обусловлена функциональным гипопаратиреоидизмом в раннем неонатальном периоде.
11.Транзиторные состояния, связанные с нарушением функции почек.
Особенности адаптации новорожденных к окружающему миру
Состояния, которые отражают процесс приспособления малыша к внеутробной жизни, называются переходными (транзиторными, физиологическими или пограничными). Они являются физиологичными для новорожденных, но при определенных условиях (дефекты ухода, вскармливания, различные заболевания) могут становиться патологическими, т.е. предрасполагать к заболеваниям.
Чаще всего мы встречаем у новорожденных детей следующие состояния:
Транзиторная потеря первоначальной массы тела
Отмечается у всех новорожденных, обусловлена потерей жидкости из-за дефицита грудного молока, потерей жидкости с мочой, меконием. Максимальная убыль массы тела отмечается к 3-4 дню жизни. Восстановление первоначальной массы тела у большинства детей происходит к 6-7 дню. Для предупреждения значительной потери массы тела в ранние сутки мы рекомендуем более частые прикладывания ребенка к груди, допаивание его кипяченой водой, 5% раствором глюкозы.
Транзиторное нарушение терморегуляции
В отличие от взрослых, новорожденные дети могут очень легко перегреваться и переохлаждаться. Это обусловлено несовершенством процессов терморегуляции. Транзиторное повышение температуры бывает чаще из-за перегревания ребенка, недопаивания, обезвоживания, высокой температуры в помещении. Чтобы этого избежать, мамы должны следить за температурой в палате и регулярно ее проветривать, соответствующе одевать ребенка.
Транзиторная гипотермия – понижение температуры тела. Для профилактики переохлаждения не оставляйте ребенка в мокрых пеленках, переодевайте на пеленальном столике под источником лучистого тепла.
Транзиторные изменения кожных покровов
Простая эритема – краснота кожи, возникающая после удаления первородной смазки или первого купания. Краснота становится более яркой на 2-е сутки, затем постепенно уменьшается. К концу первой недели жизни исчезает самостоятельно.
Токсическая эритема – появление красноватых пятен с серовато-желтыми уплотнениями или пузырьками в центре. Иногда эти высыпания обильны и покрывают все тело, чаще же они единичны. Состояние малыша, как правило, не нарушено, но при обильной сыпи может понадобиться дополнительное лечение. У этих новорожденных чаще других встречаются аллергические реакции, поэтому маме стоит придерживаться гипоаллергенной диеты в период грудного вскармливания. Кроме того, кожа новорожденного в период высыпания требует более тщательного ухода.
Физиологическая желтуха- встречается у 60-70% доношенных детей, проявляется на 2-3 сутки, исчезает к 7-10 дню самостоятельно. Ее появление обусловлено особенностями обмена билирубина у детей. В некоторых случаях желтуха может нарастать и становиться патологической. В этом случае может потребоваться лечение, о необходимости и методах которого Вам расскажет лечащий доктор.
Половой криз
Его проявления являются результатом действия гормонов, которые попадают в организм ребенка через плаценту и с молоком матери при грудном вскармливании. У детей с выраженным половым кризом реже бывает желтуха, менее выражена убыль первоначальной массы тела, период новорожденности протекает более гладко.
У мальчиков проявляется умеренным отеком наружных половых органов, может сохраняться 1-2 недели, проходит без лечения.
Практически у всех девочек и у половины мальчиков на 3-4 день жизни увеличиваются молочные железы. Увеличение обычно симметричное, кожа над увеличенной железой, как правило, не изменена, но иногда слегка краснеет. Лечения не требуется.
Мочекислый диатез
Часто на пеленках Вашего малыша можете обнаружить на первой неделе жизни пятна желто-кирпичного цвета. Они представляют собой отложения мочевой кислоты в виде кристаллов, которые окрашивают мочу в соответствующий цвет. Более частое прикладывание к груди, допаивание ребенка могут свести эти проявления к минимуму.
Со стороны кишечника также наблюдаются процессы адаптации
Первый стул, который Вы можете видеть у своего ребенка от темно-зеленого (оливкового) до черного цвета. Это первородный кал – меконий. Через 1-2 дня стул становится более частым, неоднородным как по консистенции ( комочки, слизь, жидкая часть), так и по окраске (участки темно-зеленого цвета чередуются с зеленоватыми, желтыми и даже беловатыми), более водянистым. Такой стул называется переходным. У деток, находящихся на грудном вскармливании, смена переходного стула на постоянный происходит быстрее, он желтого цвета, кашицеобразный, однородной консистенции. Стул у детей, находящихся на грудном вскармливании, чаще, чем у детей на искусственном или смешанном вскармливании, и может быть после каждого кормления.
ПИТАНИЕ КОРМЯЩИХ МАТЕРЕЙ
В настоящее время грудное вскармливание рассматривается как высокоэффективный способ обеспечения здоровья и развития детей грудного возраста. Грудное молоко – самое полезное для вашего ребенка, но качественный состав молока зависит, прежде всего, от питания женщины.
Питание кормящей матери должно удовлетворять ее физиологические потребности в пищевых веществах и энергии, а также возрастные потребности ребенка первых месяцев жизни. Полноценное питание кормящей женщины оказывает влияние не на количество, а на качество молока. «Есть и пить за двоих» маме не нужно. Питание кормящей матери должно быть не только разнообразным, но и обогащенным витаминами и минеральными веществами, не вызывало аллергии у матери и ребенка. Только при соблюдении этого условия грудное молоко способно обеспечить гармоничное развитие малыша.
Во время кормления грудью следует придерживаться диеты, исключающей высокоаллергенные продукты: шоколад, кофе, какао, фрукты и ягоды ярко-красного и оранжевого цвета, киви, ананасы, авокадо; бульоны мясные, рыбные, грибные, куриные; маринады, соления и острые блюда, консервы, мясные и рыбные копчености, яйца, мед, креветки; продукты, содержащие пищевые добавки. Нужно избегать острых приправ, пряностей, чеснока, лука, хрена, т.к. они могут придавать неприятный вкус молоку, и ребенок может отказаться от груди.
Разрешаются кисломолочные продукты (кефир, йогурты без фруктовых добавок); крупы (гречневая, кукурузная, овсяная, рисовая); овощи и фрукты зеленой окраски; мясо – нежирные сорта говядины, свинины, филе индейки, кролик (в отварном, тушеном виде, а также в виде паровых котлет); супы вегетарианские; хлеб пшеничный второго сорта, ржаной; напитки – чай без фруктовых добавок, компоты, морс.
Для улучшения состава рациона кормящих матерей, достаточной выработки грудного молока и оптимизации его состава могут использоваться специальные сухие молочные смеси для кормящих матерей: «Беллакт-МАМА» и «Беллакт-МАМА бифидо» (Беларусь), «Фемилак» (Россия). Они содержат легкоусвояемый животный белок, мало жира, что препятствует повышению веса женщины. Продукт содержит фолиевую кислоту, другие витамины и минеральные вещества, обогащен полиненасыщенными жирными кислотами, способствует снижению риска возникновения патологии нервной системы, развития анемии, необходим для формирования костной ткани, сетчатки глаз, мозга, сердца ребенка. Женщинам, у детей которых есть угроза развития аллергических заболеваний, либо есть пищевая аллергия, рекомендуются смеси, содержащие растительный белок ( «Мадонна», «Амалтея», Россия).
Для повышения лактации можно использовать смеси, содержащие лактогенные добавки: «Лактомил», «Млечный путь».
ПРАВИЛА КОРМЛЕНИЯ ГРУДЬЮ
Ваше грудное молоко, несомненно, является лучшей пищей для вашего малыша. Оно помогает Вам поддерживать связь с вашим ребенком, и содержит все, что ему необходимо, для того, чтобы расти и оставаться здоровым. Грудное вскармливание снижает риск детских инфекций, аллергических заболеваний, ожирения, сахарного диабета у детей, а также помогает поддержать Ваше здоровье: может помочь матке вернуться к нормальному размеру, избежать лактостаза и мастита, сбросить набранный при беременности вес, снизить риск развития рака груди и яичников.
Приступая к кормлению грудью:
Так происходит адаптация ребенка к новым условиям существования и ему необходимы Ваша помощь и понимание. К концу 1-го месяца жизни частота кормлений обычно уменьшается до 7-8 раз.
Адаптация детей к условиям внеутробной жизни. Пограничные состояния
Раздел педиатрии, изучающий возрастные особенности и заболевания детей периода новорожденности, называется неонатологией.
Живорождение представляет собой полное изгнание или извлечение плода из организма матери с признаками жизни: самостоятельное дыхание, сердцебиение, пульсация пуповины, произвольные движения мышц.
С момента пересечения пуповины и отделения плода от матери начинается период новорожденности. В это время организм ребенка приспосабливается к условиям внешней среды: устанавливаются легочное дыхание, внеутробное кровообращение, начинают функционировать пищеварительные органы, появляется самостоятельная терморегуляция, повышается обмен веществ. Наибольшее напряжение приспособительных реакций проявляется в первые 30 мин жизни, 1–6 ч жизни, на 3–4-е сутки.
Для новорожденных характерны особые физиологические состояния, отражающие процесс приспособления ребенка к новым условиям жизни. Эти состояния называются пограничными, так как возникают на границе двух периодов жизни (внутриутробного и внеутробного) и, являясь физиологическими, при неблагоприятных условиях могут принимать патологическое течение. Они кратковременны, никогда впоследствии не повторяются и обычно не требуют специального лечения. Оценив характер пограничных состояний, можно судить об индивидуальных особенностях периода новорожденности и зрелости ребенка.
Критериями зрелости являются гестационный возраст новорожденного, его морфологическая и функциональная зрелость, физическое развитие. Гестационный возраст ребенка определяется количеством полных недель, прошедших между первым днем последней менструации и датой родов. Доношенным новорожденным считается ребенок, родившийся при сроке беременности от 37 полных недель до 42; переношенным – родившийся после 42 полных недель беременности; недоношенным – родившийся в сроки от 22 полных недель до 37 недель.
Морфологические признаки зрелости новорожденного ребенка – это розовый цвет кожных покровов, твердые, оформленные ушные раковины, ареолы сосков более 5 мм, полностью исчерченные стопы, сформированные половые органы.
Функциональные признаки зрелости оцениваются по способности удерживать температуру тела (при адекватном температурном режиме окружающей среды), наличию и выраженности сосательного, глотательного и других безусловных рефлексов, правильности ритма дыхательных движений и сердечных сокращений, отсутствию приступов апноэ и цианоза, признаков расстройства микроциркуляции.
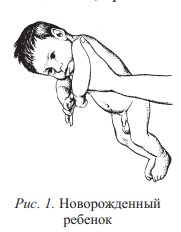
Синдром «только что родившегося ребенка». В момент родов в ответ на обилие внешних и внутренних раздражителей у новорожденного появляется первичная ориентировочная реакция: мгновенное обездвиживание, глубокий вдох, крик, повышенный мышечный тонус и типичная поза новорожденного – конечности согнуты и приведены к туловищу, кисти сжаты в кулачки (рис. 1).
Особенности акта дыхания и кровообращения (кардиореспираторная адаптация). Расправлению легких новорожденного ребенка способствуют дыхание с периодически возникающим глубоким вдохом и затрудненным выдохом, его кратковременная остановка (апноэ), крик ребенка. У детей первых 2–3 дней жизни отмечается физиологическая гипервентиляция легких; она в 1,5–2 раза больше, чем у более старших детей. Гипервентиляция направлена на ликвидацию ацидоза при рождении.
С момента первого вдоха и прекращения плацентарного кровообращения происходит значительное изменение кровотока. Закрываются зародышевые кровеносные пути: боталлов проток, овальное отверстие, остатки пупочных сосудов (аранциев проток), начинают функционировать малый и большой круги кровообращения. В течение первых двух дней жизни возможен сброс крови (шунтирование), обусловленное состоянием легких и особенностями гемодинамики в большом круге кровообращения.
Транзиторные особенности теплового баланса. Температура тела новорожденного неустойчива и в первые часы жизни может снижаться на 1–2 °С. У некоторых детей на 3–5-й день жизни отмечается транзиторная лихорадка, при которой температура тела повышается и в течение нескольких часов сохраняется на уровне 38–39 °С. Ее причинами являются недостаточное поступление в организм воды, высокое содержание белка в молозиве, несовершенство терморегуляции, перегревание, реакция организма на эндотоксины кишечной палочки при первичном заселении кишечника бактериальной флорой. При транзиторной лихорадке рекомендуют частое прикладывание к груди (для восполнения потребности в жидкости); проводят физическое охлаждение под контролем температуры.
Физиологическая потеря первоначальной массы тела. Наблюдается в первые 3–4 дня жизни у всех новорожденных и не превышает 10%, у недоношенных – 12–14%. Восстановление массы происходит к 7–10-му дню жизни, у больных, недоношенных, крупновесных детей – позже. Снижение массы тела связано с недоеданием ребенка в первые дни жизни, потерей воды с мочой, испражнениями, через кожу и легкие, из-за срыгивания и высыхания пупочного остатка. Для предупреждения большой потери массы тела необходимо раннее прикладывание к груди, кормление по требованию ребенка, своевременное выявление недостатка грудного молока и рациональная тактика при этом, соблюдение оптимального теплового режима.
Транзиторные изменения кожных покровов. Простая эритема – гиперемия кожи, иногда с легким цианотичным оттенком в области кистей и стоп. Развивается в результате расширения капилляров кожи в ответ на новые условия окружающей среды. Интенсивность и длительность эритемы зависят от зрелости ребенка. У здоровых доношенных детей она держится от нескольких часов до 2–3 дней. У недоношенных – выражена ярче и сохраняется 5–7 дней. При угасании эритемы отмечается мелкое или крупнопластинчатое шелушение кожных покровов, особенно обильное у переношенных детей. При выраженном шелушении кожу смазывают стерильным растительным маслом.
Токсическая эритема появляется у новорожденных на 2–5-й день жизни и является аллергической реакцией. Состояние детей обычно не нарушается. На кожных покровах наблюдаются единичные или множественные гиперемированные пятна, папулы, везикулы. Высыпаний никогда не бывает на ладонях, стопах и слизистых. В течение нескольких дней могут появиться новые элементы сыпи, которые через 2–3 дня постепенно угасают (рис. 2, см. цв. вкл.). При выявлении эритемы рекомендуют лечебные ванны с раствором калия перманганата, антигистаминные средства.
Транзиторная желтуха. У новорожденных обусловлена накоплением в крови и тканях неконъюгированного (свободного) билирубина, образующегося при распаде фетальных эритроцитов. Функционально незрелая печень ребенка не может обеспечить перевод большого количества билирубина в нетоксическую форму и выделение его из организма.
Физиологическая желтуха появляется на 2–3-й день жизни в виде желтушного окрашивания кожных покровов, слизистых оболочек рта и склер. Кал и моча остаются обычной окраски, печень и селезенка не увеличиваются, общее состояние ребенка не нарушается. Желтуха теряет интенсивность и исчезает к 7–10-му дню. У травмированных и недоношенных детей она сохраняется 2–3 недели. При выраженной желтухе чаще прикладывают ребенка к груди, назначают фенобарбитал, проводят фототерапию.
Половой криз. Он обусловлен переходом эстрогенов от матери к плоду в периоде внутриутробного развития и с грудным молоком после рождения ребенка. Выявляется у большинства новорожденных, чаще у девочек, и включает несколько состояний.
Нагрубание молочных желез (физиологическая мастопатия) наблюдается независимо от пола и появляется на 3–4-й день жизни, максимально увеличиваясь к 7–10-му дню. Увеличение молочных желез симметричное, кожа над железой не изменена, иногда слегка гиперемирована. Из желез может выделяться содержимое серого или бело-молочного цвета (в старой литературе его называли молоком ведьм). Выдавливать секрет не следует из-за опасности травмирования и инфицирования желез. При сильном нагрубании для предохранения раздражения кожи рекомендуют накладывать теплую стерильную повязку.
Кровотечение из влагалища возникает на 5–8-й день жизни. Длительность его не превышает 2–3 дней, объем – 0,5–2 мл. При уходе за ребенком необходимо тщательно соблюдать гигиенический режим.
У девочек в первые дни жизни из половой щели могут появляться слизистые выделения серо-белого цвета. У мальчиков отмечается гиперпигментация мошонки и кожи вокруг сосков. Половой криз может сопровождаться отеком наружных половых органов.
Транзиторные особенности почек. В первые три дня жизни у здоровых новорожденных (10%) отмечается физиологическая олигурия (мочи выделяется менее 1 мл/кг·ч).
Количество мочеиспусканий составляет 4–5 раз в сутки, в последующие дни ребенок мочится чаще, к 10-му дню – до 20–25 раз. Моча здорового ребенка светлая, водянистая.
Альбуминурия встречается у всех новорожденных в первые дни жизни и является следствием повышенной проницаемости эпителия клубочков и канальцев почек.
Мочекислый инфаркт появляется на 3–4-й день жизни и представляет собой отложение мочевой кислоты в виде кристаллов в просвете мочевых канальцев.
Причиной повышенного образования мочевой кислоты являются усиленный распад большого количества клеток (в основном лейкоцитов) и особенности белкового обмена. Инфарктная моча мутная, желто-коричневого цвета, более ярко окрашенная в дни наибольшего падения массы тела. На пеленках остаются коричневые пятна с осадком в виде песка. Постепенно, по мере нарастания диуреза, соли вымываются и в течение 7–10 дней инфаркт проходит.
Меконий (первородный кал). Выделяется в первые дни жизни и представляет собой не имеющую запаха густую, вязкую массу темно-зеленого цвета. Меконий состоит из выделений зародышевого пищеварительного тракта, эпителия, проглоченных околоплодных вод. Позднее он становится более частым, неоднородным по консистенции и окраске (водянистым, темно-зеленым, с желтыми и беловатыми участками). Такой стул называется переходным. Через 2–4 дня он становится кашицеобразным и желтым, частота его составляет несколько раз в сутки.
Для всех основных систем новорожденного характерно состояние «неустойчивого равновесия», поэтому незначительные изменения окружающих ребенка условий могут стать причиной заболеваний. Это требует тщательного специального ухода за новорожденным, особых гигиенических условий его содержания, правильной организации вскармливания.