аденома паращитовидной железы прогноз жизни
Рак паращитовидных желёз
Что такое паращитовидные железы?
Для нормального функционирования физиологических систем (нервной, мышечной), поддержания прочности костной ткани и множества физиологических и биохимических процессов в организме жизненно важным является постоянство внеклеточной и внутриклеточной концентрации кальция. Крайне важным звеном регуляции содержания кальция в организме являются паращитовидные железы. У большинства людей их четыре, и все они спрятаны позади щитовидной железы. Размер паращитовидных желез, как правило, не превышает 5 мм, но они играют огромную роль в этом сложном процессе путём секреции паратиреоидного гормона (ПТГ). Будучи своеобразным датчиком, улавливающим малейшие колебания содержания кальция в крови, паращитовидные железы реагируют на снижение высвобождением ПТГ, который пытается поднять содержание кальция в крови. Это достигается увеличением усвоения кальция в желудочно-кишечном тракте, реабсорбцией (обратным усвоением) кальция в почках и усилением высвобождения кальция из костей. Между тем эти физиологические механизмы, при их чрезмерной активности (гиперпаратиреоз), лежат в основе грозной симптоматики, которая сопровождает не менее грозное заболевание – рак паращитовидных желёз.
Что такое рак паращитовидных желез?
Рак паращитовидных желёз представляет собой злокачественную эпителиальную опухоль, развивающуюся из ткани паращитовидной железы. По необъяснимым причинам грозность данного заболевания компенсируется его редкой встречаемостью. Рак паращитовидной железы является самой редкой злокачественной опухолью эндокринной системы: среди 10 миллионов данным заболеванием страдает около 5 человек. Ещё более редким является возникновение опухоли из нескольких желёз, чаще всего она поражает лишь одну из них.
Отличительной особенностью данного заболевания является извращённая работа физиологических функций паращитовидных желёз, которые можно описать как гиперпаратиреоз, т.е. состояние чрезмерно высокой и неконтролируемой продукции (высвобождения в кровь) ПТГ. Если в нормальных условиях высвобождение в кровь ПТГ является строго зависимым от изменения уровня кальция в крови, то при раке паращитовидных желёз высвобождение ПТГ является независимым от изменения концентрации кальция и потому неадекватным. Следствием гиперпаратиреоза является гиперкальциемия – состояние чрезмерно высокого, физиологически неадекватного содержания кальция в крови. В отсутствие гиперпаратиреоиза концентрация кальция в крови поддерживается в очень узком диапазоне. При гиперпаратиреозе происходит выход концентрации за пределы этого диапазона, что является для организма неблагоприятным и выражается в возникновении ряда симптомов.
Симптомы
Важно отметить, что на начальных этапах симптомов может не быть. Такое возможно при наличии повышенного уровня ПТГ в крови при нормальных значениях кальция. Это является наиболее частым сценарием, который отдаляет диагностику данного заболевания.
Между тем по мере увеличения концентрации кальция в крови возникают первые симптомы. Они являются достаточно размытыми, часто лишь слабо намекающими на наличие проблем в паращитовидных железах. К таким проявлениям можно отнести:
К более поздним проявлениям гиперпаратиреоза при раке паращитовидных желёз относят:
Вышеописанные проявления являются прямым следствием гиперкальциемии, которая возникает в результате гиперпаратиреоза. Внимание к этим симптомам продиктовано тем, что именно они становятся главной причиной ухудшения качества жизни пациентов и одной из ведущих причин смерти у пациентов, страдающих раком паращитовидных желёз.
В ряде случаев при раке паращитовидных желёз прослеживается наличие уплотнённого образования, которое можно прощупать при врачебном осмотре или самостоятельно. Однако наличие уплотнения на шее более характерно для поздних стадий данного заболевания в силу анатомических особенностей локализации паращитовидных желёз.
Диагностика
Диагностика рака паращитовидных желёз складывается из оценки имеющихся у пациента симптомов, которая дополняется проведением лабораторных исследований. Главной лабораторной находкой является увеличение концентрации в крови ПТГ, который у таких пациентов может достигать крайне высоких значений, превышая верхний порог нормы в 5–10 раз. Другой важной находкой является обнаружение высокого содержания кальция в крови (общего и ионизированного), который при раке паращитовидных желёз может достигать 3,5 ммоль/л и выше. Однако обнаружение этих изменений говорит лишь о возможности у пациента рака паращитовидной железы, поскольку причины первичного гиперпаратиреоза и гиперкальциемии не ограничиваются раком паращитовидных желёз. Они включают в себя и доброкачественные новообразования паращитовидных желёз (аденомы), а также состояния, вовсе не связанные с патологией паращитовидных желёз. К причинам высокого содержания ПТГ также относят хроническую почечную недостаточность, недостаточность витамина D, но при данных состояниях концентрация кальция не достигает нормальных значений. К другим причинам гиперкальциемии, не связанным с патологией паращитовидных желёз, относят применение тиазидных диуретиков (индапамид, гидрохлортиазид), препаратов лития (иногда применяемых при эпилепсии, маниакально-депрессивном психозе). Перед продолжением диагностического поиска это нужно учитывать.
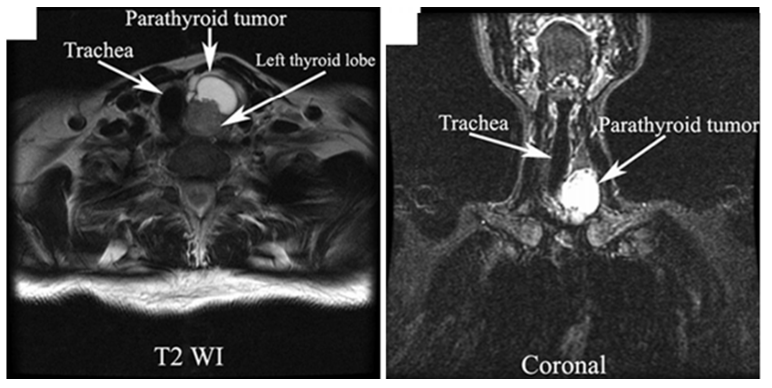
Если мы подозреваем рак паращитовидных желёз (по результатам лабораторного обследования, имеющимся симптомам), то включаем в диагностический процесс более сложные исследования, которые нацелены на выявление анатомических изменений в зоне нахождения паращитовидных желёз. К таким относят:
Главное значение данных исследований заключается в планировании хирургического вмешательства.
В спорных, неясных диагностических ситуациях, а также при наличии подозрения на метастатический характер опухолевого процесса, в ряде случаев проводится позитронно – эмиссионная томография с радиофармпрепаратом (18 – фтор – дезоксиглюкоза).
Стадирование
В отличие от большинства опухолевых заболеваний, для рака паращитовидных желёз на сегодняшний день не существует адекватной системы стадирования, поскольку данные о прогностическом значении характеристик опухолевого роста при этом заболевании ограничены в силу его крайне редкой встречаемости. В таких условиях создание классификационной системы преждевременно.
Лечение
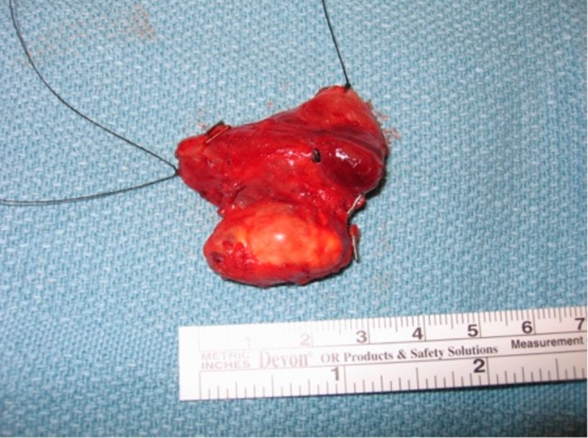
Основным и единственно эффективным методом, способным излечить пациентов, страдающих раком паращитовидных желёз, является хирургическое лечение. Оно заключается в удалении поражённых паращитовидных желёз и прилегающих к ним тканей. В силу того, что изолированное удаление паращитовидных желёз чревато высоким риском рецидива опухоли и сопряжено с техническими сложностями при операции, достаточно часто прибегают к гемитиреоидэктомии, когда удаляются и поражённая паращитовидная железа, и прилегающая к ней доля щитовидной железы.
На данных снимках представлен препарат удалённой доли щитовидной железы с врастающим в неё раком паращитовидных желёз.
Очевидно, что попытка полного отделения опухоли от щитовидной железы технически сомнительна и может привести к разрыву капсулы опухоли, что является очень значимым фактором рецидива рака паращитовидных желёз, в отношении которого потребуется повторная операция. В более запущенных случаях частичному иссечению может подвергаться поражённые опухолевым ростом мышцы, трахея и пищевод. Только полное удаление единым блоком поражённых тканей позволит достичь радикального излечения от рака паращитовидных желёз.
Дискуссионным и неоднозначным мероприятием при хирургическом вмешательстве является шейная лимфодиссекция при паращитовидном раке. В 2014 году опубликованы данные ретроспективного исследования, которые свидетельствуют о том, что опухоли паращитовидной железы более 3 см в наибольшем измерении характеризуются более высокой частотой метастазов в шейных лимфатических узлах по сравнению с опухолями меньшего размера (21 % против 2,8 %). Но, несмотря на это, поражение лимфоузлов при раке паращитовидных желёз не влияло на показатели выживаемости пациентов при данном заболевании. Не влияла и лимфодиссекция. Между тем лимфодиссекция является крайне травматичным элементом оперативного вмешательства. Поэтому вопрос о проведении лимфодиссекции по-прежнему решается индивидуально с учётом взвешивания пользы и вреда данной процедуры.
Лечение после хирургического вмешательства
Лучевая терапия и противоопухолевая лекарственная терапия (химиотерапия) не имеют в отношении рака паращитовидной железы никакого значения. Имеющиеся на сегодняшний день данные свидетельствуют о неэффективности данных вариантов лечения при раке паращитовидной железы. Опыт адъювантной лучевой терапии ограничивается небольшими обсервационными исследованиями, которые часто имеют систематическую ошибку отбора. В отношении химиотерапии существуют лишь отдельные сообщения о применении цитостатиков, и данных, которые позволили бы уверенно применять данную терапевтическую опцию у таких пациентов, просто нет. Это значит, что в случае рецидива рака паращитовидной железы единственным возможным вариантом лечения является повторная операция.
Симптоматическое лечение и контроль кальциемии
Проявления заболевания проистекают главным образом из гиперкальциемии, и именно она является причиной ухудшения качества жизни таких пациентов. В этих условиях симптоматическая терапия является одним из важнейших мероприятий (наряду с операцией), а в случае наличия неоперабельной опухоли – единственно возможным вариантом лечения. В качестве симптоматической терапии у таких пациентов активно применяются остеомодифицирующие агенты – бифосфанаты и моноклональные антитела к RANKL (молекула, запускающая развитие остеокластов, «разрушающих» костную ткань). Среди первых наиболее выделяется золедроновая кислота (Зомета). Среди вторых мир пока может предложить только деносумаб. Их действие направлено на увеличение аккумуляции («оседания») кальция в костной ткани, что оказывает гипокальциемическое (снижающее кальций в крови) действие и позволяет нивелировать имеющиеся у пациента симптомы, а также увеличить плотность костной ткани и уменьшить риск патологических переломов.
При резком повышении уровня кальция выраженность симптомов является чрезвычайно высокой и в ряде случаев это носит угрожающий жизни характер в силу риска почечной недостаточности и аритмий сердца (фибрилляция желудочков). В таких случаях требуется ведение пациента в условиях реанимации и интенсивной терапии с применением гидратационной терапии, глюкокортикостероидов, кальцитриола и петлевых диуретиков (фуросемид), при неэффективности – гемодиализ. Все эти мероприятия направлены на коррекцию резко увеличившейся концентрации кальция в крови и предотвращения развития потенциально смертельных осложнений.
Наблюдение пациентов после операции
Наблюдение пациентов после операции заключается в динамическом контроле уровня кальция и ПТГ в крови, а также регулярным УЗ-исследованием мягких тканей шеи с целью своевременного выявления рецидива заболевания. Большинство рецидивов опухоли происходит через 2–3 года после первичной операции, хотя также описаны рецидивы через 20 лет. При подозрении на рецидив заболевания повторяется диагностический поиск, предпринимаемый при исходном обнаружении заболевания.
В случае рецидива заболевания проводится повторное хирургическое лечение в виде резекции всей функциональной опухолевой ткани, включая широкое локальное иссечение в области шеи и средостения. Этот принцип также применим к метастазам, поскольку цель хирургического вмешательства – уменьшить опухолевую нагрузку и помочь облегчить симптомы гиперкальциемии, которые значимо ухудшают качество жизни пациентов. Паллиативные операции могут проводиться несколько раз пациенту из-за вялотекущего характера заболевания и относительно высокой частоты рецидивов. Как уже было сказано выше, другие методы лечения в данном случае неприменимы.
Прогноз
Рак паращитовидных желёз считается медленно прогрессирующим заболеванием. Это выражается в том, что лишь 2–5 % пациентов на момент диагностики имеют метастатическое поражение регионарных лимфатических узлов или отдалённые метастазы. Пятилетняя выживаемость пациентов, страдающих раком паращитовидных желёз, составляет 82,5 %, а десятилетняя – приблизительно 65 %. Наиболее значимыми факторами, влияющими на выживаемость, были признаны исходный размер опухоли, возраст пациента, адекватность проведённого хирургического вмешательства (независимо от проведения лимфодиссекции). Однако именно гиперкальциемия в подавляющем большинстве случаев лежит в основе гибели данных больных, и именно она является краеугольным камнем диагностики гиперпаратиреоза, связанного с опухолями паращитовидных желез.
Выводы
Несмотря на отсутствие иных лечебных опций, кроме хирургического вмешательства, можно сказать, что рак паращитовидных желёз характеризуется относительно высокими показателями выживаемости данной группы пациентов. По-видимому, путь к повышению данного показателя лежит в усовершенствовании применяемого хирургического лечения. В то же время потенциальные возможности лекарственной противоопухолевой терапии здесь сильно ограничены в силу редкой встречаемости данного заболевания и невозможности проведения адекватных рандомизированных клинических исследований, которые могли бы продемонстрировать эффективность того или иного препарата. Это значит, что в ближайшие десятилетия единственными доступными лечебными подходами в отношении рака паращитовидных желёз останутся хирургическое лечение и симптоматическая терапия, направленная на коррекцию гиперкальциемии.
Авторская публикация:
Г.А. Чиж
ординатор НМИЦ онкологии им. Н.Н. Петрова
Аденома паращитовидной железы
Что представляют собой паращитовидные железы? Это парные органы внутренней секреции, расположенные, как правило, сзади от щитовидной железы (2 вверху и 2 внизу). Однако, нередко отмечаются такие анатомические особенности, при которых данные органы дополнительно встречаются в щитовидной железе, позади пищевода, рядом с сосудистым пучком и в других, нехарактерных для них участках. Функция околощитовидных желез заключается в продукции паратиреоидного гормона, который играет важную роль в регуляции кальциево-фосфорного обмена в организме, увеличивая уровень концентрации ионизированного кальция в крови.
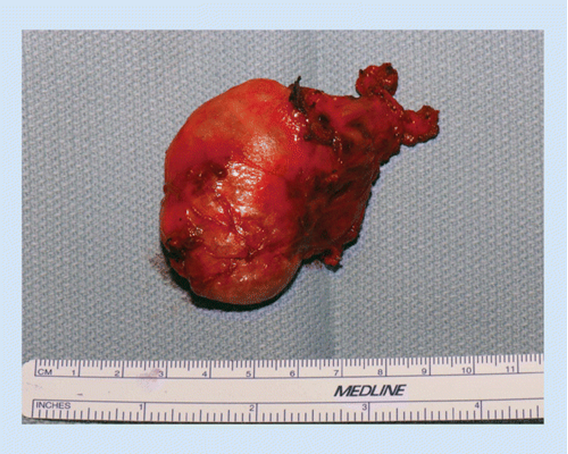
При аденоме (доброкачественной опухоли) паращитовидной железы отмечается гиперпродукция данного гормона, и кальций, соответственно, «вымывается» из костей в больших количествах, поступая в сыворотку крови. Опухоль в 80-89% случаев вызывает возникновение различных клинических форм гиперпаратиреоза. Выявлена также определенная закономерность частоты данного заболевания по половому и возрастному признакам: женщины аденомой страдают чаще, а наиболее подверженная заболеванию возрастная категория — люди 20-50 лет. Пораженные аденомой околощитовидные железы могут достигать размеров до 10 см в диаметре и весить при этом до 90 грамм.
Причины развития заболевания
Непосредственной причиной возникновения аденомы паращитовидной железы современной медициной принято считать мутации генов. Причем рассматриваются два возможных варианта: мутация во время митотического деления либо мутация на этапе выработки паратгормона.
В любом случае повреждаются гены, участвующие в синтезе белков-транспортировщиков. Последние, в свою очередь, переносят кальций в паратиреоидные клетки. Мутация приводит к бесконтрольному делению клеток и росту опухоли, которая и начинает продуцировать паратгормон в огромных количествах.
Провоцирующими факторами в развитии аденомы околощитовидной железы считаются травматические повреждения и облучение в месте расположения органа.
Гистологическая картина
Чаще всего встречаются именно доброкачественные опухоли — паратиреоаденомы. Гистологически опухоль может представлять собой липоаденому, новообразование из главных светлых или темных клеток, а может быть представлена ацидофильными клетками. Рак околощитовидной железы встречается достаточно редко, не чаще чем в 2% случаев.
Паратиреоаденома имеет желто-коричневую окраску, мягкую консистенцию, ровные контуры, в опухоли могут обнаруживаться кистозные образования. Аденома чаще всего поражает одну железу. Если же опухолевый процесс распространяется на другие паращитовидные железы, необходимо проводить дифференциальный диагноз с диффузной гиперплазией.
Симптомы паратиреоаденомы
Жалобы пациентов при данном заболевании так или иначе связаны с гиперкальциемией, развивающейся в результате избыточной автономной продукции паратиреоидного гормона пораженными клетками железы. Клиника заболевания может быть различная, в зависимости от того, какая система организма наиболее подвержена нарушениям: костная, сердечно-сосудистая, мочевыделительная или желудочно-кишечная.
К характерным симптомам при аденоме паращитовидной железы относятся общая слабость, снижение аппетита, потеря массы тела, рвота, склонность к запорам, костно-суставные боли, слабость в мышцах, более выраженная в проксимальных отделах рук и ног. Нередкими «спутниками» заболевания являются сильная жажда, обильное мочеиспускание, нарушения психики, вплоть до судорог и комы.
Достаточно часто отмечается костная форма гиперпаратиреоза. Ее проявления выражаются в развитии диффузного воспалительного процесса костной ткани, в рецидивирующих патологических переломах, связанных с прогрессированием остеопороза. Чрезмерная потеря зубов также является характерным признаком костной формы гиперпаратиреоза.
Почечная форма диагностируется, когда появляются камни в почках или развивается диффузный нефрокальциноз. При массовом поражении нефронов может иметь место и острая почечная недостаточность.
Достаточно яркие клинические проявления отмечаются при желудочно-кишечной форме гиперпаратиреоза, выражающиеся в часто рецидивирующей язвенной болезни. Развившиеся на фоне паратиреоаденомы холецистит и панкреатит тоже дают яркую симптоматику в виде выраженного болевого синдрома, рвоты и стеатореи.
Артериальная гипертензия, кальцификация сосудистого русла и сердечных клапанов— характерные признаки сердечно-сосудистой формы гиперпаратиреоза, связанного с новообразованием околощитовидной железы. При запущенной стадии заболевания может развиться даже инфаркт миокарда.
Высокая концентрация кальция в сыворотке крови чревата его отложением в различных органах: суставах, роговице глаза, ушных раковинах, коже и так далее.
Кальций, достигнув уровня 3,5 ммоль/л, может привести к развитию гиперкальциемического криза. Это неотложное состояние выражается в помутнении сознания, неукротимой рвоте, острой задержке мочи, острой сердечно-сосудистой недостаточности, кровотечении из желудочно-кишечного тракта, тромбообразовании.
Удаление аденомы паращитовидной железы

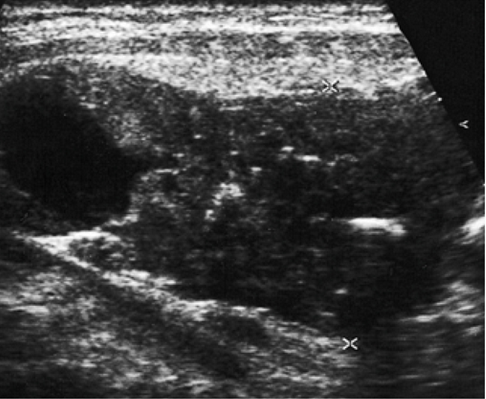
Чтобы диагностировать это заболевание, необходимо пройти ряд лабораторных анализов: определить уровень паратиреоидного гормона, кальция, фосфора, щелочной фосфатазы и секреции кальция. Кроме того, необходимо проведение рентгеновского обследования, радиоизотопного сканирования, ультразвукового исследования, магнитно-резонансной томографии и компьютерной томографии. Вылечить аденому щитовидки можно только оперативным путем.
Показания к проведению операции
Если у человека была выявлена аденома паращитовидной железы, то ему рекомендована операция. Паращитовидные железы – это парные образования железистой формы, находящиеся на задней поверхности щитовидки. Они крайне необходимы и жизненно важны, ведь благодаря этим органам вырабатывается паратиреоидный гормон. Если у пациента обнаружилась аденома, то постепенно начинает развиваться гиперпаратиреоз, а гормональный баланс нарушается. Чаще всего такая проблема встречается у людей в возрасте от сорока до шестидесяти лет. При этом женщины страдают этим заболеваниям в несколько раз чаще, чем мужчины.
Удаление паращитовидной железы может быть назначено при следующих заболеваниях: гиперпаратиреоз и рак железы.
При выявлении этого заболевания удаляется сама опухоль.
Виды аденомы
Аденому паращитовидной железы можно подразделить на несколько видов.
Водянисто-клеточная аденома – это образование, имеющее вид капсулы с ядром. Аденома из главных темных клеток – это опухоль, которая состоит из темных клеток и имеет внутри ядро. Наиболее редкий и гормонально неактивный вид опухоли – это аденома из ацидофильных клеток. Эпителиома паращитовидных желез – это одиночное образование, которое способно поражать нижнюю пару желез. К этому заболеванию склонны молодые женщины. Эпителиома может сопровождаться кровоизлиянием и кистами. Аденолипома является редким видом новообразования, она может достигать довольно больших размеров и быть гормонально неактивной. Очень важно не путать этот вид с липоматозом, так как может образоваться ложная гипертрофия органа.
Причины возникновения заболевания
Современная медицина говорит о том, что данное заболевание может быть обусловлено мутациями двух видов: в механизме митотического или конечного контроля.
И первый, и второй вид мутации затрагивает один из генов, который кодирует белок, участвующий в транспортировке кальция по паратиреоидным клеткам. В результате этого мутантные клетки становятся более активными и начинают делиться. Кроме того, развитию аденомы щитовидки способствует травмы головы, а также облучение.
Чаще всего аденома представляет собой узел, похожий на опухоль, имеющий желтовато-коричневый цвет, мягкую консистенцию и четкие контуры.
Симптомы аденомы

Что касается общих симптомов, то при аденоме щитовидной железы у человека наблюдается снижение массы тела без особых на то причин, повышенная потливость, тремор, быстрая утомляемость, плохая переносимость теплой и жаркой погоды. Кроме того, пациент становится более раздражительным, тревожным и плаксивым. У него появляется бессонница, аритмия, гипертензия. Нередко появляются проблемы с желудочно-кишечным трактом, у мужчин могут наблюдаться проблемы с потенцией, у женщин – нарушение менструального цикла.
Диагностика заболевания
Если пациенту поставлен такой диагноз, как первичный гипераратиреоз, который был развит на фоне аденомы, то ему предстоит посетить нескольких специалистов:
В целом в обследование входит осмотр врача, анализы, ультразвуковое исследование, сцинтиграфия. Данный метод позволяет установить наличие новообразования и его расположение. Также может быть назначена рентгенография. Она необходима для исключения возможных заболеваний костной системы. Кроме того, может понадобиться такая процедура, как фиброгастродуоденоскопия. С помощью этого метода можно исключить всевозможные заболевания желудка и двенадцатиперстной кишки. Диагностика аденомы паращитовидной железы часто требует такого метода исследования, как биопсии тканей шейных лимфоузлов. Чтобы исключить другие возможные заболевания, врач может назначить прочие методы обследования, основываясь на жалобы пациента.
Методы лечения
Основным методом лечения опухоли паращитовидной железы является ее удаление. Полностью избавиться от этого заболевания можно только с помощью хирургического вмешательства. Стоит отметить, что прогноз жизни при данном заболевании является благоприятным.
Перед началом операции необходимо провести тщательную подготовку. В первую очередь, речь идет о лекарственной терапии, которая способствует сокращению поступления кальция, а также выведению его из организма. Кроме того, необходимо придерживаться правильной лечебной диеты, которая ограничивает употребление тех продуктов, которые содержат кальций. Это объясняется тем, что аденома железы всегда сопровождается повышенным содержанием кальция в крови.
Дооперационная терапия может проводиться в стационарных условиях. Кроме того, пациенту могут быть назначены мочегонные препараты. После проведения дооперационной подготовки назначается операция по удалению аденомы паращитовидной железы. Врач совместно с пациентом должен выбрать дату проведения операции. Кроме того, важно побеседовать с хирургом, который сможет ответить на все волнующие вопросы и объяснит все нюансы оперативного вмешательства.
Не менее важным этапом перед проведением оперативного вмешательства является выполнение ультразвукового исследования шеи. При подготовке перед операцией пациенту с наличием каких-либо патологий или хронических заболеваний могут быть назначены физрастворы натрия хлорида, капельницы с дисфосфонатами. Также, если у пациента в организме наблюдается повышение концентрации кальция в плазме крови, то ему могут быть назначены внутривенные инфузии (глюкоза, кортикостероид, гидрокарбонат натрия).
Стоит отметить, что оперативное лечение возможно в любое время года. Главная задача – пройти все обязательные анализы и полное обследование перед операцией. Это является необходимым условием, ведь таким образом можно исключить наличие обострений хронических заболеваний. Сама операция может длиться 3-6 часов, все это время пациент находится под общим наркозом. Человек находится в медикаментозном сне и не ощущает никакой боли. Доктор-анестезиолог должен контролировать состояние пациента во время хирургического вмешательства и некоторое время после него.
Хирургическое лечение аденомы щитовидки может осуществляться несколькими методами. Первый метод – субтотальная резекция. Суть данного способа заключается в удалении основной части железы. Второй – тотальная паратиреоидэктомия. В этом случае удаляются все паращитовидные железы и осуществляется пересадка здоровых участков в область предплечья. Третий метод – селективная паратиреоидэктомия. Данный вариант предполагает удаление исключительно пораженной железы. Врач делает минимальный разрез и удаляет новообразование, не затрагивая другие паращитовидные железы.
Довольно часто пациенты, которым предстоит операция по удалению опухоли на щитовидке или паращитовидной железы интересуются, можно ли провести ее под местным наркозом. В этом случае важно понимать, что длительность операции может зависеть от многих факторов и может составлять как 40 минут, так и 4 часа. В настоящее время качество выполнения анестезии занимает лидирующее место с точки зрения безопасности для больного, поэтому лучше всего прислушиваться к советам врача и ничего не бояться.
Осложнения после хирургического вмешательства проявляются очень редко. Если человек обратился в проверенную клинику к высококвалифицированному врачу, то исход операции будет успешным. Все же важно знать, какие неприятные последствия могут возникнуть в некоторых случаях. В первую очередь, это может быть инфекция и кровотечение, если врач не соблюдал всех правил во время операции. Кроме того, в месте разреза могут остаться рубцы. После операции возможно появление хрипоты и затруднение речи. Важно понимать, что эти случаи крайне редки, но, если человек обнаружил хотя бы один вышеуказанный симптом, следует немедленно обратиться к лечащему врачу.