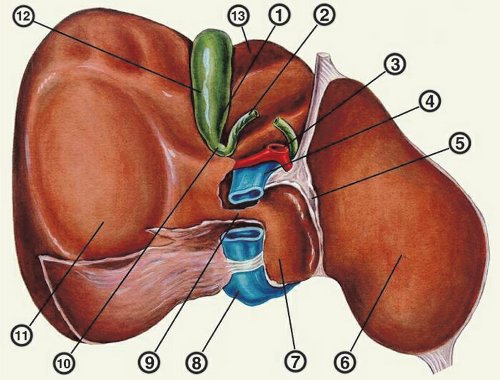
Аэробилия желчного пузыря что это
Свищ желчного пузыря (K82.3)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Свиищ, или фистула, — патологический канал, соединяющий между собой или внешней средой полые органы или опухоль с поверхностью или какой-либо полостью тела. Обычно имеет вид узкого канала, выстланного эпителием.
Клиническая информация
Заболевание, характеризующееся аномальным связующим каналом между желчными протоками и другим органом или анатомической областью.
Аномальный канал в любом месте желчных путей сообщающийся с другими желчными путями или другими органами.
Аномальное сообщение между желчевыводящими путями и другими органами или полостями.
Применимо к:
-Холецистодуоденальный свищ
-Холицистокишечный свищ
-Холецистогастральный свищ
-Холецистодермальный свищ
-Билиодигестивные свищи
-Билиобилиарный желчный свищ
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
А. Наружные
Наружные желчные свищи могут быть полными и неполными, постоянными и рецидивирующими (периодически открывающимися)
Б. Внутренние
В классификации внутренних свищей принято различать полные и неполные свищи, прямые и непрямые, простые и сложные, а также рассматривать их связь с анатомическими структурами.
Выделяют: билиодигестивные свищи (холецистогастральный, холецистодуоденальный, холецистотрансверзальный, гепатико-холедоходуоденальный, гепатикохоледохогастральный, гепатикохоледохотрансверзальный); билиовазальные (билиовенозный, билиоартериальный); билиоперикардиальные; билиобилиарные (холецистохоледохеальный, свищ между желчным пузырем и общим печеночным протоком); билиобронхиальные.
Этиология и патогенез
Длительный воспалительный процесс с частыми обострениями желчнокаменной или язвенной болезни желудка и двенадцатиперстной кишки приводит к выраженному спаечному процессу в окружающих тканях, к деформации элементов гепатодуоденальной связки. От давления конкрементов на фоне воспаления или пенетрации язвы желудка или двенадцатиперстной кишки развивается пролежень стенки желчного пузыря или общего желчного протока с последующей перфорацией в желчные пути и окончательно формируется билиодигестивный свищ. Наиболее часто формирование свищей происходит между желчным пузырем и двенадцатиперстной кишкой или печеночным изгибом толстой кишки. Значительно реже формируются свищи между желчным пузырем и желудком или между желчным пузырем и гепатохоледохом.
Если рассматривать внутренние свищи, то наиболее часто встречаются холецисто-дуоденальные (в 68% случаев), холецисто-толстокишечные в 5 % случаев, холецисто-дуодено-кишечные в 5% случаев. Большинство свищей ассоциировано с ЖКБ. Билиодигестивные свищи, вызванные язвенной болезнью желудка и двенадцатиперстной кишки, встречаются реже в 5-23% наблюдений. У 38% больных билиодигестивные свищи могут наблюдаться при злокачественных опухолях пищеварительного канала (опухоли желудка, поперечной ободочной кишки), а также при раке желчного пузыря и поджелудочной железы.
Кожные свищи образуются после перкутанных холецистостомий и лапаротомий, проводимых с целью выполнения холецистэктомии или по другому поводу. Ранее были описаны спонтанные кожные свищи, однако с распространением хиругии желчекаменной болезни их количество резко сократилось. Описанные случаи связаны помимо ЖКБ с брюшным тифом, с васкулитом желчного пузыря и использованием стероидов, в результате чего развивается иммуносупрессия. стандартным механизмом образования является некроз части стенки ЖП, с её последующей перфорацией и формированием абсцесса, который постепенно прорывается наружу через все слой брюшной стенки. Часто наружный желчный свищ сочетается с холецистодуоденальным свищом.
Эпидемиология
Возраст: преимущественно взрослый
Признак распространенности: Редко
Соотношение полов(м/ж): 0.3
Внутренние желчные свищи чаще встречаются у пожилых людей с длительным анамнезом желчнокаменной или язвенной болезни (от 3 до 15-20 лет и более), неоднократно лечившихся консервативно в амбулаторных условиях или в стационаре по поводу обострения основного заболевания. средний возраст пациента оценивается как старше 60 лет для спонтанных свищей ассоциированных с ЖКБ и опухолями и старше 40 лет для ятрогенных свищей или свищей вследствие острого некалькулезного холецистита. Случаи ассоциированные с ЯБЖ и ДПК значительно «моложе», возраст пациента от 25 лет.
Свищи, обусловленные желчнокаменной болезнью, чаще встречаются у женщин, в то время как у мужчин внутренние желчные свищи чаще вызваны язвенной болезнью желудка и двенадцатиперстной кишки. Образование свищей после холецистэктомии оценивается в среднем как 1:1000.
С улучшением хирургической помощи, частота спонтанных наружных желчных свищей резко сократилась. Большинстве случаев сейчас происходит в странах третьего мира или у пожилых пациентов в развитых странах. Обзор литературы за последние 52 года показывает чуть более 50 случаев наружных свищей.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Билиодигестивный (внутренний) свищ.
Клиника внутренних свищей очень скудна, неспецифична и обычно маскируется основным заболеванием — хроническим калькулезным холециститом, язвенной болезнью желудка и двенадцатиперстной кишки и др., за исключением желчно-бронхиального свища, при котором в мокроте появляется примесь желчи.
Чаще всего наличие свищей следует подозревать у лиц старшего и пожилого возраста у которых в анамнезе имелась ЖКБ, оперативные вмешательства в зоне печени и ЖП, опухоли ЖКТ.
Пузырно-ободочные свищи протекают с выраженным колитом, частым поносом, что приводит к нарушению водно-солевого, белкового обмена и резкому истощению больного. Вследствие интересного взаиморасположения ОЖП и протока ПЖ часто развивается клиника панкреатита с соответствующей симптоматикой. Помимо диареи, основными признаками являются лихорадка, боль в правом подреберье и желтуха (при холангите).
При гастробилиарных свищах, основным признаком является не купирующийся эррозивный гастрит.
Наиболее редким считается свищ между желчными путями и кровеностным сосудом, когда развивается гемобилия. К развитю такого осложнения предрасполагают различные портокавальные анастомозы, аневризмы,гемангиомы, биопсия печени. Классическими симптомами считаются гастроинтестинальное кровотечение (мелена 90%, гематемезис 60%), печеночная колика (70%) и желтуха (60%)
Наружный свищ.
В анамнезе имеются эпизоды почечной колики. Жалобы на жар, лихорадку, потливость. До формирования свища в области правого подреберья отмечается отек и покраснение кожи. При пальпации эта область горячая на ощупь, болезненная. Окружающая кожа часто имеет признаки целлюлита (флегмоны), что является основным поводом обращения. «Комок под кожей» может наблюдаться, если желчный пузырь заполняет вентральную грыжу или если процесс связан со злокачественным новообразованием этой области.
После формирования свища наружное отверстие, как правило, обнаруживается в правом подреберье, хотя были описаны внешние отверстия в области пупка, в поясничной области, и даже ягодичной области. Отделяемое варьируется варьируется в зависимости от того присутствует ли обструкция ЖП или ОЖП. Оно может быть гнойное (при эмпиеме), слизистое (при мукоцеле), желчное (при отсутствие обструкции). Маленькие камни в области свища часто подтверждают диагноз клинически.
Диагностика
а. Обзорная рентгенография.
Выявляемые признаки и другая патология, которая может их вызывать.:
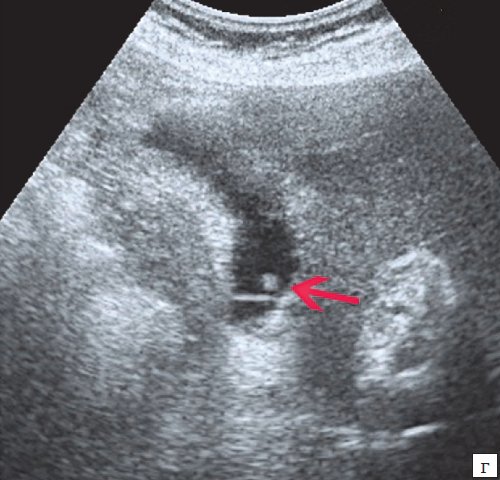
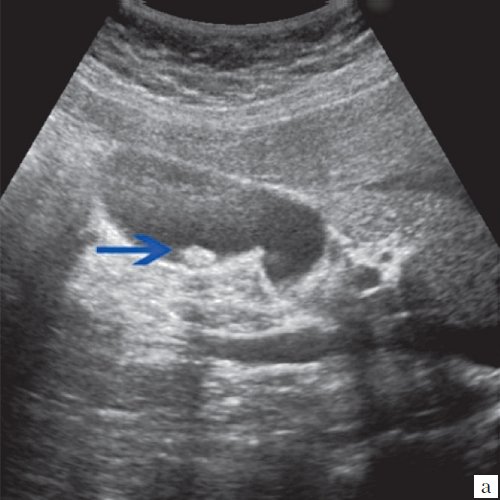
1. Пневмобилия (аэробилия).
— Недавнее вмешательство на желчных путях
50% пациентов обнаруживается эта находка в течение 1 года)
Лучевая диагностика патологии желчного пузыря и желчевыводящих путей
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Введение
Натощак желчный пузырь содержит 30-80 мл желчи, но он может концентрировать печеночной желчи в 5-10 раз больше. При застое желчи в пузыре ее количество может увеличиваться. У женщин желчный пузырь в состоянии функционального покоя имеет несколько больший объем, чем у мужчин, но сокращается быстрее. С возрастом сократительная функция желчного пузыря снижается.
Ультрасонография является одним из самых информативных и доступных инструментальных методов диагностики заболеваний желчного пузыря 6.
Акустические свойства ультразвука позволяют выявлять мельчайшие эхогенные структуры, находящиеся в желчном пузыре.
Полипы в желчном пузыре имеются у 6% всего населения. В 80% случаев полипы в желчном пузыре отмечаются у рожавших женщин в возрасте после 30 лет. Так как полипы клинически себя никак не проявляют, диагностика их чаще всего случайна и происходит при проведении УЗИ у пациента по совершенно другим причинам 4.
Хотя причины появления полипов на стенках в желчного пузыря не установлены, а симптомы неочевидны, известны четыре типа таких образований. Наиболее часто по статистике в желчном пузыре у пациентов сегодня встречаются следующие типы [4, 5, 9].
Нередко врачи также ставят диагноз аденомы желчного пузыря. Так происходит потому, что это своего рода доброкачественная опухоль в виде полиповидного разрастания железистой ткани желчного пузыря больного.
Также следует отметить папиллому или полипоз желчного пузыря у некоторых пациентов. Такая папиллома представляет собой доброкачественную опухоль слизистой оболочки пузыря в виде различных по виду и структуре своеобразных папиллом или сосочковых разрастаний.
К самому распространенному типу относят так называемый холестериновый полип желчного пузыря, который представляет собой возвышение слизистой оболочки пузыря с холестриновыми отложениями на ней. Холестероз достаточно часто встречается среди пациентов, направленных на операцию с клиническим диагнозом «полипы» или «полипоз желчного пузыря», по некоторым данным от 42 до 95% случаев.
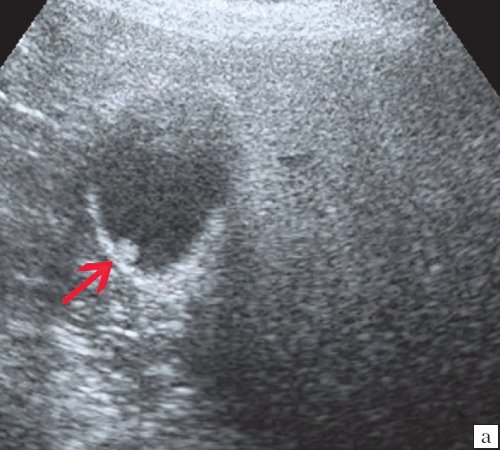
Ультрасонография является эффективным средством выявления полиповидной формы холестероза 5. Традиционной считается следующая сонографическая характеристика холестериновых полипов: неподвижные гиперэхогенные структуры, которые не дают акустической тени и прикрепляются к стенке желчного пузыря. Контуры таких образований, как правило, ровные, а размеры таких образований различны, чаще не превышают 10 мм (рис. 2).
a) Одиночный полип в желчном пузыре (гиперэхогенное пристеночное неподвижное образование, с ровными контурами, без акустической тени).
б) Одиночный полип в желчном пузыре.
в) Полиповидно-сетчатая форма холестероза, полипы размерами до 5 мм, повышенной эхогенности.
г) Одиночный полип в желчном пузыре.
Однако, по некоторым данным, размеры холестериновых полипов могут быть более 20 мм. Кроме того, полипы больших размеров (в 7% от общего числа) могут иметь пониженную эхогенность и фестончатый контур.
Мелкие холестериновые включения, образующие диффузную сеточку в толще подслизистого слоя размерами 1-2 мм, выглядят как локальное утолщение или уплотнение стенки желчного пузыря и в некоторых случаях (см. рис. 2) вызывают реверберацию (эхографический симптом «хвост кометы»).
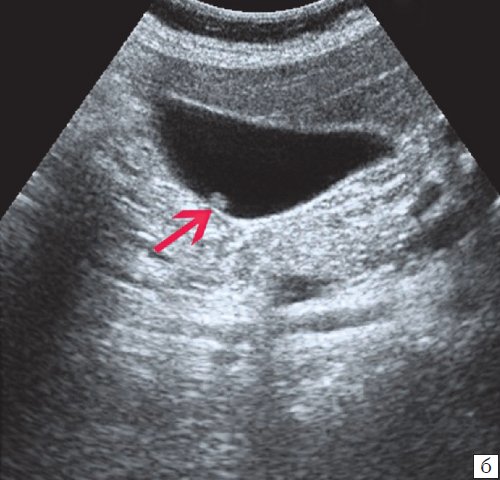
При распространенном холестерозе визуализируются множественные гиперэхогенные образования, дающие картину «земляничного» желчного пузыря (рис. 3).
а) Множественные полипы в желчном пузыре, картина «земляничного» желчного пузыря.
б) В режиме цветного допплеровского картирования кровоток не регистрируется.
Характер ножки полипа традиционно учитывается в онкологической практике как признак, ассоциированный со злокачественной природой образования. Вероятность возможной малигнизации больше, если у него имеется широкое основание, а не тонкая ножка. Однако необходимо принимать во внимание возможность ложноположительной диагностики широкого основания при полипах больших размеров из-за их ограниченной смещаемости в просвете желчного пузыря. Дрожание, напоминающее пламя свечи, наблюдается у полипов небольших размеров и вытянутой формы, и указывает на их тонкую ножку 8.
Существует два основных механизма образования желчных камней: печеночнообменный и пузырно-воспалительный. Печеночно-обменный механизм заключается в формировании желчных камней вследствие таких факторов, как несбалансированное питание с преобладанием в рацио не грубодисперсных животных жиров (свиного, бараньего, говяжьего) в ущерб растительным; нейроэндокринные нарушения, например, связанные с дисфункцией эндокринной системы возрастного характера и гипофункцией щитовидной железы; поражения печеночной паренхимы токсического и инфекционного генеза; гиподинамия и застой желчи. В результате печень продуцирует литогенную желчь, т. е. способную образовывать холестериновые или смешанные камни. При пузырно-воспалительном механизме желчные камни формируются под влиянием воспалительного процесса в желчном пузыре, приводящего к физико-химическим сдвигам в составе желчи (дисхолии). Изменение рН желчи в кислую сторону, характерное для любого воспаления, приводит к уменьшению защитных свойств коллоидов, в частности белковых фракций желчи, переходу мицеллы билирубина из взвешенного состояния в кристаллическое. При этом образуется первичный кристаллизационный центр с последующим наслоением других ингредиентов желчи, слизи, эпителия и др.
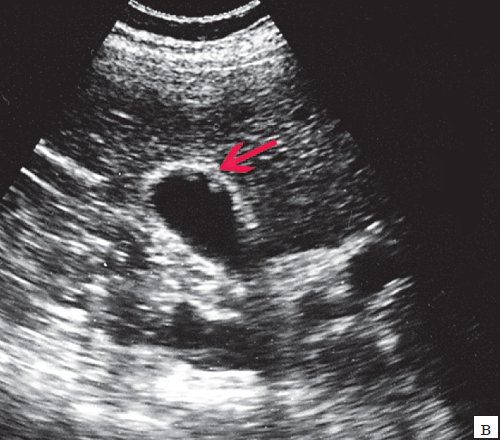
Клиническая картина желчнокаменной болезни многообразна [5-6, 10]. Условно выделяют хроническую болевую, хроническую рецидивирующую, диспептическую, стенокардитическую и ряд других клинических форм. Характерным ультразвуковым признаком конкремента в желчном пузыре является его акустическая тень. Такая тень возникает из-за высокой плотности камня по сравнению с мягкими тканями. Наличие или отсутствие тени помогает отличить камень от полипа желчного пузыря (рис. 4).
а) Одиночный конкремент желчного пузыря (подвижная гиперэхогенная структура, дающая четкую теневую дорожку).
КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ в диагностике острого и хронического холецистита
Выявление заболеваний желчного пузыря, в том числе и воспалительных, является прерогативой традиционной рентгенографии, сцинтиграфии и ультразвукового исследования (УЗИ).
Клиническая больница № 1, Медицинский центр
Управления делами Президента РФ,
Главный клинический госпиталь МВД РФ,
РГМУ, Москва
Последние десятилетия ознаменовались прогрессом в лучевой диагностике. Одновременно развивается широкий спектр методов медицинской визуализации. Врачу поликлинического звена уже трудно оценивать их эффективность при конкретных нозологических формах. Типичным примером являются больные холециститом, которые нередко направляются для проведения компьютерной и магнитно-резонансной томографии.
Выявление заболеваний желчного пузыря, в том числе и воспалительных, является прерогативой традиционной рентгенографии, сцинтиграфии и ультразвукового исследования (УЗИ). В неотложной практической радиологии инструментальное обследование чаще всего ограничивается УЗИ, которое вполне адекватно отвечает на вопросы о состоянии стенок желчного пузыря, его содержимом, функции и окружающих структурах.
 |
| Рисунок 1. Острый холецистит. Утолщение стенок желчного пузыря до 4 мм и снижение их денситом етрических показателей вследствие интрамурального отека |
Проведение компьютерной томографии (КТ) желчного пузыря и желчевыводящих путей показано при нетипичной клинической картине, а также с целью дифференциальной диагностики заболевания и его осложнений.
Семиотические признаки поражения желчного пузыря, по данным КТ, аналогичны УЗИ семиотике его заболеваний. Симптомокомплекс холецистита индивидуален и неспецифичен. Острый холецистит в первую очередь характеризуется утолщением стенок пузыря и узловатостью его контуров. Однако утолщение стенок также встречается при циррозе печени, гепатите, портальной гипертензии, асците, панкреатите, почечной недостаточности и другой патологии. Обычно при остром холецистите наблюдается утолщение стенок до 3-5 мм и более, что обусловлено интрамуральным воспалением и отеком. Некоторую помощь в визуализации воспалительных изменений желчного пузыря играет внутривенное введение йодсодержащих контрастных препаратов. При этом достаточно вводить около 50 мл неионного препарата (ультравист, омнипак) с концентрацией 300-350 мгI/мл от руки и проводить сканирование в равновесной фазе.
Субсерозный отек может манифестироваться в виде тонкого, около 1 мм, гиподенсивного наружного края вокруг более плотного внутреннего слоя стенок пузыря. Интрамуральный отек крайне редко выявляется при КТ. При этом внутренняя слизистая оболочка и наружная серозная разделены гиподенсивным слоем, что получило название симптома «сэндвича».
Растяжение желчного пузыря до 5 см в диаметре и более — другой семиотический признак острого холецистита. Он также определяется при диабете, токсическом гепатите, окклюзии холедоха опухолью. Однако для перечисленных состояний утолщение стенок желчного пузыря нехарактерно.
Плохая визуализация стенок желчного пузыря и явления перихолецистита, по мнению большинства ученых, являются самыми важными и достоверными КТ признаками острого воспаления. Перивезикулярное изменение денситометрических показателей паренхимы печени до жидкостного уровня свидетельствуют о наличии воспаления и отека.
Камни желчного пузыря — возможно, самый неспецифический признак острого холецистита. Во-первых, наличие конкрементов может не сопровождаться острым воспалением, а во-вторых, КТ существенно уступает УЗИ в чувствительности при их выявлении.
Визуализация камней напрямую зависит от их химического состава, включающего три компонента: желчные пигменты, холестерин и кальций. Количество кальция играет определяющую роль в чувствительности КТ. При этом визуализируются только около 60% смешанных камней.
 |
| Рисунок 2. Хронический калькулезный холецистит. Визуализируются изоденсивные холестериновые камни с выраженным периферическим гиперденсивным наслоением кальция |
В последние годы опубликовано немало работ об использовании КТ для планирования ударно-волновой литотрипсии. Проблема в том, что около 14% пациентов с камнями желчного пузыря, выявляющихся на рентгенограммах, не могут быть кандидатами для литотрипсии из-за пигментного состава конкрементов. Аналогичная ситуация складывается по отношению к холестериновым камням, которые могут быть лизированы с помощью пероральной терапии хено- и урсодезоксихолевой кислотой. Почти 33% пациентов с камнями желчного пузыря, выявляющихся на рентгенограммах, показана консервативная терапия.
КТ более полезна при диагностике осложнений острого холецистита, поскольку в ряде случаев визуализирует перивезикулярные паренхиматозные изменения лучше, чем УЗИ. По данным литературы, до 25-30% острых холециститов осложняются эмпиемой, гангреной и перфорацией. Возникновение гангренозного холецистита можно предполагать при локальном скоплении жидкости рядом с желчным пузырем, утолщении стенок и перивезикулярном отеке. Флегмонозное перивезикулярное абсцедирование сопровождается уплотнением содержимого с денситометрическими показателями, превышающими плотность желчи. При этом конкременты вне пузыря свидетельствуют о его перфорации. Эти камни могут приводить к эрозии стенок и фистулообразованию окружающих полых органов, таких как двенадцатиперстная кишка (наиболее часто), толстая кишка и холедох. Прямым признаком эрозии желчевыводящих путей является аэрохолия, выявляемая при КТ. Описываются явления частичной тонкокишечной непроходимости, связанные с проникновением камней в тощую кишку.
Эмпиема желчного пузыря выявляется при КТ крайне редко, так как гной имеет тот же коэффициент абсорбции, что и желчь. В то же время геморрагический холецистит диагностируется легко ввиду значительного повышения показателей плотности содержимого, особенно на фоне перивезикулярного отека и жидкости.
Единственным патогномоничным признаком острого холецистита является газ в полости желчного пузыря, что свидетельствует об эмфизематозном характере воспалительного процесса. КТ лучше других методов лучевой диагностики выявляет наличие газа.
Хронический холецистит чаще попутно попадает в поле зрения врача компьютерной томографии при исследовании других органов брюшной полости.
К семиотическим признакам хронического холецистита относятся: неравномерное утолщение стенок желчного пузыря, повышение денситометрических показателей, наличие в нем конкрементов. Пузырь чаще сокращен вокруг камней, а не расширен. Нередко наблюдается его деформация и перегибы.
«Фарфоровый» желчный пузырь — нетипичное проявление хронического холецистита, связанное с пристеночной кальцинацией слизистой оболочки или гладкой мускулатуры органа. Актуальность КТ повышается ввиду частого сочетания «фарфорового» желчного пузыря и карциномы.
КТ может быть полезной у больных с затянувшейся лихорадкой, болями в животе и изменениями печеночных проб.
Таким образом, КТ не является методом выбора при обследовании больных с острым и хроническим холециститом. Однако нередко она позволяет получить дополнительную информацию, имеющую принципиальное значение для определения тактики лечения таких пациентов.
Постхолецистэктомический синдром
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
На территории России по поводу желчнокаменной болезни каждый год в медицинские учреждения обращаются примерно 1 млн. человек. Число ежегодно выполняемых холецистэктомий в целом по России занимает второе место, уступая лишь числу аппендэктомий. В Москве и других крупных городах проводится около 7000 операций на 100 000 населения в год.
Большинство этих операций в последние годы выполняются с помощью малоинвазивных технологий (хирургия малых доступов, эндовидеохирургия, транслюминальная хирургия). Так как количество операций по поводу ЖКБ постоянно растет, соответственно увеличивается и число больных с различными послеоперационными проблемами. По данным разных авторов, 1-2 из каждых 10 оперированных пациентов после выполнения холецистэктомии продолжают испытывать дискомфорт со стороны желудочно-кишечного тракта, боли, нарушения процесса пищеварения, повторные болевые приступы. Гастроэнтерологи объединяют такие симптомы термином «постхолецистэктомический синдром» (ПХЭС). Появление рецидива болей в половине случаев наступает в течение первого года после операции, однако может появляться и в отдаленные сроки.
Терминология и классификация
Термин ПХЭС был введен в 30-е годы ХХ века американскими хирургами и используется до настоящего времени. Он объединяет большую группу патологических состояний в гепатопанкреатодуоденальной зоне, которые существовали до холецистэктомии, сопутствовали холециститу, осложнили его или возникли после операции. Во многом это объединение связано с тем, что при повторном обращении больного с жалобами после перенесенной холецистэктомии редко удается правильно поставить диагноз без многокомпонентного, комплексного обследования. При этом обобщающий термин ПХЭС используется в качестве временного диагноза в процессе обследования больного в соответствии с дифференциально-диагностическим алгоритмом. В дальнейшем, в большинстве случаев, удается выяснить причину жалоб больного и более общий термин уступает место конкретному диагнозу.
Все патологические состояния, которые наблюдаются у пациентов после удаления желчного пузыря, делят на две основные группы в зависимости от причин их возникновения:
В свою очередь, к органическим относят:
Современные гастроэнтерологические исследования свидетельствуют, что у половины больных причиной жалоб служат функциональные нарушения пищеварения. Органические нарушения, которые находят у трети обращающихся, только в 1,5% случаев действительно являются следствием выполненной операции, и лишь 0,5% пациентов с установленным диагнозом ПХЭС требуют повторного оперативного вмешательства. Если установлен диагноз ПХЭС, неизбежно возникают вопросы, связанные с юридической и страховой ответственностью за нарушения, возникшие после оказания медицинской помощи. Поэтому среди многообразия патологических состояний, проходящих под маркой ПХЭС, предложено выделяют две основные группы в зависимости от характера причинно-следственных связей с предшествующей холецистэктомией:
К диагностическим ошибкам относят:
К операционным ошибкам относят
И, наконец, самой опасной является группа прямых ятрогенных хирургических осложнений. Симптоматика ПХЭС у пациентов с различными абдоминальными расстройствами появляется в разные периоды после холецистэктомии, а иногда представляет собой продолжение тех же расстройств, которые были до операции и не прекратились после нее. Многообразие симптоматики и разные сроки ее появления определяются теми конкретными причинами, которые лежат в основе этих нарушений.
Причины «постхолецистэктомического синдрома»
2. Изменения большого дуоденального сосочка (БДС) как органического, так и функционального характера. Именно с этим нередко связано появление рецидивов болей после операции, температуры или желтухи, хотя желчный пузырь уже удален.
Причины функциональные. Выполненная холецистэктомия приводит к временному (до 6 месяцев) усилению тонуса сфинктера БДС у 85% больных. Подобное состояние чаще всего связано с одномоментным исчезновением рефлекторного влияния со стороны желчного пузыря на сфинктер. В дальнейшем, при отсутствии патологических изменений в органах гепатодуоденопанкреатической системы, тонус сфинктера нормализуется, восстанавливается нормальный пассаж желчи.
Органическое поражение БДС (стеноз) можно обнаружить почти у четверти больных, оперированных на желчных путях. Чаще он развивается в результате травматических повреждений при прохождении камней или расположении их в ампуле. Сначала появляется отек БДС, а при длительном воздействии и травматизации рубцовые изменения, приводящие к его сужению. Методом выбора для лечения стеноза БДС рубцового характера является эндоскопическая папиллосфинктеротомия.
У 5% пациентов, перенесших удаление желчного пузыря, причиной ПХЭС является недостаточность БДС, приводящая к нарушению запирательной функции и зиянию устья. В основе ее лежат дистрофические изменения стенки 12-перстной кишки с атрофией слизистой оболочки и деформацией клапанного аппарата. Свободное поступление содержимого 12-перстной кишки (рефлюкс) в желчные протоки через зияющий БДС приводит к холангиту и панкреатиту. Клиническая картина складывается из болей в эпигастрии и диспептических расстройств в виде чувства тяжести и вздутия, которые возникают после приема пищи. Фибродуоденоскопия позволяет выявить зияющий БДС. Более ценные сведения могут быть получены при рентгеноскопии желудка и дуоденографии: бариевая взвесь поступает в желчные протоки, иногда видна перерастянутая ампула БДС.
При выявлении данной патологии лечение начинают с консервативного устранения воспалительных изменений в 12-перстной кишке. Обнаружение органических причин, обуславливающих дуоденостаз и дуоденобилиарный рефлюкс, является показанием к хирургическому лечению.
Основными проявлениями рубцовой непроходимости желчевыводящих протоков являются желтуха, холангит, наружный желчный свищ и жалобы, обусловленные развитием вторичного билиарного цирроза печени и портальной гипертензии.
Лечение стриктур протоков может быть только хирургическим. Выбор способа оперативного вмешательства, главным образом, зависит от локализации рубцовой стриктуры, ее протяженности и степени обструкции, выраженности воспалительных изменений. Операция должна обеспечивать полноценную декомпрессию желчевыделительной системы, быть, по возможности, физиологичной, малотравматичной и исключать рецидив заболевания.
4. Холангит является одним из самых серьезных осложнений желчнокаменной болезни. Если желчь плохо выводится, возникает ее застой, и повышается давление в желчевыводящих путях. Это создает условия для восходящего распространения инфекции. В таком случае холецистэктомия удалит лишь один очаг инфекции, а протоки останутся инфицированными.
Обнаружить подобные дефекты операции возможно с помощью ультразвукового исследования (УЗИ) органов брюшной полости. Более эффективно и детально представление о проблеме даст выполнение МР-холангиографии. Благодаря этому исследованию можно уточнить длину избыточной культи пузырного протока, а также получить представление о ширине протоков. Появившаяся симптоматика и обнаружение избыточной культи или остаточного желчного пузыря являются показанием к проведению повторной операции и их удалению, потому что в них могут содержаться конкременты, замазкообразные массы, гранулемы, невриномы, которые являются источником воспаления. Однако даже при выявлении избыточной культи пузырного протока необходимо производить тщательное обследование всей гепатопанкреатодуоденальной зоны, чтобы не пропустить другую возможную причину имеющихся жалоб.
6. Опухоли желчных протоков как причина ПХЭС составляют 2,3-4,7%. Они могут быть не обнаружены при проведении первой операции или появиться позднее. Их отличает медленный рост, не резкое нарастание болевой симптоматики. Наиболее информативным для правильной постановки диагноза является МР- холангиография и МСКТ брюшной полости с болюсным контрастированием.
7. Заболевания 12-перстной кишки. Почти всегда у больных с заболеваниями желчевыводящих путей, поджелудочной железы и печени (в 72,5-98,5% случаев) обнаруживают изменения со стороны 12-перстной кишки в виде отека и гиперемии слизистой оболочки, ее атрофии или нарушения моторной функции кишки. После устранения источника воспаления эти расстройства могут уменьшаться, однако в большинстве случаев без адекватного лечения хронический гастрит и дуоденит прогрессируют и создают условия для диагностирования ПХЭС. Клинические проявления заключаются в чувстве тяжести и болях в эпигастральной области, диспептических явлениях.
При рентгенологическом обследовании определяется нарушенная перистальтика с замедлением пассажа бариевой взвеси по кишке или, наоборот, ускоренная эвакуация со спастическими перистальтическими волнами и дуоденогастральным рефлюксом. При фиброгастродуоденоскопии выявляются признаки выраженного гастродуоденита.
Хроническое нарушение дуоденальной проходимости (ХНДП) встречается в 0,45-5,7 % случаев. Его клинические проявления маскируются жалобами, похожими на заболевания других органов. Выраженный болевой синдром, часто приступообразного характера, может быть расценен как проявление холецистита или панкреатита. При декомпенсированной форме дуоденостаза присоединяется обильная с примесью желчи. При фиброгастродуоденоскопии слизистая оболочка желудка и 12-перстной кишки атрофична, имеется дуоденогастральный рефлюкс. Наиболее информативным для выявления данной формы заболевания 12-перстной кишки является ренгенологическое исследование.
8. Хронический панкреатит. Хронический панкреатит у больных, перенесших холецистэктомию, встречается довольно часто. Именно при ЖКБ имеется большое количество факторов, приводящих к поражению не только желчевыводящих путей, но и близлежащих органов. У большинства больных снижается внешнесекреторная функция поджелудочной железы, возникает ферментативная недостаточность.
Во всех случаях технически правильно выполненная холецистэктомия способствует улучшению оттока панкреатического сока и частичному восстановлению внешнесекреторной функции железы. В первую очередь восстанавливается секреция трипсина (к 6-му месяцу), тогда как нормализацию показателей активности амилазы можно ожидать только через 2 года. Однако, при далеко зашедшей стадии фиброзных изменений хронический панкреатит начинает проявляться после операции как самостоятельное заболевание с обострениями и ремиссиями.
Обычно боли характеризуются как опоясывающие, сопровождаются расстройствами пищеварения, потому что нарушается внешнесекреторная функция поджелудочной железы, снижается ее ферментативная активность. Позже, в связи с фиброзом ткани железы, могут присоединиться нарушения внутрисекреторной функции инсулярного аппарата. Поэтому при обследовании таких больных, помимо общепринятых биохимических показателей с определением амилазы и липазы, необходимо изучение ферментативной активности панкреатического сока, сахарной кривой и теста на толерантность к глюкозе, а также рентгенологическое исследование желудочно-кишечного тракта и желчных протоков.
9. Прочие причины. Нарушение кишечного всасывания, дисбактериоз и колит могут симулировать рецидив болей после операции. Надо помнить и о гемолитической болезни, протекающей с анемией, желтухой и спленомегалией, о заболеваниях правой половины толстой кишки, правой почки и пояснично-крестцового отдела позвоночника, вызывающих у 15-63% пациентов болевой синдром, не связанный с патологическими изменениями желчевыводящей системы.
Таким образом, необходимо тщательное обследование больных с ПХЭС, включающее помимо общеклинических и биохимических анализов, ультразвукового исследования органов гепатопанкреатодуоденальной зоны, фиброгастродуоденоскопии и рентгеноконтрастного исследования органов желудочно-кишечного тракта, рентгеноконтрастные исследования желчевыводящих путей (КТ, РХПГ или ЧЧХГ) для выяснения истинной причины рецидива болей и выбора адекватной тактики лечения.
Принципы обследования больного с постхолецистэктомическим синдромом
Прежде всего, необходима преемственнность и рациональное взаимодействие амбулаторно-поликлинического, общехирургического и специализированного звеньев оказания медицинской помощи. Все больные после холецистэктомии подлежат диспансерному наблюдению у гастроэнтеролога как для раннего выявления неблагоприятных результатов, так и для проведения профилактических мероприятий: лечебное питание, физкультура, диета растительного характера с ограничением белков и жиров животного происхождения, использование желчегонных средств, снижающих литогенность желчи.
Другим положением является обязательная консультация оперирующего хирурга после завершения реабилитации. При этом оперирующий хирург получает важную информацию о непосредственных и отдаленных результатах хирургического лечения. Для больного это ценно тем, что именно в руках хирурга находится ценная информация о преморбидном статусе, особенностях и деталях самой операции, данных вспомогательных до- и интраоперационных методов исследований.
Еще одним важным условием при обследовании больных с ПХЭС является принцип поиска патологии от наиболее частых причин, к более редким и выполнение исследований от простого к сложному, от неинвазивных, но часто менее информативных методов к более травматичным, но дающим более важную информацию о заболевании.
Вместе с тем, на фоне планируемой программы обследования, включающей многочисленные методы и занимающей, по понятным причинам, длительный период времени, необходимо выделять ситуации, требующие срочного направления больного в стационар. Хирургическая настороженность должна быть тем выше, чем меньше времени прошло с момента операции. Это, прежде всего, относится к болевому синдрому, сопровождаемому желтухой, лихорадкой, ознобом, тошнотой и рвотой, то есть тогда, когда мы можем заподозрить у больного острый холангит.
Обследование больного с предполагаемым диагнозом постхолецистэктомического синдрома, безусловно следует начинать с УЗИ брюшной полости. Результат исследования позволит исключить выраженные анатомические изменения органов гепатопанкреатобилиарной системы и сделать дальнейшие исследования более целенаправленными.
Лечение
Лечение больных с ПХЭС должно быть комплексным и направлено на устранение тех функциональных или структурных нарушений со стороны печени, желчевыводящих путей, желудочно-кишечного тракта и поджелудочной железы, которые лежат в основе страдания и явились поводом для обращения к врачу. Образ жизни и питание играют существенную роль в развитии ЖКБ. Поэтому диета, режим приема пищи, двигательный режим являются важнейшими условиями реабилитации после операции холецистэктомии.
Назначается диета, которая:
1) не должна провоцировать печеночную колику и оказывать вредное влияние на поджелудочную железу;
2) должна положительно влиять на желчевыделение и на внешнесекреторную функцию поджелудочной железы;
3) способствует снижению литогенных свойств желчи;
4) улучшает обменные процессы печени.
Купирование метеоризма может достигаться назначением пеногасителей, комбинированных препаратов, сорбентов, препаратов микрокристаллической целлюлозы. Нередко ЖКБ сопровождается нарушением кишечного биоценоза, приводящего к кишечной диспепсии. В этих случаях целесообразно проведение деконтаминационной терапии. Затем проводится лечение пробиотиками и пребиотиками.
Безусловно, подобное комплексное обследование и лечение правильнее всего проводить в одном учреждении. Наша клиника располагает всеми необходимыми диагностическим возможностями для полноценного обследования, лечения и проведения реабилитационных и профилактических мероприятий.