Аэробилия желчных протоков что это значит
Аэробилия желчных протоков что это значит
а) Терминология:
1. Синонимы:
• Пневмобилия, аэробилия
2. Определения:
• Газ в желчевыделительной системе, в желчных протоках или желчном пузыре
1. Общая характеристика:
• Основные диагностические признаки:
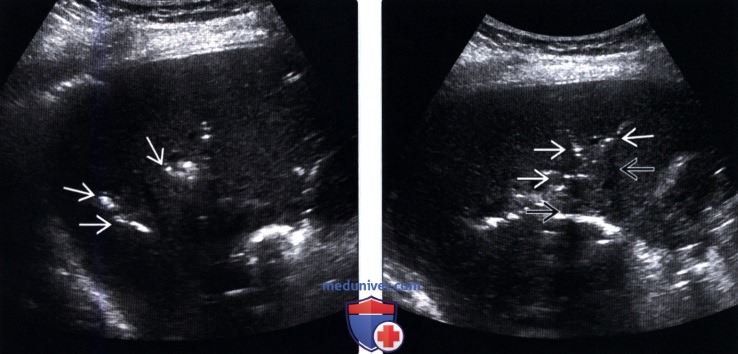
о Яркие эхогенные очаги линейной/ветвящейся формы по ходу печеночных триад, сопровождающиеся реверберацией/«грязными» тенями
• Локализация:
о Чаще всего наблюдается во внутрипеченочных желчных протоках, хотя также встречается во внепеченочных желчных протоках и желчном пузыре
2. УЗИ при газе в желчных протоках:
• УЗИ в черно-белом режиме:
о Газ в просвете внутрипеченочных желчных протоков:
— Яркие эхогенные очаги линейной формы по ходу печеночных триад
— Не смещаются вниз под действием гравитации: в положении пациента на спине в желчных протоках левой доли > правой доли печени
— Отбрасывает «грязную» тень: тени с акустическим шумом, отбрасываемые отражающими звук объектами (газ)
— При больших количествах газа-артефакты типа реверберации
— Подвижность газа, лучше всего выявляемая при изменении положения тела пациента
о Газ в просвете внепеченочных желчных протоков:
— Линейные эхогенные очаги, отбрасывающие «грязную» тень
— В просвете внепеченочных желчных протоков, прилегающих к крупным структурам в воротах печени
о Газ в просвете желчного пузыря:
— Лентовидный эхогенный слой в верхней (в зависимости от положения тела пациента) части желчного пузыря
— Просвет желчного пузыря скрывается интенсивной реверберацией
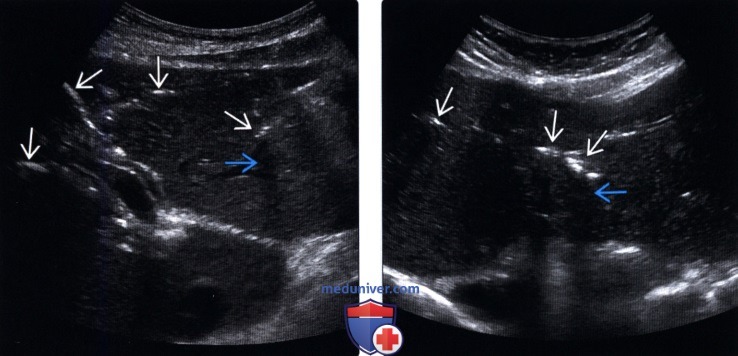
(Правый) На поперечном УЗ срезе через левую долю печени визуализируются линейные эхогенные очаги, отбрасывающие «грязную» акустическую тень; такие изменения вызваны наличием газа во внутрипеченочных желчных протоках.
3. КТ при газе в желчных протоках:
• КТ с контрастным усилением:
о Линейные/тубулярные участки газовой плотности, прилегающие к хорошо контрастируемым ветвям и крупным стволам воротной вены
— Могут выявляться в просвете желчных протоков (внутрипеченочных и/или внепеченочных) или в желчном пузыре
о Газ в желчных протоках чаще локализуется центрально, в отличие от газа в воротной вене, для которого характерна более периферическая локализация
4. Рентгенологические изменения:
• Симптом «сабли»: мечевидный просвет в правой параспинальной области
5. Рентгеноскопия:
• Дефекты заполнения: округлые, тогда как конкременты имеют угловатую/фацетированную форму
7. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о Ультразвуковое исследование, КТ
• Рекомендации по методике проведения исследования:
о Для оценки подвижности газа исследуйте пациента в положении лежа на спине и в косых положениях тела
о Для наилучшей визуализации артефактов реверберации и акустических теней сфокусируйте датчик на соответствующем уровне
(Правый) На поперечном УЗ срезе правой доли печени визуализируются несколько эхогенных очагов линейной формы, отбрасывающих «грязную» акустическую тень, что соответствует изменениям, возникающих при наличии газа в желчных протоках.
в) Дифференциальная диагностика газа в желчных протоках:
1. Газ в воротной вене:
• Ветвистые эхогенные очаги на периферии паренхимы печени в просвете ветвей воротной вены
• При цветовой допплерографии определяются острые направленные в обе стороны пики, накладывающиеся на обычное изображение воротной вены
2. Конкременты/сладж внутрипеченочных протоков:
• Эхогенные очаги, отбрасывающие плотную акустическую тень
• В зоне печеночной триады или в полости расширенных внутрипеченочных протоков
3. Кальциноз печеночной артерии:
• Кальцинированная артериальная стенка отображается в виде двойной гиперэхогенной линии, сопутствующей ветвям воротной вены
• Акустические тени различных размеров по всему объему печени
г) Патология. Общая характеристика:
• Этиология:
о Перенесенные ранее вмешательства на желчных путях, ятрогенные причины:
— Эндогенная ретроградная холангиопанкреатография ± сфинктеротомия
— Желчно-тонкокишечный анастомоз
— Наличие внутреннего стента или наружного дренажа желчных путей
о Желчепузырно-тонкокишечный/холедохо-тонкокишечный свищ:
— Затянувшийся острый холецистит ± осложнившийся желчнокаменной непроходимостью
— Перфоративная язва двенадцатиперстной кишки
— Распадающаяся злокачественная опухоль желчевыделительной системы (например, карциномы желчного пузыря)
о Газообразующая инфекция желчных путей:
— Эмфизематозный холецистит
— Острый бактериальный холангит
о Рецидивирующий пиогенный холангит
д) Клинические особенности. Течение и прогноз:
• В большинстве случаев состояние проходит самостоятельно
• Прогноз зависит от этиологии состояния
е) Список использованной литературы:
1. Shah РА et al: Hepatic gas: widening spectrum of causes detected at CT and US in the interventional era. Radiographics. 31 (5): 1403-13, 2011
2. Sherman SC et al: Pneumobilia: benign or life-threatening, i Emerg Med. 30(2):147-53, 2006
3. Okuda К et al: Sonographic features of hepatic artery calcification in chronic renal failure. Acta Radiol. 44(2): 151-3, 2003
4. Rubin JM et al: Clean and dirty shadowing at US: a reappraisal. Radiology. 181(1):2316, 1991
Редактор: Искандер Милевски. Дата публикации: 7.11.2019
Газ в воротной вене и аэробилия на УЗИ (лекция на Диагностере)
На рентгене, КТ, УЗИ газ в воротных венах и желчных путях (аэробилия, пневмобилия) похожие.
Определите положение газа: мелкие трубчатые структуры на периферии — ветки воротной вены.
Аэробилия расходится лишь центрально (близко воротам) и никогда не приближается к капсуле.
Однако не следует исключать возможность сосуществования газа в воротной вене и аэробилии.
Присутствие большого количества газа в печени прекрасно видно на обычной рентгенограмме.
Критерий газа в воротной вене — ветки высокой прозрачности в поясе 2 см от капсулы печени.
Признак аэробилии — «рогатка» в правой параспинальной зоне, где ЛПП и ППП сливают в ОПП.
При КТ аэробилия имеет склонность к левой доле, так как ЛПП устремляется вертикально вверх.
УЗИ самый чувствительный для газа — эхогенные подвижные включения распущенные лентами.
Газ в желчных путях движется лишь при смене положения, а газ в венах течет сообразно потоку.
Можно увидеть как отдельные эхогенные пузырьки газа поступают в печень по воротной вене.
В медленном потоке воздушные эмболы совершают поступательное «туда-сюда» продвижение.
Если клокочет большое количество внутрисосудистого газа, печень представляется вспененной.
При доплерографиии пузырьки газа родят частые яркие вспышки, спектр смотрится частоколом.
В редких случаях пузырьки газа добираются до печеночных вен и перетекают из печени в НПВ.
Иногда газ достигает камер сердца и аорты, здесь начинается артериальный газовый эмболизм.
Причины газа в воротной вене
Газ в ветвях воротной вены печени обычно принято относить к предвестникам близкой смерти.
Однако чаще бывает при различных состояниях, которые не несут высокого риска летальности.
Наличие газа в воротных венах следует тщательно оценить в системе с клинической картиной.
В большинстве случаев прогноз благоприятный, хирургическое вмешательство не потребуется.
Когда клинические данные указывают ишемию брыжейки, обязательно хирургическое лечение.
Причины газа в ветках воротной вены лучше всего разбить в зависимости от возраста пациента.
При повреждении слизистой кишки газ через мезентериальные вены достигает воротной вены.
Следует искать интрамуральный газ (пневматоз) — основание повреждения слизистой оболочки.
Интрамуральный пневматоз может мимикрировать повышенную эхогенность кишечной стенки.
Их отличают по грязной задней тени, чего не происходит от гиперэхогенной стенки кишечника.
Причины аэробилии (пневмобилии)
Множество причин порождает аэробилию, в неонатальном периоде они возникают очень редко:
Опыт, сын ошибок трудных
Транзиторный газ в воротных венах от перемежающей непроходимости тонкой кишки при грыже.
Жалобы на боль в животе; на УЗИ в печени многие мобильные эхогенные включения — воздух. При ЦДК в воротной вене яркие вспышки отражаются от мобильных пузырьков газа. Спустя два дня печень имеет нормальный вид, газ в воротных венах не определяется.
Берегите себя, Ваш Диагностер!
Аэробилия желчных протоков что это значит
а) Терминология:
• Определение: газ в желчевыделительной системе, в том числе в желчных протоках или желчном пузыре
• Синонимы: пневмобилия, аэробилия
б) Визуализация газа в желчных протоках:
• Яркие эхогенные очаги, образующие по ходу печеночных триад линейный/ветвящийся рисунок и сопровождающиеся «грязными» тенями/артефактами реверберации
• Чаще всего выявляется в просвете внутрипеченочных желчных протоков, хотя также встречается во внепеченочных желчных протоках и желчном пузыре
• Движения газа, лучше всего заметные после изменения положения тела

(Правый) На поперечном УЗ срезе через левую долю печени визуализируются линейные эхогенные очаги, отбрасывающие «грязную» акустическую тень; такие изменения вызваны наличием газа во внутрипеченочных желчных протоках. 
(Правый) На поперечном УЗ срезе правой доли печени визуализируются несколько эхогенных очагов линейной формы, отбрасывающих «грязную» акустическую тень, что соответствует изменениям, возникающих при наличии газа в желчных протоках.
в) Дифференциальная диагностика:
• Газ в воротной вене:
о Ветвящиеся эхогенные фокусы на периферии паренхимы печени в просвете ветвей воротной вены
• Конкременты/сладж во внутрипеченочных протоках:
о Эхогенные очаги, отбрасывающие плотную акустическую тень ± расширенные протоки
• Кальцинаты ветвей печеночной артерии:
о Гиперэхогенные линии, сопутствующие ветвям воротной вены
г) Патология:
• Этиология:
о Перенесенное ранее вмешательство на желчных путях, обычно папиллотомия
о Желечепузырно-тонкокишечный/холедохо-тонкокишечный свищ
о Газопродуцирующая инфекция желчных путей
о Рецидивирующий пиогенный холангит
д) Клинические особенности:
• В большинстве случаев изменения проходят самостоятельно
• Прогноз зависит от этиологии
е) Диагностическая памятка:
• Чтобы убедиться в подвижности газа проведите исследование пациента в положении на спине и в косых положениях
• Более точным методом диагностики является КТ
Редактор: Искандер Милевски. Дата публикации: 7.11.2019
Постхолецистэктомический синдром
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
На территории России по поводу желчнокаменной болезни каждый год в медицинские учреждения обращаются примерно 1 млн. человек. Число ежегодно выполняемых холецистэктомий в целом по России занимает второе место, уступая лишь числу аппендэктомий. В Москве и других крупных городах проводится около 7000 операций на 100 000 населения в год.
Большинство этих операций в последние годы выполняются с помощью малоинвазивных технологий (хирургия малых доступов, эндовидеохирургия, транслюминальная хирургия). Так как количество операций по поводу ЖКБ постоянно растет, соответственно увеличивается и число больных с различными послеоперационными проблемами. По данным разных авторов, 1-2 из каждых 10 оперированных пациентов после выполнения холецистэктомии продолжают испытывать дискомфорт со стороны желудочно-кишечного тракта, боли, нарушения процесса пищеварения, повторные болевые приступы. Гастроэнтерологи объединяют такие симптомы термином «постхолецистэктомический синдром» (ПХЭС). Появление рецидива болей в половине случаев наступает в течение первого года после операции, однако может появляться и в отдаленные сроки.
Терминология и классификация
Термин ПХЭС был введен в 30-е годы ХХ века американскими хирургами и используется до настоящего времени. Он объединяет большую группу патологических состояний в гепатопанкреатодуоденальной зоне, которые существовали до холецистэктомии, сопутствовали холециститу, осложнили его или возникли после операции. Во многом это объединение связано с тем, что при повторном обращении больного с жалобами после перенесенной холецистэктомии редко удается правильно поставить диагноз без многокомпонентного, комплексного обследования. При этом обобщающий термин ПХЭС используется в качестве временного диагноза в процессе обследования больного в соответствии с дифференциально-диагностическим алгоритмом. В дальнейшем, в большинстве случаев, удается выяснить причину жалоб больного и более общий термин уступает место конкретному диагнозу.
Все патологические состояния, которые наблюдаются у пациентов после удаления желчного пузыря, делят на две основные группы в зависимости от причин их возникновения:
В свою очередь, к органическим относят:
Современные гастроэнтерологические исследования свидетельствуют, что у половины больных причиной жалоб служат функциональные нарушения пищеварения. Органические нарушения, которые находят у трети обращающихся, только в 1,5% случаев действительно являются следствием выполненной операции, и лишь 0,5% пациентов с установленным диагнозом ПХЭС требуют повторного оперативного вмешательства. Если установлен диагноз ПХЭС, неизбежно возникают вопросы, связанные с юридической и страховой ответственностью за нарушения, возникшие после оказания медицинской помощи. Поэтому среди многообразия патологических состояний, проходящих под маркой ПХЭС, предложено выделяют две основные группы в зависимости от характера причинно-следственных связей с предшествующей холецистэктомией:
К диагностическим ошибкам относят:
К операционным ошибкам относят
И, наконец, самой опасной является группа прямых ятрогенных хирургических осложнений. Симптоматика ПХЭС у пациентов с различными абдоминальными расстройствами появляется в разные периоды после холецистэктомии, а иногда представляет собой продолжение тех же расстройств, которые были до операции и не прекратились после нее. Многообразие симптоматики и разные сроки ее появления определяются теми конкретными причинами, которые лежат в основе этих нарушений.
Причины «постхолецистэктомического синдрома»
2. Изменения большого дуоденального сосочка (БДС) как органического, так и функционального характера. Именно с этим нередко связано появление рецидивов болей после операции, температуры или желтухи, хотя желчный пузырь уже удален.
Причины функциональные. Выполненная холецистэктомия приводит к временному (до 6 месяцев) усилению тонуса сфинктера БДС у 85% больных. Подобное состояние чаще всего связано с одномоментным исчезновением рефлекторного влияния со стороны желчного пузыря на сфинктер. В дальнейшем, при отсутствии патологических изменений в органах гепатодуоденопанкреатической системы, тонус сфинктера нормализуется, восстанавливается нормальный пассаж желчи.
Органическое поражение БДС (стеноз) можно обнаружить почти у четверти больных, оперированных на желчных путях. Чаще он развивается в результате травматических повреждений при прохождении камней или расположении их в ампуле. Сначала появляется отек БДС, а при длительном воздействии и травматизации рубцовые изменения, приводящие к его сужению. Методом выбора для лечения стеноза БДС рубцового характера является эндоскопическая папиллосфинктеротомия.
У 5% пациентов, перенесших удаление желчного пузыря, причиной ПХЭС является недостаточность БДС, приводящая к нарушению запирательной функции и зиянию устья. В основе ее лежат дистрофические изменения стенки 12-перстной кишки с атрофией слизистой оболочки и деформацией клапанного аппарата. Свободное поступление содержимого 12-перстной кишки (рефлюкс) в желчные протоки через зияющий БДС приводит к холангиту и панкреатиту. Клиническая картина складывается из болей в эпигастрии и диспептических расстройств в виде чувства тяжести и вздутия, которые возникают после приема пищи. Фибродуоденоскопия позволяет выявить зияющий БДС. Более ценные сведения могут быть получены при рентгеноскопии желудка и дуоденографии: бариевая взвесь поступает в желчные протоки, иногда видна перерастянутая ампула БДС.
При выявлении данной патологии лечение начинают с консервативного устранения воспалительных изменений в 12-перстной кишке. Обнаружение органических причин, обуславливающих дуоденостаз и дуоденобилиарный рефлюкс, является показанием к хирургическому лечению.
Основными проявлениями рубцовой непроходимости желчевыводящих протоков являются желтуха, холангит, наружный желчный свищ и жалобы, обусловленные развитием вторичного билиарного цирроза печени и портальной гипертензии.
Лечение стриктур протоков может быть только хирургическим. Выбор способа оперативного вмешательства, главным образом, зависит от локализации рубцовой стриктуры, ее протяженности и степени обструкции, выраженности воспалительных изменений. Операция должна обеспечивать полноценную декомпрессию желчевыделительной системы, быть, по возможности, физиологичной, малотравматичной и исключать рецидив заболевания.
4. Холангит является одним из самых серьезных осложнений желчнокаменной болезни. Если желчь плохо выводится, возникает ее застой, и повышается давление в желчевыводящих путях. Это создает условия для восходящего распространения инфекции. В таком случае холецистэктомия удалит лишь один очаг инфекции, а протоки останутся инфицированными.
Обнаружить подобные дефекты операции возможно с помощью ультразвукового исследования (УЗИ) органов брюшной полости. Более эффективно и детально представление о проблеме даст выполнение МР-холангиографии. Благодаря этому исследованию можно уточнить длину избыточной культи пузырного протока, а также получить представление о ширине протоков. Появившаяся симптоматика и обнаружение избыточной культи или остаточного желчного пузыря являются показанием к проведению повторной операции и их удалению, потому что в них могут содержаться конкременты, замазкообразные массы, гранулемы, невриномы, которые являются источником воспаления. Однако даже при выявлении избыточной культи пузырного протока необходимо производить тщательное обследование всей гепатопанкреатодуоденальной зоны, чтобы не пропустить другую возможную причину имеющихся жалоб.
6. Опухоли желчных протоков как причина ПХЭС составляют 2,3-4,7%. Они могут быть не обнаружены при проведении первой операции или появиться позднее. Их отличает медленный рост, не резкое нарастание болевой симптоматики. Наиболее информативным для правильной постановки диагноза является МР- холангиография и МСКТ брюшной полости с болюсным контрастированием.
7. Заболевания 12-перстной кишки. Почти всегда у больных с заболеваниями желчевыводящих путей, поджелудочной железы и печени (в 72,5-98,5% случаев) обнаруживают изменения со стороны 12-перстной кишки в виде отека и гиперемии слизистой оболочки, ее атрофии или нарушения моторной функции кишки. После устранения источника воспаления эти расстройства могут уменьшаться, однако в большинстве случаев без адекватного лечения хронический гастрит и дуоденит прогрессируют и создают условия для диагностирования ПХЭС. Клинические проявления заключаются в чувстве тяжести и болях в эпигастральной области, диспептических явлениях.
При рентгенологическом обследовании определяется нарушенная перистальтика с замедлением пассажа бариевой взвеси по кишке или, наоборот, ускоренная эвакуация со спастическими перистальтическими волнами и дуоденогастральным рефлюксом. При фиброгастродуоденоскопии выявляются признаки выраженного гастродуоденита.
Хроническое нарушение дуоденальной проходимости (ХНДП) встречается в 0,45-5,7 % случаев. Его клинические проявления маскируются жалобами, похожими на заболевания других органов. Выраженный болевой синдром, часто приступообразного характера, может быть расценен как проявление холецистита или панкреатита. При декомпенсированной форме дуоденостаза присоединяется обильная с примесью желчи. При фиброгастродуоденоскопии слизистая оболочка желудка и 12-перстной кишки атрофична, имеется дуоденогастральный рефлюкс. Наиболее информативным для выявления данной формы заболевания 12-перстной кишки является ренгенологическое исследование.
8. Хронический панкреатит. Хронический панкреатит у больных, перенесших холецистэктомию, встречается довольно часто. Именно при ЖКБ имеется большое количество факторов, приводящих к поражению не только желчевыводящих путей, но и близлежащих органов. У большинства больных снижается внешнесекреторная функция поджелудочной железы, возникает ферментативная недостаточность.
Во всех случаях технически правильно выполненная холецистэктомия способствует улучшению оттока панкреатического сока и частичному восстановлению внешнесекреторной функции железы. В первую очередь восстанавливается секреция трипсина (к 6-му месяцу), тогда как нормализацию показателей активности амилазы можно ожидать только через 2 года. Однако, при далеко зашедшей стадии фиброзных изменений хронический панкреатит начинает проявляться после операции как самостоятельное заболевание с обострениями и ремиссиями.
Обычно боли характеризуются как опоясывающие, сопровождаются расстройствами пищеварения, потому что нарушается внешнесекреторная функция поджелудочной железы, снижается ее ферментативная активность. Позже, в связи с фиброзом ткани железы, могут присоединиться нарушения внутрисекреторной функции инсулярного аппарата. Поэтому при обследовании таких больных, помимо общепринятых биохимических показателей с определением амилазы и липазы, необходимо изучение ферментативной активности панкреатического сока, сахарной кривой и теста на толерантность к глюкозе, а также рентгенологическое исследование желудочно-кишечного тракта и желчных протоков.
9. Прочие причины. Нарушение кишечного всасывания, дисбактериоз и колит могут симулировать рецидив болей после операции. Надо помнить и о гемолитической болезни, протекающей с анемией, желтухой и спленомегалией, о заболеваниях правой половины толстой кишки, правой почки и пояснично-крестцового отдела позвоночника, вызывающих у 15-63% пациентов болевой синдром, не связанный с патологическими изменениями желчевыводящей системы.
Таким образом, необходимо тщательное обследование больных с ПХЭС, включающее помимо общеклинических и биохимических анализов, ультразвукового исследования органов гепатопанкреатодуоденальной зоны, фиброгастродуоденоскопии и рентгеноконтрастного исследования органов желудочно-кишечного тракта, рентгеноконтрастные исследования желчевыводящих путей (КТ, РХПГ или ЧЧХГ) для выяснения истинной причины рецидива болей и выбора адекватной тактики лечения.
Принципы обследования больного с постхолецистэктомическим синдромом
Прежде всего, необходима преемственнность и рациональное взаимодействие амбулаторно-поликлинического, общехирургического и специализированного звеньев оказания медицинской помощи. Все больные после холецистэктомии подлежат диспансерному наблюдению у гастроэнтеролога как для раннего выявления неблагоприятных результатов, так и для проведения профилактических мероприятий: лечебное питание, физкультура, диета растительного характера с ограничением белков и жиров животного происхождения, использование желчегонных средств, снижающих литогенность желчи.
Другим положением является обязательная консультация оперирующего хирурга после завершения реабилитации. При этом оперирующий хирург получает важную информацию о непосредственных и отдаленных результатах хирургического лечения. Для больного это ценно тем, что именно в руках хирурга находится ценная информация о преморбидном статусе, особенностях и деталях самой операции, данных вспомогательных до- и интраоперационных методов исследований.
Еще одним важным условием при обследовании больных с ПХЭС является принцип поиска патологии от наиболее частых причин, к более редким и выполнение исследований от простого к сложному, от неинвазивных, но часто менее информативных методов к более травматичным, но дающим более важную информацию о заболевании.
Вместе с тем, на фоне планируемой программы обследования, включающей многочисленные методы и занимающей, по понятным причинам, длительный период времени, необходимо выделять ситуации, требующие срочного направления больного в стационар. Хирургическая настороженность должна быть тем выше, чем меньше времени прошло с момента операции. Это, прежде всего, относится к болевому синдрому, сопровождаемому желтухой, лихорадкой, ознобом, тошнотой и рвотой, то есть тогда, когда мы можем заподозрить у больного острый холангит.
Обследование больного с предполагаемым диагнозом постхолецистэктомического синдрома, безусловно следует начинать с УЗИ брюшной полости. Результат исследования позволит исключить выраженные анатомические изменения органов гепатопанкреатобилиарной системы и сделать дальнейшие исследования более целенаправленными.
Лечение
Лечение больных с ПХЭС должно быть комплексным и направлено на устранение тех функциональных или структурных нарушений со стороны печени, желчевыводящих путей, желудочно-кишечного тракта и поджелудочной железы, которые лежат в основе страдания и явились поводом для обращения к врачу. Образ жизни и питание играют существенную роль в развитии ЖКБ. Поэтому диета, режим приема пищи, двигательный режим являются важнейшими условиями реабилитации после операции холецистэктомии.
Назначается диета, которая:
1) не должна провоцировать печеночную колику и оказывать вредное влияние на поджелудочную железу;
2) должна положительно влиять на желчевыделение и на внешнесекреторную функцию поджелудочной железы;
3) способствует снижению литогенных свойств желчи;
4) улучшает обменные процессы печени.
Купирование метеоризма может достигаться назначением пеногасителей, комбинированных препаратов, сорбентов, препаратов микрокристаллической целлюлозы. Нередко ЖКБ сопровождается нарушением кишечного биоценоза, приводящего к кишечной диспепсии. В этих случаях целесообразно проведение деконтаминационной терапии. Затем проводится лечение пробиотиками и пребиотиками.
Безусловно, подобное комплексное обследование и лечение правильнее всего проводить в одном учреждении. Наша клиника располагает всеми необходимыми диагностическим возможностями для полноценного обследования, лечения и проведения реабилитационных и профилактических мероприятий.