Аэробная инфекция что это такое
Аэробная и анаэробная среда
При выполнении гематологических исследований используются два типа организмов аэробные и анаэробные. Они отличаются потребностью в наличии кислорода в окружающей среде. Аэробные микроорганизмы могут функционировать только при наличии кислорода, в то время, как анаэробные в нем совсем не нуждаются.
Классификация этих видов проводится на основе реакции на наличие или отсутствие кислорода. Из-за этого аэробные и анаэробные микроорганизмы по-разному выполняют свои функции в процессе клеточного дыхания.
Особенности аэробных микроорганизмов
Аэробные микроорганизмы не могут существовать без кислорода. Он необходим им для роста, развития и участвует в процессах размножения. Благодаря кислороду они способны окислять моносахариды, например, глюкозу.
Генерация энергии в этих микроорганизмах происходит при гликолизе. После него следует цикл Кребса и цепь переноса электронов. Среды, насыщенные кислородом – отличная питательная среда для таких микроорганизмов. Примеры аэробов – бациллы и нокардии.
Типы аэробов
Аэробные микроорганизмы классифицируют по уровню необходимого для жизнедеятельности кислорода:
Бактерии, нуждающиеся в кислороде для выживания, легко выделяются при культивировании в жидкой среде. Так для полноценной жизнедеятельности им необходим кислород, то чтобы выжить они всплывают на поверхность.
Особенности анаэробов
В процессе энергетического обмена эти микроорганизмы не используют кислород. Для этого им необходимы марганец, сера, кобальт, азот, метал или железо. В процессе образования энергии анаэробные микроорганизмы подвергаются ферментации. Для выживания они используют энергию, производимую при анаэробных процессах брожения:
Классификация анаэробных микроорганизмов также определяется по уровню токсичности кислорода:
Анаэробы не способны выживать в среде, богатой кислородом. Для облигатных разновидностей он токсичен, а вот факультативным видам он не вредит.
Сходства между аэробами и анаэробами
Различия аэробов и анаэробов
Отличительные особенности микроорганизмов представлены в таблице.
Кишечные инфекции
Кишечные инфекции появляются в результате распространения вредных бактерий. Чаще всего они развиваются у детей, но нередко могут стать и причиной недомогания любого члена семьи. В этой статье мы поговорим о том, какие есть виды кишечных инфекций, как они появляются в организме человека и как их правильно и эффективно лечить.
Кишечные инфекции появляются в результате распространения вредных бактерий. Чаще всего они развиваются у детей, но нередко могут стать и причиной недомогания любого члена семьи. В этой статье мы поговорим о том, какие есть виды кишечных инфекций, как они появляются в организме человека и как их правильно и эффективно лечить.
Несмотря на схожие симптомы и способ заражения, каждый вид имеет свои отличительные черты и представляют различную опасность для человека.
Виды кишечных инфекций
Возбудитель появляется и паразитирует в желудочно-кишечном тракте. Может воспаляться слизистая оболочка желудка, нарушаться процессы пищеварения, ухудшаться общее самочувствие человека.
Вирусные инфекции
При вирусном заражении поражаются стенки желудка, кишечника, дыхательных органов, в редких случаях могут затрагиваться другие органы. Инфекция может передаться несколькими способами: фекально-оральным, воздушно-капельным, контактно-бытовым.
Вылечить инфекцию можно всего за одну неделю, но человек может продолжать быть переносчиком еще на протяжении 3-4 недель. Важно на время лечения придерживаться строгой диеты, пить много чистой воды и применять противовирусные препараты, выписанные врачом после диагностики организма.
Бактериальные инфекции
Такое заболевание считается более опасным, так как существует большая вероятность осложнений. Заразиться можно фекально-оральным и контактно-бытовым путем. Инфекция затрагивает желудочно-кишечный тракт, мочевыводящие каналы.
Бактерии, распространяясь в желудочно-кишечном тракте, выделяют токсичные вещества. При большом количестве таких веществ, поступающих в организм, может настать токсический шок.
Больному понадобится комплексное лечение. Нужно не только избавиться от вредоносных микроорганизмов, но и очистить организм от токсичных веществ, а также устранить симптоматику. В таких случаях прописывают антибиотики.
Протозойные инфекции
Считаются менее распространенными, но при этом очень опасными. Они передаются не только фекально-оральным и контактно-бытовым путем, но и во время полового акта. Несмотря на активное распространение в желудке и кишечнике, болезнь может продолжительное время не давать о себе знать, что в дальнейшем затруднит процесс лечения.
Симптомы кишечной инфекции у взрослых
Первые симптомы дают о себе знать достаточно быстро – проходит от 6 до 48 часов после того, как возбудитель инфекции попадает в организм. Кишечная инфекция также может начинаться как простуда: с першения в горле, невысокой температуры, до 37,5.
Появляются характерные признаки:
Если заболевание проходит в легкой форме, то эти симптомы могут не наблюдаться, а при острой кишечной инфекции симптоматика может принять ярко-выраженный характер.
Стафилококк
Заболевание вызывают условно-патогенные микробы, которые опасны для здоровья человека. Обитая в организме постоянно, они находятся под контролем иммунитета. Но при ослаблении защиты могут спровоцировать воспалительный процесс.
Стафилококк – это неподвижный грамположительный микроорганизм шаровидной формы, образующий многочисленные колонии. Может развиваться и паразитировать в организме без участия кислорода в закрытой среде. Штаммов бактерий насчитывается более двадцати. Некоторые из них довольно безобидны, а другие вызывают мощные патологические реакции в человеческом организме.
Патология чаще всего появляется на коже, слизистых оболочках, соединительной ткани, подкожной клетчатке, сердечной мышце. Поражая их, микробы вырабатывают токсичные вещества, провоцируют воспаления, в тяжелых случаях приводящие к сепсису, необратимым изменениям структур.
Наиболее распространенной разновидностью является золотистый стафилококк. Название получил из-за характерного желтого пигмента на поверхности. Проникая в организм, синтезирует фермент коагулазу, может вызывать гнойные воспаления почти любых внутренних органов.
Симптомы стафилококковой инфекции
Два основных признака, которые можно наблюдать в теле у зараженного человека, это интоксикация и воспалительный процесс. Могут появляться болезненные выпуклые узелки, наполненные гноем. Поражение пазух носа стафилококком проявляется банальным насморком с вязкими желтоватыми или зелеными выделениями. Также могут появиться следующие признаки:
Нередко инфекция распространяется на среднее ухо, вызывая отит: резкие стреляющие боли, снижение слуха. При поражении слизистых глаз развивается нагноение конъюнктивы, склеры краснеют и отекают. Стафилококк часто встречается у детей до 12 лет и проявляет себя точно также, как у взрослых.
Для быстрого подавления активности патогенов применяют комбинации различных групп препаратов. Относительно новые и эффективные: макролиды и фторхинолоны. Лекарства этих категорий разрушают и уничтожают белковые оболочки бактерий, не давая им времени для развития резистентности. Курс лечения стафилококка должен проводиться по четким указаниям врача и не должен прерываться.
Сальмонеллез
Еще одна разновидность бактериальной инфекции, которая поражает человека и животных, передается фекально-оральным путем, обычно поражает желудок и тонкий кишечник. Характер течения заболевания отличается в каждом конкретном случае, от бессимптомного поражения до тяжелых форм с токсическим и дегидратационным шоком.
Причиной возникновения заболевания являются бактерии сальмонеллы. Они хорошо сохраняются и долго живут в окружающей среде. Им не страшен холод, поэтому заморозка продуктов не предотвращает заражение. Зато при кипячении эти бактерии погибают мгновенно.
Сальмонеллы проникают в желудочно-кишечный тракт с пищей, водой или через загрязненные руки, беспрепятственно проходят кислотный барьер желудка и заселяются в тонком кишечнике. В борьбе с иммунными клетками они вырабатывают опасный для жизнедеятельности человека токсин. С током крови они попадают в другие внутренник органы: печень, селезенку, легкие, кости.
Симптомы сальмонеллеза:
Инкубационный период продолжается от нескольких часов до 2 суток. Резко поднимается температура тела, появляется выраженный болевой синдром, тяжесть в голове, слабость. Расстройство стула при сальмонеллезе – один из основных симптомов. Каловые массы становятся водянистыми, пенистыми и чрезвычайно зловонными. Дефекация сопровождается позывами к рвоте. Слизистая оболочка рта и язык покрываются белым налетом, становятся излишне сухими.
Пациенты, страдающие от тяжелой формы сальмонеллеза или осложнений, подлежат госпитализации. Взрослые и дети, переживающие течение инфекции в легкой форме, проходят лечение на дому. Лечение сальмонеллеза начинается с базовой процедуры промывания желудка и кишечника.
Затем восстановление баланса электролитов в организме пациента и коррекция водно-солевого баланса. Это делается с помощью потребления солевого раствора внутрь. При тяжелом обезвоживании проводится внутривенная инфузионная терапия, в состав которой входят полиионные растворы.
Лечение кишечных инфекций
При появлении признаков инфекции необходимо обратиться на прием к врачу. Многие заболевания имеют схожие симптомы. Поэтому чтобы провести грамотную терапию, необходимо пройти полную диагностику. Только лабораторные методы диагностики покажут правильный результат.
Что делать, если в семье больной?
Для лечения назначают медицинские средства. Активированный уголь (1 таблетка на 10 кг веса) и другие сорбенты, регидрон (назначается при большой потере жидкости, особенно для людей с недостатком веса, при обезвоживании), жаропонижающие. Также обязательно надо пить побольше воды, можно минеральной без газов.
Из рациона питания следует убрать все молочные продукты и несколько дней соблюдать диету. Каша на воде (лучше рисовая), сухарики из белого или серого хлеба, исключить овощи и фрукты, которые вызывают брожение – виноград, капуста, черный хлеб, бобовые.
При кишечной инфекции больному назначают теплое питье. Это могут быть:
Профилактика кишечной инфекции у взрослых и детей
Где лечить кишечные инфекции в Красноярске?
В период пандемии в медицинском центре «Медюнион» оказывают все медицинские услуги согласно масочному режиму. Соблюдается дистанция между пациентами и работниками клиники, все рабочие поверхности обрабатываются каждый час. Наши пациенты могут воспользоваться масками и дезинфекторами для обработки рук.
Стоимость диагностики и лечения будет зависеть о проводимых процедур. Чтобы узнать больше информации, запишитесь на прием к нужному узкому специалисту, который проведет осмотр, назначит анализы и лечение. Чтобы записаться, позвоните по телефону +7 391 201-03-03 или заполните онлайн-форму. Укажите необходимую вам процедуру и оставьте свои данные – наш специалист перезвонит вам и обсудит удобное время процедуры.
Аэробная инфекция что это такое
Аэробный (неспецифический) вагинит является полимикробным заболеванием, при котором происходит замена анаэробных видов лактобацилл, превалирующих в норме, на аэробные бактерии, главным образом Streptococcus spp., Staphylococcus spp., Enterococcus spp., бактерии семейства Еnterobactеriасеае (E. coli, Klebsiella spp., Citrobacter spp., Enterobacter spp., Serratia spp., Proteus mirabilis, Morganella morganii), с развитием воспалительной реакции.
Распространенность АВ в женской популяции составляет 5–10%, среди беременных она дос-тигает 8,3–12,8%. У женщин с симптомами воспалительных заболеваний полового тракта АВ наблюдается в 23–30% случаев. Наиболее тяжелой формой АВ является десквамативный воспалительный вагинит.
АВ чаще всего выявляется у девочек до периода менархе и у женщин в менопаузальном периоде, когда в силу физиологических причин (низкого уровня эстрогенов, контролирующих обмен гликогена вагинального эпителия) количество лактобацилл снижается. В репродуктивном возрасте основными причинами развития АВ, как правило, являются инфекционные заболевания, эндокринная патология, снижение функциональной активности яичников, воздействие местных повреждающих факторов.
В пожилом и старческом возрасте развитие АВ во многом обусловлено сниженим активности факторов защиты слизистой оболочки влагалища, а именно снижением образования молочной кислоты из гликогена. Замещение условно-патогенными микроорганизмами с преимущественно аэробным катаболизмом других членов микробного сообщества приводит к развитию вагинита с выраженной лейкоцитарной реакцией и клиническими признаками воспаления.
Точные причины и механизм развития АВ до настоящего времени окончательно не определены. Однако установлено, что в этиопатогенезе заболевания микробный фактор играет такую же важную роль, как состояние макроорганизма и те обстоятельства, которые изменяют его иммунобиологические свойства.
К факторам риска развития АВ чаще всего относят: нарушение обмена веществ; общие инфекционные заболевания; алиментарный фактор; хронические стрессовые ситуации; токсическое воздействие некоторых лекарс-твенных препаратов (антибактериальных, цитостатических, глюкокортикостероидных средств, антацидов); различные экстрагенитальные заболевания, осложненное течение беременности и родов.
АВ относится к заболеваниям, которые не представляют прямой угрозы здоровью женщины. Однако при данном дисбиозе вагинального биотопа нижние отделы полового тракта массивно колонизируются условно-патогенными микроорганизмами, которые являются основными возбудителями гнойно-воспалительных заболеваний органов малого таза. Такие бактерии, как Staphylocоccus spp., Streptocоccus spp., колиформные бактерии (Escherichia coli), рассматриваются современными исследователями в качестве наиболее частых возбудителей хориоамнионита, интраамниальной инфекции, послеродового эндометрита, послеоперационных воспалительных осложнений.
По мнению многих исследователей, АВ является более частой причиной осложнений беременности, чем бактериальный вагиноз. С ним связывают также преждевременный разрыв оболочек плодного пузыря, преждевременные роды и низкий вес плода. Другим весьма значимым осложнением АВ, как указано ранее, является развитие воспалительных заболеваний органов малого таза у женщин.
КЛАССИФИКАЦИЯ
КЛИНИЧЕСКАЯ КАРТИНА
Особенностью течения АВ является наличие выраженной воспалительной реакции слизистой оболочки влагалища. При гинекологическом осмотре в острой стадии заболевания отмечаются болезненность при введении зеркал, отечность, гиперемия, петехиальные высыпания, поверхностные эрозии слизистой оболочки стенок и преддверия влагалища. При хронических формах АВ указанные признаки выражены меньше.
ДИАГНОСТИКА
Диагностика АВ основывается на данных анамнеза, результатах клинического обследования и лабораторных исследований.
Лабораторные исследования
1. Микроскопическое исследование вагинального отделяемого (400x увеличение, фазово-контрастный микроскоп).
Для микроскопической картины мазка, окрашенного по Граму, характерны следующие признаки, типичные для экссудативного воспалительного процесса:
Для более точной диагностики АБ и оценки дефицита лактобацилл рекомендуется определение лактобациллярной степени (lactobacillary grading, LBG) показателя заселенности влагалища лактобациллами,
которая выявляется при микроскопии вагинального мазка, окрашенного по Граму (табл. 1).
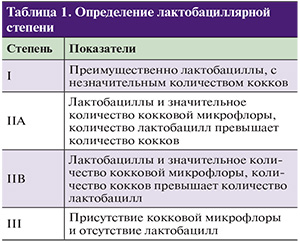
Степени I и II A считаются показателем вагинального нормоценоза. Для определения наличия и степени тяжести АВ G.G. Donders (2002)предложены критерии, сходные с системой R. Nugent для диагностики бактериального вагиноза (табл. 2).
Баллы оцениваются отдельно по 5 критериям (лактобациллярная степень, количество лейкоцитов, доля токсичных лейкоцитов, фоновая микрофлора, доля парабазальных эпителиоцитов) и суммируются.
2. Культуральное исследование традиционно применяется в клинической практике для идентификации возбудителей, их количественной оценки и определения антибактериальной чувствительности выделенных изолятов. При АВ культуральное исследование позволяет выявить:
При АВ чаще всего выделяют и идентифицируют Streptococcus, Staphylococcus spp., Enterococcus spp., бактерии семейства Еnterobactеriасеае (E. coli, Klebsiella spp., Citrobacter spp., Enterobacter spp., Serratia spp., Proteus mirabilis, Morganella morganii).
Для оценки результатов микроскопического и культурального исследования используется комплексная система выявления нарушения микрофлоры влагалища («Интегральная оценка состояния микробиоты влагалища. Диагностика оппортунистических инфекций», Анкирская А.С., Муравьева В.В., 2011).
3. Полимеразная цепная реакция (ПЦР) в режиме реального времени относится к наиболее точным молекулярно-биологическим методам исследования микробиоты, позволяющим объективно исследовать количество условно-патогенной и нормальной вагинальной микрофлоры, степень и характер дисбаланса, а также провести контроль эффективности лечения.
Консультации других врачей-специалистов (эндокринолога, гастроэнтеролога) рекомендованы в случае частого рецидивирования АВ с целью исключения сопутствующих заболеваний (состояний), которые могут способствовать нарушению нормальной вагинальной микробиоты.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальную диагностику АВ необходимо проводить с другими урогенитальными заболеваниями, обусловленными патогенными (N. gonorrhoeae, T. vaginalis, C. trachomatis, M. genitalium) и условно-патогенными мик-роорганизмами (дрожжеподобными грибами рода Candida, генитальными микоплазмами, анаэробными микроорганизмами), аногенитальной герпесвирусной инфекцией. Алгоритм проведения дифференциальной диагностики АВ и бактериального вагиноза представлен в табл. 3.
ЛЕЧЕНИЕ
Показания к проведению лечения
Показанием к проведению лечения является установленный на основании клинического обследования и лабораторных исследований диагноз АВ. Лечение бессимптомного АВ, выявленного по результатам микроскопического исследования вагинального отделяемого, необходимо проводить перед введением внутриматочных средств; перед оперативными вмешательствами на органах малого таза, в том числе медицинскими абортами; беременным, имеющим в анамнезе преждевременные роды либо поздние выкидыши.
При наличии у половых партнеров клинических признаков баланопостита, уретрита и других заболеваний урогенитальной системы целесообразно проведение их обследования и при необходимости – лечения.
Цели лечения
Общие замечания по терапии
Основным направлением в лечении АВ должна являться элиминация повышенного количества аэробных микроорганизмов, что достигается с помощью применения этиотропных препаратов.
Местная терапия. Препаратами выбора для местного лечения являются неабсорбируемые антибактериальные препараты широкого спектра, действующие на кишечные грам+ и грам- аэробы: комбинированный препарат неомицина сульфат 35 000 МЕ, полимиксина В сульфат 35 000 МЕ, нистатин 100 000 МЕ (Полижинакс) и клиндамицин.
Комбинированный препарат: неомицина сульфат 35 000 МЕ, полимиксина В сульфат 35 000 МЕ, нистатин 100 000 МЕ обладает широким спектром противомикробного действия в отношении возбудителей АВ, оказывает выраженное противовоспалительное действие и способствует уменьшению симптомов заболевания с первых дней лечения. В отличие от лекарственных средств, содержащих глюкокортикостероиды, данный препарат не оказывает иммуносупрессивного действия на местный иммунитет и способствует быстрому восстановлению числа лактобацилл и функциональной активности вагинального эпителия. Интравагинальное применение препарата Полижинакс позволяет избегать системного воздействия на организм, а также делает возможным назначение препарата беременным (за исключением І триместра). Указанные особенности лекарственного средства способствуют достижению оптимального терапевтического эффекта, что особенно актуально при наличии смешанного бактериально-грибкового инфицирования.
Клиндамицин для местного применения удобен в использовании как в амбулаторной, так и в стационарной практике, обеспечивает удовлетворительный комплаенс и хорошую переносимость в сочетании с выраженной терапевтической эффективностью.
Повидон-йод (Бетадин) в виде раствора (для спринцеваний) или вагинальных суппозиториев способствует более быстрому облегчению симптомов, благодаря выраженному антисептическому эффекту, активности против антибиотикоустойчивых штаммов бактерий и собственному пребиотическому действию: повидон-йод повышает кислотность вагинальной среды, что приводит к быстрому созданию оптимальных условий для восстановления нормальной микрофлоры влагалища.
Кратковременное применение топических глюкокортикостероидных препаратов дополнительно к антибактериальной терапии показано только при десквамативном воспалительном вагините.
Лечение АВ может включать в себя местное применение эстриола или эстрадиола в тех случаях, когда в клинической картине доминируют атрофические изменения (увеличенное число парабазальных клеток).
Системная терапия. При тяжелом течении АВ рекомендуется терапия системными антибактериальными препаратами и местнодействующими лекарственными средствами.
Показания к назначению системных антибактериальных препаратов:
Показания к госпитализации
Рекомендованные схемы лечения
Местная терапия
комбинированный препарат: неомицина сульфат 35 000 МЕ, полимиксина В сульфат 35 000 МЕ, нистатин 100 000 М, вагинальные капсулы интравагинально 1 раз в сутки перед сном в течение 12 дней,
клиндамицин, крем 2%, 5,0 г интравагинально 1 раз в сутки, предпочтительно перед сном в тече-ние 3–7 дней, при десквамативном воспалительном вагините до 4–6 недель,
повидон-йод, вагинальные свечи интравагинально ежедневно перед сном, в течение 10–14 дней,
деквалиния хлорид 10 мг, таблетки вагинальные, интравагинально ежедневно перед сном, в течение 6 дней.
Системные антибактериальные препараты
офлоксацин 200–400 мг 2 раза в сутки в течение 7–10 дней,
ципрофлоксацин 125–500 мг 2 раза в сутки, в более тяжелых случаях – до 750 мг 2 раза в сутки в течение 7–14 дней,
левофлоксацин 500 мг 1–2 раза в сутки в течение 7–14 дней,
амоксициллин 500 мг 3 раза в сутки; при тяже-лом течении инфекции доза может быть повышена до 1,0 г 3 раза в сутки в течение 7–10 дней,
амоксициллин/клавуланат 500 мг+125 мг 3 ра-за в сутки в течение 7–10 дней.
Оценка эффективности лечения
Установление излеченности рекомендуется проводить через 14 дней после окончания лечения.
Тактика в отсутствие эффекта от лечения
Назначение иных препаратов или методик лечения.
Особенности антибактериальной терапии неспецифических анаэробных инфекций
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
ГКБ № 23 им. «Медсантруд», Москва
А наэробные бактерии представляют собой разные группы микроорганизмов (рис. 1), способных удовлетворять энергетические потребности при отсутствии кислорода (не более 0,5% для строгих анаэробов и от 2 до 8% для умеренно облигатных анаэробов [1]).
Рис. 1. Рабочая классификация клинически значимых анаэробов
Анаэробы формируют нормальную микрофлору человека и в отдельных локусах (прямая кишка, ротовая полость) превышают на несколько порядков число аэробных (Pseudomonas aeruginosa, Acinetobacter spp. и др.) и факультативно анаэробных (семейство Enterobacteriaceae, Staphylococcus spp., Streptococcus spp., Enterococcus spp. и др.) микроорганизмов (табл. 1). С практической точки зрения важно знать, какие группы анаэробов колонизируют разные участки тела, так как большинство анаэробных инфекций эндогенного происхождения и анаэробы распространяются из места своего обитания в прилежащие стерильные ткани, где развивается инфекционный процесс. Например, анаэробы группы Bacteroides fragilis колонизируют толстый кишечник и наиболее часто связаны с развитием интраабдоминальных инфекций. Prevotella spp., Porphiromonas spp. и Fusobacterium spp. обитают в верхнем отделе дыхательного тракта и поэтому чаще встречаются среди возбудителей плевролегочных инфекций. Actinomyces spp. колонизируют верхние дыхательные пути и ЖКТ, в связи с чем способны вызывать актиномикозы шейно-лицевой, торакальной и абдоминальной локализации.
Экзогенные анаэробные моноинфекции встречаются относительно редко и в основном связаны с клостридиями. Обычно это пищевые отравления, ботулизм, столбняк, гастроэнтерит и некротический энтерит, мионекроз.
Клостридии. Газовая гангрена (мионекроз) является классической раневой анаэробной инфекцией, вызываемой гистотоксическими клостридиями. Среди них ведущую роль играет C. perfringens (80%), в меньшей степени C. novyi (40%), C. septicum (20%), далее следуют C. histolyticum и C. bifermentans [3]. Гемокультура выделяется у 15% больных [4]. При скальпированных ранах с вовлечением мышечной и других мягких тканей при участии C. perfringens возникает анаэробный целлюлит, также сопровождающийся газообразованием, но в отличие от мионекроза мышцы сохраняют жизнеспособность [5]. К развитию инфекции часто подключаются E. coli, Peptostreptococcus spp, Bacteroides spp. и другие бактерии. Неклостридиальный крепитирующий целлюлит отличается по клинике и более широким спектром ассоциаций возбудителей: Peptostreptococcus spp, Streptococcus spp., S. aureus, E. coli, Klebsiella spp, Proteus spp., Prevotella spp., Porphiromonas spp., группа Bacteroides fragilis. При обеих формах целлюлита в пораженных тканях скапливаются нерастворимые в воде водород и азот, что создает условия для реализации анаэробного пути метаболизма бактерий [6].
У больных с обструктивными или перфоративными повреждениями терминальных отделов подвздошной и толстой кишки клостридии (в первую очередь C. perfringens и C. septicum [7]) участвуют в развитии перитонита, интраабдоминального абсцесса, септицемии. Бактериемия, обусловленная C. septicum, наблюдается у 70-85% больных с карциномой толстой кишки, лейкемией или лимфомой [7]. C. perfringens выделяется из вагины у 1-9% здоровых беременных и небеременных женщин, поэтому возможно возникновение инфекции, чаще после криминального аборта [8]. Токсигенные штаммы C. difficile, колонизирующие толстый кишечник, вызывают псевдомембранозный колит, который лечится приемом внутрь метронидазола или ванкомицина.
Неспороносные грамположительные анаэробы очень чувствительны к действию кислорода даже при использовании транспортных сред и в отличие от других анаэробов при посеве растут более 48 ч, в связи с чем, их значение в патологии часто недооценивается. Среди палочковидных бактерий актиномицеты являются наиболее наглядными условными патогенами, вызывающими актиномикозы разной локализации (в основном экзогенного происхождения). Mobiluncus curtisii и M. mulieris имеют отношение к возникновению бактериального вагиноза (в ассоциации с Gardnerella vaginalis). Eubacterium spp. входят в состав фекальной флоры и иногда вызывают раневую инфекцию и эндокардит. Бифидобактерии и лактобациллы колонизируют толстый кишечник, где снижение их пороговой концентрации сопровождается явлениями дисбактериоза, и вегетируют в ротовой полости; в редких случаях, выходя за пределы своей экологической ниши, они могут вызвать плевропневмонию. Пропионобактерии обитают на коже, а Propionobacterium acnes служит причиной появления угревой сыпи и может вызывать катетерную инфекцию.
Большинство палочковидных анаэробов чувствительны к карбокси- и уреидопенициллинам, цефокситину, карбапенемам и хлорамфениколу. Mobiluncus curtisii и M. mulieris чувствительны к ампициллину, цефалоспоринам, клиндамицину, эритромицину, ванкомицину и резистентны к метронидазолу (МИК90=256 мкг/мл) [11]. Метронидазол не активен против Actinomyces spp. и Propionobacterium spp. (МИК90 варьирует от 25 до >125 мкг/мл), но 92% культур Eubacterium spp. сохраняют к нему чувствительность [12].
Пептострептококки наиболее широко представлены в качестве возбудителей анаэробных инфекций. С ними тесно связана этиология послеродового эндометрита: Peptostreptococcus magnus (41%), P. tetradius (26%), P. asaccharoliticus (20%), P. anaerobius (19%), P. prevotii (15%), P. niger (4%) [13]. Они часто выделяются при тубоовариальных абсцессах, воспалительных заболеваниях органов малого таза, септическом аборте, амнионите и хориоамнионите [14], нередко в ассоциациях с Prevotella spp., Porphiromonas spp., E. coli, Streptococcus spp., а также при периодонтитах, хроническом среднем отите, хроническом синусите, абсцессе мозга. При их аспирации из ротовой полости возникают пневмониты, некротизирующая пневмония, легочные абсцессы, эмпиема плевры (часты ассоциации со стрептококками и кишечной палочкой). Перечисленные заболевания нередко сопровождаются бактериемией. При перитонитах пептострептококки участвуют в смешанных инфекциях. P. magnus играет важную роль при инфекциях костей и суставов, катетерной инфекции.
Грамотрицательные анаэробы выделяются более чем у 50% больных при неспецифических инфекциях. Среди них ведущее положение занимает группа Bacteroides fragilis, включающая разные виды, из которых наибольшее клиническое значение имеют B. fragilis и B. thetaiotaomicron, прежде всего при абдоминальных инфекциях, а также инфекциях других локализаций. Бактероиды группы fragilis превалируют среди нормальной микрофлоры ЖКТ, в незначительном количестве встречаются в нижних отделах генитального тракта и практически отсутствуют в ротовой полости и среди микрофлоры верхних дыхательных путей (ВДП). Они продуцируют бета-лактамазы, что определяет профиль их антибиотикоустойчивости.
Fusobacterium nucleatum обычно встречаются во рту, генитальном тракте, ЖКТ, ВДП и могут вызывать абсцессы мозга, легких, септический артрит и другие инфекции соответствующей локализации. Fusobacterium necroforum отличается высокой вирулентностью и является возбудителем тяжелого тонзиллофарингита у детей и лиц молодого возраста (ангина Венсана), вплоть до образования метастатических абсцессов в легких, плевральной полости, печени, крупных суставах, сопровождающихся бактериемией [17].
Рис. 2. Влияние сроков транспортировки биоматериалов на высеваемость разных групп бактерий
Показания к обследованию на анаэробы ограничиваются следующими патологическими состояниями:
— сепсис неясной этиологии;
— гангрена, абсцессы, флегмона;
— нагноения ран с подозрением на анаэробную инфекцию.
Анаэробную инфекцию можно заподозрить по ряду косвенных признаков. Это прежде всего наличие заболевания, прочно ассоциируемого с анаэробной этиологией (периодонтит, аспирационная пневмония, интраабдоминальная инфекция, раны после укусов животных и человека), и клинических условий, связанных с деструкцией тканей и бедным их кровоснабжением (при травме, злокачественных новообразованиях). Существенную роль играет близкая локализация инфекции к поверхности слизистых оболочек, газообразование в ткани, формирование абсцесса, гнилостный запах отделяемого. И, наконец, обнаружение гранул серы в содержимом гайморовых пазух наводит на мысль об актиномикозе. Однако ни один из перечисленных признаков не является специфичным, и для объективного подтверждения анаэробной инфекции требуется посев соответствующих биоматериалов. Материалами для исследования служат:
— кровь, ликвор (особенно, если он мутный), плевральная, перитонеальная, синовиальная жидкости;
— гной из абсцессов и других закрытых полостей (транспортируют в шприце с полностью вытесненным воздухом и согнутой у основания иглой). Если объем гноя превышает 2 мл, то в пробирке под резиновой пробкой сохраняются относительно анаэробные условия в течение нескольких часов;
— материалы из глубоких отделов свища (после очистки и асептической обработки наружного отверстия) и ран. Если нет возможности использовать метод аспирации шприцом, материал берут стерильным ватным тампоном, который помещают в анаэробную среду сохранения и до транспортировки в лабораторию содержат при комнатной температуре;
— фрагменты костной и мышечной ткани размером 1х1 см, взятые из глубокого очага воспаления во время операции. Если сроки доставки материалов в лабораторию превышают 15-20 мин, фрагменты тканей погружают в небольшой объем стерильной смеси, состоящей из цитратной донорской крови и 90% стерильного изотонического раствора хлористого натрия.
Не подлежат исследованию на анаэробы:
— отделяемое поверхностных ран, язв;
— мазки из зева, носа, ротовой полости;
— мазки из влагалища, цервикального канала;
— мокрота, бронхиальные смывы;
— моча (кроме мочи, полученной надлобковой пункцией мочевого пузыря);
— содержимое желудка, тонкого и толстого кишечника;
Основы антибактериальной терапии анаэробных инфекций. Учитывая трудоемкость и длительность получения результатов, определение чувствительности анаэробов к антибиотикам, согласно Международным рекомендациям [23] показано при выделении:
— анаэробных гемокультур и штаммов из ликвора;
— изолятов в чистой культуре и от больных, неподдающихся антибиотикотерапии;
— штаммов при инфекциях, требующих длительного лечения (особенно, когда мониторинг затруднен, как при остеомиелитах).
Обычно используют метод разведений в агаре, микро- (на плашках) и макро- (в пробирках) разведений в бульоне.
Поскольку антианаэробная терапия чаще всего проводится эмпирически, важно знать тенденции формирования резистентности клинических изолятов к антимикробным препаратам (табл. 3).
Европейские данные по группе Bacteroides fragilis, как и результаты отечественных исследователей, свидетельствуют о неэффективности ампициллина и снижении активности цефокситина (антибиотик из группы цефамицинов, отличающихся антианаэробным спектром), более выраженной в Российском регионе, несмотря на то, что этот препарат не применяется в отечественной практике. Обращает внимание рост устойчивости бактероидов к клиндамицину, единичные штаммы резистентны к имипенему. Метронидазол (Метрогил) сохраняет свою активность против разных групп анаэробов (как указывалось выше, исключение составляют актиномицеты и пропионобактерии) и имеет целый ряд преимуществ по сравнению с другими антианаэробными препаратами.
Имеется широкий перечень показаний для его применения: некротические инфекции мягких тканей; хронические остеомиелиты и септический артрит; интраабдоминальные инфекции (перитонит, внутрибрюшинный абсцесс, абсцесс печени, инфекция желчного пузыря); инфекции в области малого таза (эндометрит, пельвиоперитонит, инфицированный аборт и др.); анаэробные эндокардиты; инфекции дыхательных путей (абсцесс легкого, эмпиема плевры); инфекции полости рта и околозубных тканей; профилактика анаэробной инфекции при хирургических вмешательствах в колоректальной области, на желчном пузыре, в области малого таза, в ротовой полости. Метронидазол применяют для лечения псевдомембранозного колита (C. difficile) и некротического колита, вызванного C. perfringens, а также неспецифического язвенного колита и болезни Крона, при которых возможна активация анаэробной флоры.
При многоцентровом рандомизированном двойном слепом исследовании эффективности лечения тяжелых интраабдоминальных инфекций комбинацией метронидазола с ципрофлоксацином при инфузионной и ступенчатой терапии в сравнении с имипенемом были получены одинаковые показатели исходов заболеваний в группах сравнения (82-84% излечения) [29], но фармакоэкономические преимущества были на стороне комбинированной ступенчатой терапии метронидазолом и ципрофлоксацином [30].
При лечении инфекций полимикробной этиологии подбор антибактериальных препаратов осуществляют с таким расчетом, чтобы по возможности максимально перекрыть спектр наиболее значимых предполагаемых возбудителей. Это особенно важно для анаэробов, поскольку чаще всего, в отсутствие микробиологических возможностей, ни подтвердить, ни опровергнуть их наличие в биоматериалах в ранние сроки не представляется возможным. Обычная практика применения метронидазола при тяжелых смешанных инфекциях подразумевает его комбинацию с ципрофлоксацином, либо с цефалоспоринами III-IV поколений (цефотаксим, цефтриаксон, цефтазидим, цефоперазон, цефепим) или с аминогликозидами (амикацин, нетилмицин). Из других лекарственных средств, обладающих антианаэробной активностью, часто используют ингибиторзащищенные аминопенициллины (ампициллин/сульбактам и амоксициллин/клавуланат, например, при хроническом синусите, хроническом среднем отите), пиперациллин/тазобактам (в основном при интраабдоминальных инфекциях и гнойно-воспалительных процессах в малом тазу), линкозамиды (клиндамицин и гораздо чаще применяемый в России линкомицин) в комбинации с антибиотиками широкого спектра, карбапенемы (имипенем или меропенем) при проведении монотерапии. Перспективными препаратами в лечении анаэробных инфекций за счет широкого антимикробного спектра являются цефоперазон/сульбактам и моксифлоксацин.
Выбор схемы лечения во многом зависит от локализации первичного очага и характера инфекции, тяжести состояния больного, средней продолжительности лечения соответствующей нозологической формы заболевания, медико-экономических возможностей лечебного учреждения. Имеющиеся отечественные руководства последнего периода по антибактериальной терапии [31,32] содержат конкретные рекомендации по применению современных средств в лечении широкого круга неспецифических гнойно-воспалительных заболеваний, в том числе анаэробных инфекций.