Аэробные инфекции в гинекологии что это
Анаэробные инфекции в гинекологии
Женщину направляют на экстренное врачебное вмешательство, если выявлены анаэробные инфекции в гинекологии. Возбудители – специфические микроорганизмы. Они попадают в рану даже при незначительном повреждении покрова, прогрессируют при небольшом объёме кислорода. Патологическое состояние развивается быстро, при отсутствии адекватной медицинской помощи приводит к летальному исходу. Если женщина ценит свою жизнь, обратиться в больницу нужно при первых признаках заболевания.
Виды, причины, симптоматика
Анаэробы присутствуют в кожном покрове и слизистых оболочках здоровой женщины. Но при снижении сопротивляемости её организма происходит неконтролируемое размножение микробов этого вида.
Анаэробную инфекцию в гинекологии вызывают:
Предрасполагающие факторы – приём гормонов, авитаминоз, недавняя кровопотеря, ранний послеоперационный период.
Классификация патологии: анаэробные клостридиальные и неклостридиальные инфекции, хирургическая инфекция или газовая гангрена.
Существует 3 вида течения патологических процессов, обусловленных инфицированием анаэробными микроорганизмами:
В самых сложных случаях возникает воспалительный процесс в области брюшины таза и его клетчатки.
Диагностика, лечение
Уточнение характера и вида анаэробных инфекций в гинекологии проводят путём диагностики. Обследование предполагает УЗИ органов малого таза, анализ мочи. Дополнительно предстоит сдать кровь на клиническое исследование, а также определение остаточного азота, проведение печёночных, почечных проб.
Лечение зависит от типа выявленной инфекции. Может включать антибиотикотерапию, витаминотерапию, введение анальгетиков, средств, защищающих от образования тромбов. Возможно назначение переливания эритроцитарной массы.
В нашей клинике пациентке обеспечат полноценную диагностику, эффективное лечение. Анаэробная инфекция – это угрожающая жизни патология. Осознавая это, наши врачи проводят терапевтическую программу в экстренном порядке. Применяют современные препараты и безопасные методики. Докторам клиники под силу устранить патологический процесс независимо от стадии его развития. Но для успешной терапии предпочтительно раннее обращение.
Аэробные инфекции в гинекологии что это
Аэробный (неспецифический) вагинит является полимикробным заболеванием, при котором происходит замена анаэробных видов лактобацилл, превалирующих в норме, на аэробные бактерии, главным образом Streptococcus spp., Staphylococcus spp., Enterococcus spp., бактерии семейства Еnterobactеriасеае (E. coli, Klebsiella spp., Citrobacter spp., Enterobacter spp., Serratia spp., Proteus mirabilis, Morganella morganii), с развитием воспалительной реакции.
Распространенность АВ в женской популяции составляет 5–10%, среди беременных она дос-тигает 8,3–12,8%. У женщин с симптомами воспалительных заболеваний полового тракта АВ наблюдается в 23–30% случаев. Наиболее тяжелой формой АВ является десквамативный воспалительный вагинит.
АВ чаще всего выявляется у девочек до периода менархе и у женщин в менопаузальном периоде, когда в силу физиологических причин (низкого уровня эстрогенов, контролирующих обмен гликогена вагинального эпителия) количество лактобацилл снижается. В репродуктивном возрасте основными причинами развития АВ, как правило, являются инфекционные заболевания, эндокринная патология, снижение функциональной активности яичников, воздействие местных повреждающих факторов.
В пожилом и старческом возрасте развитие АВ во многом обусловлено сниженим активности факторов защиты слизистой оболочки влагалища, а именно снижением образования молочной кислоты из гликогена. Замещение условно-патогенными микроорганизмами с преимущественно аэробным катаболизмом других членов микробного сообщества приводит к развитию вагинита с выраженной лейкоцитарной реакцией и клиническими признаками воспаления.
Точные причины и механизм развития АВ до настоящего времени окончательно не определены. Однако установлено, что в этиопатогенезе заболевания микробный фактор играет такую же важную роль, как состояние макроорганизма и те обстоятельства, которые изменяют его иммунобиологические свойства.
К факторам риска развития АВ чаще всего относят: нарушение обмена веществ; общие инфекционные заболевания; алиментарный фактор; хронические стрессовые ситуации; токсическое воздействие некоторых лекарс-твенных препаратов (антибактериальных, цитостатических, глюкокортикостероидных средств, антацидов); различные экстрагенитальные заболевания, осложненное течение беременности и родов.
АВ относится к заболеваниям, которые не представляют прямой угрозы здоровью женщины. Однако при данном дисбиозе вагинального биотопа нижние отделы полового тракта массивно колонизируются условно-патогенными микроорганизмами, которые являются основными возбудителями гнойно-воспалительных заболеваний органов малого таза. Такие бактерии, как Staphylocоccus spp., Streptocоccus spp., колиформные бактерии (Escherichia coli), рассматриваются современными исследователями в качестве наиболее частых возбудителей хориоамнионита, интраамниальной инфекции, послеродового эндометрита, послеоперационных воспалительных осложнений.
По мнению многих исследователей, АВ является более частой причиной осложнений беременности, чем бактериальный вагиноз. С ним связывают также преждевременный разрыв оболочек плодного пузыря, преждевременные роды и низкий вес плода. Другим весьма значимым осложнением АВ, как указано ранее, является развитие воспалительных заболеваний органов малого таза у женщин.
КЛАССИФИКАЦИЯ
КЛИНИЧЕСКАЯ КАРТИНА
Особенностью течения АВ является наличие выраженной воспалительной реакции слизистой оболочки влагалища. При гинекологическом осмотре в острой стадии заболевания отмечаются болезненность при введении зеркал, отечность, гиперемия, петехиальные высыпания, поверхностные эрозии слизистой оболочки стенок и преддверия влагалища. При хронических формах АВ указанные признаки выражены меньше.
ДИАГНОСТИКА
Диагностика АВ основывается на данных анамнеза, результатах клинического обследования и лабораторных исследований.
Лабораторные исследования
1. Микроскопическое исследование вагинального отделяемого (400x увеличение, фазово-контрастный микроскоп).
Для микроскопической картины мазка, окрашенного по Граму, характерны следующие признаки, типичные для экссудативного воспалительного процесса:
Для более точной диагностики АБ и оценки дефицита лактобацилл рекомендуется определение лактобациллярной степени (lactobacillary grading, LBG) показателя заселенности влагалища лактобациллами,
которая выявляется при микроскопии вагинального мазка, окрашенного по Граму (табл. 1).
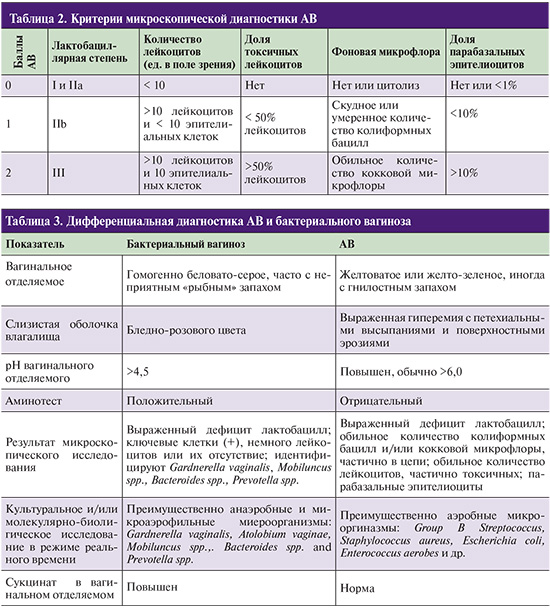
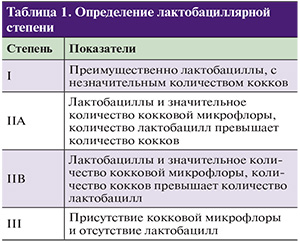
Степени I и II A считаются показателем вагинального нормоценоза. Для определения наличия и степени тяжести АВ G.G. Donders (2002)предложены критерии, сходные с системой R. Nugent для диагностики бактериального вагиноза (табл. 2).
Баллы оцениваются отдельно по 5 критериям (лактобациллярная степень, количество лейкоцитов, доля токсичных лейкоцитов, фоновая микрофлора, доля парабазальных эпителиоцитов) и суммируются.
2. Культуральное исследование традиционно применяется в клинической практике для идентификации возбудителей, их количественной оценки и определения антибактериальной чувствительности выделенных изолятов. При АВ культуральное исследование позволяет выявить:
При АВ чаще всего выделяют и идентифицируют Streptococcus, Staphylococcus spp., Enterococcus spp., бактерии семейства Еnterobactеriасеае (E. coli, Klebsiella spp., Citrobacter spp., Enterobacter spp., Serratia spp., Proteus mirabilis, Morganella morganii).
Для оценки результатов микроскопического и культурального исследования используется комплексная система выявления нарушения микрофлоры влагалища («Интегральная оценка состояния микробиоты влагалища. Диагностика оппортунистических инфекций», Анкирская А.С., Муравьева В.В., 2011).
3. Полимеразная цепная реакция (ПЦР) в режиме реального времени относится к наиболее точным молекулярно-биологическим методам исследования микробиоты, позволяющим объективно исследовать количество условно-патогенной и нормальной вагинальной микрофлоры, степень и характер дисбаланса, а также провести контроль эффективности лечения.
Консультации других врачей-специалистов (эндокринолога, гастроэнтеролога) рекомендованы в случае частого рецидивирования АВ с целью исключения сопутствующих заболеваний (состояний), которые могут способствовать нарушению нормальной вагинальной микробиоты.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальную диагностику АВ необходимо проводить с другими урогенитальными заболеваниями, обусловленными патогенными (N. gonorrhoeae, T. vaginalis, C. trachomatis, M. genitalium) и условно-патогенными мик-роорганизмами (дрожжеподобными грибами рода Candida, генитальными микоплазмами, анаэробными микроорганизмами), аногенитальной герпесвирусной инфекцией. Алгоритм проведения дифференциальной диагностики АВ и бактериального вагиноза представлен в табл. 3.
ЛЕЧЕНИЕ
Показания к проведению лечения
Показанием к проведению лечения является установленный на основании клинического обследования и лабораторных исследований диагноз АВ. Лечение бессимптомного АВ, выявленного по результатам микроскопического исследования вагинального отделяемого, необходимо проводить перед введением внутриматочных средств; перед оперативными вмешательствами на органах малого таза, в том числе медицинскими абортами; беременным, имеющим в анамнезе преждевременные роды либо поздние выкидыши.
При наличии у половых партнеров клинических признаков баланопостита, уретрита и других заболеваний урогенитальной системы целесообразно проведение их обследования и при необходимости – лечения.
Цели лечения
Общие замечания по терапии
Основным направлением в лечении АВ должна являться элиминация повышенного количества аэробных микроорганизмов, что достигается с помощью применения этиотропных препаратов.
Местная терапия. Препаратами выбора для местного лечения являются неабсорбируемые антибактериальные препараты широкого спектра, действующие на кишечные грам+ и грам- аэробы: комбинированный препарат неомицина сульфат 35 000 МЕ, полимиксина В сульфат 35 000 МЕ, нистатин 100 000 МЕ (Полижинакс) и клиндамицин.
Комбинированный препарат: неомицина сульфат 35 000 МЕ, полимиксина В сульфат 35 000 МЕ, нистатин 100 000 МЕ обладает широким спектром противомикробного действия в отношении возбудителей АВ, оказывает выраженное противовоспалительное действие и способствует уменьшению симптомов заболевания с первых дней лечения. В отличие от лекарственных средств, содержащих глюкокортикостероиды, данный препарат не оказывает иммуносупрессивного действия на местный иммунитет и способствует быстрому восстановлению числа лактобацилл и функциональной активности вагинального эпителия. Интравагинальное применение препарата Полижинакс позволяет избегать системного воздействия на организм, а также делает возможным назначение препарата беременным (за исключением І триместра). Указанные особенности лекарственного средства способствуют достижению оптимального терапевтического эффекта, что особенно актуально при наличии смешанного бактериально-грибкового инфицирования.
Клиндамицин для местного применения удобен в использовании как в амбулаторной, так и в стационарной практике, обеспечивает удовлетворительный комплаенс и хорошую переносимость в сочетании с выраженной терапевтической эффективностью.
Повидон-йод (Бетадин) в виде раствора (для спринцеваний) или вагинальных суппозиториев способствует более быстрому облегчению симптомов, благодаря выраженному антисептическому эффекту, активности против антибиотикоустойчивых штаммов бактерий и собственному пребиотическому действию: повидон-йод повышает кислотность вагинальной среды, что приводит к быстрому созданию оптимальных условий для восстановления нормальной микрофлоры влагалища.
Кратковременное применение топических глюкокортикостероидных препаратов дополнительно к антибактериальной терапии показано только при десквамативном воспалительном вагините.
Лечение АВ может включать в себя местное применение эстриола или эстрадиола в тех случаях, когда в клинической картине доминируют атрофические изменения (увеличенное число парабазальных клеток).
Системная терапия. При тяжелом течении АВ рекомендуется терапия системными антибактериальными препаратами и местнодействующими лекарственными средствами.
Показания к назначению системных антибактериальных препаратов:
Показания к госпитализации
Рекомендованные схемы лечения
Местная терапия
комбинированный препарат: неомицина сульфат 35 000 МЕ, полимиксина В сульфат 35 000 МЕ, нистатин 100 000 М, вагинальные капсулы интравагинально 1 раз в сутки перед сном в течение 12 дней,
клиндамицин, крем 2%, 5,0 г интравагинально 1 раз в сутки, предпочтительно перед сном в тече-ние 3–7 дней, при десквамативном воспалительном вагините до 4–6 недель,
повидон-йод, вагинальные свечи интравагинально ежедневно перед сном, в течение 10–14 дней,
деквалиния хлорид 10 мг, таблетки вагинальные, интравагинально ежедневно перед сном, в течение 6 дней.
Системные антибактериальные препараты
офлоксацин 200–400 мг 2 раза в сутки в течение 7–10 дней,
ципрофлоксацин 125–500 мг 2 раза в сутки, в более тяжелых случаях – до 750 мг 2 раза в сутки в течение 7–14 дней,
левофлоксацин 500 мг 1–2 раза в сутки в течение 7–14 дней,
амоксициллин 500 мг 3 раза в сутки; при тяже-лом течении инфекции доза может быть повышена до 1,0 г 3 раза в сутки в течение 7–10 дней,
амоксициллин/клавуланат 500 мг+125 мг 3 ра-за в сутки в течение 7–10 дней.
Оценка эффективности лечения
Установление излеченности рекомендуется проводить через 14 дней после окончания лечения.
Тактика в отсутствие эффекта от лечения
Назначение иных препаратов или методик лечения.
Вагиниты, вызванные условно-патогенной микрофлорой: рекомендации для практикующих врачей
Сведения об авторе:
Пустотина Ольга Анатольевна, доктор медицинских наук, профессор кафедры акушерства, гинекологии и репродуктивной медицины ФПК МР РУДН Адрес: 117198 Москва, ул. Миклухо-Маклая д. 6, телефон 8 (495) 787-38-27, email: rudn@rudn.ru Pustotina Olga Anatolievna, Doctor of Medicine, Professor of The department of Obstetrics, Gynecology and Reproductive Health, Peoples’ Friendship University of Russia. Address: 117198 Moscow, Mikluho-Maklaya str, 6. Phone 8(495)7873827
Нормальная микрофлора женских половых органов
Таким образом, во влагалище здоровых женщин репродуктивного возраста общая численность бактерий составляет 105-106 КОЕ/мл выделений, 95% которых представлены лактобактериями и только 5% формируется представителями других видов аэробных и анаэробных УПМ.
Вагиниты, вызванные УПМ
Вагиниты бывают воспалительного и невоспалительного характера. Воспалительные вагиниты в зависимости от вида возбудителя разделяют на неспецифические и специфические. К специфическим относятся трихомонадный, хламидийный, гонококковый и грибковый вагинит (вагинальный кандидоз), при обнаружении любых других УПМ вагинит является неспецифическим. Невоспалительный вагинит называется бактериальным вагинозом. Бактериальный ваги- ноз, неспецифический вагинит и вагинальный кандидоз объединяют вагиниты, вызванные УПМ.
Бактериальный вагиноз не относится к инфекциям, передаваемым половым путем (ИППП), но связан с сексуальной активностью женщины и может вызывать симптомы уретрита у мужчин. Происходящие во влагалищном биотопе изменения облегчают восходящее инфицирование ИППП: гонококками, хламидиями, трихо- монадами, ВИЧ-инфекцией и др. Кроме того, накапливаясь в большом количестве, УПМ проникают в полость матки, вызывая хроническую воспалительную реакцию, приводя к бесплодию, невынашиванию беременности и снижению эффективности программ ЭКО [7, 8].
Вагинальный кандидоз-это воспаление слизистой оболочки влагалища, вызванное дрожжевыми грибами рода СапсНс1а, которое встречается у 5-10% женщин репродуктивного периода. Развитие кандидоза в основном расценивают как вторичную эндогенную инфекцию, резервуаром которой является желудочно-кишечный тракт. Основными причинами, способствующими проникновению грибов из аногенитальной области во влагалище и их интенсивному размножению, является прием антибиотиков, глюкокортикоидов, потребление пищи с большим количеством углеводов. Предрасполагающими к заболеванию факторами служат ожирение, сахарный диабет и нарушение правил личной гигиены 11.
Факторы риска вагинитов, вызванных УПМ
Устойчивость экосистемы влагалища определяется факторами эндогенного и экзогенного происхождения. К развитию дисбиотических процессов в вагинальном микроценозе наиболее часто приводят: стресс, лечение антибиотиками, гормональная терапия, эндокринные и аллергические заболевания, снижение иммунной защиты организма, хронические запоры, инфекция мочевых путей. Уменьшение доли лактобацилл и повышение рН в содержимом влагалища происходит при повреждениях эпителиального покрова в результате полового акта, трещин, расчесов, при чрезмерной гигиене наружных половых органов. Нередко женщины при появлении неприятного запаха из половых путей прибегают к спринцеванию. Спринцевание не имеет ни гигиенического, ни профилактического, ни лечебного эффекта, а усугубляет дис- биоз и является фактором риска воспалительных заболеваний органов малого таза. Нарушение экосистемы влагалища может возникать после полового акта вследствие действия спермы с высоким уровнем рН, при частой смене половых партнеров, во время аногенитальных контактов, при использовании некоторых спермицидов. Длительное маточное кровотечение, инородные тела во влагалище (тампоны, пессарии, швы при истмико-цервикальной недостаточности) нередко также сопровождаются патологическими выделениями из половых путей [4, 6, 7, 9].
Клиника и диагностика вагинитов, вызванных УПМ
В основе вагинитов, вызванных УПМ, лежит уменьшение колоний лактобактерий, в результате которого изменяется рН вагинальной среды с кислой на щелочную и создаются условия для разрастания УПМ и их адгезии на освобождающийся эпителий слизистой оболочки влагалища.
Все происходящие изменения вагинального биотопа объединяются диагностическими критериями Амселя: появление специфических белей из половых путей, увеличение рН вагинального отделяемого, «рыбный» запах и наличие «ключевых клеток», представляющих собой эпителиальные клетки, порытые сплошным слоем различных микроорганизмов. По последним данным, даже наличие двух критериев из четырех позволяет установить нарушение вагинального микробиоценоза [5].
Кроме того, возбудители ИППП, такие как хламидии, трихомонады, гонококк и Мусор1а5та депйаПит, также могут колонизировать генитальный тракт, не нарушая нормальный рост лактобактерий и не изменяя рН влагалищного содержимого, в следствие чего до 90% случаев инфицирования ИППП протекают бессимптомно. Поэтому международные и отечественные эксперты 14 рекомендуют дополнительно к микроскопическому исследованию, обладающему низкими диагностическими возможностями в отношении облигатных патогенов, использовать метод полимеразной цепной реакции (ПЦР) для выявления антигенов хламидий, трихо- монад, гонококка и Мусор1а5та депИаИит в отделяемом половых путей.
Таким образом, окончательный диагноз вагинитов, вызванных УПМ, устанавливается при наличии у женщины жалоб на патологические вагинальных выделения и данных микроскопического исследования, и только после исключения ИППП методом ПЦР.
Лечение вагинитов, вызванных УПМ
Первый этап: Противомикробная терапия.
Препаратами выбора для лечения бактериального вагиноза являются производные нитроимидазола и линкозамиды, которые наиболее активно подавляют размножение анаэробной микрофлоры:
Исследования показали, что ни у одной из схем нет преимуществ в эффективности терапии [7], однако при местном использовании значительно реже возникают побочные эффекты [16].
Для лечения неспецифического вагинита рекомендуется использовать клин- дамицин (300 мг 2 р/сут 7 дней, вагинальный крем 2% 5г 7 дней, свечи 100 мг вагинально 3 дня). В сравнении с производными нитроимидазола (метронидазол, тинидазол, орнидазол), он имеет более широкий спектр действия, включающий не только анаэробные, но и аэробные грамположительные и грамотрицательные бактерии [3, 12, 13, 17, 18].
В последние годы опубликованы результаты крупных рандомизированных контролируемых исследований, показавших высокую эффективность лечения нарушений вагинального микробиоценоза еще двумя антибиотиками широкого спектра действия: рифаксимина (250 мг вагинально 5 сут) [19] и нифуратела (250 мг вагинально 10 сут) [20].
Следует отметить, что все выше представленные антибактериальные средства, обладая выраженной подавляющей активностью в отношении УПМ, не влияют на жизнедеятельность полезных молочно-кислых бактерий [15, 19, 20].
Терапия вагинального кандидоза проводится антимикотиками, среди которых препаратами первой линии являются азолы для интравагинального применения (имидазолы):
и азолы для приема внутрь (триазолы):
При остром неосложненном вагинальном кандидозе, вызванном СапсМс1а а1Ысап5, все препараты местного и системного действия одинаково эффективны.
В случаях рецидивирования процесса длительность и количество курсов увеличивается, при этом необходимо идентифицировать вид кандидозной инфекции и исключить возможные факторы риска [10,12-14].
Антисептики:
В настоящее время получено множество доказательств эффективности терапии вагинитов, вызванных УПМ, различными антисептическими средствами, такими как:
Все антисептики обладают широким неспецифическим спектром действия и подавляют рост аэробных и анаэробных микроорганизмов, а также грибов рода СапсМс1а, при этом не влияя на жизнедеятельность колонии лактобактерий [15].
Наибольшая доказательная база (уровень доказательности 1А) продемонстрирована для деквалиния хлорида (флуомизина). В крупномасштабных многоцентровых рандомизированных зарубежных [21 ] и отечественных исследованиях (БИОС-1/М) [18, 22, 24] с участием 321 и 640 пациенток, соответственно, деквалиния хлорид показал сопоставимую эффективность с действием клиндамицина при лечении вагинитов, вызванный УПМ, при значительно лучшей переносимости и меньшей частоте развития кандидоза. Кроме того, вагинальные таблетки деквалиния хлорида обладают хорошей всасываемостью и меньшей текучестью в сравнении с хлоргексидином, поэтому назначаются один раз в сутки, не вызывая аллергических и других побочных эффектов, характерных для повидон-йода, при этом более эффективно уменьшая количество «ключевых клеток» и ПЯЛ в вагинальном мазке [18, 22].
Второй этап: восстановление микробиоценоза
Одной из причин хронизации процесса являются бактериальные пленки, формирующие невосприимчивость микроорганизмов к действию антибактериальных и антисептических средств [23]. В результате уровень излеченности через 3 мес составляет 60-70% и еще ниже через 6 мес [6]. Значительное повышение эффективности терапии вагинитов происходит после проведения второго этапа, направленного на восстановление нормального микробиоценоза [22, 23, 25].
Наилучшие результаты продемонстрировало применение пробиотиков, содержащих живые лактобактерии. Они не только подавляют рост УПМ, ассоциированных с бактериальным вагинозом и неспецифическим вагинитом, за счет образования молочной кислоты, перекиси водорода и бактериоцинов, но и способны разрушать образованные ими биопленки, а также модулируют иммунный ответ и способствуют размножению колоний эндогенных лактобактерий [4, 12, 19, 24, 26, 27].
В качестве дополнительного фактора, улучшающего состояние вагинального микробиоценоза после антимикробной терапии, является применение вагинальных таблеток аскорбиновой кислоты. [28]. В то же время, применение исключительно пробиотиков и/или закисления вагинальной среды без предшествующей антимикробной терапии для лечения вагинитов, вызванных УПМ, недостаточно [7].
Лечение вагинитов, вызванных УПМ, у беременных
Нарушение вагинального микробиоценоза у беременных достоверно сопряжено с повышенным риском преждевременных родов, восходящего инфицирования плода и послеродовых гнойно-септических осложнений [1,8, 29-31 ].
Согласно зарубежным рекомендациям [12, 13] терапия бактериального вагино- за и неспецифического вагинита у беременных женщин не отличается от таковой у небеременных. Препаратом первой линии считается метронидазол для системного и местного применения. При осложненном течении беременности и высоком риске преждевременных родов более эффективным считается назначение клиндамицина, обладающего более широким спектром активности 33. При этом терапию нарушений биоценоза влагалища необходимо проводить с самых ранних сроков беременности [36].
В отечественных рекомендациях [14] антибиотики из группы нитроимидазола и линкозамидов противопоказаны в первом триместре, их применение возможно только местно после 12 нед беременности. Поэтому препаратами выбора для беременных являются вагинальные антисептики широкого спектра действия. Среди антисептических средств только у деквалиния хлорида безопасность применения на любом сроке беременности и в период грудного вскармливания подтверждена в масштабных многоцентровых исследованиях [18, 21, 22, 24]. Беременным с вагинальным кандидозом показано местное применение азолов (клотримазол, миконазол, терканозол и др.) 12. В случаях неэффективности терапии предусмотрено интравагинальное назначение полиенов (натамицин, нистатин) 15. В дальнейшем для профилактики рецидивов вагинальных выделений беременным назначаются пробиотики и средства, подкисляющие вагинальную среду [28, 36].
В заключение хочется отметить, что вагинальный микробиоценоз напрямую связан с состоянием здоровья женщины. Любые нарушения гомеостаза могут сопровождаться патологическими выделениями из половых путей, которые нередко бывают кратковременными, и после нормализации общего состояния самостоятельно проходят. В случаях рецидивирования процесса основной задачей врача является не поиск и идентификация возможных возбудителей, которых при вагинитах, вызванных УПМ, как правило множество, а выяснение причин, приведших к длительному течению заболевания. Для постановки правильного диагноза достаточно простой микроскопии вагинального мазка и метода ПЦР для исключения строгих патогенов. При рецидивирующих патологических вагинальных выделениях необходим также тщательный сбор анамнеза для выявления всех возможных факторов риска, только после устранения которых достигается полноценное восстановление вагинального микробиоценоза.
Список использованной литературы
1. Гуртовой Б.Л., Кулаков В.И., Воропаева С.Д. Применение антибиотиков в акушерстве и гинекологии. – М.: Триада-Х, 2004. – 176с.
2. Sweet RL, Gibbs RS. Infectious diseases of the female genital tract. – 5th ed. Lippincott Williams Wilkins, 2009. 469p.
4. Радзинский В.Е. Бактериальный вагиноз. В кн. Шейка матки, влагалище, вульва. Физиология, патология, кольпоскопия, эстетическая коррекция: руководство для практикующих врачей / Под ред. С.И. Роговской, Е.В. Липовой. – М.: Издат журнала StatusPraesens, 2014. – С.249-280.
5. Mittal V, Jain A, Pradeep Y. Development of modified diagnostic criteria for bacterial vaginosis at peripheral health centres in developing countries/ J Infect Dev Ctries. 2012; 6(5): 373-377.
6. Verstraelen H, Verhelst R. Bacterial vaginosis: an update on diagnosis and treatment/ Expert Rev Anti Infect Ther. 2009;7:1109–1124.
7. Donders GG, Zodzika J, Rezeberga D. Treatment of bacterial vaginosis: what we have and what we miss/ Expert Opin Pharmacother. 2014;15(5): 645-657.
8. Leitich H, Bodner-Adler B, Brunbauer M. et al. Bacterial vaginosis as a risk factor for preterm delivery: a meta-analysis/ Am J Obstet Gynecol. 2003;189: 139–147.
9. Filler SG. Insights from human studies into the host defense against candidiasis/ Cytokine. 2012; 58(1): 129-132.
10. Байрамова Г.Р. Рецидивирующий вульвовагинальный кандидоз: автореф. дис. докт.мед.наук.– М., 2013.
11. Роговская С.И., Липова Е.В., Яковлева А.Б. Вульвовагинальные микозы. В кн. Шейка матки, влагалище, вульва. Физиология, патология, кольпоскопия, эстетическая коррекция: руководство для практикующих врачей / Под ред. С.И. Роговской, Е.В. Липовой. – М.: Изд-во журнала StatusPraesens, 2014. – С.281-308.
12. CDC. Sexually Transmitted Diseases Treatment Guidelines 2010. http://www.cdc.gov/std/treatment/2010/pid.htm
13. Sherrard J, Donders G, White D. European (IUSTI/WHO) Guideline on the management of vaginal discharge in women reproductive age. 2011.
14. Клинические рекомендации РОАГ. Акушерство и гинекология. – 4-е изд./ под ред. В.Н. Серова, Г.Т. Сухих. – М.: ГЭОТАР-Медиа, 2014. – 1024с.
15. Профилактика, диагностика и лечение инфекций, передаваемых половым путем: рук-во для дерматовенерологов, акушеров-гинекологов, урологов и семейных врачей. – М.:Институт здоровья семьи, 2008.
16. Mikamo H, Kawazoe K, Izumi K, et al. Comparative study on vaginal or oral treatment of bacterial vaginosis / Chemotherapy. 1997; 43:60-68.
17. Практическое руководство по антиинфекционной химиотерапии// Под ред. Л.С. Страчунского, Ю.А. Белоусова, С.Н. Козлова. – М., 2007. – 462с.
18. Подзолкова Н.М., Никитина Т.И. Сравнительная оценка различных схем лечения больных с бактериальным вагинозом и неспецифическим вульвовагинитом // Рос вестник акуш гинекол, 2012.- №4. – С.75-81.
19. Donders GG, Guaschino S, Peters K, et al. A multicenter, double-blind, randomized, placebocontroled study of rifaximin for the treatment of bacterial vaginosis/ Int J Gynaecol Obstet. 2013; 120:131-136.
21. Weissenbacher ER, Donders G, Unzeitig V. et al. Fluomizin Study Group. A comparison of dequalinium chloride vaginal tablets (Fluomizin®) and clindamycin vaginal cream in the treatment of bacterial vaginosis: a single-blind, randomized clinical trial of efficacy and safety. Gynecol Obstet Invest.
2012; 73: 8–15.
23. Swidsinski A, Verstraelen H, Loening-Baucke V. et al. Presence of a polymicrobial endometrial biofilm in patients with bacterial vaginosis/ PLoS One. 2013;8:e53997.
25. McMillan A, et al. Disruption of urogenital biofilms by lactobacilli / Colloids Surf B Biointerfase,2011; 86(1): 58-64.
26. Larsson PG, Stray-Pedersen B, Ryttig KR, Larsen S. Human lactobacilli as supplementation of clindamycin to patients with bacterial vaginosis reduce the recurrence rate; a 6-month, double-blind, randomized, placebo-controlled study./ BMC Women Health, 2008;15(8):3.
27. Ya W, Reifer C, Miller L E. Efficacy of vaginal probiotic capsules for recurrent bacterial vaginosis: a double blind, randomized, placebo-controlled study. Am J Obstet Gynecol. 2010; 203:1200–1208.
28. Zodzika J, Rezerberga D, Donders G. et al. Impact of vaginal ascorbic acid on abnormal vaginal microflora / Arch Gynecol Obstet 2013; 288: 1039-1044.
29. Bothuyne-Queste E, et al. Is the bacterial vaginosis risk factor of prematurity? Study of a cohort of 1336 patients in the hospital of Arras/ J Gynecol Obstet Biol Reprod. 2012; 41(3): 262-270.
30. Pustotina OA, Bubnova NI, Yezhova LS. Pathogenesis of hydramnios and oligohydramnios in placental infection and neonatal prognosis /J mat-fetal&neonat med. 2008; 21(1): 267-271.
31. Pustotina OA. Urogenital infection in pregnant women: clinical signs and outcome /J Perinat Med, 2013; 41:135.
32. Simcox R, Sin WT, Seed PT, et al. Prophylactic antibiotics for the prevention of preterm birth in women at rick: a meta-analysis/ Aust N-Z J Obstet Gynaecol. 2007; 47: 368-377.
33. McDonald HM, Brocklehurst P, Gordon A. Antibiotics for treating bacterial vaginosis in pregnancy/Cochr Database Syst Rev. 2007. N1.P.CD000262.
34. Lamont RF, Duncan SLB, Mandal D, et al. Intravaginal clindamycin to reduce preterm birth in women with abnormal genital tract flora/ Obstet Gynecol. 2003;101:516–522.