анамнез жизни беременной женщины
Анамнез, сбор общего и специального гинекологического анамнеза
Анамнезом в медицине называют совокупность информации о состоянии здоровья, образе жизни и условиях проживания и труда пациента. Для получения этих сведений врач проводит подробный опрос больного. Иногда данных, полученных в ходе сбора анамнеза, достаточно для постановки точного диагноза. Именно поэтому врачи-гинекологи должны относиться к этому этапу работы с женщиной максимально серьезно. Чтобы избежать ошибок диагностики, пациенткам важно честно и без стеснения отвечать на все вопросы гинеколога.
Правила сбора общего анамнеза
Общий анамнез позволяет оценить состояние здоровья пациента, выявить особенности и предрасположенности организма. Сбор общего анамнеза предполагает получение следующих данных:
Перечисленные вопросы задает врач любого профиля, включая гинеколога.
Специальный гинекологический анамнез
Для сбора гинекологического анамнеза доктор задает пациентке вопросы, касающиеся интимной жизни и женской половой системы. Женщине предстоит ответить на следующие вопросы:
Ответы на эти вопросы помогают врачу быстро найти причину появления неприятных симптомов и назначить ряд дополнительных исследований.
%PRICE%
| Наименование услуги | Стоимость |
1 870 ₽
Только до 31 октября скидка 30 % на Прием (первичный) врача акушера-гинеколога, лечебно- диагностический, амбулаторный
1 890₽
Только до 31 октября скидка 30 % на Прием (первичный) врача акушера-гинеколога, К.М.Н., лечебно- диагностический, амбулаторный
Особенности анамнеза, течения беременности и родов у женщин с преэклампсией
Южно-Уральский государственный медицинский университет, г. Челябинск
Актуальность. По данным Всемирной организации здравоохранения гипертензивные нарушения регистрируются у 10% беременных и являются одной из ведущих причин материнской и перинатальной заболеваемости и смертности во всем мире [19]. В Российской Федерации преэклампсия (ПЭ) в структуре причин материнской смертности занимает 3-4 место [2].
ПЭ увеличивает риск преждевременных родов, отслойки плаценты, плацентарной недостаточности, синдрома задержки развития плода и его антенатальной гибели, акушерских кровотечений [2, 5, 13]. Отдаленный прогноз женщин, перенесших ПЭ в период беременности, характеризуется повышенной частотой развития ожирения, хронической артериальной гипертензии, сахарного диабета, ишемической болезни сердца, инсультов [9, 12, 20]. Дети от матерей с ПЭ страдают различными метаболическими, гормональными и сердечно-сосудистыми заболеваниями [2, 14].
Фундаментальные исследования показали, что ПЭ ассоциируется с эндотелиальной дисфункцией, дисбалансом ангиогенных и антиангиогенных факторов, системным воспалительным ответом и метаболическими нарушениями. Пусковым моментом этих патологических процессов считается неполноценная инвазия трофобласта [4, 13]. Нарушение ремоделирования спиральных артерий рассматривается как ранний, но не всегда первичный дефект, вызывающий развитие ПЭ [4, 15].
Единственным методом лечения ПЭ остается своевременное родоразрешение [2], поэтому наиболее актуальным направлением в современном акушерстве является поиск ранних эффективных предикторов развития ПЭ и ее профилактика [3, 16]. Основной задачей предиктивной медицины является прогнозирование заболевания у конкретного человека в зависимости от индивидуальных особенностей его генома. Это позволяет принять превентивные меры, от коррекции образа жизни до специфической терапии, для уменьшения риска возникновения данного заболевания или снижения тяжести его протекания [7]. Поэтому выявление возможных факторов риска развития ПЭ и нарастания ее тяжести представляют несомненный клинический интерес, но это невозможно без изучения тех многообразных изменений, которые происходят в организме матери и плода во время беременности.
Целью настоящего исследования является выявление особенностей анамнеза, структуры соматической и акушерско-гинекологической патологии, течения беременности и родов у женщин с преэклампсией.
Материалы и методы исследования. Проведено ретроспективное исследование (сплошная выборка) 98 историй родов женщин, родоразрешенных в родильном доме Клиники Южно-Уральского государственного медицинского университета в 2014 г. Критериями исключения из исследования явились онкологические заболевания, ВИЧ-инфекция, туберкулез, тяжелая соматическая патология, психические заболевания, хронический алкоголизм, наркомания. Изучены особенности социального, соматическогои акушерско-гинекологического анамнеза, структуры патологии, течения беременности и исходы родов.
Всем пациенткам с ПЭ проводилась терапия согласно федеральным клиническим рекомендациям [2], которая включала профилактику судорожной активности с использованием магния сульфата, антигипертензивную терапию, профилактику респираторного дистресс-синдрома новорожденного на сроке до 34 недель беременности.
Ультразвуковое исследование и оценка допплерометрических параметров кровотока фетоплацентарного комплекса, проводились на диагностических ультразвуковых системах М5 (Mindrai, КНР), «SonoacePico» и «Sonoace 8800» (Medison, Южная Корея). В зависимости от степени гемодинамических нарушений в системе мать-плацента-плод и синдрома задержки развития плода (СЗРП) выделены компенсированная (нарушение маточно-плацентарного кровотока (НМПК) 1 степени и/или СЗРП 1 степени), субкомпенсированная (НМПК 2 степени и/или СЗРП 2 степени), декомпенсированная (НМПК 3 степени и/или СЗРП 3 степени) формы хронической плацентарной недостаточности (ХПН).
Результаты исследования и их обсуждение. Согласно данным ряда авторов низкий социально-экономический статус ассоциирован с хроническими заболеваниями [3]. В результате нашего исследования установлено, что частота встречаемости высшего образования достоверно выше (χ² Пирсона р=0,049; ОПр р=0,046; ЛЛС р=0,015) у женщин контрольной группы (71,4%), чем у пациенток с умеренной и тяжелой ПЭ (52,9% и 41,4% соответственно). По таким показателям как профессиональная принадлежность и семейное положение мы достоверных отличий не выявили (большинство женщин из каждой группы официально состояли в браке и являлись работниками умственного труда, реже встречались домохозяйки и представители рабочих профессий). Табакокурение среди беременных контрольной группы (25,7%), женщин с ПЭ умеренной (36%) и тяжелой (33,3%) встречалось одинаково часто.
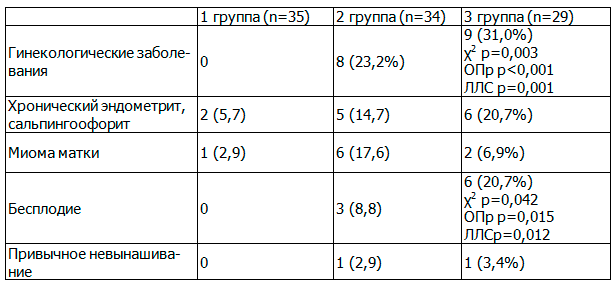
Гинекологические заболевания достоверно чаще встречались в анамнезе пациенток с ПЭ в сравнении с группой контроля (табл. 1).
Таблица 1. Структура гинекологической патологии у женщин клинических и контрольной групп, n (%)
В структуре данной патологии следует выделить хроническую маточную инфекцию, миому матки, бесплодие. Обращает на себя внимание, что у женщин с тяжелой ПЭ бесплодие различного генеза регистрировалось в 2 раза чаще, чем у беременных с умеренной ПЭ.
Только в 3-й группе были выявлены индуцированные вспомогательными репродуктивными технологиями экстракорпоральным оплодотворением (ВРТ ЭКО) настоящие беременности (20,4%). В связи с высокой частотой использования ВРТ в группе пациенток с тяжелой ПЭ многоплодная беременность также достоверно чаще (χ 2 р=0,010; ОПр р=0,009; ЛЛС р=0,005) встречалась среди этих женщин (17,2%) по сравнению с беременными 2-й (2,9%) и 3-й групп (0%). Действительно, по данным мультицентровых исследований, одними из факторов риска ПЭ считаются многоплодная беременность (избыток ворсин хориона), а также наступление беременности с помощью современных репродуктивных технологий (ЭКО, донация клеток, стимуляция овуляции) [3, 18].
В первом триместре гестации выявлено, что частота регистрации анемии легкой степени у пациенток 2-й (23,5%) и 3-й групп (31,0%) была достоверно выше (χ 2 р=0,029; ОПр р=0,018; ЛЛС р=0,01), чем в контрольной группе (5,7%). Кроме того, у женщин, течение беременности которых в последующем осложнилось умеренной ПЭ, угрожающий самопроизвольный аборт выявлялся в 2 раза чаще (32,4%) в сравнении с беременными других групп.
Во втором триместре клиника тяжелой ПЭ с развитием декомпенсированной ХПН с НМПК 3 степении нарушением функции печени была диагностирована у 3 (10,3%) пациенток. Из них у двух женщин зафиксирована антенатальная гибель плода. Согласно данным литературы, морфологическим субстратом ХПН при ПЭ являются нарушения инвазии трофобласта в спиральные артерии миометрия, вследствие чего маточные артерии не обеспечивают адекватный приток крови к плоду, развивается хроническая ишемия плаценты, которая прогрессирует по мере увеличения срока беременности [8, 15, 17]. Действительно, обращает на себя внимание высокая частота ХПН у беременных с умеренной и тяжелой ПЭ (20,6% и 31,0% соответственно) в сравнении с группой контроля (2,9%, χ 2 р=0,01; ОПр р=0,004; ЛЛС р=0,003), причем только при тяжелой ПЭ зарегистрированы (10,3%) случаи декомпенсированной ХПН. Кроме того, в структуре патологии у женщин 2-й и 3-й групп статистически значимо чаще, чем в контрольной группе, выявлялась угроза прерывания беременности (11,4%; 20,6%; 31,0% соответственно; ЛЛС р=0,049), отеки беременных (0%; 8,8%; 13,8% соответственно; ОПр р=0,032; ЛЛС р=0,032) и анемия (25,7%; 41,2%; 65,5% соответственно; χ 2 р=0,006; ОПр р=0,005; ЛЛС р=0,002).
Все случаи умеренной ПЭ и 26 случаев тяжелой ПЭ зарегистрированы в третьем триместре беременности. В сравнении с группой контроля отмечена высокая частота ХПН у женщин с умеренной и тяжелой ПЭ (5,9%; 50,0%; 73,1% соответственно; χ 2 р 2 р 2 р 2 р=0,028; ОПр р=0,01; ЛЛС р=0,008) в сравнении с контрольной группой встречалась угроза невынашивания беременности.
В табл. 2 представлены диагностические критерии тяжелой ПЭ [3] и частота их встречаемости у пациенток, участвовавших в нашем исследовании.
Наиболее часто отмечались тяжелая артериальная гипертензия, которая сохранялась на фоне проводимой терапии, неврологическая симптоматика, нарушение функции печени и почек. По данным литературы, основными симптомами тяжелой ПЭ, являются головная боль (82-87%), зрительные расстройства (44%), артериальная гипертензия в (77%), протеинурия (55%), отеки (49%), абдоминальная боль (9%) [2, 6].
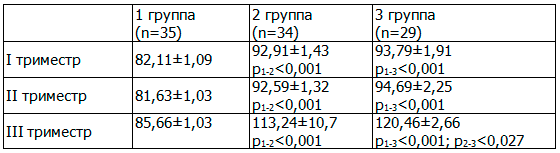
В настоящее время с целью предикторов ПЭ в ранние сроки беременностикак дополнение к анамнестическим данным используется такой показатель, как среднее АД [2]. Мы решили изучить динамику данного показателя во время беременности в каждой из групп (табл. 3).
Таблица 3. Динамика среднего АД по триместрам беременности, M±m
Начиная с I триместра беременности уровень среднего АД был достоверно выше у женщин клинических групп. Перед родоразрешением уровень АД у женщин с тяжелой ПЭ превышал аналогичный показатель 2-й группы.
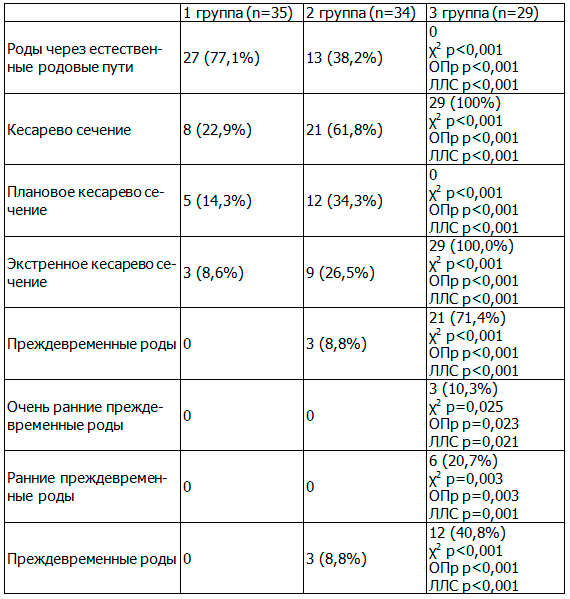
При нарастании тяжести ПЭ отмечается снижение сроков родоразрешения, веса и роста новорожденного, оценки по шкале Апгар, увеличение кровопотери в связи с ростом частоты оперативного родоразрешения, увеличение длительности интенсивной терапии. Это подтверждают результаты нашего исследования. В табл. 4 указаны особенности течения родов у женщин, которые участвовали в нашем исследовании.
Таблица 4. Особенности течения родов у женщин клинических и контрольной групп, n (%)
История течения беременности
Акушерско-гинекологический анамнез. Течение настоящей беременности до начала курации. Специальное акушерское исследование. Клинический диагноз и его обоснование. Планирование проведения родов методом операции кесарево сечения. Послеоперационный период.
| Рубрика | Медицина |
| Вид | история болезни |
| Язык | русский |
| Дата добавления | 25.02.2009 |
| Размер файла | 30,0 K |
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Государственное образовательное учреждение Высшего профессионального образования «Алтайский Государственный Медицинский Университет Росздрава»
Кафедра акушерства и гинекологии N 1
Куратор-студент 408 группы: …
История беременности
Диагноз: Доношенная беременность 40 недель. Крайне отягощённый акушерский анамнез. Продольное положение, тазовое предлежание, передний вид, первая позиция. Варикозная болезнь 2 класса, ХФПН компенсированная, без нарушения кровообращения.
Барнаул 2008 г
Паспортная часть
Возраст: 29 лет
Место работы, МОУ СОШ 105
Специальность: преподаватель физкультуры
Домашний адрес: …
Дата и время поступления: 01.02.2008г.
Заключительный диагноз: Доношенная беременность 40 недель. Крайне отягощённый акушерский анамнез. Продольное положение, тазовое предлежание, передний вид, первая позиция. Варикозная болезнь 2 класса, ХФПН компенсированная, без нарушения кровообращения.
Жалобы
Дополнительные жалобы по системам:
Система органов пищеварения: аппетит не снижен, тошноты, рвоты, и отрыжки не отмечает. Стул регулярный, оформленный.
Со стороны дыхательной системы больная жалоб не предъявляет. Носовое дыхание сохранено, кашля, насморка нет.
Со стороны мочеполовой системы жалоб нет. Мочеиспускание безболезненное, регулярное.
Сон не крепкий. Зрение, память, слух не снижены. Рефлексы живые. Патологических знаков нет.
Со стороны сердечно сосудистой системы: отеков нет, АД, ЧСС в пределах нормы, варикозная болезнь 2 класса.
Anamnesis vitae
Родилась в 1978 году в …, в полной семье. Была единственным ребенком. Вес при рождении 3200 г, в возрасте матери 28 лет. Мать была беременна впервые. Социально-бытовые условия жизни удовлетворительные. Окончила 11 классов. После школы поступила в БПГУ. С 2001 года работает преподавателем физкультуры в МОУ СОШ 105, условия труда хорошие, питание регулярное, сбалансированное. Наследственность не отягощена, наследственных заболеваний у себя и у мужа отрицает.
Перенесённые заболевания: ОРЗ, ОРВИ.
Экстрагенитальная патология: варикозная болезнь 2 класса.
Вредных привычек не имеет.
Менструальная функция:
С началом половой жизни в менструация перестала быть болезненной.
Половая функция:
Способы контрацепции:
Детородная функция:
Осложнений постабортного периодов не наблюдалось.
Перенесённые гинекологические заболевания: отрицает.
Последняя менструация, со слов беременной, началась 2 мая 2007 г., закончилась 8 мая 2007г. Первое шевеление почувствовала в 18 недель.
Беременность запланированная. Первая явка в женскую консультацию за 4 месяца до беременности. Посещала ЖК регулярно: до 28 недель- 1 раз в 4 недели, 1 раз в 2 недели до 36 недель, 1 раз в неделю в последние дни беременности. Прошла 3 занятия физиопсихопрофилактики. Проведена полноценная прегравидарная полготовка. От дородовой госпитализации за 2 недели до предполагаемого срока родов отказалась.
Течение первого триместра беременности: ранний токсикоз I степени- однократная рвота в день, преимущественно по утрам, головокружение, гиперсаливация, раздражительность, пристрастие к острой пище.
Лечение: амбулаторное, под контролем динамики массы тела и повторных исследований мочи на ацетон.
Комплексная терапия рвоты включала:
В сроке 26 недель роженица была госпитализирована в стационар, где проведено лечение:
1. Полноценная, сбалансированная, богатая витаминами диета.
2. Постельный режим.
3. Немедикаментозные методы воздействия.
4. Лекарственные средства, снижающие психоэмоциональное напряжение и расслабляющие гладкую мускулатуру тела матки:
в качестве седативных средств на данном сроке применяли транквилизатор (реланиум). В качестве спазмолитиков использовали папаверин.
Течение второго и третьего триместра на фоне проводимой терапии протекало без осложнений.
Первое УЗИ было в 9 недель беременности. Заключение: по фетометрии плод соответствует 7-8 неделям.
Второе УЗИ в 19 недель беременности. Заключение: по фетометрии плод соответствует 17-18 неделям.
Третий скрининг в 33 недель беременности. Заключение: по фетометрии плод соответствует 33-34 неделям.
Дородовый отпуск был предоставлен в 31 неделю беременности.
Общая прибавка веса за всю беременность составила 18 кг. Патологическая прибавка веса обусловлена дефицитом массы тела до беременности. Изменений артериального давления не наблюдалось.
Status praesens communis
Общее состояние беременной удовлетворительное, положение активное, сознание ясное, поведение адекватное. Питание регулярное, сбалансированное. Походка обычная. Рост 168 см., вес 67 кг.
Телосложение правильное. Искривлений позвоночника нет. При осмотре и пальпации атрофии и гипертрофии мышц шеи, туловища и конечностей не выявлено. Деформаций костей и суставов не обнаружено. Суставы правильной конфигурации, кожа над ними не изменена, движения совершаются в полном объёме.
Кожные покровы физиологического цвета, без участков пигментации и депигментации. Тургор и эластичность кожи не изменены. Оволосение по женскому типу. Подкожно-жировая клетчатка умерено развита. Пупок сглажен.
Органы пищеварения: язык влажный, налёта нет. Слизистая ротовой полости розового цвета, изъязвлений нет. Желудок смещён кверху и кзади. Пальпация безболезненна. Петли кишечника смещены вверх, безболезненны, не урчат. При аускультации выявляется шум перистальтики кишечника. Симптом Щёткина-Блюмберга отрицательный. Печень смещена вверх и кзади. Пальпация безболезненна, нижний край печени не выступает за край рёберной дуги.
Органы выделения: поясничная область симметрична, пальпация безболезненна. Почки не пальпируются. Симптом Пастернацкого отрицателен. Стул нормальный.
Нервная система: психических расстройств нет. Беременная ведёт себя адекватно, спокойно. Координация движений в конечностях не нарушена. Тремор рук и языка отсутствуют. Патологических рефлексов нет.
Специальное акушерское исследование
Живот овоидной формы. Окружность живота, измеряемая на уровне пупка, 96 см.
Высота стояния дна матки над лоном. Её измерение производится сантиметровой лентой от верхушки лонного сочленения до дна матки. Дно матки поднимается до мечевидного отростка и рёберных дуг. Пупок сглажен. Высота 35 см.
Обычно измеряют четыре размера таза: три поперечных и один прямой.
Ромб Михаэлиса : вертикальный размер 11 см., горизонтальный 12 см. Ромб имеет правильную форму- таз нормальный.
Наружные акушерские исследования приёмами Леопольда-Левицкого.
Этим приёмом можно определить подвижность предлежащей части. Так как это тазовый конец плода- симптом баллотирования отсутствует.
Четвёртый приём (проводится только в период родов). Позволяет определить характер предлежащей части и её уровень стояния.
Аускультацию живота беременной производят акушерским стетоскопом, который отличается от обычного широкой воронкой, которая прикладывается к обнажённому животу женщины.
Сердечные тоны плода прослушиваются в той стороне живота, куда обращена спинка плода ближе к головке. Поскольку у беременной тазовое предлежание, первая позиция, лучше выслушивать сердцебиение плода выше пупка слева. Так как передний вид, то прослушивать необходимо ближе к срединной линии живота. Сердцебиение плода ясное, ритмичное, число ударов 145 в минуту.
вес доношенного плода = ОЖ * ВДМ
вес доношенного плода = 99 * 35 = 3465 грамм
Доношенная беременность 40 недель. Крайне отягощённый акушерский анамнез. Продольное положение, тазовое предлежание, передний вид, первая позиция. Варикозная болезнь 2 класса, ХФПН компенсированная, без нарушения кровообращения.
Дополнительные исследования
1. Общий анализ крови с формулой (лейкоцитоз, палочкоядерный сдвиг, токсическая зернистость нейтрофилов). БАК- содержание общего белка, билирубина, трансаминаз, глюкозы, креатинина.
2. Общий анализ мочи.
4. Консультация терапевта.
Клинический диагноз и его обоснование
Хотелось бы отметить, что беременность в жизни каждой женщины является самым естественным процессом. Но, к сожалению, в настоящее время неблагоприятная экологическая среда, стрессовые факторы и другие причины оказывают пагубное действие на здоровье женщины. Современная женщина представлена как сильная, независимая, целеустремленная, порою иногда забывающая о своем основном предназначении.
Следствием этого является то, что врачи акушеры-гинекологи сталкиваются теперь с первобеременными старшей возрастной группы (35-40 лет). Известно, что после 35 лет репродуктивный потенциал женщины постепенно начинает угасать и к 43-45 годам практически не остается самостоятельной возможности к оплодотворению. А в настоящее время большинство женщин именно в этом возрасте приходят к планированию беременности, когда есть уже «букет» соматических заболеваний, аборты в анамнезе, приличный стаж влияния вредных привычек и много других неблагоприятных факторов.
Учитывая данную проблему, необходимо понимать все трудности, с которыми сталкивается и беременная и лечащий врач. Невозможно ответить на все вопросы сразу, их слишком много. Но хотелось бы остановить свое внимание на частых вопросах от беременных, которые волнуют многих женщин.
В норме беременная должна прибавить 10-12 кг, но не более 15кг. Уровень артериального давления не должен быть выше 120-125\\\\ 80-85 мм рт.ст. Ежедневно с 18-20 недель женщина должна ощущать шевеления плода (несколько раз за сутки).
Хочу обратить внимание на частые УЗИ при беременности. Показания к УЗ-диагностике должен устанавливать врач и не следует применять этот метод тогда, когда хочется вам, хотя безопасность этого метода для плода доказана.
Образ жизни беременной не должен быть ограничен постельным режимом, полным отсутствием физической активности, но условия труда должны быть облегченными, питание более полноценным, не ограничивать себя в прогулках.
Психическое состояние женщин в в этот период также оказывает большое влияние на течение беременности, желательно более спокойно относиться к стрессовым ситуациям, поменьше беспокоиться по пустякам, больше думать о будущем ребенке, а не о родственниках и семейных проблемах, как говорят «пустить все на самотек», но при этом не распускать себя и планировать дела не взваливая на себя «клубок» проблем.
В остальном образ жизни женщины при беременности не должен быть ограничен запретами и табу, в состоянии беременности мы должны чувствовать радость и счастье будущего материнства, тогда и течение беременности будет благоприятным.
Смертельно опасное осложнение беременности: кто в группе риска
Поделиться:
Когда-то давным давно в СССР удалось существенно снизить показатели материнской смертности простым, но удивительно эффективным способом.
В каждый небольшой населенный пункт посадили акушерку, которая могла измерить беременной АД и самостоятельно прокипятить порцию мочи для того, чтобы найти в ней белок.
Что такое преэклампсия?
Это тяжелое осложнение беременности, при котором серьезно нарушается работа всего организма. Кроме повышения АД, в моче появляется большое количество белка, снижается количество тромбоцитов в крови, страдает работа печени и почек, появляются боли в эпигастрии, нарушения зрения, тяжелые головные боли.
Иногда преэклампсия развивается в послеродовом периоде, именно поэтому акушеры-гинекологи не расслабляются никогда.
Почему это происходит?
Наука до сих пор не может дать точный ответ на этот вопрос, несмотря на то, что патогенез заболевания хорошо изучен.
В некоторых случаях мы можем предсказать развитие заболевания, но почти никогда не можем предотвратить.
Чем рискует ребенок?
Преэклампсия может потребовать экстренного родоразрешения в любом сроке беременности. Часто это единственный способ спасти жизнь матери.
Чем рискует женщина?
Женщины, пережившие преэклампсию, скорее всего будут сталкиваться с этим состоянием в каждой своей беременности, причем последующая преэклампсия всегда тяжелее предыдущей.
Несмотря на то, что преэклампсия проходит вместе с беременностью, остаются риски развития сердечно-сосудистых заболеваний, гипертонической болезни, инсульта и инфаркта.
Что такое HELLP синдром?
Это тяжелое и потенциально смертельное состояние сопровождается тяжелым нарушением свертывания крови, некрозом и разрывам печени, кровоизлияниями в мозг.
Опасные симптомы
Преэклампсия может проявляться болью в эпигастральной области, правом подреберье; опасны тошнота и рвота во второй половине беременности, затрудненное дыхание. Тревожным сигналом может быть внезапное увеличение веса (3-5 кг в неделю).
Преэклампсия легкой не бывает
В сроке до 34 недель для профилактики синдрома дыхательных расстройств вводят кортикостероиды. Иногда ситуация быстро ухудшается и требует немедленных активных действий и родоразрешения
Как предотвратить преэклампсию?
К сожалению, многие акушерские осложнения врачи могут предсказать, но не могут предотвратить.
За долгие годы исследований накопился длинный список разочарований. Точно не поможет предотвратить развитие преэклампсии режим bed-rest (отдых в положении лежа в течение дня), ограничение поваренной соли, рыбий жир или прием чеснока в таблетках.
Не является профилактикой ни прием препаратов прогестерона, ни применение сульфата магния, ни прием фолиевой кислоты, ни применение гепаринов, в том числе низкомолекулярных (клексан, фраксипарин). Однако, все эти препараты могут быть применены во время беременности в иных целях
При высоком риске преэклампсии врач может предложить ежедневный приём ацетилсалициловой кислоты после 12-ой недели беременности.
Беременным с низким потреблением кальция ( Фото depositphotos.com
Мнение автора может не совпадать с мнением редакции