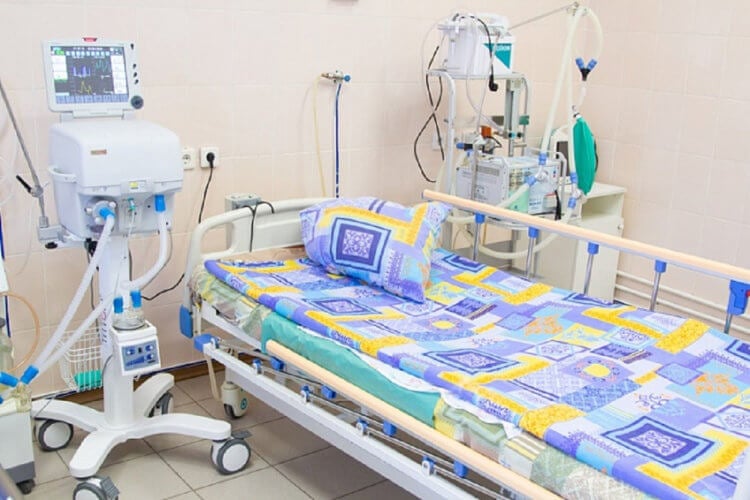
аппарат для поддержания жизни как называется
Аппарат ИВЛ

История изобретения
Механическая вентиляция легких – это спасательная терапия, которая катализирует развитие современных отделений интенсивной терапии. Механическая вентиляция легких берет свое начало еще за пять столетий до первой письменной работы Андреаса Везалия, в которой он описывал метод наложения трахеостомы для проведения искусственной вентиляции легких у животного. Одним из великих достижений в области вентиляторной поддержки в течение последних нескольких десятилетий было развитие защитной стратегии легочной вентиляции. Данная стратегия основана на понимании ятрогенных последствий механической вентиляции, таких как травма легких, вызванная аппаратом. Эти стратегии значительно улучшили клинические исходы у пациентов с респираторной недостаточностью.
Аппарат искусственной вентиляции легких – по существу устройство, которое заменяет или дополняет функцию инспираторных мышц, необходимое количество энергии для обеспечения потока газа в альвеолы во время вдоха. В самых ранних сообщениях об искусственной вентиляции, этот механизм был обеспечен дыхательными мышцами другого человека, как реанимация изо рта в рот. Ученые проследили ссылки на реанимацию новорожденного еще в 1472 году. Также есть данные о проведенной реанимации шахтера, которого было спасено после проведения искусственной вентиляции легких методом «рот в рот» в 1744 году. В восемнадцатом веке искусственная вентиляция стала принятым методом первой линии помощи для жертв утопления.
Автоматические искусственные вентиляторы появились спустя 150 лет. Впервые они были выпущены в 1907 году. Внедрение искусственных вентиляторов в анестезию продолжались медленно. Новый этап в разработке автоматических искусственных вентиляторов начался в 1952 году, после катастрофической эпидемии полиомиелита в Дании. Тогда, из-за очень большого количества бульбарных поражений, 316 из 866 пациентам с параличом в течение 19 недель требовался постуральный дренаж, трахеостомия или респираторная поддержка. Используя трахеостомию и ручную вентиляцию с принудительным давлением датские медики снизили смертность от полиомиелита с 80% в начале эпидемии до 23% в конце. Искусственная вентиляция выполнялась полностью вручную, всего 1400 студентов университетов работали для того, чтобы держать пациентов вентилируемыми. Страх, что другая эпидемия может затронуть Европу, ускорил развитие аппаратов искусственной вентиляции легких.
Показания к проведению ИВЛ
Люди помещаются на аппараты искусственной вентиляции легких, когда они не могут дышать самостоятельно. Это может происходить по любой из следующих причин:

Люди, которые нуждаются в ИВЛ в течение длительного времени, могут оставаться в учреждениях длительного ухода. Некоторые люди с трахеостомией могут быть дома.
За людьми, которым проводится ИВЛ, внимательно следят на наличие развития инфекции легких. При подключении к аппарату человеку тяжело откашлять слизь. Если слизь собирается, легкие не получают достаточного количества кислорода. Слизь может также привести к пневмонии. Чтобы избавиться от слизи, необходима процедура, называемая отсосом. Это делается путем вставки тонкой трубки в рот для вакуумирования слизи.
Поскольку пациент не может говорить, необходимо приложить особые усилия, чтобы следить за ним и предоставлять другие способы общения.
Классификация аппаратов ИВЛ
Существуют различные аппараты для искусственной вентиляции легких, их можно классифицировать по разным параметрам, как по использованию отрицательного, или положительного давления, так и по такому параметру, как инвазивность.
Структура аппарата ИВЛ

Схема соединяет вентилятор с эндотрахеальной трубкой, трахеостомической трубкой для инвазивной вентиляции или неинвазивной маской.
Для инвазивной вентиляции эндотрахеальная трубка вводится через рот или нос пациента, или трахеостомическая трубка вводится через отверстие, сделанное разрезом в области шеи.
При неинвазивной вентиляции контур пациента соединяется с маской, закрывающей рот и/или нос.
Трубка, используемая для инвазивной вентиляции, может иметь воздушную манжету для обеспечения уплотнения. Неинвазивная маска имеет уплотнение вокруг рта и носа, чтобы предотвратить потерю воздуха, обеспечивая пациентам необходимую вентиляцию.
Механическая вентиляция может использоваться ночью, в ограниченные дневные часы или круглосуточно, в зависимости от потребностей пациента.
Некоторым пациентам требуется искусственная вентиляция в течение короткого периода времени, например, во время выздоровления от травмы. Другие требуют долговременной вентиляции, и со временем потребности могут увеличиваться или уменьшаться в зависимости от медицинского статуса пациента.
Система управления
Система управления гарантирует, что вентилятор создает правильную картину дыхания. Для этого необходимо установить основные параметры управления, в том числе:
Спонтанное дыхание происходит, когда пациент может контролировать время и размер дыхания. В противном случае усилие требует обязательного дыхания. Конкретный образец спонтанного и обязательного дыхания называется режимом вентиляции.
Многочисленные режимы вентиляции позволяют вентиляторам создавать различные формы дыхания в соответствии с индивидуальными потребностями пациента. Эти режимы координируются с функциями вентилятора.
Мониторирование работы
У большинства вентиляторов с положительным давлением есть датчик, который контролирует давление воздуха для его оценки в контуре. У них есть объемная мера для оценки объема дыхания пациента. Они также контролируют, правильно ли подключен пациент к вентилятору.
Вентиляторы и трахеостомические трубки
В инвазивной вентиляционной терапии используется манжетная или безрукавная трахеостомическая трубка. Манжетная трубка включает в себя надувную манжету, которая удерживает трубку на месте, чтобы предотвратить утечку воздуха. Трубы для трахеотомии изготовлены из ПВХ-пластика или силикона, а также из металла, такого как серебро или нержавеющая сталь. Трубки с наружной оболочкой и без манжеты доступны с внутренними трубами (канюлями) или без них, чтобы вытащить жидкость или снабдить лекарствами. Внутренние канюли могут быть многоразовыми или одноразовыми.
Принцип работы
При дыхании воздух вдыхается через рот и/или нос, глотку, гортань, трахею и бронхиальное дерево в маленькие мешочки с альвеолами в легких, где воздух смешивается с газообразным углекислым газом из крови. Затем воздух выдыхается.
Обычно этот цикл повторяется при частоте дыхания для взрослых около 12 вдохов в минуту. Младенцы и дети дышат быстрее. Газообмен в легких подает кислород в кровь и удаляет углекислый газ, собранный из клеток.
Работой аппарата искусственного дыхания легких является обеспечение правильного дыхательного объема и скорости дыхания для тела.
Обычные аппараты ИВЛ производят нормальные образцы дыхания у детей и взрослых, около 12-25 вдохов в минуту.
Во время дыхания две силы расширяют легкие и стенку грудной клетки: сокращение мышц (включая диафрагму) и контрастное давление на отверстия дыхательных путей (рот и нос) и на внешней поверхности грудной стенки.
Обычно респираторные мышцы расширяют стенку грудной клетки. Это уменьшает давление снаружи легких, поэтому они расширяются. Это увеличивает воздушное пространство в легких и втягивает воздух в легкие.
Когда дыхательные мышцы не способны выполнять работу для дыхания, можно управлять одним или обоими этими силами с помощью аппарата ИВЛ.
Как пациент ощущает искусственную вентиляцию легких?
Люди не могут говорить из-за дыхательной трубки. Подключение аппарата ИВЛ предусматривает наличие множества проводов и трубок. Это может выглядеть страшно, но не стоит забывать, что эти провода и трубки помогают тщательно контролировать состояние больного. Некоторые испытывают ограничения в повседневной деятельности. Но это обусловлено безопасностью самого пациента – постельный режим предотвращает вытягивание любых важных трубок и проводов.
Что такое ЭКМО и чем отличается от ИВЛ?
Врачи во время хирургической операции по подготовке пациента к процедуре экстракорпоральной оксигенации
Как работает ЭКМО?
Само слово экстракорпоральный означает «вне организма/тела». В общем и целом ЭКМО – это система искусственного кровообращения – аппарат перекачивает и насыщает кислородом кровь пациента вне его тела. Эта процедура проводится в тех случаях, когда все другие виды лечения уже испробованы. Когда человек подключен к ЭКМО, кровь с помощью насоса поступает к искусственному легкому – оксигенератору. Технически, оксигенатор – это устройство, которое насыщает кровь кислородом и удаляет углекислый газ. Когда пациент выходит из критического состояния, его отключают от ЭКМО.
Простыми словами если ИВЛ нагнетает в легкие чистый сухой кислород и забирает углекислый газ из них, то ЭКМО берет на себя все функции легких по насыщению крови кислородом и удалению углекислого газа из них. Кровь забирается у пациента (через вены), попадает в аппарат ЭКМО, отчищается от углекислого газа, насыщается кислородом и возвращается пациенту.
В каких случаях используется аппарат ЭКМО?
ЭКМО требуется пациентам с сердечной недостаточностью, легочной недостаточностью и тем, кто недавно перенес операцию на сердце. Также ЭКМО используют, чтобы оценить состояние других органов, таких как почки или мозг, прежде чем приступать к операции на сердце или легких. Помимо этого, аппарат применяют для поддержки организма пациентов, которые стоят в очереди на пересадку легких – метод экстракорпоральной оксигенации помогает поддерживать ткани хорошо насыщенными кислородом, что делает пациента лучшим кандидатом для трансплантации.
Сегодня, в условиях пандемии нового коронавируса SARS-CoV-2 (COVID-19), ЭКМО требуется большому количеству пациентов. В Китае экстракорпоральная оксигенация позволила существенно снизить смертность. Но сложность заключается в том, что далеко не во всех странах проводят эту процедуру, к тому же, ситуация с количеством аппаратов ЭКМО такая же, как и с количеством аппаратов искусственной вентиляции легких (ИВЛ). При этом очень часто пациентов подключают сразу и к ЭКМО и ИВЛ, так как это помогает заживлению главного органа дыхания — легких.
Врачи в Ухане, Китай, оперируют больного коронавирусом
Еще больше интересных статей о достижениях современной медицины читайте на нашем канале в Яндекс.Дзен
Чем ЭКМО отличается от ИВЛ?
Как пишет UCSF Health, метод экстракорпоральной оксигенации отличается от ИВЛ. Дело в том, что ЭКМО воздействует напрямую на кровь, не затрагивая органы. Более того, пациенты могут быть подключены к аппарату экстракорпоральной оксигенации длительное время. А непосредственно после подключения, человеку не нужна еда, так как все витамины и питательные вещества поступают внутривенно – через катетер.
Подробней о том как работает Аппарат искусственной вентиляции лёгких (ИВЛ) мы писали в нашей статье.
Напомним, что аппараты ИВЛ предназначены для подачи смеси кислорода и сжатого воздуха в легкие. Благодаря ИВЛ легкие насыщаются кислородом, а углекислый газ удаляется. Подключают пациентов через интубационную трубку, которую вводят в дыхательные пути, но существует и подключение через маску. Аппараты ИВЛ спасают много жизней, однако их количество сильно ограничено во всем мире, а стоимость варьируется от 500 000 до 300 000 000 рублей.
Аппаратов ЭКМО в десятки раз меньше, чем аппаратов ИВЛ. Да и стоимость у ЭКМО в разы больше.
Еще одним немаловажным отличием ЭКМО от ИВЛ является хирургическая процедура, которая чаще всего проводится в палате пациента. Пациенту дают успокоительное и обезболивающие препараты, а чтобы свести к минимуму свертываемость крови, назначают антикоагулянты. Хирург и команда операционной вводит катетеры ЭКМО либо в артерию, либо в вены. Затем делается рентгеновский снимок – это необходимо для того, чтобы убедиться, что трубки находятся в нужном месте. После подключения к аппарату питание будет обеспечиваться либо внутривенно, либо через носоглоточную трубку.
Пациентка, подключенная к ЭКМО
Также во время экстракорпоральной оксигенации пациентам дают определенные лекарства, в том числе: гепарин для предотвращения образования тромбов; антибиотики для предотвращения инфекций; седативные средства для минимизации движения и улучшения сна и др. Чтобы отключить пациента от аппарата и удалить трубки, нужна хирургическая процедура. Перед прекращением ЭКМО-терапии обычно проводится несколько тестов, чтобы подтвердить, что сердце и легкие готовы к самостоятельной работе. Затем – на этот раз в операционной – врач накладывает небольшие швы для защиты места подсоединения трубки. Однако даже если пациента отключили от ЭКМО, ему все равно может понадобиться ИВЛ.
Как вы думаете, будет ли достаточно аппаратов ЭКМО и ИВЛ в условиях эпидемии коронавируса в России? Поделитесь своим мнением в комментариях к данной статье, а также с участниками нашего Telegram-чата
Какие риски ЭКМО существуют?
К сожалению, несмотря на высокую эффективность, процедура ЭКМО действительно несет в себе риски, в том числе:
Будем надеяться, что подключение к аппаратам ЭКМО и ИВЛ потребуется как можно меньшему количеству людей, а распространение нового коронавируса удастся сдержать, соблюдая все рекомендации ВОЗ. Будьте здоровы и старайтесь как можно реже выходить из дома.
Что такое аппарат искусственной вентиляции легких и как он работает?
Фото одной из больниц Уханя – города, где впервые была зафиксирована вспышка коронавируса
Почему тяжело больным пациентам нужен аппарат ИВЛ?
Статья, опубликованная в медицинском журнале The Lancet командой врачей, которые работали в центре вспышки СoVID-19 в Китае, является первым исследованием, характеризующим течение, лечение и смертность среди критически больных пациентов, инфицированных новым коронавирусом. Отметим, что в работе идет речь о пациентах, которые находились на лечении в больнице Цзиньтиньтан в Ухане, Китай с декабря по январь. Авторы исследования отслеживали угрожающие жизни симптомы, изучали лекарства, которые давали пациентам, а также наблюдали за подключением пациентов к аппаратам ИВЛ.
К сожалению, полученные результаты нельзя назвать положительными. Из 52 пациентов в критическом состоянии большинству пришлось давать дополнительный кислород, а 37 человек были переведены на искусственную вентиляцию легких. В результате 32 человека погибли. Необходимо отметить, что вспышка коронавируса привела к тому, что количество тяжелобольных пациентов резко возросло. Такая ситуация сегодня наблюдается во многих странах Европы. В сложившихся условиях и в отсутствии вакцины против CoVID-19 врачи в реанимации вынуждены вводить лекарства и кислород, чтобы поддерживать жизнь пациентов достаточно долго. Это необходимо для того, чтобы организм мог бороться с инфекцией самостоятельно и смог восстановить легкие, разрушенные пневмонией.
Так выглядят новые аппараты ИВЛ, которые сейчас поставляют в большинство российских больниц
Напоминаем, что мы собрали основную информацию о новом коронавирусе в нашем специальном материале
По мере того как вирус атакует легкие, пациентам становится все труднее и труднее получать достаточное количество кислорода в кровоток, чтобы поддерживать нормальную жизнедеятельность внутренних органов. В худших случаях в отделении интенсивной терапии вирусная пневмония приводит к острому респираторному дистресс-синдрому, угрожающему жизни воспалению в легких. Согласно оценкам экспертов ВОЗ, около 15% новых случаев заражения коронавирусом требуют подключения к аппаратам ИВЛ.
Кровь обогащается кислородом в легких и разносит его в самые удаленные точки нашего организма. Мы с вами живы благодаря работе этой бесперебойной схемы.
Около 15% больных для лечения коронавируса нужен аппарат ИВЛ, однако в мире их катастрофически не хватает. Главная проблема в том, что их нельзя купить ни за какие деньги просто потому, что их еще нужно произвести. На сегодняшний день это касается всех стран без исключения
Что такое аппарат ИВЛ?
Аппарат искусственной вентиляции легких предназначен для принудительной подачи смеси кислорода и сжатого воздуха в легкие. Это позволяет легким насытить кислородом кровь, а также удалить из легких углекислый газ. Как правило, пациентов подключают к аппаратам ИВЛ через интубационную трубку, которую вводят в дыхательные пути. Также возможно подключение к аппарату через маску. Важно отметить, что современные аппараты ИВЛ являются крайне высокотехнологичным медицинским оборудованием и спасают множество жизней.
Как работают аппараты ИВЛ?
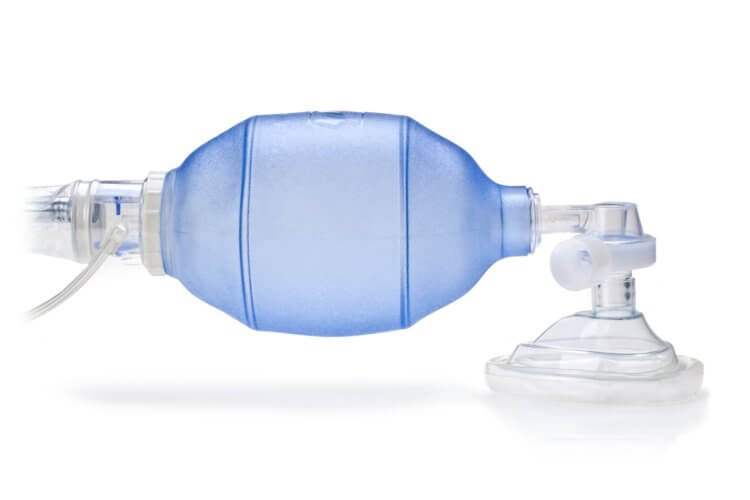
Аппарат ИВЛ может быть как ручным – так называемый мешок Амбу – так и механическим. Мешок Амбу входит в стандартный реанимационный набор машин скорой помощи и применяется в отделениях реанимации и операционных. Этот ручной аппарат обеспечивает простой способ вентиляции легких пациента комнатным воздухом или воздухом с примесью кислорода. В механических аппаратах сжатый воздух и кислород могут подаваться из центральной системы газоснабжения медицинского учреждения или из баллона сжатого воздуха. В странах бывшего СССР сжатый воздух и кислород подавался от индивидуального миникомпрессора и кислородного концентратора. Немаловажным остается и то, что смесь газов должна согреваться и увлажняться перед подачей пациенту.
Так выглядит ручной аппарат ИВЛ мешок Амбу
Сегодня наиболее совершенные аппараты ИВЛ – это аппараты с функцией нейро-контролируемой вентиляции легких. Сигнал, поступающий из мозга фиксируется специальными высокочувствительными датчиками, которые расположены в области перехода пищевода в желудок (область кардии). Более того, существуют аппараты ИВЛ, с которыми можно гулять, путешествовать и нормально спать. К сожалению, такие аппараты не производят в России.
Еще больше статей о последних открытиях в области высоких технологий читайте на нашем канале в Яндекс.Дзен
Кто, где и как производит аппараты ИВЛ?
Так выглядят советские аппараты ИВЛ. Некоторые из них по-прежнему используются во многих больницах
Медицинские технологии стремительно развиваются. Так, большой аппарат ИВЛ – это не просто прибор, который прокачивает воздух, он обладает множеством дополнительных функций, например, интеллектуальной вентиляцией – когда с помощью компьютерного алгоритма аппарат подстраивается под дыхание пациента. Однако такая техника появилась около пяти лет назад, и в нашей стране ее пока что не производят. Сегодня в нашей стране два крупных производителя аппаратов ИВЛ, однако в крупных реанимационных центрах, как правило, используется импортное оборудование.
Сколько стоят аппараты ИВЛ?
На момент написания этой статьи стоимость аппаратов ИВЛ – информация получена из разных источников – варьируется от 500 000 рублей за аппарат российского производства (например аппарат ИВЛ Фаза 21) до трех миллионов и выше (аппарат Chirolog sv basic). Учитывая дороговизну оборудования, далеко не каждая больница в России закупает аппараты ИВЛ высокого качества или в большом количестве.
Метод последней надежды: Реаниматолог объяснил, как ЭКМО помогает защитить мозг пациента
Медик подчеркнул, что неправильно называть такой способ лечения искусственной комой.
Фото © ТАСС / Максим Киселёв
Около 30–45% пациентов выживают после подключения к аппарату ЭКМО (экстракорпоральной мембранной оксигенации), однако без этого метода они были бы обречены на летальный исход. О том, что происходит с организмом при таком лечении, которое называют методом последней надежды, в беседе с kp.ru рассказал врач-реаниматолог, кандидат медицинских наук Георгий Арболишвили.
Аппарат экстракорпоральной мембранной оксигенации — это небольшое устройство, способное заменить функции сердца и лёгких человека на время их восстановления, например после коронавируса. Он состоит из двух компонентов, один из которых качает кровь из сосудов пациента, а другой — насыщает её кислородом, закачивая обратно в тело. ЭКМО является последним этапом интенсивной терапии, и именно к такому аппарату была подключена певица Максим.
Как рассказал Арболишвили, для большего комфорта пациента вводят в состояние медикаментозного сна, который ошибочно называют искусственной комой. Такой же способ используется и для людей, подключённых к аппарату искусственной вентиляции лёгких. В этом состоянии мозг защищён от кислородного голодания, и поэтому тяжёлые последствия от такого метода лечения исключены, подчеркнул врач.
«Речь идёт ни в коем случае не о коме. Правильно это называется медикаментозный сон. В кому человек впадает из-за тяжёлого поражения мозга — после инсульта, черепно-мозговых травм и т.д. Мы же при подключении к ИВЛ вводим пациента в медикаментозный сон именно для того, чтобы защитить мозг. Это называется нейропротекция», — рассказал медик.
Что такое ЭКМО?
Уважаемые пациенты и их родственники, теперь Вы можете узнать в статье «ЧТО ТАКОЕ ЭКМО?» ответы на часто задаваемые вопросы относительно технологии ECMO.
Содержание
Введение
Уважаемые родственники и друзья пациентов!
Этот раздел создан Российским обществом специалистов ЭКМО (РосЭКМО) для информирования родственников пациентов, находящихся на ЭКМО. Здесь представлены краткий обзор самой процедуры и ответы на некоторые распространенные вопросы.
Следует иметь в виду, что процедуры, правила и методы лечения могут немного различаться между больницами. В данном разделе мы предоставляем лишь общую информацию, которая является основой для всех центров ЭКМО.
Если вам нужны дополнительные сведения и данные о конкретном пациенте/ситуации, то следует задавать вопросы специалистам непосредственно в вашей больнице.
С уважением,
РосЭКМО
Что такое ЭКМО?
ЭКМО – это специальный метод лечения, при котором используются искусственные сердце и легкое для обеспечения временной поддержки жизни пациента и функционирования его организма, когда собственные сердце и/или легкие человека слишком больны, чтобы выполнять свою нормальную работу. ECMO может поддерживать организм в течение длительного периода времени (от нескольких дней до нескольких недель и даже месяцев), чтобы дать возможность сердцу и/или легким отдохнуть и оправиться от болезни. Хотя сама по себе ЭКМО не вылечит пациента, но она даст ему/ей время, необходимое для лечения и выздоровления. Чаще всего к ECMO прибегают после того, как врачи пробовали применять все другие виды лечения, такие как искусственная вентиляция легких (ИВЛ), лекарства для поддержки работы сердца и легких и так далее, но этого недостаточно для поддержания жизни пациента.
После того, как сердце и/или легкие пациента восстановятся так, чтобы обеспечивать потребности его организма, ЭКМО будет отключена. Если врачи поймут, что ECMO не помогает улучшить ситуацию, или если продолжение её использования может повредить пациенту, процедура также будет прекращена.
Как работает ЭКМО?
Подобно аппарату искусственного кровообращения, используемому при операциях на открытом сердце, для ЭКМО применяются специальный насос, который берет на себя работу сердца по перекачиванию крови, и мембранный оксигенатор (искусственное легкое), который выполняет работу легких по газообмену. Для соединения контура ECMO с организмом пациента одна, две или больше канюль (специальные большие пластиковые устройства, помещаемые в артерии или вены) вводятся в крупные кровеносные сосуды пациента (например, на шее, бедре или напрямую в камеры сердца в грудной клетке). На основании данных о болезни и состоянии пациента команда врачей определит, какой тип ЭКМО использовать, количество необходимых канюль и место их установки. Для установки канюль и начала процедуры в некоторых случаях необходима хирургическая операция, которая обычно проводится сердечнососудистым хирургом. Перед процедурой пациенту получит лекарства от боли и для седации.
Кровь пациента из канюли проходит через оксигенатор (искусственное легкое – устройство со специальной мембраной, через которую происходит газообмен), где кислород добавляется в кровь, а углекислый газ (отработанный газ) удаляется. Затем насыщенную кислородом кровь согревают и возвращают в тело пациента.
С помощью ЭКМО можно поддерживать необходимую организму доставку кислорода, при этом собственные легкие и/или сердце пациента будут находиться в режиме «отдыха». Это даст время и возможность легким и/или сердцу восстановить свою нормальную работу. Таким образом ECMO обеспечивает «мост» к выздоровлению.
На этой картинке показана типичная схема ЭКМО с синей (без кислорода) кровью, которая становится красной (насыщенной кислородом) в оксигенаторе (искусственном легком) вне тела (экстракорпорально). Центрифужный насос (искусственное сердце) обеспечивает перекачивание крови.
Типы ЭКМО
Существует два основных типа ЭКМО (в некоторых редких случаях могут использоваться их модификации). Вено-Артериальная (ВА) ЭКМО применяется для поддержки сердца и/или легких, тогда как Вено-Венозная (ВВ) ЭКМО используется только для поддержки легких. Специалисты на основании болезни и состоянии пациента решат какой тип нужен пациенту.
Вено-Артериальная (ВА) ЭКМО обеспечивает поддержку сердца пациента и легких, позволяя большей части крови пациента перемещаться по контуру в обход сердца пациента. При этом типе подключения кровь забирается из венозного русла и возвращается в артериальное русло, позволяя насыщенной кислородом крови циркулировать по организму, когда собственное сердце пациента не способно прокачивать кровь через организм и обеспечивать его функционирование. Таким образом, аппарат ECMO возьмет на себя насосную функцию сердца, позволяя ему восстанавливаться в режиме «отдыха». В случае ВА ЭКМО используются две канюли – артериальная и венозная, которые могут быть установлены в сосуды на бедре, шее, либо в грудной клетке.
Вено-Венозная (ВВ) ЭКМО осуществляет только поддержку легких, поэтому сердце пациента должно по-прежнему работать достаточно хорошо, чтобы обеспечивать потребности организма. Такой тип подключения применяется для пациентов с тяжёлой дыхательной недостаточностью, когда необходимо только насыщение крови кислородом и удаление углекислого газа, а поддержание насосной функции сердца не требуется. При ВВ ЭКМО насыщение крови кислородом происходит в венозной части системы кровообращения организма. Две канюли помещаются в вены в местах рядом с сердцем или внутри него. Врач может использовать специальный тип канюли с двумя просветами (пути для крови внутри канюли). Это позволяет забирать и возвращать кровь в организм в одном месте. Кровь из контура возвращается перед сердцем пациента, а уже его собственное сердце будет перекачивать насыщенную кислородом кровь по всему телу. При ВВ ЭКМО легкие будут находиться в режиме «покоя» или «щадящем» режиме для обеспечения нормализации/восстановления их функции. Обычно пациенты с повреждением легких нуждаются в искусственной вентиляции легких (ИВЛ), при которой аппарат ИВЛ нагнетает кислород в легкие пациента. Если легкие сильно повреждены, то для поддержания нормального уровня кислорода в крови требуются высокие давление нагнетания и концентрация кислорода. Это, в свою очередь, приводит к последующему травмированию ткани легких, что ведет к необходимости увеличения давления и концентрации кислорода в подаваемой аппаратом ИВЛ газовой смеси. Таким образом, создается порочный круг повреждения больных легких. ECMO «разрывает» этот порочный круг, позволяя легким восстановиться в «щадящем» режиме вентиляции, а организму справиться с основным заболеванием.
Что происходит с пациентом на ЭКМО
Жизнь пациента на ЭКМО поддерживается большой командой профессионалов, включая специалистов ECMO, реаниматологов, хирургов, кардиологов, пульмонологов, физиотерапевтов, реанимационных медсестер и многих других специалистов.
Многие беспокоятся о боли или страданиях, которые испытывает пациент от тяжелого заболевания и большого количества сложных процедур во время ЭКМО. Врачи и медсестры в отделении реанимации и интенсивной терапии будут внимательно следить за любыми признаками того, что пациент чувствует боль, и использовать специальные лекарства для исключения этого. Конечная цель для профессионалов-медиков в отделении реанимации заключается в том, чтобы пациент мог спать и просыпаться с нормальным суточным ритмом и взаимодействовать с окружающим миром (включая родственников), не испытывая боли или тревоги. Зачастую первоначальная процедура подключения требует общей анестезии (наркоза), чтобы пациент спал и не мог почувствовать боль. После этого пациентам дают постепенно просыпаться, а врачи будут обеспечивать седацию (применять успокаивающие препараты), вводить противоболевые лекарства по мере необходимости, чтобы пациенту было комфортно и безопасно. Медсестры в реанимации очень хорошо обучены определять признаки боли и страдания и будут следить за любыми изменениями в состоянии пациента.
Кровь и препараты крови
ЭКМО – это специальный аппарат, который требует значительного количества крови для заполнения, чтобы он мог правильно работать. Во время нахождения на ECMO пациент, скорее всего, получит много донорских продуктов крови для доставки достаточного количества кислорода в органы и ткани, а также для заживления послеоперационных ран, мест, где были размещены канюли, и так далее. Это абсолютно нормальная практика, и переливание крови не обязательно является причиной для тревоги. Если ваша больница разрешит, вы также можете пожертвовать кровь, которая может использоваться для вашего родственника или может быть отдана в общий банк крови, чтобы другие пациенты могли воспользоваться этой спасительной терапией так же, как ваш родственник получал кровь от других доноров.
Лекарственные препараты
Важно понимать, что ЭКМО не является лекарством от какой-либо болезни. Скорее это инструмент, который врачи могут использовать для поддержки жизни пациента, чтобы у него было время получить лекарства и лечение, которые в конечном итоге помогут ему выздороветь. Пациент на ECMO будет получать множество лекарств со многими сложными названиями. Это могут быть антибиотики (чтобы лечить/предотвратить инфекцию), успокоительные лекарства и препараты против боли (чтобы ему было комфортно), диуретики (чтобы помочь почкам выделять мочу), а также и другие виды лекарств, которые будут применяться в зависимости от причины, по которой пациент был подключен к ЭКМО. Со временем, когда пациент начнет выздоравливать, многие из этих лекарств больше не будут требоваться.
Во время ЭКМО пациенту будут проводиться ряд обычных медицинских процедур, которые помогают следить за его состоянием и выздоровлением. Ниже описаны некоторые из этих процедур.
Анализы
Будет требоваться большое количество анализов для контроля функций органов, инфекции и выздоровления. Не беспокойтесь, врачи не будут брать больше крови, чем нужно. Забор крови из системы ECMO или специальных катетеров в пациенте безболезненен и не требует никаких игл или проколов.
Рентген грудной клетки
Необходим для оценки динамики состояния легких. В первые дни ЭКМО рентгенограмма легких может выглядеть как белое пятно. Со временем на снимке начнут появляться участки черного цвета, указывающие на то, что легкие снова наполняются воздухом. Рентген грудной клетки позволяет подобрать параметры искусственной вентиляции легких, контролировать любые побочные эффекты, например пневмоторакс (медицинский термин, обозначающий, что воздух выходит за пределы легких в грудную клетку), когда, возможно, потребуется установить дренаж (трубку для удаления воздуха), чтобы позволить легким расправиться.
Эхокардиография
Эхокардиография – это визуализация сердца пациента с помощью ультразвука. Это неинвазивная и безопасная процедура позволяет оценить размеры и функции сердца: работу камер сердца (желудочков) и клапанов. С помощью эхокардиографии можно точно увидеть расположение канюль и потоки крови из контура, что помогает позиционировать канюли и настроить правильные параметры работы аппарата ECMO. Эхокардиография поможет оценить восстановление собственной функции сердца и точно оценить, насколько сердце готово обеспечивать кровообращение в организме без ЭКМО.
Питание
В течение первых нескольких дней на ЭКМО пациенту не нужно есть, потому что все питание (все витамины, минералы и калории, которые необходимы организму) он/она будут получать через внутривенные катетеры. При тяжелых заболеваниях организм не способен обеспечить достаточное количество кислорода или крови для всех органов и тканей и пытается сохранить то, что он может поддержать, уменьшая приток крови к определенным органам, чтобы гарантировать, что самые жизненно важные органы (сердце и мозг) получат достаточно крови, кислорода и питания. В таких случаях желудок и кишечник могут испытывать снижение кровотока и не смогут полноценно работать. Но как только состояние стабилизируется, и кишечник снова сможет работать, врачи начнут вводить жидкую пищу в желудок или кишечник через специальную трубку, помещенную в нос (назогастральный зонд). В дальнейшем, если врачи посчитают, что пациент достаточно хорошо себя чувствует и сможет безопасно есть самостоятельно, то пациент сможет пить и есть обычным путем.
Физиотерапия
В большинстве случаев пациенту, который находится на ЭКМО, приходится лежать на спине в кровати. Чем дольше пациент прикован к постели, тем больше времени потребуется для возвращения к нормальной жизни после выздоровления. Если мышцы не работают, то они атрофируются (становятся меньше). Пациенты нуждаются в разном времени ЭКМО, и по мере увеличения продолжительности, может возникнуть необходимость в физиотерапии, чтобы помочь поддерживать функцию мышц и подвижность суставов. Этим занимаются специально подготовленные специалисты – физиотерапевты и массажисты. Сначала это могут быть простые упражнения пассивного движения, когда физиотерапевт сам двигает руки и ноги пациента. Со временем пациент начнет включать в процесс свои мышцы, чтобы противодействовать движением физиотерапевта, тренируя их таким образом. Когда медицинская команда считает безопасным и необходимым для пациента, то при определенном типе канюль, пациент может сидеть на кровати, вставать и даже ходить. Это относительно новая методика ранней реабилитации пациентов на ЭКМО, но она помогает пациентам быстрее вернуться к своей нормальной жизни. Если имеются какие-либо опасения по поводу безопасности физиотерапии во время ECMO, она не будет добавлена в лечение до тех пор, пока врачи не посчитают это безопасным и необходимым для пациента.
Как долго пациент будет на ECMO?
Это, вероятно, самый важный вопрос для родственников, и самый сложный для врачей. Каждый пациент индивидуален и требует разного времени пребывания на ЭКМО, в зависимости от причины ECMO. Некоторые пациенты могут быть отключены от аппарата менее чем через 24 часа, а другие должны находиться на нём месяц и даже больше. Чаще всего пациенты находятся на ВА ЭКМО в течение 5-10 дней, на ВВ ЭКМО в течение 10-14 дней, но это только средние значения, которые не отражают состояние и потребность в ECMO конкретного пациента.
Врачи будут прилагать все усилия, чтобы ЭКМО можно было отключить как можно раньше. Несмотря на то, что ECMO предоставляет много преимуществ для спасения жизни пациентов и может быть обеспечена достаточно безопасность этой процедуры в течение разумного срока, но имеются возможные риски и осложнения, и отключение ЭКМО может стать единственным способом полностью избежать этих рисков.
Риски и осложнения
ЭКМО – экстремальная и очень сложная и инвазивная процедура спасения жизни. С одной стороны, ECMO предоставляет большие преимущества для спасения жизни, но с другой эта процедура имеет собственные риски. По возможности врачи обсудят все потенциальные риски и осложнения до установки канюль и начала процедуры (в некоторых случаях ЭКМО это экстренная процедура для спасения жизни, например, при остановке сердца, и в этом случае нет возможности для обсуждения ее рисков/преимуществ с пациентом или родственниками).
Некоторые из наиболее распространенных рисков перечислены ниже. Хотя эти и другие осложнения (проблемы) возможны у любого пациента на ЭКМО, команда врачей сделает все возможное для снижения этих рисков. Хорошо обученная команда будет круглосуточно тщательно контролировать состояние пациента и параметры работы аппаратуры ЭКМО, чтобы минимизировать вероятность осложнений и обеспечить безопасность процедуры. Если возникнут осложнения, специалисты подберут наилучший план лечения для пациента.
Наиболее распространенный риск при ЭКМО – кровотечение. Специальное лекарство – гепарин – должно постоянно добавляться в контур для предотвращения образования тромбов (сгустков крови). Во время ECMO кровь забирается из организма, проходит через сложную систему контура, контактируя с чужеродной для нее пластиковой поверхностью, что активизирует систему свертывания крови и ведет к образованию тромбов (сгустков). Гепарин препятствует их образованию. Чаще всего кровотечение возникает вокруг мест установки канюль либо в местах хирургических операций. Тем не менее, кровотечение может происходить в любом месте и органе, если пациент получает гепарин. Наиболее опасный вид кровотечения – кровоизлияние в мозг, поэтому специалисты постоянно и тщательно контролируют систему свертывания крови для оценки признаков кровотечения. При ЭКМО достаточно часто может потребоваться переливание компонентов крови для восполнения дефицита факторов свертывания и эритроцитов.
Еще одним частым риском во время ЭКМО является тромбоз. Он также связан с активацией системы свертывания крови на чужеродной поверхности контура. Большие тромбы (сгустки) могут блокировать или резко ухудшить работу контура, а мелкие сгустки могут попадать в кровоток пациента и вызывать эмболию (закупорку) сосудов, повреждая органы.
Специалисты ЭКМО постоянно следят за контуром, чтобы вовремя обнаружить возможные осложнения и принять все возможные меры для предотвращения попадания тромбов в кровоток пациента.
Отключение ЭКМО
Специалисты будут оценивать состояние пациента каждый день. Анализы крови и оценка функции сердца и легких – лишь некоторые примеры факторов, которые будут применяться для оценки выздоровления. Когда пациент восстановится до такой степени, что от аппарата ЭКМО будет требоваться лишь очень небольшая поддержка, врачи выполнят пробную остановку ECMO. Это происходит по-разному в зависимости от типа ЭКМО – ВА или ВВ. Такая «пробная остановка» дает специалистам хорошее представление о работе организма пациента без поддержки ECMO. Канюли останутся на месте во время «пробной остановки» и будут удалены только после того, как вся команда будет уверена, что экстракорпоральная поддержка больше не понадобится пациенту.
Но даже с наилучшими усилиями специалистов и соответствующим лечением, есть вероятность, что пациенту может не стать лучше во время ЭКМО. Врачи будут ежедневно информировать родственников о состоянии пациента. Если все возможное для того, чтобы помочь пациенту, было сделано, но пациент не поправляется или даже ухудшается, врачи подробно обсудят возможные варианты с родственниками.
Некоторым пациентам, сердце и/или легкие которых не могут восстановиться, может потребоваться трансплантация этих органов или имплантируемое устройство для длительной механической поддержки сердца (искусственный желудочек сердца – VAD).
Что ожидать после ЭКМО
Когда будет принято решение отключить пациента от ECMO, то канюли удалят. Иногда для этого может потребоваться операция, которая будет выполняться в операционной. В других случаях (обычно для ВВ ЭКМО и реже для ВА ЭКМО) канюли могут быть удалены без операции в отделении реанимации и интенсивной терапии. Для предотвращения кровотечения из мест установки канюль после их удаления наложат швы и повязки.
До тех пор, пока пациент не сможет дышать самостоятельно, он/она останется на аппарате ИВЛ. Постепенно легкие пациента начнут работать лучше, и реаниматологи смогут уменьшить параметры аппарата ИВЛ. После того, как эти параметры станут совсем низкими, и пациент сможет дышать самостоятельно, ИВЛ будет прекращена.
Даже когда пациент будет отключен от ЭКМО и ИВЛ, потребуется еще некоторое время, прежде чем пациент отправится домой. Пациент должен иметь стабильные хорошие функции сердца и легких, быть в состоянии самостоятельно есть. Для возвращения к нормальной повседневной жизни пациентам могут потребоваться несколько дней или недель, так как пребывание в постели в течение длительного времени может сделать их мышцы очень слабыми, и необходимо время для их восстановления.
Роль семьи во время ECMO
Большинство членов семьи чувствуют себя более комфортно, когда они могут «сделать что-нибудь» для своего любимого человека, и есть много простых вещей, которые вы можете сделать, чтобы помочь процессу выздоровления. Пожалуйста, сначала проконсультируйтесь с персоналом, чтобы узнать, как безопасно касаться или разговаривать с пациентом.
Словарь терминов
ACT (Activated Clotting Time (эй-си-ти) – время активированного свертывания (ВАС): тест, который измеряет, сколько секунд требуется для образования сгустка крови.
ECLS: Экстракорпоральная поддержка жизни: другое название для ЭКМО.
Антибиотик: препарат, который убивает бактерии или микробы. Используется для предотвращения или лечения инфекции.
Аорта: большая артерия, которая переносит насыщенную кислородом кровь от сердца ко всему организму.
Аппарат искусственной вентиляции легких (ИВЛ): аппарат для дыхания, который доставляет воздух в легкие пациента через эндотрахеальную или трахеостомическую трубку. Также называется респиратор или вентилятор.
АПТВ: частичное тромбопластиновое время: тест, который измеряет функцию свертывания плазмы крови
Артерия: кровеносного сосуда, который переносят насыщенную кислородом кровь органам и тканям тела.
Бронхоскопия: процедура визуализации и исследования бронхов легких с помощью волоконно-оптической камеры. Образцы ткани и мокроты могут быть отправлены в лабораторию для тестирования.
ВА ЭКМО (ВеноАртериальная ЭКМО, VA ECMO): тип ЭКМО, при котором кровь забирается из вены, насыщается кислородом и возвращается в организм через артерию. Этот тип может использоваться для поддержки сердца и легких.
ВВ ЭКМО: (вено-венозная ЭКМО, VV ECMO): тип ЭКМО, при котором кровь забирается из вены, насыщается кислородом и возвращается в вену. Этот тип используется, когда в поддержке нуждаются только легкие.
Внутричерепное или внутрижелудочковое кровоизлияние: кровотечение в мозг или вокруг него. Это очень опасное потенциальное осложнение ЭКМО. Его можно увидеть на УЗИ или на КТ.
Гемофильтрация и гемодиализ: искусственная почка, которая может быть использована для удаления дополнительной жидкости и шлаков, которые не могут удалить почки пациента. Подключается в контур ЭКМО.
Гепарин: препарат, который предотвращает свертывание крови.
Деканюляция: процесс удаления канюль из кровеносных сосудов. Этот процесс может быть выполнен в отделении реанимации и интенсивной терапии, либо в операционной.
Дренаж грудной клетки: трубка, которая помещается через стенку грудной клетки в пространство между легким и грудной стенкой для удаления воздуха или жидкости. Используется для лечения спавшегося легкого (пневмоторакса) или для удаления жидкости/крови.
Искусственный желудочек сердца ( ventricle assist device (VAD): это устройство, которое помогает левому желудочку сердца, пока пациент ждет трансплантации сердца.
Канюли: пластиковые устройства, которые помещают в кровеносные сосуды для забора крови из тела в контур ЭКМО и возврата обратно.
Канюляция: процесс установки канюль в кровеносные сосуды. Этот процесс может быть выполнен хирургически (через разрез) или пункционно (проведением иглы через кожу в сосуд).
Катетеризация сердца: процедура, при которой маленький катетер помещается в вену или артерию и продвигается до сердца, чтобы посмотреть на функцию сердца под рентгеном.
Команда ЭКМО: в состав команды входят специализированные перфузиологи, реаниматологи, хирурги, медсестры.
КТ – компьютерная томография: сложный рентген, обычно головного мозга или грудной клетки, который позволяет искать кровотечение или другие проблемы.
Мембранный оксигенатор: специальное устройство с мембраной, которая удаляет углекислый газ из крови и заменяет его кислородом. Синоним «искусственное легкое».
МРТ: использование магнитного поля для визуализации мозга или других частей тела.
Острый респираторный дистресс-синдром (ОРДС, Acute Respiratory Distress Syndrome – ARDS): состояние, при котором легкие повреждены и не позволяют кислороду проникать в кровь.
Отключение ЭКМО: процесс, при котором экстракорпоральная поддержка медленно снижается по мере того, как пациенту становится лучше. Этот термин может использоваться для обозначения снижения скорости кровотока аппарата ECMO или подачи кислорода.
Пневмоторакс: утечка воздуха из легких в пространство между легкими и грудной стенкой.
Поток (скорость) ЭКМО: измеряет, сколько крови прокачивается по контуру ECMO для поддержки пациента.
Пробное отключение: период, когда поддержка ЭКМО временно прекращается или снижается до минимума, чтобы оценить функцию сердца и/или легких. Если пациент при этом будет находиться в стабильно хорошем состоянии, то ECMO может быть прекращена.
Рентген грудной клетки: рентгеновский снимок для оценки легких и сердца.
Сонная (каротидная) артерия: большая артерия в области шеи, которая переносит кровь из сердца в мозг.
Терморегулирующее устройство: специальное устройство, которое соединено с мембранным оксигенатором и согревает/охлаждает кровь до того, как она будет возвращена обратно пациенту.
Трахеостома: трубка, которая помещается прямо в трахею через переднюю поверхность шеи и ведет к легким. Эта трубка заменяет эндотрахеальную трубку. Трахеостомическая трубка помогает защитить гортань и снижает риск заражения легких микробами изо рта.
Тромбоциты: мелкие частицы в крови, которые помогают в свертывании крови.
ТЭГ (тромбоэластография): тест, который определяет функционирование свертывающей и противосвертывающей системы крови.
Углекислый газ (CO2): этот газ является одним из отходов организма, который удаляется легкими.
Центрифужный насос: «искусственное сердце» в аппарате ЭКМО – устройство, которое прокачивает кровь через контур, а затем возвращает ее пациенту.
ЭКМО (экстракорпоральная мембранная оксигенация): процедура поддержки жизни, при которой кровь забирается из организма, проходит через оксигенатор (искусственные легкие), где удаляется углекислый газ и добавляется кислород, согревается и возвращается обратно в организм. Эта процедура позволяет поддерживать организм насыщенной кислородом кровью вместо собственного сердца и легких пациента.
Экстракорпоральная сердечно-легочная реанимация (ЭСЛР, extracorporeal cardio- pulmonary resuscitation (E-CPR): чрезвычайная экстренная ЭКМО для пациентов с остановкой сердца.
Эндотрахеальная трубка: трубка, которая помещается в рот/нос и ведет в легкие, чтобы помочь дышать и защищать дыхательные пути пациента.
Эхокардиография: ультразвук, который позволяет видеть и оценивать функцию сердца.
ЭЭГ (электроэнцефалограмма): отслеживание электрической активности головного мозга. Электроды (провода) помещаются на голову в нескольких местах.