Арахноидальная киста зчя что это
Арахноидальная киста зчя что это
Это относительно частые доброкачественные и бессимптомные образования головного мозга. Обычно они располагаются в субарахноидальном пространстве и содержат ликвор. Ричард Брайт первым описал арахноидальную кисту в 1831 году.
Эпидемиология
Арахноидальные кисты составляют около 1% всех внутричерепных образований. Хотя подавляющее большинство из них носят спорадический характер, они чаще всего наблюдаются при мукополисахаридозах. В ретроспективном когортном исследовании 48 417 пациентов, которым была проведено МРТ исследование, арахноидальные кисты были выявлены у 661 пациента (1,4%).
Клиническая картина
Большинство арахноидальных кист имеют небольшие размеры и протекают бессимптомно. Приблизительно 5% пациентов имеют симптомы, и они обычно являются результатом постепенного увеличения размеров кисты, приводящего к масс эффекту. И это приводит либо к прямой неврологической дисфункции, либо к искажению нормальных проводящих путей спинномозговой жидкости, что может привести к обструктивной гидроцефалии. Считается, что арахноидальные кисты возникают из-за врожденного расщепления паутинного слоя с накоплением спинномозговой жидкости в этом пространстве. Стенка кисты состоит из уплощенных паутинных клеток, образующих тонкую полупрозрачную мембрану. Нет твердого компонента и эпителиальной выстилки.
Радиологические особенности
Арахноидальные кисты могут возникать в любом месте центральной нервной системы, чаще всего (50-60%) в средней черепной ямке, где они инвагинируют и расширяют сильвиановую щель. В этом месте их можно разделить на три типа в зависимости от их размера (Классификация Галасси):
– ограничивается передней частью средней черепной ямки, ниже клиновидного гребня;
– свободное сообщение с субарахноидальным пространством;
– протяженность вдоль сильвийской щели;
– смещение височной доли;
– медленное сообщение с субарахноидальным пространством;
– заполняет всю среднюю черепную ямку;
– смещение не только височной доли, но также лобной и теменной долей;
– часто приводит к смещению средней линии;
– слабая связь с субарахноидальным пространством;
На КТ: Арахноидальные кисты очень хорошо ограничены, с незаметной стенкой и смещают соседние структуры. В больших размерах со временем они могут оказывать на кость эффект ремоделирования. КТ-цистернография (введение контраста в субарахноидальное пространство) демонстрирует сообщение кисты с субарахноидальным пространством. Поскольку это общение происходит медленно, киста часто заполняется позже, и можно увидеть, как контраст сливается с ней, выделяя ее зависимую часть.
На МРТ: поскольку арохноидальные кисты наполнены спинномозговой жидкостью они имеют аналогичные сигнальные характеристики включая последовательности FLAIR и DWI. Это позволяет отличить их, например, от эпидермоидных кист. Поскольку их стенка очень тонкая, ее можно увидеть лишь изредка, а смещение окружающих структур предполагает их присутствие. Фазово-контрастное изображение также может использоваться не только для определения того, сообщается ли киста с субарахноидальным пространством, но также для определения местоположения этого сообщения. Магнитно-резонансная цистернография: последовательности высокого разрешения, такие как CISS и FIESTA, помогают очертить стенку кисты и прилегающие анатомические структуры.
Арахноидальная киста зчя что это
Врожденные кисты паутинной оболочки также называют лептоменингеальными кистами. Этот термин не включает в себя ни вторичные «арахноидальные» кисты (например, посттравматические, постинфекционные и др.), ни глиоэпиндемальные кисты, выстланные глиальной тканью и эпителиальными клетками.
Определение и этиология. Врожденные кисты паутинной оболочки являются аномалией развития, возникающей в результате разделения или дублирования арахноидальной мембраны (таким образом, на самом деле это внутриарахноидальные кисты).
Этиология этих поражений уже давно является предметом обсуждения. Согласно наиболее распространенной теории они развиваются из-за небольшого отклонения развития арахноидальной оболочки примерно около 15 недели гестации, когда начинает вырабатываться спинномозговая жидкость (ликвор), чтобы постепенно заменить внеклеточное вещество между внешней и внутренней паутинной оболочками (эндоменингс).
Гипотеза аномалии развития подтверждается обычным расположением арахноидальных кист на уровне нормальных цистерн паутинной оболочки, их случайным появлением у сибсов, наличием сопутствующих аномалий архитектоники вен (например, отсутствие сильвиевой вены) и сопровождением другими врожденными аномалиями (агенезия мозолистого тела и синдром Марфана).
По-прежнему неясно, почему арахноидальные кисты, как правило, расширяются. Электронная микроскопия и ультрацитохимический анализ показали усиление активности Na + и К + насоса в стенке кисты по сравнению с нормальной паутинной оболочкой, поддерживающие теорию активной выработки ликвора выстилающей кисту мембраной, имеющей морфологическое сходство с субдуральным нейроэпителием и нейроэпителиальной выстилкой паутинной грануляции. С другой стороны, кино-MPT и прямое эндоскопическое видео показали, что некоторые арахноидальные кисты могут увеличиваться при захвате ликвора клапанным механизмом.
Градиент давления для движения спинномозговой жидкости в арахноидальную кисту будет обеспечиваться преходящим увеличением давления спинномозговой жидкости, вызванным систолическим колебанием мозговых артерий или передаточной пульсацией вен.
Конкретные проблемы в определении патогенеза касаются внутрижелудочковых кист. Некоторые авторы представляют их как своего рода «внутреннее» менингоцеле; по мнению других они образуются из паутинного слоя и транспортируются вместе с сосудистыми сплетениями, когда оно выпячивается через хороидальную щель.

I. Интракраниальные арахноидальные кисты:
а) Частота встречаемости. Врожденные кисты паутинной оболочки, как сообщается, составляют примерно 1% от нетравматических внутричерепных объемных образований. Этот достаточно старый показатель получен путем корреляции клинического опыта в эпоху до КТ/МРТ (0,7-2% от объемных образований) и аутопсических данных (0,1-0,5% случайных находок на вскрытии); в последние годы было описано увеличение частоты встречаемости этих образований. Внутричерепные кисты паутинной оболочки почти всегда одиночны и спорадичны.
Они встречаются в 2-3 раза чаще у мужчин, чем у женщин, и в 3-4 раза чаще на левой стороне мозга, чем справа. Описывается появление двусторонних более или менее симметричных кист у здоровых детей, а также у детей с неврологическими нарушениями, хотя и редко. В последнем случае, особенно у пациентов с битемпоральными кистами, дифференциальный диагноз следует проводить с поражением в результате перинатальной гипоксии.
Согласно информации, предоставленной из больших смешанных серий (включающих и детей и взрослых), выяснилось, что самая большая доля детских случаев приходится на первые два года жизни.
б) Анатомическое распределение. Типична локализация арахноидальных кист в пределах средней черепной ямки, где были обнаружены 30-50% повреждений. Еще 10% приходится на мозговой конвекс, 9-15% обнаруживаются в супраселлярном регионе, 5-10% в цистерне квадрименальной пластины, 10% в области мостомозжечкового угла, и 10% по средней линии задней черепной ямки. Анатомическая классификация и топографическое распределение различных видов кисты паутинной оболочки приведены в таблице ниже.
II. Супратенториальные арахнодальные кисты:
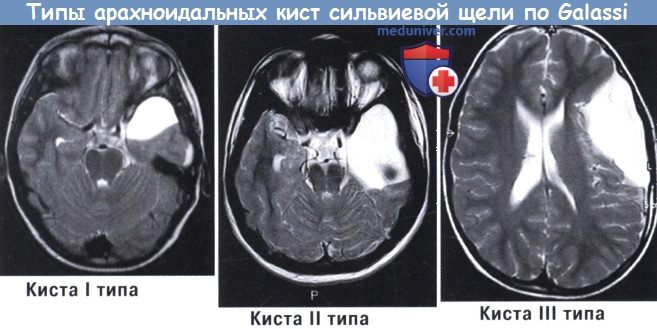
а) Кисты сильвиевой щели. На кисты латеральной борозды приходится около половины всех случаев среди взрослого населения и треть случаев среди детей. Galassi et al. разделили кисты сильвиевой щели на три типа в зависимости от их размера и соотношения (КТ с метризамидом) с нормальными ликворными пространствами:
— Тип I: кисты небольшого размера, двояковыпуклые или полукруглые, свободно сообщаются с прилежащими цистернами.
— Тип II: кисты среднего размера, по форме напоминающие прямоугольник, связанные с передней и средней частями височной ямки с умеренным эффектом массы; они сообщаются или не сообщаются с прилежащими цистернами.
— Тип III: кисты большие, округлые или овальные, занимают среднюю черепную ямку почти полностью, вызывая постоянную и серьезную компрессию соседних нервных структур, со смещением в итоге желудочков и средней линии; связи с субарахноидальным пространством отсутствуют или нефункциональны.
Кисты латеральной борозды клинически могут проявляться в любом возрасте, но чаше становятся симптоматическими в детском и подростковом возрасте, чем во взрослом, и в большинстве исследований на младенцев и детей ясельного возраста приходится около 1/4 случаев.
Диагноз часто устанавливается случайно. Возникающие симптомы часто неспецифичны, головная боль является наиболее распространенной жалобой. Среди очаговых симптомов в запущенных случаях возможен небольшой проптоз и контралатеральный парез по центральному типу. Судороги и признаки повышения внутричерепного давления представляют собой клиническое начало примерно у 20-35% пациентов. Когда признаки повышения внутричерепного давления появляются остро, они, как правило, являются следствием резкого увеличения кисты в объеме из-за субдурального или внутрикистозного кровоизлияния.
Психические нарушения обнаруживаются только в 10% случаев, однако задержка развития и поведенческие нарушения обычны у детей с большими кистами и практически постоянны и серьезны у больных с двусторонними кистами.
Локальные выпуклости черепа и/или асимметричная макрокрания — характерные признаки, наблюдающиеся у половины пациентов. При КТ в таких случаях выявляются выпячивание наружу, истончение височной чешуи и смещение кпереди малого и большого крыла клиновидной кости. Кисты выглядят как четкие образования между твердой мозговой оболочкой и деформированным мозгом с плотностью спинномозговой жидкости и без контрастного усиления. Желудочки головного мозга, как правило, нормального размера или немного расширены. При МРТ определяются Т1-гипоинтенсивные и Т2-гиперинтенсивные образования.
Для определения отношения артерий и вен со стенкой кисты полезно исследование сосудов. Для того, чтобы определить наличие или отсутствие связи между кистой и субарахноидальным пространством, в последнее время используется кинопоследовательность потока, что позволяет заменить выполнение КТ с метризамидом. Это может быть особенно важно у бессимптомных больных и у больных с неспецифическими клиническими симптомами. В этой связи дополнительную информацию, которая может указывать на необходимость хирургического вмешательства, можно получить при мониторинге ВЧД. Также используется перфузионное МРТ и ОФЭКТ, последняя помогает оценить мозговую перфузию вокруг стенки кисты.
Существует три варианта хирургического лечения, применяемых отдельно или в комбинации:
— Марсупиализация путем краниотомии
— Эндоскопическое удаление кисты
— Шунтирование кисты
Открытое удаление кисты считается оптимальным хирургическим вмешательством. Успешные результаты варьируют от 75 до 100%, хирургическая смертность практически нулевая. Следует отметить два вопроса, касающиеся открытой операции:
— Тотальное удаление кисты паутинной оболочки больше не считается целесообразным, больших отверстий в стенке кисты достаточно для обеспечения прохождения ликвора через полость кисты и снижения риска повреждения соседних структур мозга. Более того, частичное вскрытие кисты также может предотвратить истечение ликвора в субдуральное пространство и развитие послеоперационных субдуральных гигром.
— Все сосуды, которые пересекают полость кисты или лежат на стенке кисты, являются нормальными и, следовательно, должны быть сохранены.
В последние годы в качестве альтернативы открытым операциям предложено эндоскопическое удаление кисты. Эндоскопия используется и в качестве дополнения к открытой операции, чтобы уменьшить размер операционного доступа. Положительные результаты эндоскопической техники колеблются от 45 до 100%.
Шунтирование кисты явно безопаснее, но сопровождается высокой частотой дополнительных хирургических манипуляций (около 30%) и пожизненной зависимостью от шунта.
б) Кисты селлярной области. Кисты селлярной области являются второй наиболее распространенной супратенториальной локализацией среди внутричерепных кист паутинной оболочки. Пораженных мужчин немного больше, чем женщин: коэффициент около 1,5/1. Кисты могут быть подразделены на две группы:
— Супраселлярные кисты, расположенные над диафрагмой турецкого седла.
— Интраселлярные кисты, расположенные в полости турецкого седла.
Последние встречаются гораздо реже и исключительно у детей.
Термин кисты области турецкого седла не включает синдром «пустого турецкого седла», интраселлярные и/или супраселлярные дивертикулы арахноидальной оболочки. КТ с метризамидом или кино-MPT помогают в дифференциальной диагностике, показывая отсутствие контрастирования и отсутствие потока спинномозговой жидкости внутри истинной кисты.
Интраселлярные кисты паутинной оболочки протекают бессимптомно примерно в половине случаев. Головная боль является наиболее частой жалобой у симптоматических пациентов, при таком расположении кисты часто наблюдаются эндокринологические нарушения. Супраселлярные кисты, напротив, чаще всего проявляются головной болью, типичны нарушения зрения и нейроэндокринные симптомы. Гидроцефалия, как правило, появляется, когда из-за расширения кисты затруднен ток ликвора из отверстий Монро и/или базальных цистерн. При крупных кистах может развиваться задняя дислокация ствола головного мозга с вторичной компрессией сильвиева водопровода, что может привести к расширению желудочков.
Этот процесс происходит относительно медленно, по этой причине признаки внутричерепной гипертензии (отек диска зрительного нерва, атрофия зрительного нерва возникают хоть и часто, но сравнительно поздно.
Гипопитуитаризм встречается часто, в большей степени с нарушением обмена гормона роста и АКТГ. Также могут быть отмечены задержки менструаций. Редким, но типичным проявлением при кистах над турецким седлом является симптом «голова куклы», характеризующийся медленными, ритмическими движениями головы в переднезаднем направлении.
В пре- и неонатальном периоде и в раннем детстве эхоэнцефалография является полезным диагностическим инструментом, позволяющим следить за эволюцией такого рода поражений в течение первых месяцев жизни. Если это возможно, необходимо выполнить МРТ, которая позволит оценить многоуровневые связи между кистой и окружающими нервными структурами и желудочками, что необходимо для планирования хирургического лечения. МРТ (или контрастная КТ как альтернатива) также имеют важное значение для дифференциальной диагностики между расположенными над турецким седлом кистами паутинной оболочки и другими возможными кистозными поражениями селлярной области (например, киста кармана Ратке, кистозная краниофарингиома, эпидермоидная киста и др.).
Быстрое развитие эндоскопических технологий существенно изменило лечение кист селлярной области. Эндоскопический трансназальный доступ идеально подходит для интраселлярных кист, заменив традиционный микрохирургический доступ к этим поражениям. Расположенные над турецким седлом кисты лечатся только вскрытием крыши кисты (эндоскопическая трансвентрикулярная венгрикулоцистостомия) по сравнению со вскрытием и крыши кисты и дна кисты (вентрикуло-цистерностомия), последний метод на самом деле считается более безопасным и по сравнению с вентрикуло-цистостомией связан с более низкой частотой рецидивов (5-10% против 25-40%).
Шунтирующие операции практически не проводятся. Несмотря на относительную безопасность, они связаны с удивительно высоким процентом повторных операций. Микрохирургическое иссечение, вскрытие или марсупиализация являются резервом для случаев невозможности применения эндоскопических методов или для пациентов с кистами, распространяющимися за желудочек (например, супраселлярная киста паутинной оболочки, вовлекающая медиальную часть височной доли).
Важно помнить, что независимо от хирургического лечения имеющиеся эндокринологические нарушения разрешаются в редких случаях, что требует адекватной медикаментозной терапии. Визуальные признаки и симптомы внутричерепной гипертензии после операции проходят.
в) Кисты мозгового конвекса. Они встречаются сравнительно редко (4-15% всех внутричерепных кист паутинной оболочки), женщины страдают чаще, чем мужчины. Мы различаем две основные разновидности этих кист:
— Полусферические кисты, огромные скопления жидкости протяженностью по всей или почти по всей поверхности одного полушария мозга.
— Фокусные кисты, как правило, небольшие образования, связанные с церебральной поверхностью полушарий.
Полушарные кисты считаются расширенными кистами латеральной борозды, отличающиеся скорее сдавленной, а не увеличенной латеральной бороздой и отсутствием аплазии височной доли. Чаще всего они обнаруживаются у детей с макрокранией, выпуклым передним родничком и черепной асимметрией. КТ и МРТ в большинстве случаев позволяют провести дифференциальный диагноз с хроническим скоплением жидкости в субдуральном пространстве (субдуральная гигрома и гематома).
Локализованное выпячивание черепа обычно предполагает наличие солитарной кисты. У детей, как правило, неврологические симптомы отсутствуют, в то время как у взрослых часто появляются очаговые неврологические дефициты и/или припадки. Дифференциальный диагноз проводится с нейроглиальными опухолями низкой степени злокачественности, как правило, с помощью МРТ.
Лечением выбора является микрохирургическая марсупиализация. В удалении медиальной стенки кисты, тесно связанной с корой головного мозга нет необходимости. Имплантация шунта рекомендуется только в случае рецидивов, хотя этот метод также был предложен в качестве основной процедуры у детей с полушарными кистами по причине незрелости способности к абсорбции и из-за высокого риска неудачных открытых хирургических вмешательств. В таких случаях рекомендуется установка шунта с программируемым клапаном для эффективного контроля давления внутри кисты и благоприятствования развитию естественных путей оттока ликвора.
г) Межполушарные кисты. Межполушарные кисты встречаются достаточно редко, составляя 5-8% внутричерепных кист паутинной оболочки во всех возрастных группах. Выделяют два основных вида:
— Межполушарные кисты, связанные с частичной или полной агенезией мозолистого тела
— Парасагиттальные кисты, не сопровождающиеся дефектами в формировании мозолистого тела
В большом проценте случаев наблюдается макрокрания, а у двух третей пациентов развиваются симптомы внутричерепной гипертензии. Локализование выпуклый череп является вторым по частоте проявлением. Гидроцефалия умеренная или отсутствует у пациентов с парасагиттальными кистами, но относительно часта у пациентов с межполушарными кистами.
На МРТ межполушарные кисты паутинной оболочки дифференцируются по типично клинообразному виду на коронарных срезах, резко разделяющих серп с одной стороны. Первичная агенезия мозолистого тела и тип IC голопрозенцефалии могут иметь схожий вид на МРТ; однако межполушарную кисту затылочных рогов боковых желудочков можно легко дифференцировать, так как затылочные рога смещены кистой, а базальные ганглии нормально разделены.
Методом выбора является трепанации черепа с удалением кисты. Это позволяет нормализовать внутричерепное давление. Из-за значительного высокого уровня осложнений шунтирующие процедуры следует рассматривать только как второй выбор в сложных случаях.
д) Кисты области четверохолмной пластины. Кисты области четверохолмной пластины составляют 5-10% от всех внутричерепных кист паутинной оболочки. Большинство из них диагностируется у детей с более высокой частотой у девочек, чем у мальчиков.
Клинические проявления зависят от направления роста кисты. Большая часть этих кист развивается кверху в заднюю часть межполушарной щели или книзу—в ямку верхнего червя мозжечка, в отдельных случаях с возможностью супратенториального инфратенториального расширения. Из-за своего близкого расположения к ликворным путям они обычно диагностируются в детстве из-за вторичной обструктивной гидроцефалии. Могут определяться аномалии реакции зрачков или движения глаз вследствие компрессии четверохолмной пластины или растяжения блокового нерва; однако ухудшение взора вверх диагностируется относительно редко. При направлении роста в латеральную сторону и в цистерны гидроцефалия, как правило, отсутствует, но определяется очаговая симптоматика.
Сагиттальные и коронарные срезы МРТ четко показывают связь кисты с супратенториальными и инфратенториальными структурами и желудочками.
Как и для кист области турецкого седла, современные нейроэндоскопические методы существенно изменили тактику лечения такого рода поражений, которые раньше считались технически сложными. В случае небольших образований (
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Арахноидальная киста (арахноидная киста)
Арахноидальная киста (арахноидная киста)
Что такое арахноидальные кисты?
Мозг, как головной так и спинной мозг покрывают 3 оболочки – ближе всего к поверхности мозга находится мягкая (сосудистая) оболочка (лат. pia mater), над ней находится паутинная (арахноидальная) мозговая оболочка, и, наконец, последняя оболочка – твёрдая мозговая оболочка (лат. dura mater, греч. pachymeninx). Арахноидальная киста представляет собой «мешок», заполненный мозговой жидкостью, стенки которого состоят из арахноидальной оболочки.
Краткое видео о том что из себя представляет арахноидальная киста можете посмотреть здесь!
Каковы причины арахноидальных кист?
Точная причина арахноидальных кист неизвестна. Ученые считают, что большинство арахноидных кист вызываются нарушениями развития (разделения или разрыва) арахидной мембраны по неясной причине.
Согласно медицинской литературе, арахноидальные кисты чаще встречаются у тех детей, у родителей которых также есть арахноидальные кисты, что позволяет предположить, что некоторые люди могут иметь значительную генетическую предрасположенность к развитию арахноидальных кист.
В некоторых случаях арахноидальные кисты образуются в сочетании с недостаточным развитием некоторых частей мозга (гипоплазия) – чаще всего недостаточно развивается теменная часть головного мозга, и так как она не заполняет всего внутреннего пространства черепа, в пустом месте образуется «пустота» – арахноидная киста.
Однако существует и противоположная ситуация, в которой полноценному развитию части мозга препятствует существующая арахноидальная киста, которая вызывает давление на мозг.
Надо сказать, что причины данных изменений еще не до конца известны медицинской науке.
Которые люди более склонны к развитию арахноидальных кист?
Арахноидальные кисты чаще встречаются у мужчин, чем у женщин. Эти кисты могут быть обнаружены в любом возрасте и присутствуют у представителей всех рас и народов. Они являются наиболее распространенным типом внутричерепной кисты. Поскольку во многих случаях арахноидальные кисты не имеют симптомов и не вызывают жалоб, сложно точно определить распространенность этого явления среди населения в целом.
В каких областях черепа могут развиваться арахноидальные кисты?
Арахноидальные кисты в черепе чаще всего расположены в так называемой средней яме черепа (в месте, где расположена теменная часть головного мозга), затем по частоте разположения кист вторая наиболее частая локализация – так называемая супраселлярная область (около третьего желудочка мозга) и задняя часть черепа (место, где локализованы мозжечок, мост мозга и продолговатый мозг).
Арахноидальные кисты классифицируются в зависимости от их расположения, например, арахноидная киста в области правой теменной части головного мозга или в области средней черепной ямы.
Арахноидальная киста – какие расстройства и симптомы она может вызвать?
В большинстве случаев арахноидальные кисты являются врожденными и не вызывают симптомов, потому что они не вызывают повышенное давление внутри черепа (кисты либо очень маленького размера, либо они не вызывают симптомов, потому что у них внутри нет повышенного давления). Следовательно, пациент может узнать о существовании кисты только таком случае, если головной мозг исследуется по какой-либо другой причине.
Поскольку в стенке арахноидальной кисты могут быть небольшие кровеносные сосуды, в случае головной травмы эти кровеносные сосуды могут лопнуть и вызвать кровоизлияние как в мозг, так и во внутреннюю часть кисты. Таким образом, пациенты с бессимптомными арахноидальными кистами подвергаются повышенному риску значительных внутричерепных кровоизлияний в случае травмы головы. В случае если кровоизлияние значительного размера пациенту может потребоваться срочная / неотложная операция по жизненным показаниям – удаление внутричерепного кровоизлияния.
В более редких случаях, когда арахноидальная киста имеет большие размеры и / или оказывает давление на окружающие структуры мозга, киста может вызывать головную боль, тошноту, головокружение, эпилептические припадки, нарушения циркуляции спинномозговой жидкости (гидроцефалию) а также и специфические симптомы в зависимости от конкретных частей мозга на которые киста оказывает давление (задержка развития, поведенческие изменения, неспособность контролировать произвольные движения – атаксия, нарушение баланса). Есть также случаи, когда киста вызывает слабость или паралич на одной стороне тела (гемипарез).
В детском возрасте вызванное кистой высокое давление внутри черепа (высокое внутричерепное давление) также может привести к различным черепным аномалиям, а также к увеличению размера головы (макроцефалия).
В дополнение к гидроцефалии, кисты в так называемой супраселлярной области могут быть связаны с нарушениями зрения и гормональными изменениями, поскольку давление, которое они оказывают, может влиять на центры гормональной регуляции в головном мозге, которые могут также включать нарушения менструального цикла, нарушения скорости роста, отклонения в физическом развитии и др.
В случаи обнаружения арахноидальной кисты и подозрений на её симптоматичность, необходима консультация специалиста – нейрохирурга. Мы охотно рассмотрим Ваш случай и предложим решение по необходимости. Записаться на консультацию можно здесь!
Условится об удалённой консультации путём видео-звонка можно прислав заявку на нашу электронную почту или согласовав консультацию с врачом по телефону.
Мы консультируем (в том числе отдаленно путём видео-звонка) и принимаем на лечение как жителей Латвии, так и иностранных пациентов – узнайте больше здесь о возможностях лечения у нас если Вы проживаете не в Латвии.
Бывает ли арахноидальная киста в позвоночнике?
Да, бывают позвоночные (спинальные) арахноидальные кисты – хотя они встречаются значительно реже, чем те, которые обнаруживаются в внутричерепном пространстве, они также могут развиваться внутри позвоночника от паутинной оболочки спинного мозга. Спинально-арахноидальные кисты могут быть связаны с прогрессирующей слабостью (парезом) в конечностях, покалыванием / онемением в руках или ногах, аномальным искривлением позвоночника (сколиозом), болями в спине и нежелательными мышечными спазмами (спастичностью).
Как диагностируют арахноидальные кисты?
Арахноидальные кисты можно диагностировать с помощью методов визуализации, таких как компьютерная томография (КТ) или магнитно-резонансная томография (МР, МРТ). Чаще всего они диагностируются случайно, когда обследования проводятся по какой-то иной причине, но в тех случаях, когда киста всё таки вызывает нарушения здоровья, визуализация помогает объяснить причину.
Как лечат внутричерепные арахноидальные кисты?
Лечение необходимо только в тех случаях если арахноидальная киста, вызывает симптомы. Если киста обнаружена случайно и не вызывает какого-либо нарушений здаровя, никакого специального лечения не требуется. В тех случаях, когда на момент обнаружения кисты симптомы отсутствуют, но позднее они появляются, необходима переоценка возможной связи кисты с симптомами.
Лечение кисты необходимо только в том случае, если она вызывает сжатие мозга и соответствующие симптомы (симптоматическая арахноидальная киста).
Существует два основных варианта лечения симптоматических арахноидальных кист хирургическим путем:
1. Высечение стенки кисты и соединение кисты с окружающим пространством (фенестрация кисты);
2. Дренирование (отвод) содержимого кисты через специальную трубку, тем самым уменьшая повышенное давление в кисте (операция шунтирования кисты);
Фенестрация стенок кисты может быть достигнута путем незначительного открытия черепа (краниотомия) или, в некоторых случаях, минимально инвазивными эндоскопическими методами. Минимально инвазивные, эндоскопические методы обеспечивают меньший риск осложнений и более быстрое выздоровление пациента после операции.
Во время операции шунтирования, жидкость внутри арахноидальной кисты отводится через трубку, чаще всего в брюшную полость, тем самым снижая повышенное давление внутри кисты.
Арахноидальные кисты позвоночника можно лечить с помощью полной хирургической резекции (резекции) или, если это невозможно, с помощью фенестрации кисты или хирургического шунтирования кисты.
Нашей клинической базой (место проведения операций и манипуляций) является современно оборудованный стационар “Aiwa clinic”, узнайте больше здесь!
