Аритмогенный эффект что это такое
Аритмогенный эффект что это такое
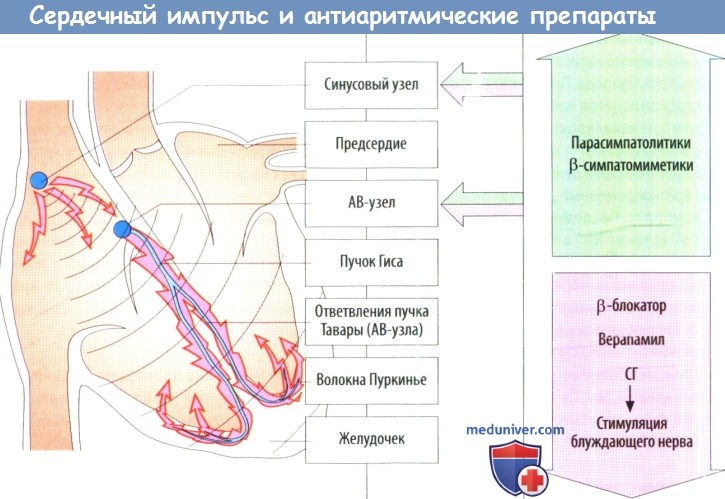
Электрический импульс, запускающий механизм сокращения, берет свое начало в пейсмекерных клетках СА-узла и через предсердия, АВ-узел и прилегающую часть системы волокон Гиса—Пуркинье распространяется на желудочки. Неправильный сердечный ритм может вызывать опасные нарушения насосной функции сердца.
а) Антиаритмические лекарства, селективно влияющие на синоатриальный (СА)- и атриовентрикулярный (АВ)-узлы. При некоторых формах аритмии используют препараты, которые способны селективно стимулировать или подавлять (соответственно зеленая и красная стрелки) функцию клеток СА- либо АВ-узла.
Синусовая брадикардия. Повысить патологически низкую частоту синоатриальных импульсов ( 100/мин). β-блокаторы устраняют возбуждающее действие симпатической системы и понижают ЧСС. Пейсмекерные клетки имеют особые Ма+/К*-каналы (HCN-каналы), которые можно селективно блокировать ива-брадином.Этот препарат показан при стенокардии с чрезмерно высокой ЧСС, когда pi-блокаторы противопоказаны.
Трепетание и фибрилляция предсердий. Чрезмерную частоту сокращений желудочков можно уменьшить с помощью верапамила и сердечных гликозидов. Эти препараты подавляют распространение импульсов через АВ-узел, так что до желудочков доходит меньшее их количество. Независимоот исходной причины фибрилляции предсердий тромб может образоваться в предсердиях, т. к. там застаивается кровь.
Оторвавшийся тромб, попав в систему мозгового кровообращения, может вызвать эмболию и привести к инсульту. Поэтому при фибрилляции предсердий обязательно проводят антикоагулянтную терапию. Сразу же назначают препараты гепарина, позже возможен переход на антагонисты витамина К, такие как фенпрокумон. Антикоагулянтную терапию продолжают до тех пор, пока не прекратятся эпизоды фибрилляции предсердий.
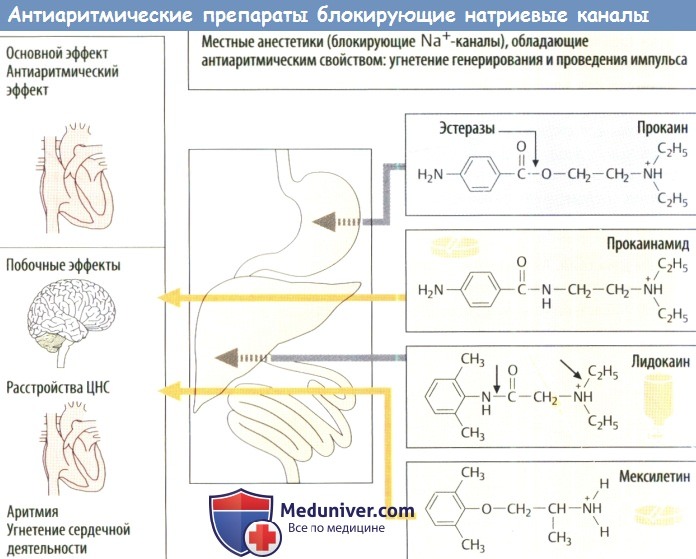
2) их действие не ограничивается мышечной тканью, они также воздействуют на нервную ткань и клетки головного мозга. К побочным эффектам со стороны сердца относятся появление аритмии и уменьшение ЧСС, замедление АВ-проведения и снижение систолической силы. Побочные эффекты со стороны ЦНС проявляются головокружением, дезориентацией, спутанностью сознания, двигательными нарушениями и т. д.
Некоторые препараты, попав в организм, быстро расщепляются; они не годятся для перорального применения, поэтому их следует вводить в/в (лидокаин).
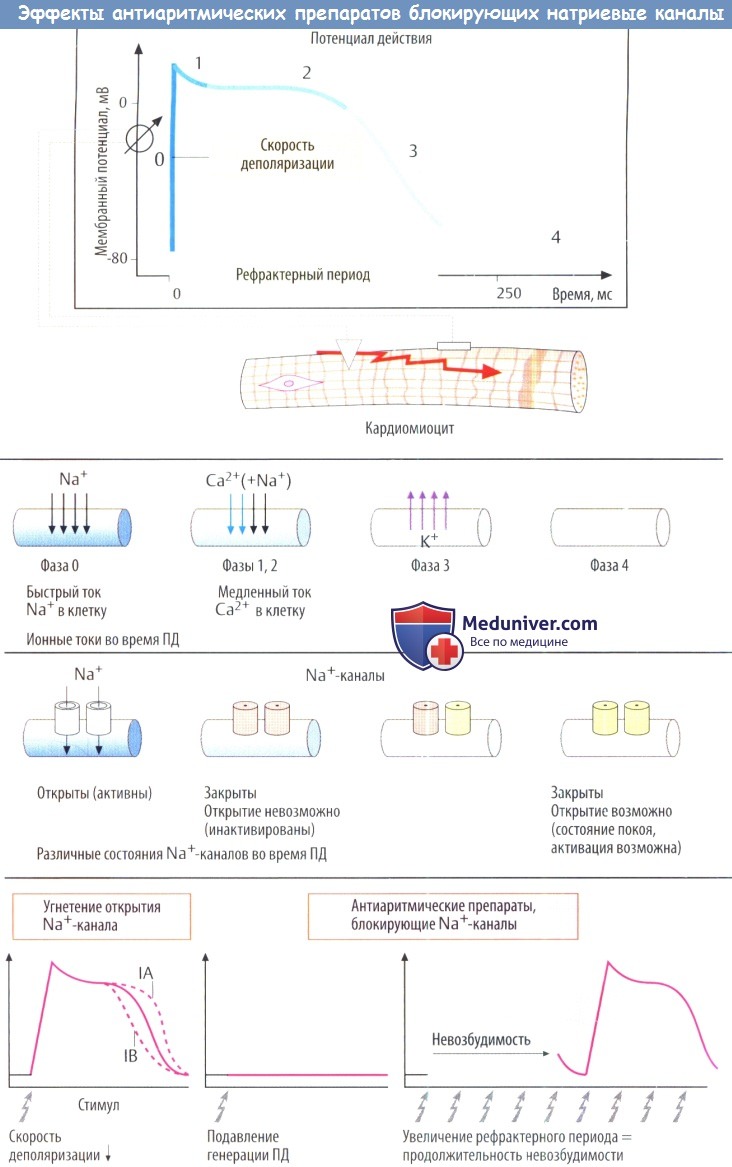
Задержка обратного тока К + возвращает мембранный потенциал (фаза 3, реполяризация) в исходное состояние покоя (фаза 4). Скорость деполяризации определяет скорость распространения ПД через синцитий миокарда.
Терапевтическое использование. Из-за узкого терапевтического диапазона антиаритмические средства используют только при нарушениях ритма такой степени тяжести, когда ослабляется насосная функция сердца или есть риск возникновения других осложнений. Потенциально все антиаритмические средства могут послужить аритмогенным фактором. Некоторые препараты, такие как амиодарон, используют в особых случаях.
Это йодсодержащее вещество обладает необычными свойствами: его период полувыведения составляет 50-70 дней; в зависимости от своего электрического заряда оно связывается с неполярными и полярными липидами тканей (помутнение роговицы, фиброз легких); также оно нарушает функцию щитовидной железы.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Аритмогенный эффект что это такое
Антиаритмические средства, обладающие ограниченной эффективностью при лечении автоматических аритмий и каналопатий, по крайней мере, теоретически, прямо воздействуют на механизм, ответственный за реципрокные аритмии.
Функционирование петли риентри требует некоторых обязательных условий, а именно непременного наличия анатомического или функционального круга, одна часть которого должна проводить медленно, а вторая — иметь удлиненный рефрактерный период (для возникновения однонаправленной блокады). Сразу же можно понять возможную эффективность препаратов, которые путем изменения формы сердечного потенциала действия влияют на проводимость и рефрактерность тканей, формирующих петлю риентри.
Рисунок иллюстрирует, что может произойти при воздействии лекарственных средств на петлю риентри. Препарат, который увеличивает продолжительность сердечного потенциала действия (а значит, и рефрактерного периода), еще больше расширяет и без того длительный рефрактерный период одного из путей и таким образом может превращать однонаправленную блокаду в двунаправленную. Наоборот, препарат, имеющий противоположный эффект на рефрактерные периоды, то есть уменьшающий длительность потенциала действия и рефрактерных периодов, способен укорачивать рефрактерный период одного из путей, так что рефрактерные периоды обоих путей становятся относительно эквивалентными. При отсутствии разницы рефрактерных периодов двух путей невозможно инициировать риентри.
Ключевым моментом в понимании действия антиаритмических препаратов на реципрокные аритмии является тот факт, что риентри требует критических соотношений рефрактерных периодов и скоростей проведения двух частей петли. Обладая способностью изменять рефрактерные периоды и скорости проведения, антиаритмические средства уменьшают вероятность развития реципрокных аритмий.
Проаритмическое действие
Способ, которым действуют антиаритмические препараты, подавляя реципрокные аритмии, имеет очевидное отрицательное следствие. Например, у пациента с предшествующим инфарктом миокарда и асимптомной неустойчивой желудочковой тахикардией имеется скрытая петля риентри, электрофизиологические свойства которой были недостаточны для развития реципрокной аритмии. Для подавления асимптомной аритмии пациенту можно назначить препарат класса IIВ (т. е. препарат, уменьшающий продолжительность потенциала действия).
Этот препарат, возможно, устранит эктопию, но он также способен уменьшить рефрактерный период одного из путей (с более продолжительным рефрактерным периодом) и привести к появлению у петли риентри характеристик, представленных на рисунке. Другими словами, препарат обладает свойством увеличивать вероятность возникновения реципрокной аритмии.
Всякий раз, прописывая антиаритмический препарат пациенту с потенциальной петлей риентри, необходимо учитывать, что он может изменить электрофизиологические характеристики петли таким образом, что риск развития устойчивой аритмии станет больше или меньше. Возможны оба варианта — в некоторых случаях даже с одинаковой вероятностью. К сожалению, тот же самый механизм, который продуцирует антиаритмический эффект, оказывает и проаритмическое действие, так что проаритмия — это отнюдь не необычный, идиосинкразический или редкий побочный эффект антиаритмических препаратов. Проаритмия — это предсказуемое и неотъемлемое свойство антиаритмических средств.
Улучшит ли антиаритмический препарат течение аритмии или ухудшит, трудно предсказать до начала лечения. Вот почему при назначении этих средств не следует забывать о проаритмии.
Аритмогенный эффект что это такое
Опасность антиаритмической терапии возрастает с увеличением выраженности аритмии и степени нарушения функции миокарда.
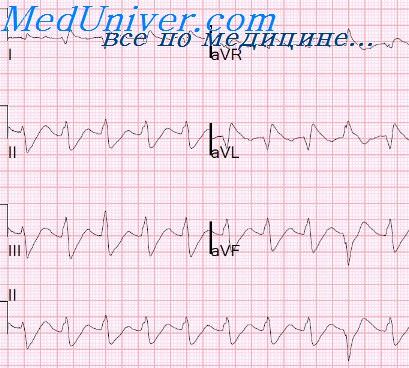
Выделяют два основных варианта аритмогенного эффекта: возникновение новой формы нарушения ритма и усиление (аггравация) исходной аритмии. Вероятность развития аритмогенного эффекта составляет в среднем примерно 10% для каждого препарата и наиболее высока у больных с тяжелыми, опасными для жизни желудочковыми аритмиями, особенно при наличии признаков органического поражения миокарда с нарушением функции левого желудочка. Аритмогенный эффект препаратов нередко представляет опасность для жизни. Действие препаратов расценивается как проаритмическое в случаях появления блокад, ухудшения исходной аритмии или возникновения новой, уширения QRS на 50%, удлинения интервала QT.
Наиболее известным классическим вариантом аритмогенного эффекта является возникновение желудочковой тахикардии типа «пируэта» у больных, принимающих хинидин. Частота возникновения этой аритмии достигает 3%. Случаи развития опасных желудочковых тахиаритмий вплоть до фибрилляции желудочков были описаны на фоне приема практически любого антиаритмического препарата.
Гипотензивный эффект другой компонент, который должен быть учтен, особенно при проведении неотложной терапии антиаритмическими препаратами.
Острые нарушения ритма
С точки зрения ургентной терапии привлекательной выглядит классификация, предложенная T.Bigger (1983-1986), так как она помогает в оценке состояния больного, носит прогностическую направленность и определяет тактику ведения, обследования и лечения больного.
T.Bigger выделяет злокачественные желудочковые аритмии, потенциально злокачественные и «благоприятные».
К злокачественным аритмиям относят:
— фибрилляцию желудочков;
— устойчивую желудочковую тахикардию (сочетающуюся с сердечной патологией или без нее);
— синдромы удлиненного интервала QT с развитием желудочковой экстрасистолии и других нарушений ритма. В этой группе нарушения ритма у 25-40% больных носят рецидивирующий характер.
Потенциально злокачественные аритмии:
— малосимптомные желудочковые аритмии при наличии сопутствующей сердечной патологии;
— частая и спаренная желудочковая экстрасистолия;
— феномен «R на Т» имеет меньшее прогностическое значение из-за относительно редкой распространенности.
«Благоприятные» желудочковые аритмии:
— асимптомные или малосимптомные виды желудочковой экстрасистолии при отсутствии сердечной патологии.
Антиаритмические препараты
Основным способом лечения аритмий является применение антиаритмических препаратов (ААП). Хотя они не «излечивают» от аритмии, но способны уменьшать или подавлять аритмическую активность и предотвращать рецидивирование аритмий. Классификация ААП. Наиб
Основным способом лечения аритмий является применение антиаритмических препаратов (ААП). Хотя они не «излечивают» от аритмии, но способны уменьшать или подавлять аритмическую активность и предотвращать рецидивирование аритмий.
Классификация ААП. Наиболее широко известна классификация ААП, предложенная E. M. Vaughan Williams (1969; 1984) и дополненная D. Harrison (1979):
I класс — блокаторы натриевых каналов;
II класс — блокаторы β-адренергических рецепторов;
III класс — препараты, увеличивающие продолжительность потенциала действия и рефрактерность миокарда (блокаторы калиевых каналов);
IV класс — блокаторы кальциевых каналов.
Подавляющее большинство ААП относится к I классу. По предложению D. Harrison (1979), препараты I класса были дополнительно разделены на три подкласса: IА, IВ и IС (табл. 1).
Все препараты I класса замедляют скорость деполяризации и скорость проведения в миокарде предсердий и желудочков. Наиболее отчетливо это действие выражено у ААП класса IС. Препараты класса IВ оказывают минимальное влияние на скорость деполяризации, а ААП класса IА занимают промежуточное положение. При этом ААП класса IА замедляют реполяризацию — увеличивают продолжительность потенциала действия и эффективный рефрактерный период, препараты класса IВ могут слегка ускорить реполяризацию, а ААП класса IС почти не оказывают влияния на процесс реполяризации миокарда (хотя удлиняют эффективный рефрактерный период предсердий при высокой частоте сокращений предсердий, например при мерцательной аритмии). Таким образом, действие препаратов I класса различают по скорости:
IА — умеренное замедление скорости деполяризации и реполяризации;
IВ — минимальное замедление скорости деполяризации и ускорение реполяризации;
IС — максимальное замедление скорости деполяризации и минимальное влияние на реполяризацию.
На электрокардиограмме (ЭКГ) замедление скорости деполяризации проявляется в виде расширения зубца Р и комплекса QRS. Замедление реполяризации желудочков на ЭКГ проявляется в виде удлинения интервала QT.
Классификация ААП E. M. Vaughan Williams даже в современной модификации имеет существенные недостатки. Действие ААП в условиях целого организма нередко заметно отличается от воздействия на клетки миокарда, выявленного экспериментально: различные патологические состояния значительно изменяют электрофизиологические свойства миокарда и характер влияния ААП, многие препараты проявляют свойства нескольких или даже одновременно всех классов. Поэтому предпринимались неоднократные попытки дополнения и пересмотра классификации ААП, создания новых классификаций на основе теоретических разработок, данных экспериментальных и клинических исследований, практического опыта лечения аритмий.
Одной из попыток создания более совершенной классификации АAП является так называемый «Сицилианский гамбит». Ведущие специалисты по аритмиям собрались в Сицилии и предприняли попытку связать воедино данные теоретических, экспериментальных и клинических исследований, весь спектр знаний о механизмах возникновения аритмий и действии АAП. Свой доклад они назвали «Сицилианский гамбит» (Сицилия, 1990), по аналогии с «Королевским гамбитом» в шахматах, использование которого предоставляет шахматисту «широкий выбор агрессивных действий». Это был действительно «мозговой штурм» проблемы лечения нарушений ритма. Данный доклад представляет собой прекрасный систематизированный обзор современных представлений об электрофизиологии сердца, механизмах возникновения аритмий и действии АAП.
В «Сицилианском гамбите» суммированы и систематизированы все собранные к настоящему времени сведения о действии ААП (в том числе на клеточном и субклеточном уровнях). Каждый ААП имеет свое собственное место — с учетом всех особенностей его действия.
Однако практического значения «Сицилианский гамбит» не имеет, так как авторы «Сицилианского гамбита» только систематизировали термины и определения в уже известных схемах лечебных мероприятий. При попытках использования положений «Сицилианского гамбита» в практической работе создается иллюзия определенности там, где ее нет. Новый подход направлен на повышение эффективности дальнейших научных исследований по проблеме нарушений ритма сердца и может способствовать пониманию различных аспектов проблемы медикаментозного лечения аритмий, а также облегчит преподавание материалов по аритмиям студентам или врачам, которые хотят стать аритмологами. Известный аритмолог R. N. Fogoros (1997) так определил роль «Сицилианского гамбита»: «Нельзя сказать, что ‘‘Сицилианский гамбит’’ непригоден для практики. Когда механизмы аритмий будут определены более четко, знание конкретных свойств определенных препаратов может помочь в прогнозировании эффективности фармакологической терапии (что и ставили своей целью авторы ‘‘Сицилианского гамбита’’). К тому же такая табличная система определенно полезна для проведения исследований. Система Vaughan Williams (со всеми своими ограничениями) все же остается наиболее полезным средством классификации антиаритмических препаратов».
Нежелательные эффекты ААП. Любое действие ААП может вызывать как антиаритмический, так и аритмогенный эффекты. Вероятность проявления антиаритмического эффекта для большинства препаратов составляет в среднем 40–60%. Исключением является амиодарон, эффективность которого достигает 70–80%, даже при отсутствии эффекта от других ААП. Вероятность аритмогенного эффекта в среднем составляет около 10%, а у препаратов класса IС достигает 20% и более. При этом аритмогенный эффект может проявляться в виде возникновения опасных для жизни аритмий. При тяжелых желудочковых аритмиях у пациентов с выраженным органическим поражением сердца вероятность аритмогенного действия может превышать вероятность антиаритмического эффекта.
В нескольких крупных клинических исследованиях было выявлено заметное повышение общей смертности и частоты случаев внезапной смерти (в 2–3 раза и более) больных с органическим поражением сердца (постинфарктный кардиосклероз, гипертрофия или дилатация сердца) на фоне приема ААП I класса, несмотря на эффективное устранение аритмий. Наиболее известной работой, в ходе которой впервые было выявлено полное несоответствие клинической эффективности препаратов и их влияния на прогноз, является исследование Cardiac Arrhythmia Suppression Trial (CAST). Изучалось действие трех ААП: флекаинида, энкаинида и морицизина (этмозин). При промежуточном анализе обнаружилось резкое увеличение общей смертности и частоты внезапной смерти (соответственно в 2,5 и 3,6 раза) среди больных, принимавших флекаинид и энкаинид, несмотря на эффективное устранение желудочковых экстрасистол. В дальнейшем увеличение смертности было выявлено и на фоне приема морицизина (CAST-II). Результаты исследования CAST заставили пересмотреть тактику лечения не только больных с нарушениями ритма сердца, но и кардиологических пациентов в целом. Исследование CAST сыграло едва ли не основную роль в становлении доказательной медицины.
Единственными ААП, на фоне приема которых отмечается снижение смертности, являются β-блокаторы и амиодарон. Поэтому в настоящее время β-блокаторы и амиодарон являются препаратами выбора при лечении аритмий у больных с органическим поражением сердца.
У всех ААП имеются нежелательные побочные эффекты. Как правило, их частота и выраженность зависят от дозы препарата. Подробный перечень побочных эффектов ААП занимает несколько десятков страниц. Перечень побочных эффектов каждого ААП приводится в аннотациях к препаратам.
Высокая частота аритмогенного действия и побочных эффектов ААП позволяют в качестве одного из основных принципов лечения аритмий предложить следующее: «Избегать назначения антиаритмических препаратов всегда, когда это возможно» (R. F. Fogoros, 1997).
Применяемые для внутривенного введения ААП и рекомендуемые суточные дозы приведены в таблице 2, для приема внутрь — в таблице 3.
Краткая характеристика ААП. Из ААП I класса в России используют в основном четыре препарата: хинидин (кинидин дурулес), аллапинин, этацизин и пропафенон (ритмонорм, пропанорм). Эти препараты обладают примерно одинаковой эффективностью и переносимостью. Кроме этих препаратов I класса, в неотложных ситуациях используют внутривенное введение новокаинамида и лидокаина.
После исследования CAST и опубликования результатов метаанализа исследований по применению ААП I класса, в ходе которого было показано, что практически все ААП I класса способны влиять на увеличение смертности у больных с органическим поражением сердца, β-блокаторы стали самыми популярными ААП.
Антиаритмический эффект β-блокаторов обусловлен именно блокадой бета-адренергических рецепторов, т. е. уменьшением симпатико-адреналовых влияний на сердце. Поэтому β-блокаторы наиболее эффективны при аритмиях, связанных с симпатико-адреналовыми влияниями — так называемых катехоламинзависимых, или адренергических, аритмиях. Их возникновение, как правило, связано с физической нагрузкой или психоэмоциональным напряжением.
β-блокаторы являются препаратами выбора для лечения аритмий при врожденных синдромах удлинения интервала QT.
При аритмиях, не связанных с активацией симпатической нервной системы, β-блокаторы гораздо менее эффективны, но их добавление в схему лечения нередко значительно увеличивает эффективность других ААП и снижает риск аритмогенного эффекта ААП I класса. Препараты I класса в сочетании с β-блокаторами не влияют на увеличение смертности у больных с органическим поражением сердца (исследование CAST).
Дозы β-блокаторов регулируют в соответствии с антиаритмическим эффектом. Дополнительным критерием достаточной β-блокады является снижение частоты сердечных сокращений (ЧСС) до 50/мин.
Оригинальным препаратом является амиодарон. Он обладает свойствами всех четырех классов ААП и, кроме того, оказывает умеренное a-блокирующее и антиоксидантное действие. Амиодарон, несомненно, является самым эффективным из существующих ААП. Его даже называют «аритмолитическим препаратом». Вместе с тем отношение кардиологов к амиодарону с самого начала его использования для лечения аритмий вызывало наибольшие разногласия. Из-за высокой частоты возникновения экстракардиальных побочных эффектов амиодарон достаточно долго считали препаратом резерва: рекомендовали применять только при опасных для жизни аритмиях и лишь при отсутствии эффекта от всех остальных ААП (L. N. Horowitz, J. Morganroth, 1978; J. W. Mason, 1987; J. C. Somberg, 1987).
Однако после проведения CAST и других исследований стало ясно, что амиодарон является не только самым эффективным, но и самым безопасным (после β-блокаторов) ААП. В ходе многочисленных крупных контролируемых исследований эффективности и безопасности применения амиодарона не только не выявлено увеличения смертности, а, наоборот, наблюдалось снижение общей смертности и частоты аритмической и внезапной смерти. Частота возникновения желудочковой тахикардии типа «пируэт» на фоне приема амиодарона гораздо ниже, чем на фоне других ААП, удлиняющих интервал QT, и составляет менее 1%. В результате из препаратов резерва амиодарон перешел в препараты первого выбора при лечении аритмий.
Основным недостатком препарата является высокая частота экстракардиальных побочных эффектов при длительном приеме (J. A. Johus и др., 1984; J. F. Best и др., 1986; W. M. Smith и др., 1986). К основным побочным эффектам амиодарона относятся: фотосенсибилизация, изменение цвета кожи, нарушение функции щитовидной железы (как гипотиреоз, так и гипертиреоз), повышение активности трансаминаз, периферические нейропатии, мышечная слабость, тремор, атаксия, нарушения зрения. Большинство этих побочных эффектов обратимы и исчезают после отмены или при уменьшении дозы амиодарона. Гипотиреоз можно контролировать с помощью приема левотироксина. Наиболее опасным побочным эффектом амиодарона является поражение легких («амиодароновое поражение легких»). По данным разных авторов, его частота составляет от 1 до 17%, а смертность в случае развития фиброза легких — от 10 до 20% (J. J. Heger и др., 1981; B. Clarke и др., 1985, 1986). Однако в большинстве случаев поражение легких развивается только при длительном приеме сравнительно больших поддерживающих доз амиодарона — более 400 мг/сут (до 600 или даже 1200 мг/сут). Такие дозы в настоящее время практически не применяют. Поддерживающая доза препарата в России обычно составляет 200 мг/сут или даже меньше (по 200 мг 5 дней в неделю). В настоящее время частота «амиодаронового поражения легких» составляет не более 1% в год (S. J. Connolly, 1999; M. D. Siddoway, 2003).
Амиодарон обладает уникальными фармакокинетическими свойствами. Для наступления антиаритмического эффекта от приема препарата необходим период «насыщения» — «кордаронизация».
В России наиболее распространенной схемой назначения амиодарона является прием по 600 мг/сут (по 3 таблетки в день) в течение 1 нед, далее — по 400 мг/сут (по 2 таблетки в день) еще 1 нед, поддерживающая доза — длительно по 200 мг в день (по 1 таблетке в день) или менее. Антиаритмический эффект наступает более быстро при назначении высоких нагрузочных доз амиодарона во время «насыщения», например по 1200 мг/сут и более в течение 1 нед, далее — постепенное снижение дозы до 200 мг в день (титрование по эффекту до минимальных эффективных доз). Есть сообщения об эффективном применении очень высоких доз амиодарона — по 800– 2000 мг 3 раза в день (т. е. до 6000 мг/сут — до 30 таблеток в день!) у больных с тяжелыми, рефрактерными к другим способам лечения опасными для жизни желудочковыми аритмиями с повторными эпизодами фибрилляции желудочков (N. D. Mostow и др., 1984; S. J. L. Evans и др., 1992). Однократный прием амиодарона в дозе 30 мг/кг веса официально рекомендован как один из способов восстановления синусового ритма при мерцательной аритмии.
После достижения антиаритмического эффекта дозу постепенно уменьшают до минимально эффективной. Эффективными поддерживающими дозами амиодарона могут быть 100 мг/сут и даже 50 мг/сут (M. Dayer, S. Hardman, 2002).
Действие и эффективность внутривенного применения амиодарона менее изучены по сравнению с пероральным приемом. При болюсном внутривенном введении препарат обычно вводят 5 мг/кг веса в течение 5 мин. Одна из наиболее популярных схем внутривенного введения амиодарона: болюс 150 мг за 10 мин, затем инфузия со скоростью 1 мг/мин в течение 6 ч (360 мг за 6 ч), далее инфузия со скоростью 0,5 мг/мин.
Опубликованные данные свидетельствуют о том, что при желудочковых тахиаритмиях внутривенное введение амиодарона более эффективно, чем применение лидокаина, бретилия тозилата и новокаинамида. Применение амиодарона эффективно при всех вариантах наджелудочковых и желудочковых аритмий. Даже при аритмиях, рефрактерных ко всем остальным ААП, эффективность препарата достигает 60–80%, как при внутривенном введении, так и при приеме внутрь.
При применении соталола (соталекса) средние суточные дозы составляют 240–320 мг. Начинают с назначения 80 мг 2 раза в день. На фоне приема соталола имеется повышенный риск развития желудочковой тахикардии типа «пируэт». Поэтому прием этого препарата желательно начинать в стационаре. При его назначении необходимо тщательно контролировать величину интервала QT, особенно в первые 3 дня. Корригированный интервал QT не должен превышать 0,5 с.
К новым ААП III класса относятся так называемые «чистые» ААП III класса — дофетилид, ибутилид и отечественный препарат нибентан. Эти лекарственные средства применяются преимущественно для лечения мерцательной аритмии. Они удлиняют интервал QT и их применение сопровождается повышенным риском возникновения желудочковой тахикардии типа «пируэт».
Дофетилид назначают внутрь по 0,5 г 2 раза в день. Частота возникновения тахикардии типа «пируэт» составляет около 3%, в основном в первые 3 дня приема препарата. Дофетилид отменяют при удлинении корригированного интервала QT более 0,5 с. Ибутилид назначают внутривенно для восстановления синусового ритма при мерцательной аритмии. Ибутилид вводят внутривенно струйно 1 мг в течение 10 мин. При отсутствии эффекта препарат вводят повторно. Эффективность ибутилида в купировании мерцания и трепетания предсердий составляет около 45%. Частота возникновения тахикардии типа «пируэт» достигает 8,3%.
Нибентан, ампулы по 20 мг (2 мл 1% раствора), отечественный препарат, наиболее эффективный при мерцательной аритмии. По опубликованным данным, нибентан намного превосходит все имеющиеся зарубежные аналоги. Его эффективность в восстановлении синусового ритма даже при постоянной форме мерцательной аритмии достигает 100%. Препарат вводится внутривенно в дозе 0,125 мг/кг (т. е. примерно 1 мл — 10 мг) в течение 3 мин (в 20 мл изотонического раствора натрия хлорида). В последние годы получены данные, что введение в 2 раза меньшей дозы (0,0625 мг/кг — примерно 0,5 мл — 5 мг), как правило, не менее эффективно. При отсутствии эффекта через 15 мин нибентан вводят повторно в той же дозе. Побочные эффекты (появление кислого или «металлического» вкуса во рту, ощущение «жара» или «холода», двоение в глазах, легкое головокружение, першение в горле) и аритмогенное действие нибентана (желудочковые экстрасистолы и желудочковая тахикардия типа «пируэт») наблюдаются сравнительно редко — примерно в 1% случаев.
Основным показанием для назначения верапамила и дилтиазема является купирование пароксизмальных реципрокных атриовентрикулярных узловых тахикардий. Эффективность верапамила и дилтиазема в купировании пароксизмальных наджелудочковых тахикардий составляет 80–100%. Вторым показанием для применения верапамила и дилтиазема служит урежение ЧСС при тахисистолической форме мерцательной аритмии. Следует отметить, что внутривенное введение верапамила противопоказано при мерцательной аритмии у больных с синдромом Вольфа–Паркинсона–Уайта, так как у некоторых больных после введения верапамила наблюдается резкое увеличение частоты сокращений желудочков до 300 в минуту и более. Существует вариант желудочковой тахикардии, при котором верапамил выступает в качестве препарата выбора и нередко единственного эффективного лекарственного средства. Это так называемая верапамилчувствительная желудочковая тахикардия — идиопатическая желудочковая тахикардия, при которой комплексы QRS имеют форму блокады правой ножки пучка Гиса с отклонением электрической оси влево.
Принципы выбора ААП. Как и при лечении других заболеваний, выбор ААП осуществляется прежде всего на основании данных об эффективности, безопасности, побочных эффектах и противопоказаний к его назначению. При наличии показаний для лечения того или иного варианта нарушения ритма выбирают препарат, наиболее приемлемый для данного больного. В дальнейшем при необходимости последовательно оценивают все имеющиеся ААП до тех пор, пока не будет обнаружено первое эффективное средство, или выбирают самый подходящий препарат из нескольких действенных. В случае отсутствия эффекта от монотерапии подбирают комбинацию ААП или применяют немедикаментозные способы лечения аритмий.
У больных с аритмиями, но без признаков органического заболевания сердца считается допустимым назначение любых ААП.
У пациентов с органическим заболеванием сердца (постинфарктный кардиосклероз, гипертрофия желудочков и/или дилатация сердца) препаратами первого выбора являются β-блокаторы и амиодарон. С учетом безопасности ААП оценку эффективности целесообразно начинать с β-блокаторов или амиодарона. При неэффективности монотерапии оценивают эффект сочетания амиодарона и β-блокаторов. Если нет брадикардии или удлинения интервала РR, можно сочетать с амиодароном любой β-блокатор. У больных с брадикардией к амиодарону добавляют пиндолол (вискен). Показано, что совместный прием амиодарона и β-блокаторов в значительно большей степени снижает смертность среди пациентов с сердечно-сосудистыми заболеваниями, чем каждый из препаратов в отдельности. Только при отсутствии эффекта от β-блокаторов и/или амиодарона применяют ААП I класса. При этом препараты I класса, как правило, назначают на фоне терапии β-блокатором или амиодароном.
Примерная последовательность подбора эффективной медикаментозной терапии у больных с рецидивирующими аритмиями:
П. Х. Джанашия, доктор медицинских наук, профессор
Н. М. Шевченко, доктор медицинских наук, профессор
С. В. Шлык, доктор медицинских наук, профессор
Е. О. Хамицаева, кандидат медицинских наук
РГМУ, Москва