Артериальный интродьюсер что это
Коронарная ангиопластика и стентирование коронарных артерий
(Ангиопластика сердца, стентирование, коронарная ангиопластика, стентирование сосудов сердца)
Правильное название процедуры: Коронарная ангиопластика со стентированием или чрескожное коронарное вмешательство.
Для простоты иногда говорят просто «стентирование».
Что такое стентирование коронарных артерий
Кому показано стентирование сосудов сердца?
Стентирование сосудов сердца показано пациентам с тяжелой стенокардией, после инфаркта миокарда и предынфарктным состоянием, больным с доказанной ишемией (нехваткой крови сердцу) по результатам нагрузочных проб. При этом решение о стентировании принимается только по результатам коронарографии – контрастного исследования сосудов сердца. Коронарография, как и стентирование, выполняется в рентгеноперационной. Часто коронарография «переходит» в стентирование сосудов т.к. выполняется через один и тот же прокол в артерии.
Какие альтернативные стентированию методы существуют?
Как выбрать между стентированием, шунтированием и медикаментозной терапией?
Это задача вашего кардиолога, который учитывает следующие данные:
Методика стентирования коронарных артерий (с профессиональным жаргоном)
Первый инструмент, который попадает к месту сужения артерии – коронарный баллон диаметром чаще всего от 1 до 3.5 мм длиной 10-20 мм. Баллон надевается на проводник и движется по нему до места максимального сужения где он раздувается. Давление внутри баллона при этом достигает 15-20 атмосфер.
Внутрь имплантированного стента заводится жесткий баллон и раздувается большим давлением (до 25 атмосфер). Чаще всего после этого стент расправляется и хорошо прилегает к стенкам артерии.
Контрольная коронарография
Гемостаз
Что делать с отверстием в артерии?
Если вмешательство проводилось через лучевую артерию (на руке) – на запястье надевается специальный браслет с валиком (гемостатическая манжета), который будет давить на место вкола и не допустит кровотечения. В зависимости от ситуации манжета останется на руке от 3 до 12 часов.
В случае бедренного доступа возможны 2 основных варианта:
Коронарная ангиопластика и стентирование
Риск серьезных осложнений очень зависит от степени поражения артерий, локализации бляшек, извитости артерий, наличия кальциноза и, конечно, опыта оператора.
В среднем риск серьезного осложнения не превышает 1%. Этими осложнениями могут быть:
«Малые осложнения» стентирования:
Стентирование коронарных артерий (ПКА)
Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В центре эндоваскулярной хирургии проф. Капранова проводится стентирование. Опытные специалисты проведут вмешательство по восстановлению проходимости коронарных артерий на высоком профессиональном уровне. Клинику для проведения операции пациент выбирает сам!
Актуальность операции
Коронарными называются артерии, питающие сердечную мышцу.
Выделяют 2 основных сосуда:
Каждая артерия имеет большое количество соединений. Благодаря этому при сужении ветвей кровь поступает к мышце из бассейна другого сосуда (в меньшем объеме). Это обеспечивает защиту от коронарного синдрома, острого инфаркта. При закупорке мелких ветвей повреждения мышцы будут умеренными. Коронарный кровоток при этом не снижается существенно.
| Вид вмешательства | Стоимость |
| Стентирование коронарных артерий | 110.000 — 220.000 руб. |
Тем не менее важно понимать, что коронарные артерии выполняют главную роль в работе сердечной мышцы. Именно благодаря им обеспечивается кровоснабжение сердца. Кровь, протекающая по артериям, снабжает все сердечные клетки кислородом, необходимыми питательными веществами, благодаря чему орган функционирует в правильном режиме. Если сосуды сужаются вследствие атеросклероза или миокарда, сердце перестает работать на полную мощность. Из-за этого происходят изменения в тканях, на биохимическом уровне. Следствием непроходимости коронарных сосудов становится и ИБС. Ишемическая болезнь заключается в поражении миокарда.
На какие симптомы обратить внимание? Когда обращаться к врачу для назначения операции?
Отметим, что заболевание может развиваться очень медленно, годами. Именно поэтому существует вероятность того, что патология не даст о себе знать. В результате болезнь выявляется очень поздно.
Тем не менее к общим симптомам относят:
Особенно внимательно следует прислушиваться к симптомам, если вы находитесь в группе риска:
При подозрениях на наличие патологии следует немедленно пройти диагностику.
Как выявляется заболевание?
Для диагностики патологии применяется несколько методик.
Особое внимание в диагностике уделяется такому методу, как ангиография. Данная методика направлена на изучение функционального состояния сосудов, окольного кровотока и протяженность патологического процесса. В кратчайшие сроки врач сможет обнаружить патологию, выявить ее характер, расположение и степень развития.
Очень важным является и рассказ больного о своем состоянии. Отправляясь к врачу, будьте готовы перечислить все симптомы, рассказать о перенесенных заболеваниях. Помните! От вашего рассказа во многом будет зависеть дальнейшая диагностика и точность поставленного диагноза.
Что делать, если заболевание обнаружено?
Для восстановления проходимости коронарных сосудов применяется несколько методик. Одной из прогрессивных является стентирование. Такая операция на артериях является малоинвазивной. Разрез тканей минимален, но достаточен для введения специальных инструментов. Кроме того, стентирование является эндоваскулярным. В ходе операции воздействие на сосуды оказывается с применением лучевой визуализации, новейших технологий.
Шунтирование и постановка стента – есть ли разница?
Коронарное шунтирование проводится при стенокардии, восстановлении кровообращения после инфаркта, для его профилактики. При выполнении операции здоровые участки сосудов соединяются в обход поврежденных. Создается своеобразный мостик. Для шунтирования применяется аутовена (обычно большая подкожная вена бедра, голени). В некоторых случаях устанавливаются коронарные пластиковые протезы, заменяющие поврежденную артерию.
Шунтирование проводится под общим наркозом. Производится вскрытие грудной клетки. Сердце на время операции останавливают. Специальный аппарат замещает работу органа и легких. В некоторых случаях в последнее время шунтирование проводится на работающем сердце.
Безусловно, разница с операцией по установке стента существует. Обо всех отличиях вам расскажет врач. Он же и сделает выбор в пользу конкретной методики.
Основные показания к вмешательству по постановке стента:
Виды стентов, используемые во время операции
Восстановление проходимости ПКА, ЛКА (коронарных артерий) проводится с помощью специальных конструкций, называемых стентами. Они устанавливаются в просвет сосуда в месте его сужения.
Используются следующие виды стентов.
Важно! Вмешательство, при котором после раздувания баллона стент не устанавливается, называют ангиопластикой.
Как проводится операция?
Подготовка к восстановлению
Стентирование – операция, которая требует предварительного обследования. Специалисты определяют показания к процедуре, оценивают все риски. Объем анализа является индивидуальным. Он зависит от сопутствующих заболеваний, внутренних и внешних факторов.
Обязательным исследованием является коронография. Данная методика позволяет изучить состояние артерий, выявить место поражения, его степень. При проведении диагностики в сосуды вводят специальное контрастное вещество. Непосредственно перед коронографией артерий проводят местное обезболивание.
Вмешательство проводится в рентгеноперационной. Наркоз не требуется. Обычно применяются только седативные (успокаивающие) препараты. В просвет артерии коронарной вводится проводник, по которому продвигается интродьюсер (устройство, упрощающее работу врача) катетера с системой «стент-баллон».
На месте стеноза устанавливается стент. После расширения специальным баллоном он закрепляется. Вся процедура проводится под контролем рентгена. Операция не сопровождается существенными болевыми ощущениями. Пациент может ощущать лишь легкий дискомфорт в месте введения системы.
После операции пациент переводится в палату. Здесь за ним наблюдают опытные специалисты. На место пункции артерий накладывается давящая повязка. Уже через сутки пациент может передвигаться, возвращается к обычному образу жизни. Ограничения касаются лишь физических нагрузок. Они должны быть сокращены.
Лечение и реабилитация после стентирования коронарного
Стентирование проводится без вскрытия грудной клетки. Катетер с баллоном и стент проникают к месту сужения через небольшое отверстие. Это позволяет свести к минимуму все кровотечения.
Пациенту назначаются препараты, которые разжижают кровь, иные средства.
Базовыми являются следующие:
Возможны ли осложнения?
Операция является безопасной. Тем не менее в 2% случаев возникают осложнения.
Вмешательство на коронарной артерии может привести к:
Чтобы избежать негативных последствий, специалисты проводят специальное лечение и эффективную реабилитацию.
Вмешательство проводится по показаниям.
Существуют ли противопоказания?
Именно благодаря минимуму противопоказаний стентирование может проводиться практически всем пациентам.
Жизнь после операции
Операция способна изменить жизнь пациента. Ваше сердце начнет работать в полную силу, оно не будет подвергаться существенным нагрузкам. Состояние коронарных артерий существенно улучшится.
Тем не менее вмешательство накладывает на пациента и ряд обязательств:
Можно ли предотвратить возникновение заболевания?
Особенности операции у профессора Капранова
Профессор С. А. Капранов и его коллеги, работающие на нескольких клинических базах, являются немногочисленными высококвалифицированными специалистами в России, обладающими опытом успешного проведения операции.
При осуществлении вмешательства они используют новейшие модели стентов. Высокая эффективность операции на артерии доказана клинически.
Интересует стоимость вмешательства?
Она зависит от ряда факторов:
Даже при минимальных затратах вы получите полноценную профессиональную поддержку. Хотите попасть на стентирование к опытному врачу в современную клинику? Выбирайте тот медицинский центр, который соответствует всем вашим запросам!
Мы ответим на все ваши вопросы, касающиеся такого вмешательства, как стентирование.
Радиочастотная катетерная аблация проводящих путей сердца при тахиаритмиях
Радиочастотная аблация (деструкция) проводящих путей сердца – малоинвазивный метод радикального лечения тахикардий. Достаточно молодой и эффективный способ малоинвазивного лечения тахикардий. В основе этого метода лежит локальное (точечное) – воздействие электрическим током высокой частоты на «очаг» аритмии или участок цепи кругового движения импульса при тахикардиях.
Симптомы (проявления) заболевания:
Очень важным при обращении пациента в стационар на консультацию к кардиохирургу-аритмологу, пациенту иметь электрокардиограмму с приступом тахикардии, или приступом зарегистрированном на суточном мониторе электрогардиограммы.
Для проведения вмешательства пациенты госпитализируются в кардиологическое отеление стационара СПб ГБУЗ ГБ№40, перед операцией необходимо выполнить ряд обследований и сдать перечень необходимых анализов.
Операция выполняется в условиях ренгеноперационной (отделение рентгенэндоваскулярных диагностики и лечения; зав. к.м.н. С.В. Власенко) под постоянным контролем врача анестезиолога и мониторированием артериального давления и электрокардиограммы.
Процедура выполняется опытными рентгенхирургами-аритмологами А.В. Каменевым, к.м.н., А.М. Осадчим, электрофизиологами к.м.н., Т.А. Любимцевой, М.А. Вандер. Группа работает под руководством проф. РАН Д.С. Лебедева.
Процедура (операция) катетрной аблации при тахикардиях.
Радиочастотная аблация как правило не требует проведения общего обезболивания (наркоза).
Непосредственно перед аблацией проводится инвазивное электрофизиологическое исследование сердца и определяется механизм образования аритмии и её локализация. Оно осуществляется с помощью диагностических катетеров-электродов, вводимых через крупные вены (бедренная, подключичная) или артерии, позволяющих точно определить локализацию «патологического очага» аритмии.
Предварительно под местной анестезией («заморозкой»), в эти крупные сосуды вводят гемостатические интродьюсеры («трубочки»), которые позволяют защитить сосуд.
Затем с помощью специального «аблационного» электрода проводиться поиск («картирование» с использованием современного навигационного комплекса Carto 3; рис.1.) и «прижигание» очага аритмии.
Электроды доставляют в сердце и процедуру проводят под контролем рентгеноскопии (рис.2).
Операция длится от 45 до 150 минут и все зависит от расположения очага аритмии, быстрого поиска и ее глубины залегания. Как правило, на 1-2-е сутки после операции пациент может быть выписан из стационара.
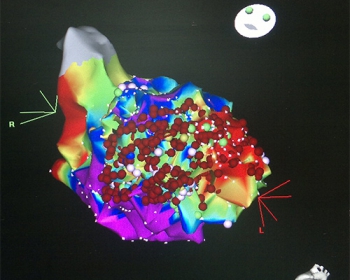 | 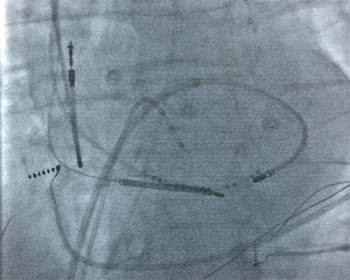 |
| Рисунок 1. РЧА очага желудочковой тахикардии при электрическом шторме | Рисунок 2. Rg-стоп кадр при выполнение РЧА очага ЖТ в ЛЖ, транссептальным доступом |
Радиочастотная аблация аритмогенной зоны способна радикально излечить:
Противопоказания для проведения катетерной аблации при тахикардиях:
При выполнении катетерной аблации при аритмиях частота осложнений не превышает 1%. С целью профилактики последних проводятся все необходимые мероприятия на всех этапах диагностики и лечения.
Плюсами данного метода является его малоинвазивность (малотравмотичность), как правило госпитализация не занимает более 3 дней, пациенты достаточно быстро приступают к обычному образу жизни и реабилитация не занимает более недели. Операции выполняются по квоте (ВМП) (для жителей СПб) и для их выполнения используются современное оборудование и дорогостоящие расходные материалы в рамках финансирования из федерального бюджета.
по средам с 17:00 до 19:00, аритмолога по четвергам с 15:00 до 17:00 в корпусе реабилитации, 4 этаж, кабинет 424.
Запись к специалистам по телефону 200-16-88. Осадчий Андрей Михайлович (хирург-аритмолог) +7 (911) 126-36-64; an_osadchy@mail.ru
Оформление в кабинете № 340 поликлиники № 68, третий этаж.
При наличии иметь медицинскую документацию (ранние выписки, ЭхоКГ, суточный монитор ЭКГ, ЭКГ с аритмией).
Эндоваскулярные методы диагностики
Отделения эндоваскулярной хирургии на Рублевском шоссе д.135
Отделения эндоваскулярной хирургии на Ленинском проспекте д. 8.к.7
За последние десятилетия в нашей стране значительно увеличилось число клиник, занимающихся эндоваскулярной хирургией. Девяностые годы XX столетия стали эпохой расцвета эндоваскулярной хирургии. Катетерная техника достигла высокого уровня развития и постоянно продолжает совершенствоваться. Практически ежегодно возникают высокотехнологические новшества. Части из них суждено остаться в истории интервенционной кардиологии, а части — стать совершенным орудием оператора. И только большой экспериментальный и клинический опыт сможет определить место каждого метода в эндоваскулярной хирургии.
На сегодняшний день рентгенэндоваскулярные вмешательства представляют альтернативу практически любой открытой операции по поводу патологии сердца и сосудов. Спектр выполняемых эндоваскулярных вмешательств огромен.
ФГБУ НМИЦ ССХ им. А.Н. МЗ РФ является одним из пионеров отечественной эндоваскулярной хирургии. Именно здесь в 1982 году был заложен краеугольный камень многих школ по рентгенэндоваскулярным диагностике и лечению. Сегодня отделения ФГБУ НМИЦ ССХ им. А.Н. МЗ РФ, занимающиеся оказанием рентгенэндоваскулярной медицинской помощи оснащены современнейшим оборудованием, не уступающим ведущим клиникам Европы и США, включая все доступные методики внутрисосудистой визуализации и инвазивной оценки внутрикоронарной физиологии. Ежегодно в центре выполняется более 15000 диагностических эндоваскулярных вмешательств и более 3000 тысяч эндоваскулярных операций у пациентов с ишемической болезнью сердца, сосудистой патологией, врожденными и приобретенными пороками сердца. Состав отделений представлен первоклассными специалистами международного уровня, обладающими большим опытом выполнения данных операций при сложных клинических случаях.
Ишемическая болезнь сердца
Ишемическая болезнь сердца — острое или хроническое поражение миокарда, возникающее вследствие уменьшения или прекращения снабжения сердечной мышцы артериальной кровью, в основе которого лежат патологические процессы в системе коронарных артерий. ИБС широко распространенное заболевание. Одна из основных причин смертности, временной и стойкой утраты трудоспособности во всем мире. В структуре смертности сердечно-сосудистые заболевания стоят на первом месте, из них на долю ИБС приходится около 40%.
Этиология ИБС
Ведущий этиологический фактор развития ишемической болезни сердца — атеросклероз коронарных артерий. Атеросклероз развивается последовательно, волнообразно и неуклонно. В результате накопления холестерина в стенке артерии формируется атеросклеротическая бляшка. Избыток холестерина приводит к увеличению бляшки в размере, возникают препятствия току крови. Симптомы усугубляются с ростом атеросклеротической бляшки, постепенно суживающей просвет артерии. Уменьшение площади просвета артерии более чем на 90-95% является критическим, вызывает снижение коронарного кровотока и ухудшение самочувствия даже в покое.
Клиническая картина ИБС
Первое описание стенокардии предложил английский врач Уильям Геберден в 1772 году: «. боль в грудной клетке, возникающая во время ходьбы и заставляющая больного остановиться, в особенности во время ходьбы вскоре после еды. Кажется, что эта боль в случае ее продолжения или усиления способна лишить человека жизни…» Обычно симптомы болезни впервые появляются после 50 лет. В начале возникают только при физической нагрузке.
Классическими проявлениями ишемической болезни сердца являются:
Диагностика ИБС
«Золотым стандартом» в диагностике обструктивных поражений коронарных артерий сердца считается селективная коронарография. Это рентгеноконтрастное исследование применяется для того, чтобы узнать является ли существенным сужение сосуда, какие артерии и сколько их поражено, в каком месте и на каком протяжении.
Лечение ИБС
Лечение данной патологии в первую очередь направлено на восстановление нормального кровоснабжения миокарда и улучшение качества жизни больных. К сожалению, чисто терапевтические (консервативные) методы лечения не всегда эффективны. На сегодняшний день общепринятыми методами лечения ИБС с доказанной и неоспоримой эффективностью является хирургическая реваскуляризация миокарда – коронарное шунтирование (КШ) и чрескожное коронарное вмешательство (ЧКВ) или «стентирование».
Первое стентирование коронарной артерии у человека выполнили J. Puel и соавт. в марте 1986 г. в Тулузе (Франция) и практически одновременно с ними U. Sigwart и соавт. в Лозанне (Швейцария).
Сегодня в эпоху высоких технологий в области фармацевтики и медицинской инженерии современные внутрикоронарные стенты позволяют достичь хороших результатов как в раннем, так и в отдаленном периодах после ЧКВ.
Данная операция выполняется под местной анестезией. В области запястья или бедра проводится пункция артерии (лучевой или бедренной), устанавливается интродьюсер (катетер), через него по проводнику под контролем ангиографической установки заводится проводниковый катетер.
Катетер устанавливается в левую или правую коронарную артерию, далее производится серия снимков. Через установленный катетер проводится микропроводник в артерию через пораженный участок. По микропроводнику к пораженному участку заводится и устанавливается коронарный стент.
На сегодняшний день спектр чрескожных коронарных вмешательств значительно расширился от лечения простых локальных сужений до многососудистой реваскуляризации миокарда (в т.ч. ствола левой коронарной артерии) и реканализации хронически окклюзий (полностью закрытых сосудов) коронарных артерий. Сегодня в клиническую практику внедрены стенты со специальным биорассасывающимся покрытием, позвовляющим снизить частоту рестеноза (зарастания) и тромбоза стента, тем самым минимизируя риск повторных инфарктов у пациента после стентирования. Также в широко введены методы внутрисосудистой визуализации, позволяющие получить изображения коронарных артерий в режиме реального времени у пациента во время операции, сопоставимые с данными, полученными при использовании светового микроскопа. Все вышесказанное позволяет получить внутрипросветное изображение коронарных артерий в режиме реального времени. Это позволяет хирургу получить «ювелирный» результат при установке стента в коронарные сосуды.
Интраоперационная шунторафия
В ФГБУ НМИЦ ССХ им. А.Н. Бакулева в рутинную практическую деятельность введена интраоперационная шунтография. Интраоперационная шунтография представляет с собой ангиографическое исследована на завершающем этапе операции аорто-коронарного шунтирования. С помощью анигографии проверяется проходимость всех наложенных шунтов прямо в кардиохирургической операционной. В случае выявления поражения или нарушения функционирования шунта, оперирующий хирург получает возможность устранить её непосредственно в операционной, тем самым достигается «идеальный» результат большой кардиохирургической операции.
ФГБУ НМИЦ ССХ им. А. Н. Бакулева МЗ РФ является единственным центром в Российской Федерации и одним из не многих центров мира, где интраоперационная шунтография выполняется одновременно с коронарным шунтированием.
Врожденные пороки сердца (ВПС)
Вторая половина ХХ века ознаменовалась головокружительными успехами фактически во всех аспектах детской сердечно-сосудистой хирургии.
В настоящее время с помощью рентгенэндоваскулярных методов лечения можно устранить такие врожденные пороки сердца как дефект межпредсердной перегородки (ДМПП), открытый артериальный проток (ОАП) или Боталлов проток, открытое овальное окно ( ООО), дефект межжелудочковой перегородки (ДМЖП), коарктация аорты. За последнее десятилетие данные вмешательства стали «стандартной» процедурой практически с нулевой летальностью. Рентгенэдоваскулярные методы лечения являются методом выбора при таких критических состояниях новорожденных, как критический клапанный стеноз аорты и легочной артерии. Выполнение баллонной атриосептостомии, предложенной в 1966 году Рашкиндом и Миллером, у новорожденных со сложными ВПС несовместимыми с жизнью привело резкому снижению летальности среди этой тяжелой категории больных.
На сегодняшний день в ФГБУ НМИЦ ССХ им. А.Н. Бакулева МЗ РФ выполняется полный спектр эндоваскулярных вмешательств при врожденных пороках сердца у пациентов всех возрастных групп, в том числе у новорожденных с критическими пороками развития сердца и сосудов. Многие операции выполнены впервые в мировой практике, а разработанные методики имеют уникальный характер. Наиболее часто встречаются открытый артериальный проток, дефект межпредсердной перегородки, коарктация аорты, клапанный стеноз аорты и легочной артерии.
Коарктации аорты
Клиника
Пациенты жалуются на головокружение, тяжесть и головную боль, повышенную утомляемость, носовые кровотечения, возможны боли в сердце, а также на слабость и боли в нижних конечностях, судороги в мышцах ног, зябкость стоп. У женщин возможны нарушения менструального цикла, бесплодие. При осмотре отмечается хорошее физическое развитие с диспропорцией мышечной системы: мышцы верхней половины туловища гипертрофированы при относительной гипотрофии мышц таза и нижних конечностей, ноги на ощупь холодные. При пальпации межреберных артерий отмечается их повышенная пульсация.
Решающее значение в диагностике коарктации аорты имеет определение характера пульса на руках и ногах. На бедренных артериях отсутствует или резко ослаблена пульсация и при этом напряженный пульс на верхних конечностях. Систолическое артериальное давление на руках у больных с изолированной резко выраженной коарктацией аорты достигает высоких цифр до 190-200/90-100 мм рт.ст.
Диагностика
Диагноз предполагают по данным клинического обследования (в том числе измерения артериального давления на всех 4 конечностях), подтверждают рентгенографией грудной клетки и ЭКГ и устанавливают на основании результатов двухмерной эхокардиографии с цветным потоком и допплеровского исследования. У старших пациентов – с помощью КТ- или МР-ангиографии.
Наиболее информативным методом выявления коарктации аорты является двухмерная эхокардиография (ЭхоКГ).
Эндоваскулярное лечение В нашей стране первую ТЛБАП коарктации аорты произвели Ю.С. Петросян и соавт. в 1985 году в Институте сердечно-сосудистой хирургии АМН СССР. Операция выполняется под седацией через небольшой прокол бедренной артерии. Через прокол проводится катетер и баллон к месту сужения аорты. Далее выполняется расширение суженного участка аорты баллоном соответствующего размера с восстановлением просвета и кровотока по аорте. ФГБУ «НМИЦ ССХ им. А.Н. Бакулева» обладает большим опытом лечения коарктации аорты.
Ангиограмма пациента с коарктацией аорты, выполненной артериальным доступом:
а- аорторафия до баллонной ангиопластики, стрелками указана мембрана в области перешейка аорты;
Стентирование коарктации аорты у детей весом более 15кг
Стентирование коарктации/рекоарктации показано у детей весом более 15-20 кг. Необходимо помнить, что стентирование коарктации аорты выполняется специальными стентами, которые в дальнейшем, с ростом ребенка, можно дорасширить.
Рисунок. Стентирование коарктации аорты
А – при аортографии визуализировано сужение перешейка
КЛАПАННЫЙ СТЕНОЗ АОРТЫ У НОВОРОЖДЕННЫХ
Клапанный стеноз аорты — врожденный порок сердца, при котором отмечается срастание створок аортального клапана. Без хирургического вмешательства смертность среди новорожденных с врожденным клапанным стенозом аорты крайне высока – погибает почти 85-90% больных в течение первого месяца жизни.
Симптоматика
Новорожденные с тяжелым стенозом аорты становятся раздражительными, плохо едят, потеют во время кормления, у них затруднено дыхание, кожа приобретает неестественно бледную или сероватую окраску, мерзнут ладони рук и ступни ног, снижается объем мочи и учащается сердцебиение.
Лечение
Баллонная дилатация (расширение) клапана аорты является одним из методов лечения
Опыт ФГБУ «НМИЦССХ им. А.Н. Бакулева»
Большим опытом выполнения баллонной вальвулопластики в стране как у новорожденных и грудных детей, так и у детей старшего возраста обладает НМИЦ ССХ им. А. Н. Бакулева.
Рисунок. Этапы выполнения транслюминальной баллонной вальвулопластики клапанного стеноза аорты.
в – позиционирование баллона в проекции клапана аорты. Рентгенконтрастные метки баллона (стрелки) располагаются выше и ниже фиброзного кольца клапана аорты;
Дефект межпредсердной перегородки
Дефект межпредсердной перегородки (ДМПП) – врожденный порок сердца (ВПС), характеризующийся наличием сообщения (отверстия) между правым и левым предсердием, которое обуславливает существование артериовенозного сброса между ними. Риск развития ДМПП у будущего ребенка существенно выше в тех семьях, где есть родственники с ВПС. Кроме наследственной обусловленности, к возникновению ДМПП, могут приводить вирусные заболевания беременной (краснуха, ветряная оспа и др.), эндокринопатии, прием некоторых медикаментов и алкоголя во время беременности, производственные вредности, гестационные осложнения (токсикозы, угроза выкидыша и др.)
Жалобы
Одышка и сердцебиение являются наиболее частыми ранними симптомами заболевания при больших ДМПП у детей, но обычно в течение первых месяцев жизни происходят компенсация гемодинамики и регресс клинической картины. В дальнейшем у большей части детей ДМПП протекают асимптомно, пациенты жалоб не имеют. Дети нередко имеют астеническое телосложение с заметной бледностью кожных покровов.
Диагноз
ДМПП рекомендуется ставить при помощи трансторакальной эхокардиографии (ЭхоКГ) с применением режима цветного допплеровского картирования, что является основным диагностическим инструментом в постановке диагноза ДМПП, определении его размера, локализации, объема и направления шунтирования крови.
Рисунок. Различные модификации окклюдеров для закрытия дефекта межпредсердной перегородки.
Открытый артериальный проток
Открытый артериальный проток (ОАП) – сосуд, через который после рождения сохраняется патологическое сообщение между аортой и лёгочной артерией (ЛА). Комментарии: в норме ОАП обязательно присутствует у плода, но закрывается вскоре после рождения, превращаясь в артериальную связку.
Факторами риска открытого артериального протока являются преждевременные роды и недоношенность, семейный анамнез, наличие других ВПС, инфекционные и соматические заболевания беременной.
ОАП обычно встречается у недоношенных детей и крайне редко у детей, рожденных в срок.
Жалобы больных при ОАП неспецифичны. Клинические проявления зависят от величины протока и стадии гемодинамических нарушений. Течение порока варьируется от бессимптомного до крайне тяжелого. При больших размерах протока, последний проявляет себя уже с первых недель жизни признаками сердечной недостаточности, отставанием в физическом развитии. У детей раннего возраста при крике (либо натуживании) может появиться цианоз, который отчетливее выражен на нижней половине туловища, особенно на нижних конечностях. Характерно, что цианоз исчезает после прекращения нагрузки.
Диагностика
Основным методом диагностики является ультразвуковое исследование и аускультация. Аускультация выявляет характерный для порока «машинный» шум во втором-третьем межреберье слева от грудины, иррадиирующий в межлопаточное пространство и сосуды шеи.
Лечение
Рисунок. Окклюдер для закрытия открытого артериального протока.
Открытое овальное окно
Открытое овальное окно (ООО) представляет собой короткий межпредсердный канал (средняя длина 5 мм), расположенный точно на оси кровотока, поступающего из нижней полой вены. У 25-30% отсутствует полная анатомическая окклюзия, и овальное окно остаётся открытым или, точнее говоря, открываемым. Это называется ООО и, как правило, не считается отклонением, а скорее вариантом нормы. В большинстве случаев ООО остаётся бессимптомным и не проявляет себя. Наиболее очевидными проявлениями ООО являются парадоксальные артериальные эмболии, самыми серьёзными из которых являются вызванные ими инсульты.
Показания для закрытия ООО:
Мигрень (с аурой), апноэ во сне, инсульт, занятия дайвингом, высокогорный отёк лёгких ООО закрывается с помощью специальных окклюдеров. Операция проходит под местным обезболиванием, доступом через бедренную вену. По установленному катетеру проводится окклюдер, который закрывает ООО с помощью двух дисков («сэндвич»).
Рисунок. Различные устройства для закрытия открытого овального окна
Сосудистая патология
Эндоваскулярные методы лечения сосудов и вен является одной из самых интересных и быстро развивающихся специальностей медицины с неуклонным ростом количества операций. Эндоваскулярные методы лечения применяются при поражении всех магистральных сосудов и вен (сонны, почечных, подключичных артерий, сосудов нижних конечностей).
Сосудистая патология
Рентгенэндоваскулярные методы диагностики и лечения занимают лидирующие позиции при лечении сосудистой патологии, и их доля с каждым годом неуклонно растет. Наиболее активно данные методы используются при патологии сонных, брахиоцефальных, почечных артерий, сосудов нижних конечностей.
Стентирование внутренней сонной артерии
Согласно данным американской кардиологической ассоциации (AHA/ASA) ежегодно в США регистрируется приблизительно 6,5 миллионов случаев инсультов. Около 20% всех ишемических инсультов возникает вследствие атеросклеротического стеноза сонных артерий, обычно расположенных в области их деления на наружную и внутреннюю артерии. Атеросклероз ВСА является одной из основных патологий ВСА, которая представляет угрозу развития инсульта головного мозга вследствие закупорки сосудов головного мозга, с последующей инвалидизацией или приводящая к летальному исходу.
При нарушении проходимости возникают следующие проявления:

