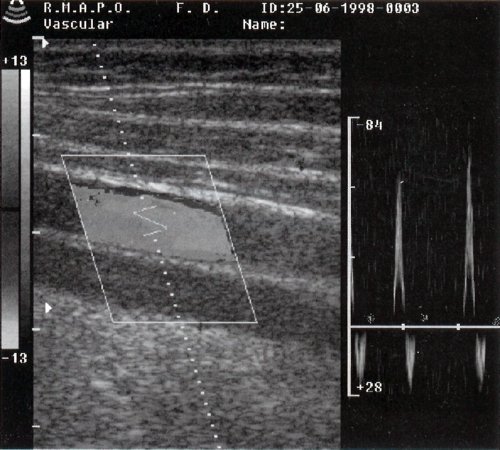
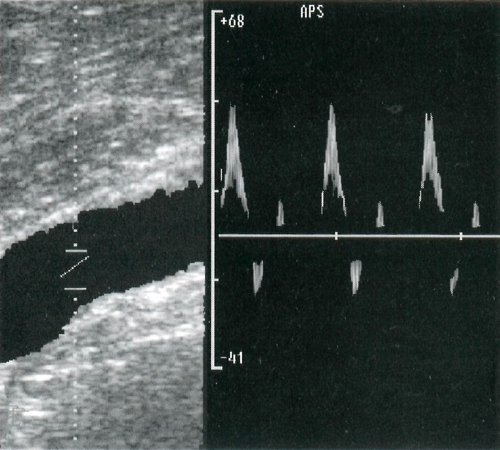
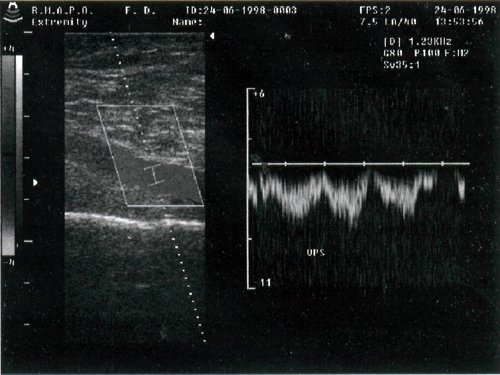
Артерии атс что это
Атеросклероз сосудов нижних конечностей
В последнее десятилетие при лечении атеросклеротического поражения артерий нижних конечностей широкое распространение получили эндоваскулярные методики – баллонная ангиопластика и стентирование (эндопротезирование). Рекомендации наиболее известных Европейских, Американских и Российских обществ ангиологов и сосудистых хирургов (TASC, ACC/AHA, РОАСХ, CIRSE) рассматривают их в качестве метода выбора при сегментарных стенозах и окклюзиях артериального русла таза и нижних конечностей, вне зависимости от локализации поражения.


Рис. 1. Этапы эндоваскулярного стентирования при атеросклеротическом поражении поверхностной бедренной артерии (ПБА): а) окклюзия ПБА, б) реканализация окклюзии артерии с помощью проводника, в) имплантация внутрисосудистого стента в пораженный сосуд, г) после вмешательства — проходимость артерии полностью восстановлена.
Рис. 2. Эндоваскулярное стентирование при атеросклеротическом поражении артерий таза: а) стеноз общей подвздошной артерии (стрелка), тотальная окклюзия наружной подвздошной артерии (двойная стрелка), б) после вмешательства — проходимость артерий таза полностью восстановлена (стрелки).
Большинство специалистов из наиболее развитых стран рекомендуют в экстренных ситуациях, когда заболевание грозит ампутацией конечности, в первую очередь выполнять эндоваскулярные вмешательства при любых протяженности и характере поражения, надеясь на сохранение проходимости артерий в сроки 12 – 24 мес. послеоперационного наблюдения. Основой этого является быстрое устранение клинической симптоматики, а также тот факт, что эндоваскулярные вмешательства сохраняют возможность повторных чрескожных интервенций или традиционных сосудистых операций.
Несмотря на высокую эффективность эндоваскулярных способов лечения атеросклеротического поражения артерий таза и нижних конечностей, накопленный многолетний мировой опыт позволил установить, что в некоторых клинических ситуациях рентгенохирургические вмешательства имеют и определенные ограничения.
По данным наиболее современного конгресса Charing Cross (England, London, май 2013), классическое эндоваскулярное стентирование артерий на бедре и в подколенной зоне при постоянном движении приводит к отдаленным осложнениям в 10-30% случаев, сопровождаясь переломами металлической конструкции стента или рестенозу внутри него. В связи с этим 81% участников указанного конгресса проголосовали против имплантации традиционных внутрисосудистых стентов в зону артерий нижних конечностей.
Учитывая рекомендации ведущих специалистов в эндоваскулярном лечении атеросклеротического поражения артерий нижних конечностей, команда профессора С.А.Капранова в своей ежедневной практике использует лишь самые современные инструменты для восстановления проходимости сосудов, применение которых обеспечивает сохранение собственных тканей организма пациента, не требует в большинстве случаев имплантации внутрисосудистых протезов и приводит к положительному клиническому результату у 93% пациентов. В подавляющем большинстве случаев мы стараемся добиться не «косметического» результата операции, сопровождающегося «красивыми» эндоваскулярными картинками после имплантации внутрисосудистых стентов, которые, как правило, предоставляются больным в большинстве лечебных учреждений, а восстановления проходимости собственных сосудов пациентов.
. ИННОВАЦИЯ — для лечения атеросклеротического поражения артерий таза и нижних конечностей наша команда, в первую очередь, применяет самые современные эндоваскулярные устройства, предназначенные для устранения основной причины заболевания – атеросклеротических бляшек и тромботических масс. К ним относятся системы AngioJet (USA), TurboHawk (USA) для атерэктомии и Ocelot (USA) для восстановления проходимости протяженных окклюзий сосудов, получившие международное признание на международных конгрессах по эндоваскулярной хирургии 2010-2013 г.г.
Рис. 3. Эндоваскулярная тромбэктомия из подвздошных артерий системой AngioJet : а) тромбоз наружной подвздошной артерии (стрелки), б) после вмешательства — проходимость артерии полностью восстановлена (стрелки) — ИМПЛАНТАЦИЯ СТЕНТА НЕ НУЖНА!
Рис. 4. Принцип эндоваскулярного удаления бляшек из сосудов: а) увеличенное изображение карбонового ножа внутри катетера, б) катетер проводят через зону поражения артерии, в) при продвижении катетер срезает атеросклеротические бляшки, г) срезанные атероматозные массы попадают в конус-накопитель катетера.

Рис. 5. Эндоваскулярная атерэктомия из артерий нижних конечностей: а) окклюзия поверхностной бедренной артерии, б) катетер-атерэктом срезает бляшки внутри сосуда, в) после вмешательства проходимость сосуда полностью восстановлена — ИМПЛАНТАЦИЯ СТЕНТА НЕ НУЖНА!, г-д) срезанные атероматозные массы внутри катетера и после их извлечения
. ИННОВАЦИЯ — даже при тех критических ситуациях, когда в процессе эндоваскулярного лечения вынуждено требуется дилатация или имплантация внутрисосудистых стентов, команда профессора С.А.Капранова применяет только самые современные материалы – баллонные катетеры с лекарственным покрытием, которые увеличивают эффективность лечения в отдаленном периоде на 32-56%, и эндоваскулярные протезы, имеющие гарантию от поломки на 5 лет.
Окклюзия артерий нижних конечностей
О заболевании
Облитерирующий атеросклероз артерий нижних конечностей – заболевание, характеризующееся непрерывно прогрессирующим атеросклеротическим поражением артерий нижних конечностей, приводящее к сужению их просвета и как следствие к нарушению кровоснабжения конечности. На фоне блокирования артериального русла может произойти некроз (отмирание) тканей, кровоснабжаемых пораженной артерией. Атеросклеротическое поражение артерий без правильного лечения заканчивается гангреной и ампутацией пораженной конечности.
Факторы риска атеросклеротического поражения сосудов нижних конечностей:
Симптомы
Интенсивность проявлений атеросклеротического поражения артерий нижних конечностей зависит от скорости развития патологии. При постепенной закупорке сосудов формируется коллатеральное (окольное) кровоснабжение, которое частично компенсирует возникшее нарушение притока крови к ноге. Клинические проявления возникают при сужении просвета артерии на 70% и более. Главным симптомом является перемежающаяся хромота, характеризующаяся быстрой утомляемостью, болью (часто распирающего характера) или ощущением тяжести в мышцах нижних конечностей при ходьбе на определенное расстояние. Больному требуется остановиться и подождать какое-то время, чтобы боль стихла. По мере все большей закупорки сосуда дистанция безболевой ходьбы уменьшается и в конечном итоге боль в ноге может появляться практически с первыми шагами или даже в покое. Прочими симптомами заболевания являются бледность и сухость кожи, похолодание кожи ног, обеднение волосяного покрова, гипотрофия мышц ноги (уменьшение её в объёме). Следующей стадией необратимо прогрессирующей закупорки артерий нижних конечностей являются трофические язвы и гангрена.
Внезапная закупорка артерии становится причиной появления тяжелой симптоматики. Признаками окклюзии артерий нижних конечностей являются:
Диагностика
Подозрения на атеросклеротическое поражение сосудов ног возникают у врача после объективного обследования пациента с характерными жалобами. Ангиохирург оценивает цвет и чувствительность кожи нижних конечностей, наличие пульса выше и ниже болезненного места, скорость кровообращения в предполагаемом месте окклюзии.
Уточнить диагноз и выявить локализацию позволяет инструментальная диагностика:
Допплеросонография периферических сосудов. Часть I (опыт применения УЗИ сканеров фирмы «Медисон» в скрининговых исследованиях)
Введение
В современной функциональной диагностике для исследования сосудов все шире применяются ультразвуковые методики. Это связано с ее относительно низкой стоимостью, простотой, неинвазивностью и безопасностью исследования для больного при достаточно высокой информативности по сравнению с традиционными рентген-ангиографическими методиками. Последние модели ультразвуковых сканеров фирмы MEDISON позволяют провести высококачественное обследование сосудов, с успехом диагностировать уровень и протяженность окклюзирующих поражений, выявлять аневризмы, деформации, гипо- и аплазии, шунты, клапанную недостаточность вен и другую патологию сосудов.
Для проведения сосудистых исследований необходим УЗ-сканер, работающий в дуплексном и триплексном режимах, набор датчиков (таблица 1) и пакет программ для сосудистых исследований.
Исследования, приведенные в данном материале, проведены на ультразвуковом сканере SA-8800 «Digital GAIA» (фирма «Medison» Ю. Корея) во время скрининга среди пациентов, направленных на УЗ-обследование других органов.
Технология УЗИ сосудов
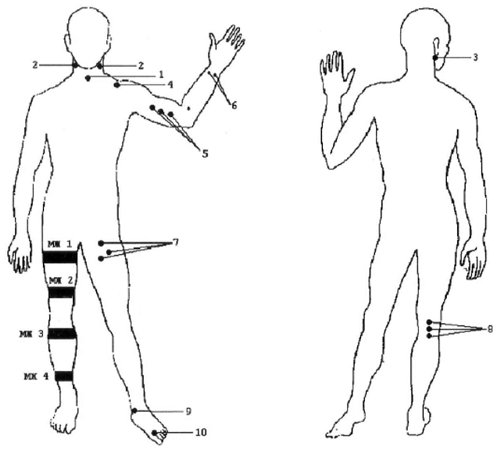
Датчик устанавливают в типичной области прохождения исследуемого сосуда (рис. 1).
Рис. 1. Стандартные доступы при допплеросонографии периферических сосудов. Уровни наложения компрессионных манжет при измерении регионального САД.
Для уточнения топографии сосудов проводят сканирование в плоскости, перпендикулярной анатомическому ходу сосуда. При поперечном сканировании определяют взаиморасположение сосудов, их диаметр, толщину и плотность стенок, состояние периваскулярных тканей. Воспользовавшись функцией и обведя внутренний контур сосуда, получают площадь его эффективного поперечного сечения. Далее производят поперечное сканирование вдоль исследуемого сегмента сосуда для поиска участков стенозирования. При выявлении стенозов используют программу для получения расчетного показателя стеноза. Затем проводят продольное сканирование сосуда, оценивая его ход, диаметр, внутренний контур и плотность стенок, их эластичность, активность пульсации (с использованием М-режима), состояние просвета сосуда. Измеряют толщину комплекса интима-медиа (по дальней стенке). Проводят допплеровское исследование в нескольких участках, перемещая датчик вдоль плоскости сканирования и осматривая возможно больший участок сосуда.
Оптимальной является следующая схема допплеровского исследования сосудов:
Расчет скоростных характеристик потоков в режиме импульсной допплерографии возможен при скорости потока не более 1-1,5 м/сек (Nyquist limit). Для получения более точного представления о распределении скоростей необходимо установить контрольный объем не менее 2/3 просвета исследуемого сосуда. Используются программы при исследовании сосудов конечностей и при исследовании сосудов шеи. Работая в программе, отмечают название соответствующего сосуда, фиксируют значения максимальной систолической и минимальной диастолической скоростей, после чего производят обводку одного комплекса. После проведения всех этих измерений можно получить отчет, включающий значения V max, V min, V mean, PI, RI для всех обследованных сосудов.
Количественные допплеросонографические параметры артериального кровотока
PI, RI важно использовать вместе, т.к. они отражают разные свойства кровотока в артерии. Использование лишь одного из них без учета другого может быть причиной диагностических ошибок.
Качественная оценка допплеровского спектра
Выделяют ламинарный, турбулентный и смешанный типы потока.
Турбулентный тип кровотока характерен для мест стеноза или неполных окклюзий сосуда и характеризуется отсутствием «спектрального окна» на допплерограмме. При ЦДК выявляется мозаичность окрашивания, в связи с движением частиц в разных направлениях.
Смешанный тип кровотока может в норме определяться в местах физиологических сужений сосуда, бифуркациях артерий. Характеризуется наличием небольших зон турбулентности при ламинарном потоке. При ЦДК выявляется точечная мозаичность потока в области бифуркации или сужения.
В периферических артериях конечностей выделяют также следующие типы кровотока на основании анализа огибающей кривой допплеровского спектра.
Коллатеральный тип кровотока также регистрируется ниже места окклюзии. Он проявляется близкой к монофазной кривой со значительным изменением систолического и отсутствием ретроградного и второго антеградного пиков (рис. 2в).
Рис. 3. Отличие огибающих допплерограмм НСА (а) и ВСА (б).
Рис. 4. Варианты магистрального типа кровотока в артерии. Продольное сканирование. ЦДК. Допплерография в импульсном режиме.
Исследование сосудов шеи
Датчик устанавливают поочередно на каждой стороне шеи в области грудино-ключично-сосцевидной мышцы в проекции общей сонной артерии. При этом визуализируются общие сонные артерии, их бифуркации, внутренние яремные вены. Оценивают контур артерий, их внутренний просвет, измеряют и сравнивают диаметр с обеих сторон на одном уровне. Чтобы отличить внутреннюю сонную артерию (ВСА) от наружной (НСА), используют следующие признаки:
При исследовании позвоночных артерий датчик ставят под углом 90° к горизонтальной оси, либо непосредственно над поперечными отростками в горизонтальной плоскости.
По программе Carotid рассчитывают Vmax (Vpeak), Vmin (Ved), Vmean (TAV), PI, RI. Сравнивают показатели, полученные с противоположных сторон.
Исследование сосудов верхних конечностей
Исследование вен нижних конечностей. Проводится одновременно с исследованием одноименных артерий либо как самостоятельное исследование.
Исследование бедренной вены проводится в положении больного на спине с несколько разведенными и ротированными кнаружи ногами. Датчик устанавливается в области паховой складки параллельно ей. Получают поперечный срез бедренного пучка, находят бедренную вену, которая располагается медиальнее одноименной артерии. Оценивают контур стенок вены, просвет ее, записывают допплерограмму. Развернув датчик, получают продольный срез вены. Проводят сканирование вдоль вены, оценивают контур стенок, просвет сосуда, наличие клапанов. Записывают допплерограмму. Оценивают форму кривой, ее синхронизацию с дыханием. Проводят дыхательную пробу: глубокий вдох, на задержке дыхания с натуживанием в течение 5 секунд. Определяют функцию клапанного аппарата: наличие расширения вены во время выполнения пробы ниже уровня клапана и ретроградной волны. При выявлении ретроградной волны измеряют ее продолжительность и максимальную скорость. Проводят исследование глубокой вены бедра по аналогичной методике, установив при допплерографии контрольный объем за клапан вены.
Исследование подколенных вен проводится в положении больного на животе. Для усиления самостоятельного кровотока по вене и облегчения получения допплерограммы пациенту предлагают опереться выпрямленными большими пальцами стоп в кушетку. Датчик устанавливают в области подколенной ямки. Проводят поперечное сканирование для определения топографических взаимоотношений сосудов. Записывают допплерограмму и оценивают форму кривой. Если кровоток в вене слабый, проводят компрессию голени, при этом выявляется усиление кровотока по вене. При продольном сканировании сосуда обращают внимание на контур стенок, просвет сосуда, наличие клапанов (обычно можно выявить 1-2 клапана) (рис. 5).
Рис. 5. Исследование кровотока в вене с использованием ЦДК и допплерографии в импульсном режиме.
Проводят пробу с проксимальной компрессией для выявления ретроградной волны. После получения устойчивого спектра сдавливают нижнюю треть бедра на 5 секунд для выявления ретроградного тока. Исследование подкожных вен проводится высокочастотным (7,5-10,0 МГц) датчиком по вышеописанной схеме, предварительно установив датчик в проекции этих вен. Важно проводить сканирование через «гелевую подушку», удерживая датчик над кожей, так как даже небольшого давления на эти вены достаточно для того, чтобы редуцировать в них кровоток.
УЗИ артерий нижних конечностей: анатомия и базовый подход
Автор: Ji Young Hwang
Вступление
Методы визуализации для оценки заболеваний периферических артерий нижних конечностей включают компьютерную томографию (КТ), обычную ангиографию и допплерографию (УЗИ). Допплерография может легко идентифицировать артерии, путем обнаружения круглых объекты с регулярной пульсацией, и может использоваться для обнаружения стенозированных или закупоренных сегментов.
Импульсно-волновая допплерография может показать точную скорость потока каждого артериального сегмента и определить степень тяжести стеноза на основе анализа спектральной формы импульса допплеровской волны.
Поэтому знание ультразвуковой анатомии артерий нижних конечностей и соответствующих анатомических ориентиров необходимо для проведения допплерографии. В этой статье мы рассмотрим основные методы сканирования цветного и импульсного допплеровского УЗИ артерий нижних конечностей и спектральный анализ нормальных и стенотических артерий.
Анатомия артерий нижних конечностей
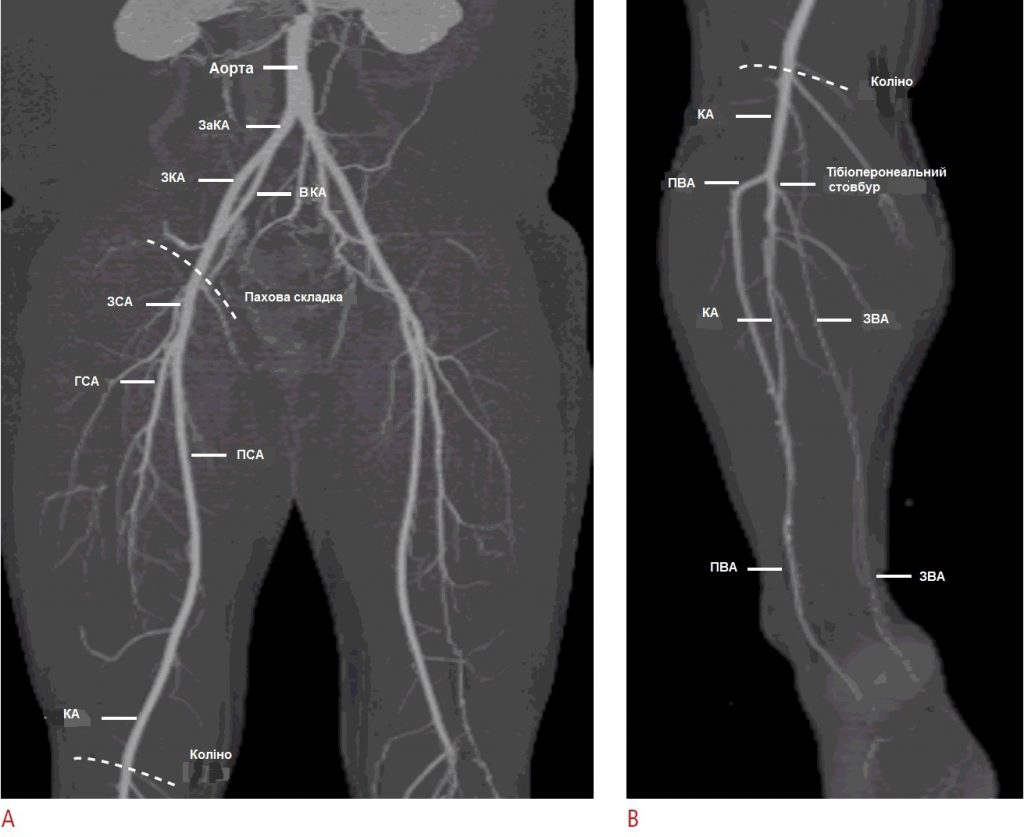
Каждая артерия нижней конечности видна с сопутствующей веной, простирающейся от подвздошной артерии до подколенной артерии. Передняя большеберцовая артерия, задняя большеберцовая артерия и малоберцовая артерия видны с двумя одноименными венами. Общая анатомия артерий нижних конечностей показана на КТ-ангиографии на рис. 1.
Общая подвздошная артерия расщепляется на внутреннюю подвздошную артерию и наружную подвздошную артерию в полости таза. Наружная подвздошная артерия непрерывна с общей бедренной артерией (рис. 1А).
Паховая связка является ориентиром для соединения наружной подвздошной артерии и общей бедренной артерии. Паховая связка расположена более проксимально, чем паховая складка.
Общая бедренная артерия представляет собой короткий сегмент, обычно длиной около 4 см, и бифуркирует в поверхностную бедренную артерию медиально и в глубокую бедренную артерию латерально. Поверхностная бедренная артерия спускается без заметного разветвления между группами мышц квадратруса и аддуктора в переднемедиальной области бедра.
Ниже колена передняя большеберцовая артерия проходит от сзади к переду, а затем опускается вдоль межкостной мембраны позади передней большеберцовой мышцы и мышц-разгибателей в переднелатеральной части.
В области голеностопного сустава и стопы передняя большеберцовая артерия продолжается в дорсальную артерию стопы. Далее она образует дугообразную артерию у основания плюсны и дает начало дорсальной плюсневой артерии. Задняя большеберцовая артерия проходит позади медиальной лодыжки большеберцовой кости и раздваивается, образуя медиальные и латеральные подошвенные артерии. Глубокая подошвенная арка из медиальной и боковой подошвенных артерий дает начало подошвенным плюсневым и фаланговым артериям стопы.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Ультразвуковые характеристики артерий нижних конечностей
Артерии могут быть дифференцированы от вен на УЗИ по нескольким характеристикам:
Допплерография УЗИ нижней конечности начинается в складке паховой области путем помещения датчика на общую бедренную артерию в поперечной плоскости с пациентом в положении лежа на спине (Рис. 2).
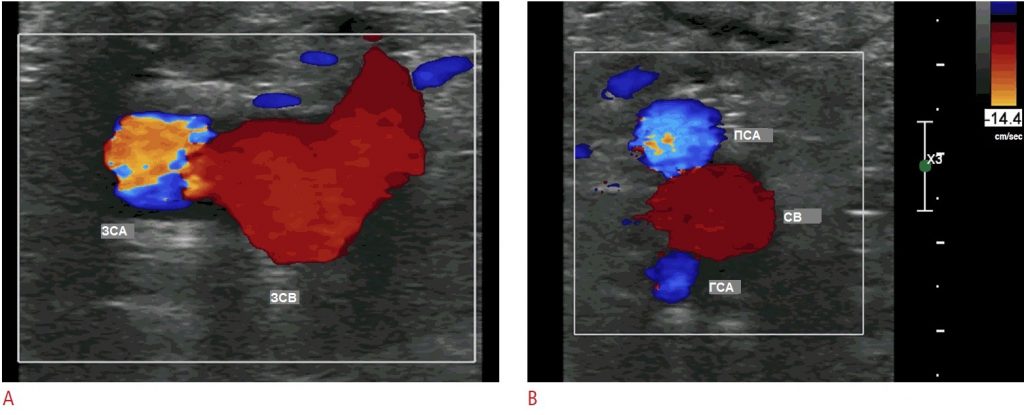
Общая бедренная артерия видна латерально по отношению к бедренной вене, которая дренируется из верхней подкожной вены переднемедиально в паховой области (Рис. 3A). Чуть ниже паховой складки, наряду с бедренной веной, присутствуют поверхностная бедренная артерия и глубокая бедренная артерия, на поперечном сканировании напоминающая форму лица Микки Мауса (Рис. 3В).
Общая бедренная артерия, раздвоенная поверхностная бедренная артерия и глубокая бедренная артерия видны в конфигурации с Y-подобной формой при продольном сканировании (Рис. 2).
От проксимального до дистального отдела бедра сканирование выполняется путем перемещения датчика дистально по поверхностной бедренной артерии глубоко в мышцу сарториуса. Поверхностная бедренная артерия идет вместе с бедренной веной (Рис. 2).
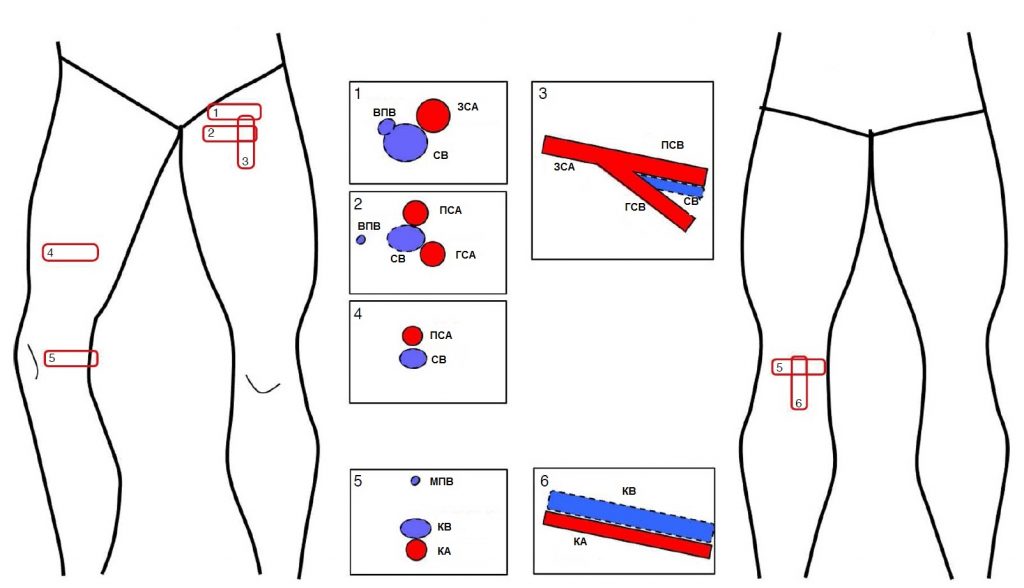
Рисунок 2: Красные прямоугольники являются необходимыми местами сканирования бедренных и подколенной артерии. Числа в полях представляют общие этапы сканирования. Схема в рамке демонстрирует типичные для УЗИ особенности артерий и вен на каждом участке сканирования. БПВ – большая подкожная вена; БВ – бедренная вена; ОБА – общая бедренная артерия; ПБА – поверхностная бедренная артерия;ГБА – глубокая бедренная артерия; МПВ – малая подкожная вена; КВ – подколенная вена; КА – подколенная артерия.
Рисунок 3: Нормальная цветная допплерография бедренных артерий в паховой области. A . Общая бедренная артерия ОБА латеральнее бедренной вены БВ при поперечном сканировании паховой складки. Обратите внимание, что размер цветовой рамки настолько мал, насколько это возможно. B . Поверхностная бедренная артерия ПБА и глубокая бедренная артерия ГБА имеют форму, подобную ушам Микки Мауса, БВ формирует лицо Микки Мауса.
Подколенная артерия оценивается по уровню сгиба коленного сустава в поперечной плоскости, а затем прослеживается проксимально до канала аддуктора на надмыщелковом уровне бедренной кости (Рис. 2).
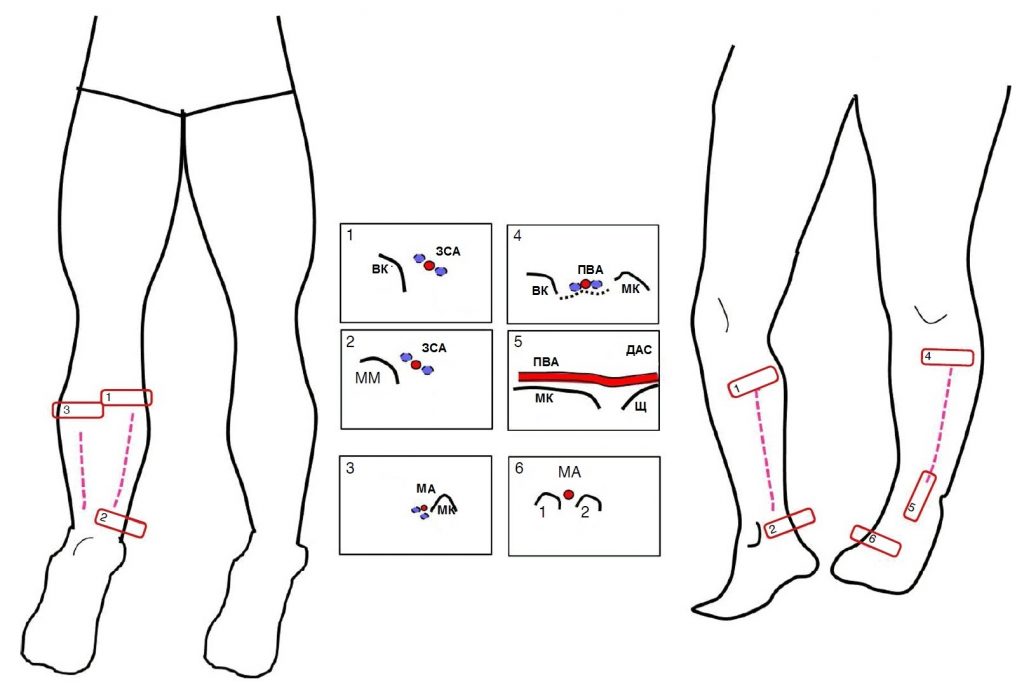
Подколенная артерия видна в центральной части подколенной ямки между медиальной и латеральной головками икроножных мышц. Оценка задней большеберцовой артерии может быть начата с ее истоков в большеберцовом стволе, если сканировать дистально, или за медиальной лодыжкой, если сканировать проксимально (Рис. 4). Малоберцовая артерия сканируется вдоль боковой стороны задней части голени и визуализируется вдоль малоберцовой кости (Рис. 4).
Рисунок 4: Задняя большеберцовая артерия ЗБА видна вдоль большеберцовой кости БК на медиальной стороне задней икры (вставка 1) и позади медиального мыщелка (MM) голеностопного сустава (вставка 2). Малоберцовая артерия МА изображена вдоль малоберцовой кости МК на боковой стороне задней части голени в положении лежа (вставка 3). Передняя большеберцовая артерия ПБА выявляется через межкостную мембрану (черная пунктирная линия) между большеберцовой костью БК и малоберцовой костью МК на переднелатеральной стороне голени (вставка 4). На уровне голеностопного сустава ПБА видна спереди к большеберцовой кости БК и лодыжке Л (вставка 5) и продолжается до дорсальной артерии стопы ДАС дистальнее лодыжки и малоберцовой артерии MA между плюсневыми костями.(вставка 6).
Оценка передней большеберцовой артерии может быть начата с передней части голеностопного сустава до шейки таранной кости и продолжаться проксимально. Или начинаться с проксимального переднелатерального отдела ноги между большеберцовой и малоберцовой костью и продолжаться дистально (Рис. 4).
Датчик ведется от передней лодыжки до дорсальной части стопы для оценки дорсальной артерии стопы, продолжаясь до первой дорсальной плюсневой артерии между первой и второй плюсневой костью (Рис. 4).
Техника проведения
Обычно для исследования используется линейный датчик с переменной частотой ультразвука 9-15 МГц, но для оценки подвздошных артерий в полости малого таза можно выбрать конвексный датчик с более низкой частотой. Датчик размещается над артерией для поперечного сканирования, а затем поворачивается на 90 ° для продольного сканирования. Артерию следует сканировать в продольной плоскости как можно дольше. Оператор должен аккуратно вращать или перемещать датчик, чтобы поддерживать визуализацию артерии.
Обследование обычно проводится, когда пациент находится в положении лежа на спине. Бедро пациента, как правило, отводится и поворачивается наружу, а колено сгибается, как лягушачьи лапки, чтобы легко приблизиться к подколенной артерии в подколенной ямке и задней большеберцовой артерии в средней части голени. Передняя большеберцовая артерия и дорсальная артерия стопы сканируются в положении лежа (рис. 4).
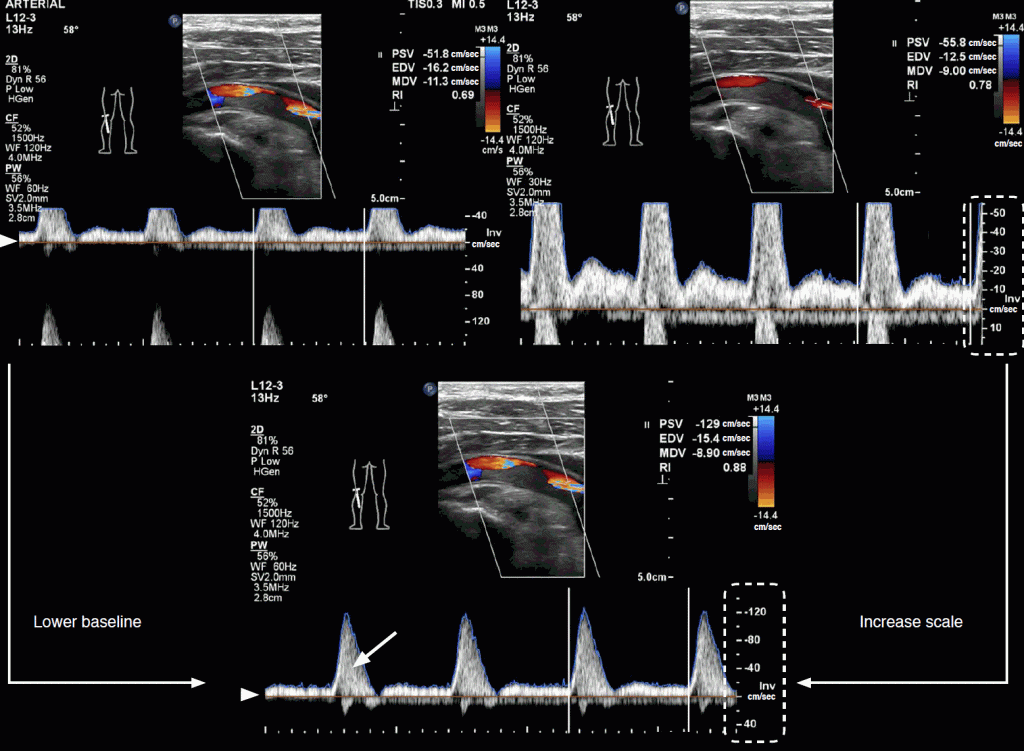
Настройка режима допплера. Поле цвета представляет собой квадратную область в сонограмме градаций серого, в которой отображается вся информация о цветном доплере (Рис. 3). Размер и расположение блока регулируются, а разрешение и качество изображения зависят от размера и глубины блока. Во время продольного сканирования поле цвета следует наклонить с помощью кнопки «Управление» в соответствии с артериальной осью (Рис. 5). Усиление цвета должно быть максимально высоким без отображения фонового цветового шума.
Скорость цвета – это диапазон скоростей допплера, которые изображены в цвете. Если значение шкалы скорости (кнопка «шкала») ниже, чем скорость потока артерии, будут присутствовать артефакты сглаживания. Оператор может обнаружить цветовой поток в просвете артерии, увеличив коэффициент усиления или уменьшив масштаб. Артефакты цветового допплера вне артерии должны быть удалены путем уменьшения усиления.
Однородный цвет артериального кровотока можно получить, увеличив масштаб. Поток в сторону датчика обычно отображается красным на цветных доплеровских сонограммах, когда красный цвет появляется над базовой линией на цветной полосе. Фильтр устраняет низкочастотный шум, который может возникнуть в результате движения стенки сосуда ниже порогового значения, определенного оператором. Настройки фильтра обычно устанавливаются врачом (Рис. 6).
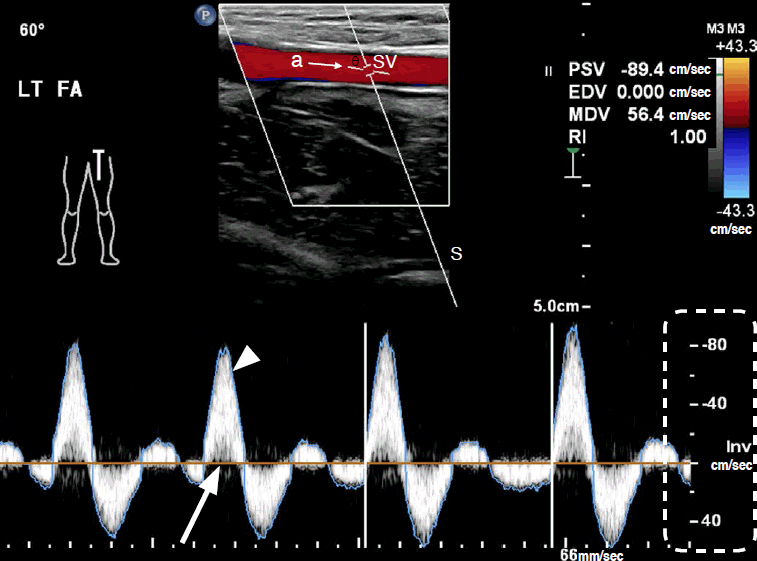
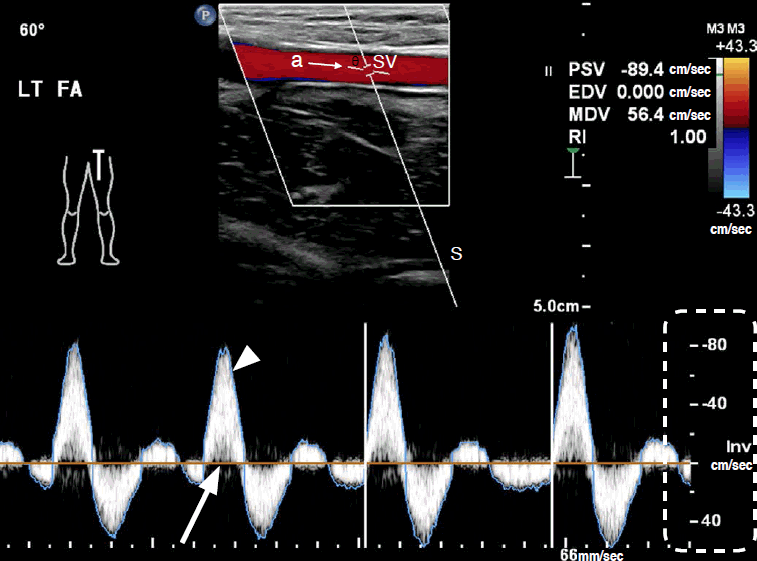
Рисунок 5: Сверху: на цветном изображении ультразвуковой доплеровской сонограммы цветовая шкала наклоняется так, чтобы быть параллельной артериальной оси с помощью клавиши «Управление». Угол допплера (θ) в этом случае составляет 60 ° и образован линией допплера (S) и осью артериального потока (а). SV, объем выборки; PSV – пиковая систолическая скорость; EDV – конечная диастолическая скорость; MDV, минимальная диастолическая скорость; RI, индекс удельного сопротивления. Внизу: на доплеровском спектре время (секунды) представлено на оси х. Скорость кровотока (см / с) показана на оси у (пунктирная линия). Направление допплера относительно датчика показано относительно базовой линии спектра (стрелка). «High-Q» – синий контур доплеровского спектра (стрелка).
Рисунок 6: Артефакт наложения на доплеровском спектре можно отрегулировать, опустив базовую линию (стрелка) и увеличив масштаб. Обратите внимание на расширение спектра (стрелка) в доплеровском спектре из-за стеноза артерии. Параметры для цветового доплера (CF) и импульсного (PW) допплера: пиковая систолическая скорость (PSV) 129 см / с, конечная диастолическая скорость (EDV) 15,4 см / с, минимальная диастолическая скорость (MDV) 8,9 см / с, индекс удельного сопротивления (RI) 0,88 и фильтр (WF) 120 Гц в CF и 60 Гц в PW. SV.
Важно понимать значение параметров импульсно-волнового доплеровского УЗИ и как их регулировать. Курсор объема образца состоит из параллельных линий по обе стороны от линии артериальной оси. Курсор образца должен быть помещен в просвет артерии, а диапазон размера обычно составляет от одной трети до половины диаметра просвета. Угол допплера образован линией доплера и осью артериального кровотока и должен составлять от 45 ° до 60 ° для оптимальной точности.
Доплеровский спектр представляет собой график, показывающий смесь частот за короткий период времени. Допплеровская частота определяется как разница между принятой и переданной частотами, во время движения клеток крови. Ключевыми элементами доплеровского спектра являются шкалы времени и скорости. На допплеровском спектре время (секунды) представлено на оси x, а шкала скорости (см / сек) показана на оси y (Рис. 5). Направление допплера относительно датчика показано относительно базовой линии спектра. Поток в сторону датчика представлен положительной скоростью выше базовой линии (рис. 5). «High- Q» или огибающая пиковой скорости – это синий контур, окружающий доплеровский спектр. На основании этой оболочки пиковая систолическая скорость (PSV), минимальная диастолическая скорость (MDV), конечная диастолическая скорость (EDV) и индекс удельного сопротивления (RI) могут быть получены численно (Рис. 5, 6). PSV – самая высокая систолическая скорость, MDV – самая низкая диастолическая скорость, а EDV – самая высокая конечная диастолическая скорость. Если в доплеровском спектре присутствует артефакт сглаживания, базовая линия может быть уменьшена или увеличена, чтобы оптимизировать диапазон скоростей (Рис. 6).
Допплеровский спектр в норме для артерий нижних конечностей
Форма волны допплера артерий нижних конечностей в состоянии покоя классифицируется как форма волны с высокой пульсацией и характеризуется трехфазной структурой. В течение каждого сердечного сокращения высокий, узкий и острый систолический пик в первой фазе сопровождается ранним изменением диастолического потока во второй фазе, а затем поздним диастолическим прямым потоком в третьей фазе (Рис. 5).
Изменение диастолического потока обусловлено высоким периферическим сопротивлением нормальных артерий конечностей. В нормальных артериях конечностей ускорение кровотока в систолу быстрое, что означает, что максимальная скорость достигается в течение нескольких сотых секунды после начала сокращения желудочков. Кровь в центре артерии движется быстрее, чем кровь на периферии, что называется ламинарным кровотоком. Когда поток ламинарный, клетки крови движутся с одинаковой скоростью. Эти особенности создают прозрачное пространство, известное как спектральное окно, под доплеровским спектром.
При цветном допплеровском УЗИ, если присутствует закупорка артерии, цветовой поток в просвете отсутствует (Рис. 7).
Рисунок 7: 56-летний мужчина с артериальной окклюзией.
Цветовой поток отсутствует в поверхностной бедренной артерии (стрелка) на цветной допплерограмме на паховом уровне, что свидетельствует о полной окклюзии. Красный сосуд – это глубокая бедренная артерия, а синий – спавшаяся бедренная вена.
Пиковая систолическая скорость на стенозирующих сегментах увеличивается до тех пор, пока диаметр не уменьшится на 70%, что соответствует уменьшению площади на 90%. Область нарушения потока, показывающая расширение спектра, происходит в пределах 2 см от области стеноза из-за потери ламинарной структуры кровотока (Рис. 6).
Спектральное расширение становится заметным, с уменьшением диаметра на 20-50%. Форма волны артерии нижней конечности может преобразовываться в форму с низким сопротивлением с низкой пульсацией после физической нагрузки или в результате окклюзии более проксимальных артерий. Если форма волны монофазная, это означает, что вся форма волны находится либо выше, либо ниже базовой линии доплеровского спектра, в зависимости от ориентации датчика. Он характеризуется «затухающей» картиной, которая означает, что ускорение систолического потока замедляется, максимальная систолическая скорость уменьшается, а диастолический поток увеличивается. Эта монофазная форма волны наблюдается в месте стеноза и в дистальной артерии в случаях тяжелого стеноза с уменьшением диаметра более чем на 50%.
В нашем каталоге вы можете выбрать УЗИ аппарат для сосудистых исследований, который подойдет под ваши потребности и бюджет. Если у вас остались вопросы, свяжитесь с нашим менеджером и он ответит на них.