Артропластика что это такое
Все об артропластике тазобедренного сустава
Оглавление
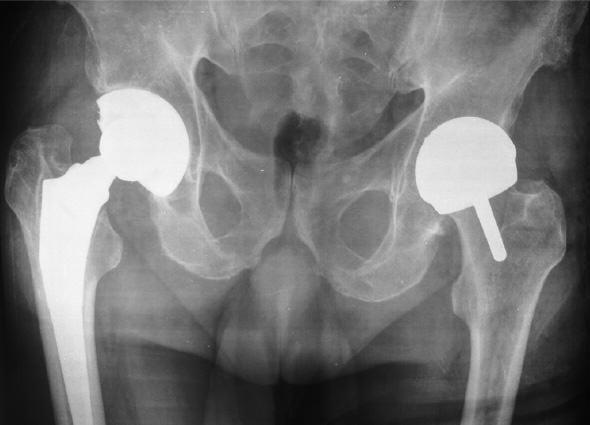
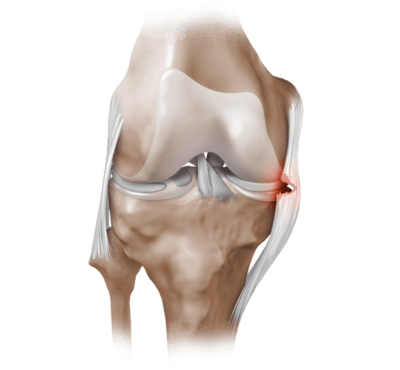
Артропластика тазобедренного сустава – это тип хирургического вмешательства, которое применяется для замены тазобедренного сустава (частичной или полной).
Данная манипуляция бывает трех видов:
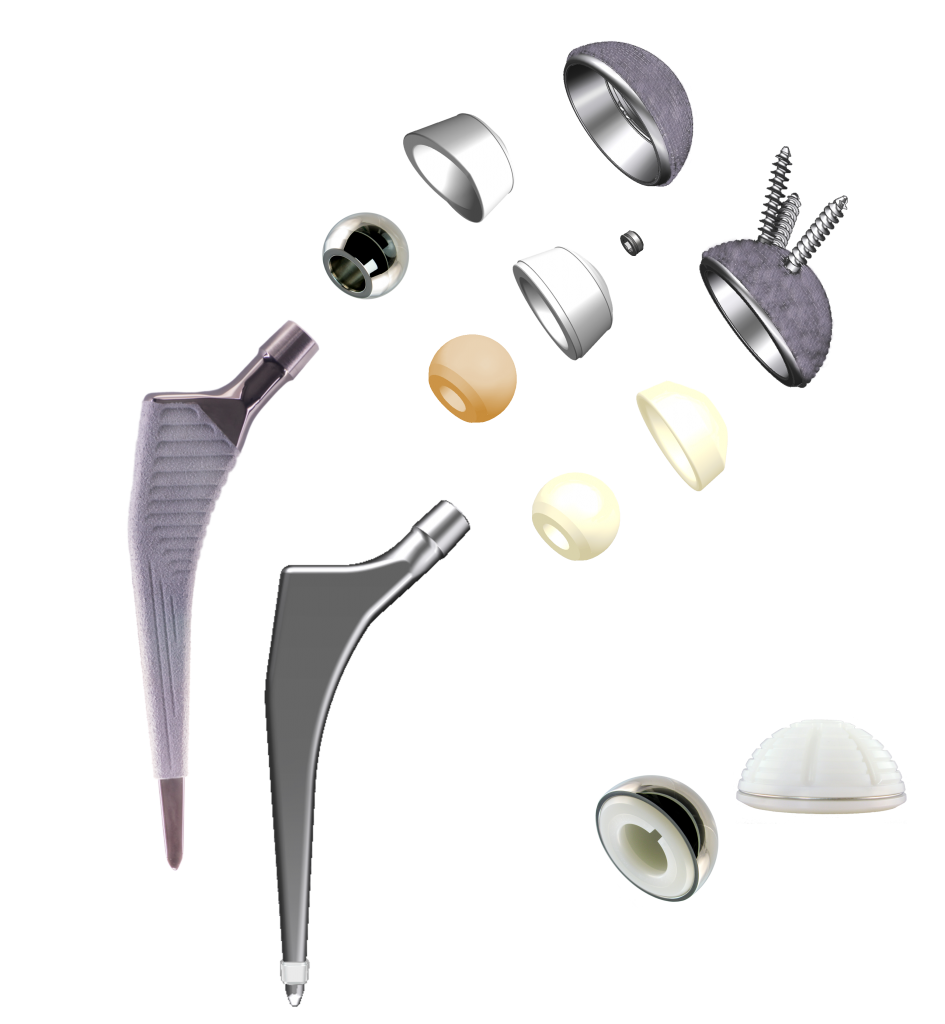
Эндопротез обычно изготавливается из высокопрочных титановых, кобальтовых сплавов и состоит из головки, ножки для установки в зону бедренной кости и чашечки для размещения в выемке повздошной кости. Также могут быть использованы керамические детали.
Показания и риски
Артропластику применяют в таких случаях, как:
Но данную операцию не назначают (даже при наличии показаний), в следующих случаях:
Перед операцией
Прежде чем назначить процедуру, специалист направит пациента на прохождение ряда обследований и анализов:
Поскольку во время операции будет использоваться наркоз, пациенту необходимо заранее сообщить врачу о наличии аллергии на лекарственные препараты, если таковая у него имеется. В соответствии с этими данными будет подобрана оптимальная схема анестезии.
Ход операции
Артропластика тазобедренного сустава проводится следующим образом:
В течение 5–10 дней за состоянием пациента ведется врачебное наблюдение, чтобы отследить, насколько успешно прошло хирургическое вмешательство.
Осложнения после артропластики
После проведения операции возможны следующие осложнения:
В последнем случае это значит, что вмешательство прошло неуспешно, и требуется повторная операция.
Постоперационный период
В начале реабилитационного периода рекомендуется предпринимать следующие действия:
На следующий день после операции пациент может начать передвигаться на костылях. Сидеть можно на 1–2 сутки. Спустя 10–40 дней (в зависимости от типа проведенного вмешательства и вида протеза) возможно сменить костыли на трость. Выздоровление наступает через 1,5–2 после проведения хирургического вмешательства.
Преимущества проведения процедуры в МЕДСИ
Для записи на прием звоните по круглосуточному телефону: 8 (495) 7-800-500
Артропластика коленного сустава: что это такое, цена и отзывы
Артропластика коленного сустава (АКС) – это техника имплантации искусственного сустава колена на место поврежденного сочленения. Главная цель операции — восстановление функций подвижности коленного отдела конечности. Процедура замены пораженного сустава, соединяющего бедренную, большеберцовую кость и коленную чашечку, чаще рекомендуется при гонартрозах запущенных форм.
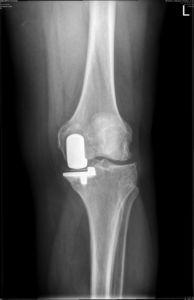
Результат частичной замены коленного сустава на рентгене.
При артропластике деформированный сустав может быть удален полностью или частично. На освобожденную от суставного хряща область помещается искусственное устройство, имитирующее биомеханику и анатомию здорового сочленения. После вмешательства пациенту назначается интенсивная программа реабилитации, в которую планомерно включаются занятии ЛФК и физиопроцедуры. Правильная реабилитация после артропластики позволит в намеченные сроки привести «новый» коленный сустав в полностью рабочее состояние, поставить пациента на ноги и вернуть его к нормальному образу жизни.
История развития артропластики насчитывает уже более 40 лет. За этот отрезок времени специалисты добились прорыва в совершенствовании отрасли ортопедии – от уникализации конструкций коленных эндопротезов до оптимизации хирургических тактик.
Компоненты имплантов производят из износостойких биосовместимых металлических сплавов (чаще на основе титана), керамики, композитных материалов. При технически правильно проведенной операции, качественно организованной реабилитации и полном соблюдении пациентом пожизненных правил срок службы искусственного сустава в среднем составляет 15 лет.
В каких случаях применяют артропластику
Артропластика применяется при тяжелых заболеваниях и травмах коленного сустава как единственное продуктивное средство, способное избавить человека от инвалидности и невыносимой симптоматики. Применяется методика при дегенеративно-дистрофических патологиях с сильными поражениями хряща. Когда консервативные методы или другие операции не смогут обеспечить нормальную двигательную активность проблемной ноги, врачом может быть рекомендована замена сустава на имплантат. Симптомами необходимости операции являются:
Гонартроз обоих коленных суставов.
Как показывает статистика, пациенты, которые чаще нуждаются в артропластике, находятся в возрастной категории от 60 лет и старше. В пожилом возрасте односторонний или двусторонний артроз коленей диагностируется у 85% людей в силу старения организма. Конечно, не всем нужна такая операция. В категорию риска по предрасположенности к появлению, ускоренной дистрофии и деформации коленного сочленения входят женщины, перешагнувшие 40-летний рубеж. Объясняется этот факт происходящими в женском организме гормональными изменениями, дефицитом половых гормонов, нехваткой эластина и коллагена, что неблагоприятно сказывается на тканях сустава. Основной процент людей, поступающих в клиники на прохождение артропластики, – это женщины.
Показания к операции
Поводом для артропластической реконструкции служат следующие диагнозы в стадии тяжелого патологического процесса:
Противопоказаниями к АКС служат тяжелые заболевания крови; диабет в декомпенсированном состоянии; онкология последних стадий; сильно выраженный местно остеопороз; локальные гнойные и воспалительные процессы; почечная недостаточность.
Виды и процесс артропластики
Артропластика коленного сустава выполняется в зависимости от характера патологии одним из двух методов.
Частичный и тотальный способ.
Наркоз применяется общего типа. При частичной замене, как в случае с одномыщелковой артропластикой, возможно, пациенту проведут сеанс под спинальной анестезией. Спинальный наркоз (регионарный, син. местный) вводится в эпидуральное пространство позвоночника, и нижняя часть туловища на время вмешательства становится совершенно нечувствительной. Местная анестезия не нарушает сознания.
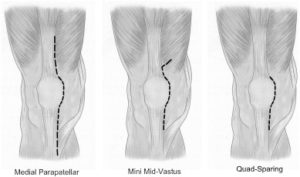
Подступ к суставу осуществляется через серединный парапателлярный разрез (традиционный доступ). Имплантация может быть произведена и через другой доступ, на котором специализируется хирург, например:
Искусственный сустав колена устанавливается на подготовленные площадки бедренной и большеберцовой кости. Краевые участки костей опиливаются, очищаются от деструктурированных тканей, шлифуются. Затем производится соединение металлических элементов протеза с костными окончаниями, используя метод бесцементной посадки (пресс-фит) или технологию цементной фиксации. Далее между двумя металлическими плато, которыми специалист покрыл берцовый и бедренный эпифизы, устанавливается эластичная прокладка из полимера.
Операционное поле промывается, обрабатывается дезинфекторами, на рану ставится дренаж для контроля оттока жидкости, разрез послойно ушивается. На всю процедуру затрачивается от 60 минут до 3 часов. Разрез после операции обычно проходит вдоль посередине колена. Его длина при традиционном вмешательстве равна примерно 18 см, при использовании самого экономного доступа – 10 см.
Если состояние пациента удовлетворительное, ему разрешат на 2-3 сутки подниматься и начинать ходить с опорой на ходунки или костыли. Выписку из стационара оформляют на 7-10 сутки.
Сколько стоит артропластика и где пройти?
Стоимость артропластики с тотальным замещением костного соединения колена эндопротезом начинается в среднем с 200 тыс. рублей. Высокотехнологичное вмешательство в медучреждениях Украины стоит примерно так же, с перерасчетом в гривны – это от 100 тыс. грн.
Отечественные клиники оказывают подобную медицинскую помощь, увы, не на таком же блистательном уровне, как за границей, но по более приемлемым ценам. Например, в Германии такая операция обойдется пациенту в 15-20 тыс. евро, а в Израиле – 18-25 тыс. долларов. Заметим, в эти расценки не включена реабилитация, ее, по сути, нигде не вносят в программу лечения, что снижает шансы на благополучный исход. Исключение – Чехия.
Особенности реабилитации
На следующий день после оперативного вмешательства физиоинструктор поможет подняться с кровати, пациент сделает свои первые шаги с новым суставом, опираясь на костыли или ходунки. На предоперационных этапах обучают технике передвижения с опорно-поддерживающими приспособлениями, поэтому человек будет подготовлен к этому моменту. Нагружать на ранних порах ногу нельзя, разрешено только слегка касаться ею пола. Обязательно прописываются интенсивный курс антибиотикотерапии и противотромбозного лечения. Прописываются сильнодействующие обезболивающие и противоотечные средства, так как болевой синдром и отек после операции – стандартное явление.
Начиная с первого дня, приступают к разносторонним занятиям ЛФК с упором на укрепление мышц бедра. В раннем периоде – это изометрические сокращения бедренно-мышечного комплекса. Постепенно вводятся упражнения на сгибание-разгибание колена. При необходимости конечность тренируют на специальном тренажере, который будет помогать производить в нужном ритме, диапазоне соответствующие движения. Параллельно с лечебной физкультурой назначается посещение физиотерапевтических процедур.
С каждым вновь наступившим днем самочувствие будет улучшаться, если четко следовать квалифицированным рекомендациям реабилитолога и хирурга, физиотерапевта, методиста по ЛФК. Окончательная внутренняя адаптация вживленного устройства, восстановление подвижности колена, наконец, возвращение пациента в нормальное жизненное русло можно ожидать по истечении 2,5-4 месяцев упорной работы над реабилитацией.
Артропластика суставов
Наши специалисты свяжутся с вами в ближайшее время
Замена сустава кисти и других суставов
Артропластика суставов проводится в случаях, когда терапевтическое лечение не обеспечивает должной подвижности, а их функционирование вызывает у человека боль. Как правило, это сопряжено со значительным разрушением суставов или стертостью хрящей. В результате операции достигается комплексный эффект: с одной стороны повышается сила кисти, с другой – восстанавливается мелкая моторика.
При каких заболеваниях выполняется?
Артропластика показана при следующих проблемах с кистью:
При этом важно понимать, что операция не может быть проведена, если имеет место острый воспалительный процесс. После острой фазы должен пройти как минимум год до возможности проведения артропластики. Также противопоказанием являются гнойничковые поражения эпидермиса.
Возможность проведения операции детям или подросткам, анализируется хирургом в каждой ситуации индивидуально, однако лучшим вариантом будет подождать, пока закончится фаза роста суставов и костей.
Проведение операции
После предварительного этапа, на котором врач собирает анамнез и проводит дополнительные обследования, врач выбирает тип протеза. Определяющими для выбора факторами являются:
Эндопротезы для артропластики, будь то замена сустава пальца руки, локтевого или плечевого сустава, выполняются их титанового сплава (химически инертного и биосовместимого материала), а на скользящих участках делаются стальные вставки.
Для артропластики достаточно местной анестезии в подмышечной области или в районе ключичной впадины. Продолжительность операции – 1,5-2 часа. В зависимости от клинической картины артропластика может включать в себя добавление чашечки, замещение стертой или разрушенной суставной поверхности, полную замену сустава эндопротезом.
Реабилитация после замены суставов руки
Успех операции во многом зависит от реабилитационного периода. В данном случае, чем раньше он начнется, тем лучше. Речь идет о специальной гимнастике для суставов, которую пациенту назначает реабилитолог. Важно придерживаться обозначенных врачом временных ограничений: не работать компьютерной мышью, молотком, пневмоинструментом, избегать чрезмерных физических нагрузок, поднятий тяжестей и т.д. Цена игнорирования данных рекомендаций – невозможность восстановления суставной функции до нормального состояния.
Срок службы имплантатов после артропластики плечевого сустава, локтя или кисти составляет 15-20 лет. Соблюдение всех врачебных наставлений способствует продлению их ресурса.
Где сделать артроплатистику?
В ЦКБ РАН пациентам из Москвы и регионов успешно восстанавливают функциональность верхних конечностей путем проведения:
Опытные хирурги проводят малоинвазивные операции под местным наркозом, после чего пациент начинает работу с реабилитологом, чтобы как можно скорее вернуть себе привычную двигательную способность без боли и ограничений.
Также в ЦКБ РАН выполняется эндопротезирование крупных суставов и суставов нижних конечностей:
Узнать больше о стоимости операций или записаться на консультацию и осмотр можно по телефону или с помощью онлайн формы на сайте клиники.
Артропластика тазобедренного сустава при коксартрозе: цена в Москве
Как показывает клинический опыт, широкий спектр проблем с ТБС может быть решен только хирургическим путем. Основная доля оперативных вмешательств выполняется по поводу коксартроза – прогрессирующего дегенеративно-дистрофического поражения суставных хрящей с дальнейшей деформацией сустава. Патология среди всех заболеваний опорно-двигательного аппарата занимает 1 место по распространенности у людей пожилого возраста. Она же, чаще всего приводит к инвалидизации: до 40% нетрудоспособных лиц в общей структуре инвалидности числится с этим диагнозом. Единственной эффективной тактикой лечения запущенных форм артроза ТБС является артропластика. Об уникальной хирургической технологии вы узнаете из нашей статьи.
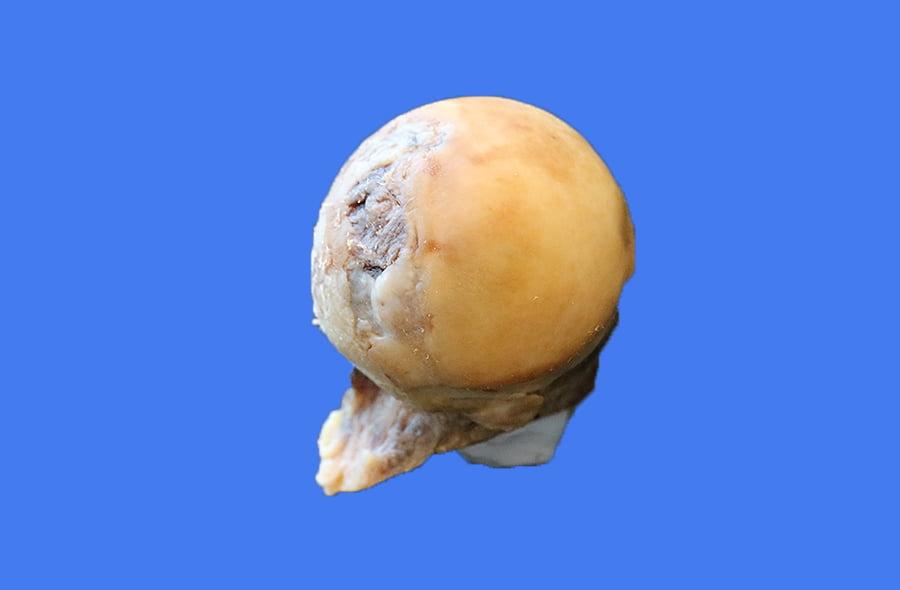
Головка бедра при коксартрозе.
Артропластика: что это такое?
При сильно выраженных дистрофических процессах, резком ограничении всех движений в суставе, гипотрофии мышц таза, бедра и голени любой из методов с сохранением сустава рассматривается как паллиативное лечение. В тяжелых случаях пациенту поможет исключительно артропластика, или эндопротезирование.
Артропластика тазобедренного сустава – высокотехнологичная операция, в ходе которой изношенный «родной» сустав меняется на искусственный аналог здорового сочленения. В результате способность к нормальному самостоятельному передвижению возвращается, перестает мучить болевой синдром, налаживаются все составляющие качества жизни пациента.
Функциональные имплантаты (эндопротезы) для артропластики выпускаются в различных типоразмерах. Большой размерный ряд позволяет еще на этапе планирования операции индивидуально подобрать пациенту подходящую ему по величине модель. То есть, с учетом анатомически заложенного объема бедренной головки, вертлужной впадины, формы и размера костномозгового канала, т.д.
Артропластику с локализацией в тазобедренном отделе конечности ежегодно выполняют во всем мире примерно 1 млн. людей. В 95% и более случаях при грамотно реализованной операции и качественной реабилитации боль устраняется, функции протезированной ноги восстанавливаются до приближенных к норме значений. Процесс социальной адаптации занимает 2,5-4 месяца.
Показания к проведению операции
Целесообразность в проведении артропластики определяется на основании клинических исследований. Врачи руководствуются данными визуализационной диагностики (снимков КТ, МРТ, рентгена), а также функциональных тестов, предусматривающих:
Если нарушения грубые, сильно угнетают жизнеспособность пациента, скорее всего, будет рекомендована подобная операция. Диагнозы, при которых она назначается:
Заметное укорочение конечности, хромота, интенсивная болевая симптоматика в хронической форме, неэффективность консервативного лечения в течение 6 месяцев служат поводом для скорейшего проведения операции.
Виды артропластики
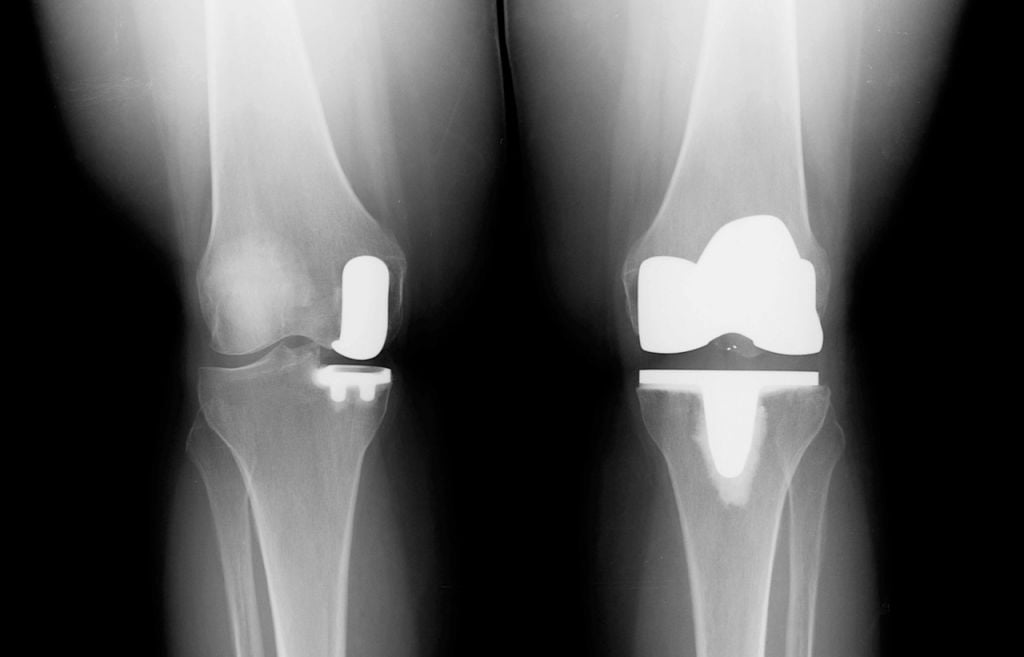
Учитывая все особенности клинического случая, хирург-ортопед выбирает вид артропластики, по которому он будет восстанавливать проблемный отдел. Существует 4 основные методики, каждая из них предусматривает своих цели и задачи.
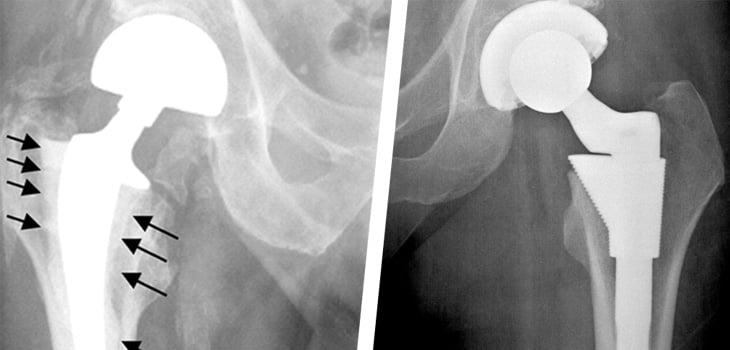
Тотальная и поверхностная операция на рентгене.
Инфекционное осложнение и установка дополнительного расширителя.
Как проходит операция
Артропластическая процедура по способу тотальной реконструкции ТБ сочленения имеет самые оптимистичные прогнозы на благополучный исход. Она же позволяет существенно увеличить сроки до ревизионного вмешательства. Тотальная операция является золотым стандартом современного эндопротезирования. Предлагаем ознакомиться в понятной форме, как ее делают.
Максимальный размер разреза после артропластики ТБС – 8 см. Длительность операционного сеанса – около 1 часа.
Вероятность развития осложнений не превышает 5%, из них интраоперационные последствия практически не встречаются. Преобладают такие осложнения, как вывихи компонентов имплантата и перипротезные переломы, которые чаще возникают из-за несоблюдения пациентом назначенного ортопедического режима.
Специфика реабилитации
Если состояние больного будет соответствовать послеоперационной норме, то уже на следующий день после операции он начинает передвигаться на костылях, еще через 1-2 суток – сидеть. В целях предупреждения тромбоза и тромбоэмболии ему назначают препараты с гепарином, а для недопущения развития инфекции – сильный антибиотик широкого спектра действия. Необходимость использования костылей в зависимости от примененного вида эндопротеза – от 10 до 45 суток. После переходят на трость, которую используют до окончательного выздоровления.
Выписывается пациент из стационара ориентировочно на 12 день после операции. Реабилитацию после выписки следует продолжить в поликлинических условиях или специализированном реабилитационном центре столько, сколько потребуется. Возврат к активной жизни и профессиональной деятельности у большинства людей происходит ближе к 4-5 послеоперационному месяцу.
Цены на артропластику тазобедренного сустава
В Москве только услуга хирурга в известных клиниках (ДКБ им. Семашко, ГВКГ им. Бурденко и пр.) обойдется пациенту в 35-40 тыс. рублей. Цена на операцию вместе со стоимостью ТБС-эндопротеза импортного производителя в московских медучреждениях составляет минимум 100 тыс. рублей. Операция с установкой отечественных марок имплантатов оценивается примерно в 60-70 тыс. руб. В России можно пройти процедуру по квоте, расходы компенсируются госбюджетом согласно госпрограмме ВМП. Квотное лечение предоставляется в порядке очереди, срок ожидания составляет 3-12 месяцев.
За границей – в Германии, Израиле, Чехии – замену осуществляют очень качественно, при этом имплантируют только протезы мировых брендов из высококлассных материалов. Операционные манипуляции вместе с протезируемой конструкцией и расходными материалами в Германии обходятся пациентам в среднем в 16,5-18 тыс. евро, в Израиле – 23-28 тыс. долларов. Реабилитация, каждый день пребывания в стационаре потребуют еще дополнительных вложений. В Чехии реабилитация (минимум 4 недели) как для своих граждан, так и иностранных пациентов. В чешских клиниках лечение «под ключ» (диагностика, работа хирурга, эндопротез, послеоперационное восстановление) стоит не более 12 тыс. евро.
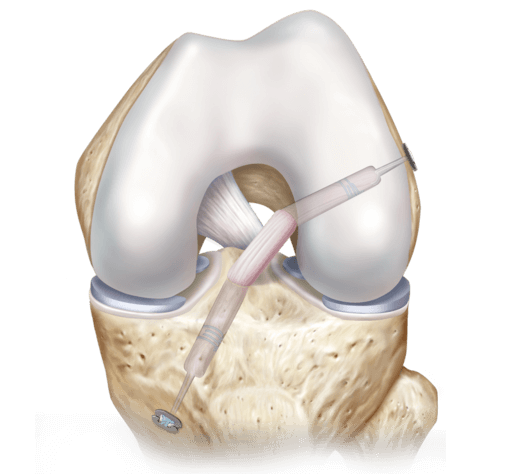
Что такое артроскопия коленного сустава: отзывы, осложнения, видео
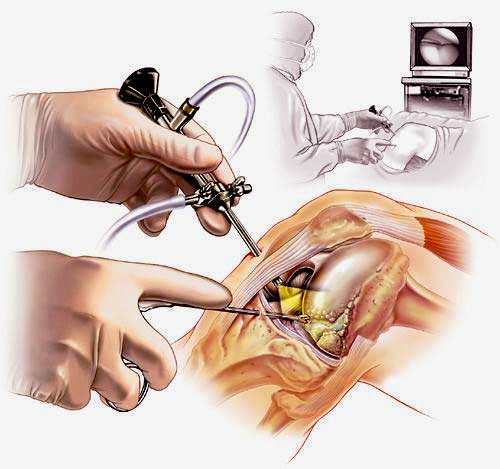
Артроскопия коленного сустава – эндоскопическая операция, применяемая с целью развернутой диагностики и хирургического лечения различных суставных повреждений. Высокоинформативная визуальная методика позволяет высококачественно обследовать и лечить сустав закрытым способом, используя пункционные порталы, что существенно уменьшает степень операционной травмы, минимизирует болезненные ощущения и в значительной мере сокращает сроки восстановительного периода.
Наглядная схема проведения операции.
Как операцию, стали применять еще на рассвете 20 столетия. Но до нашего времени процедура прошла еще множество этапов совершенствования. И сейчас она стала по-настоящему незаменимым направлением в ортопедии, благодаря минимальной травматичности, стопроцентной диагностической достоверности и высокой эффективности.
Понятие и преимущества процедуры
Хирургия проводится с использованием специализированной волоконной оптики современного поколения, встроенной в инновационный прибор под названием артроскоп. Благодаря уникальному прибору процедура и получила свое название. В процессе производится внутреннее изучение костных и хрящевых тканей, менисков, сухожилий, мышц, связок, соединительнотканных элементов, синовиальной жидкости.
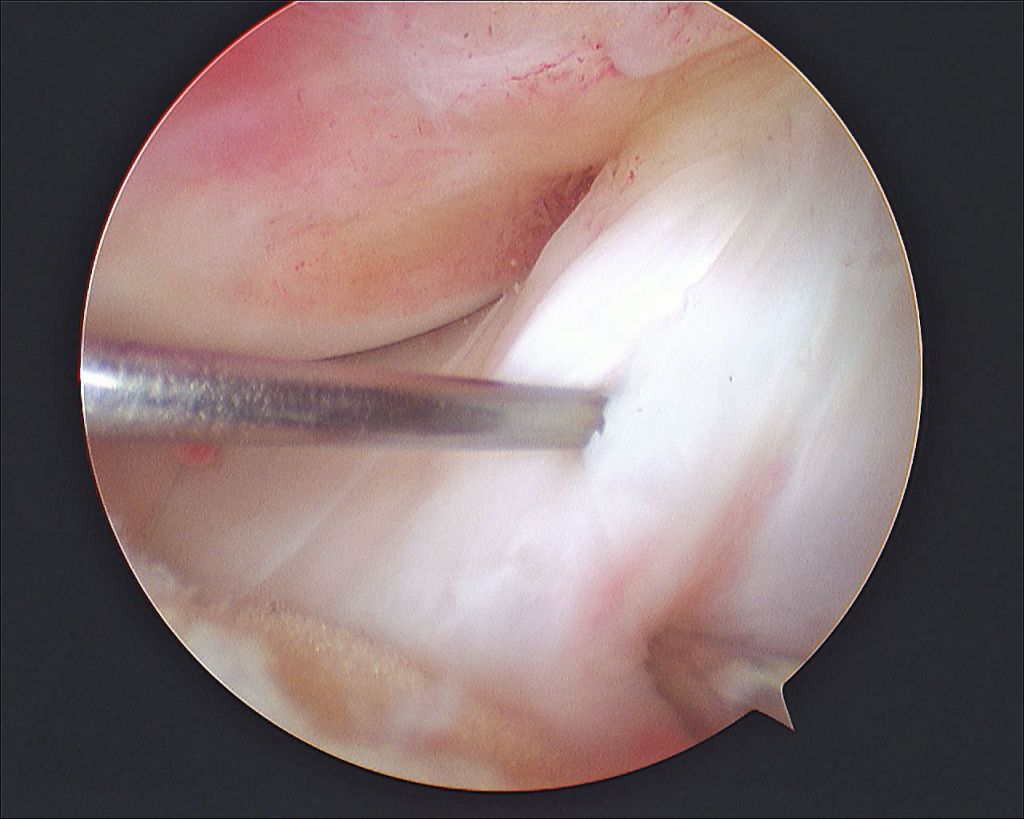
Изображение полости сустава.
В целях высокоинформативной диагностики специалист через микропортал вводит рабочую трубку устройства внутрь сустава, в которую вмонтированы система ультрасильных линз, мощный световой источник и видеозаписывающая цифровая техника. Все структуры, что «видит» артроскоп, визуализируются на экране в «живом» виде, причем изображение поступает в многократно увеличенном формате. Врач может найти точное расположение травмы или дегенеративных изменений, установить характер патологии, степень тяжести и принять меры.
Доказано, что артроскопия превосходит любые существующие способы диагностики. Она четко показывает изнутри все структурные единицы костного соединения в самых мельчайших подробностях, позволяет определить даже мелкие скрытые повреждения, которые нельзя выявить при помощи стандартной рентгеноскопии или артрографии, ультразвука, МРТ, КТ и прочих популярных методов визуализации.
Метод используется не только как средство диагностики, но и в качестве лечебно-восстановительной тактики. Обнаружив те или иные нарушения хрящевой поверхности, доктор может сразу же их ликвидировать. Оперативные манипуляции он выполнит через дополнительный разрез (размер около 6 мм) с использованием микрохирургических инструментов, при этом весь процесс он будет совершать, глядя на монитор.
Показания и противопоказания
Сразу отметим, что к негативным последствиям лечение приводит крайне редко. Однако такое не исключается, если ее стали делать вопреки противопоказаниям. Но сначала осветим рекомендации, а уже после ограничения.
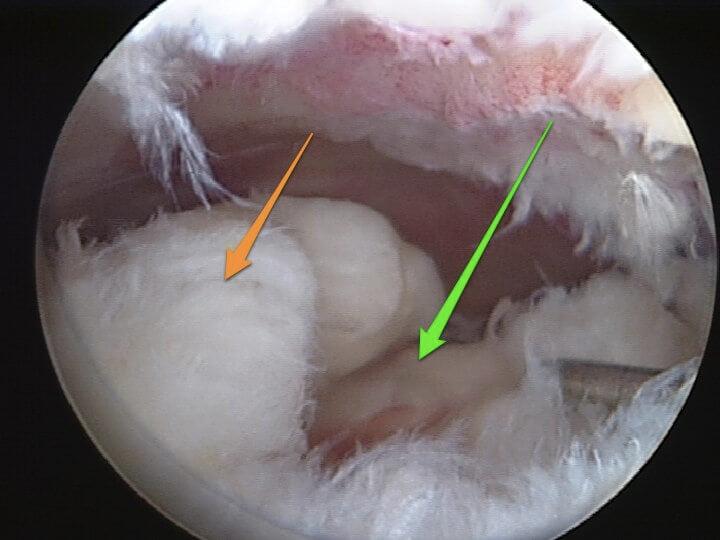
Частичный надрыв боковой связки коленного сустава.
Процедура может быть назначена при:
Она противопоказана при наличии таких недугов, как:
С осторожностью выполняется лечебно-диагностическая артроскопия, последствия могут носить непредсказуемый характер, при аллергии на местный/общий анестетик. Поэтому обязательно сообщите специалисту, если у вас имеется склонность к аллергическим реакциям на любые медикаменты.
Подготовка пациента к операции
Подготовка заключается в тщательном осмотре пациента, сборе анамнеза, проведении основных инструментальных и лабораторных тестов. Пока врач не убедится, что это безопасная операция, не взвесит все за и против, операция невозможна. Поэтому вначале всегда назначают обход некоторых специалистов узкого профиля, например, кроме ортопеда или травматолога, в зависимости от ситуации, еще кардиолога, эндокринолога, пульмонолога, аллерголога и пр.
Предельно важно учесть абсолютно все результаты предварительной диагностики. Они будут влиять на выбор наркоза, особенная роль отводится подбору оптимально подходящего вида анестетика, который не причинит вреда организму.
Кроме врачебного обхода, пациенту выдают направления на ЭКГ и флюорографию, на прохождение лабораторных анализов крови и мочи. Удостоверившись, что за эту операцию браться целесообразно, проводят консультацию по подготовке. На консультации предупреждают, что за 12 часов до начала процедуры потребуется остановить прием пищи, за пару недель до нее прекратить прием антикоагулянтов (аспирина, гепарина и лекарств на их основе).
Пациенты, оставившие отзывы, сообщают о предостерегающих рекомендациях врачей по поводу курения и приема алкоголя. С вредными привычками придется расстаться за 10-14 суток до вмешательства и, конечно, постараться к ним после вообще не возвращаться или хотя бы свести к минимуму дозу. При намерении прибегнуть только к диагностике предоперационная подготовка осуществляется аналогичным правилам.
Описание микрохирургического процесса
В отзывах пациенты рассказывают, как быстро и безболезненно перенесли процедуру, при этом без общего наркоза. Это вполне вероятно, но не забывайте, что клинические случаи не у всех одинаковы, да и физиологический статус у каждого пациента свой. Поэтому было бы правильнее сказать, что боль, благодаря сильной местной анестезии практически невозможна. Однако постоперационные неприятные ощущения в области прооперированного участка немного беспокоить какое-то время, скорее всего, будут.
Разволокнение связок при их разрыве.
Видео позволяет разобраться во всех тонкостях процесса. Их предостаточно на просторах интернета. Но ввиду того, что специфические сюжеты не каждый сможет досмотреть до конца, мы предлагаем о важных моментах просто и спокойно почитать.
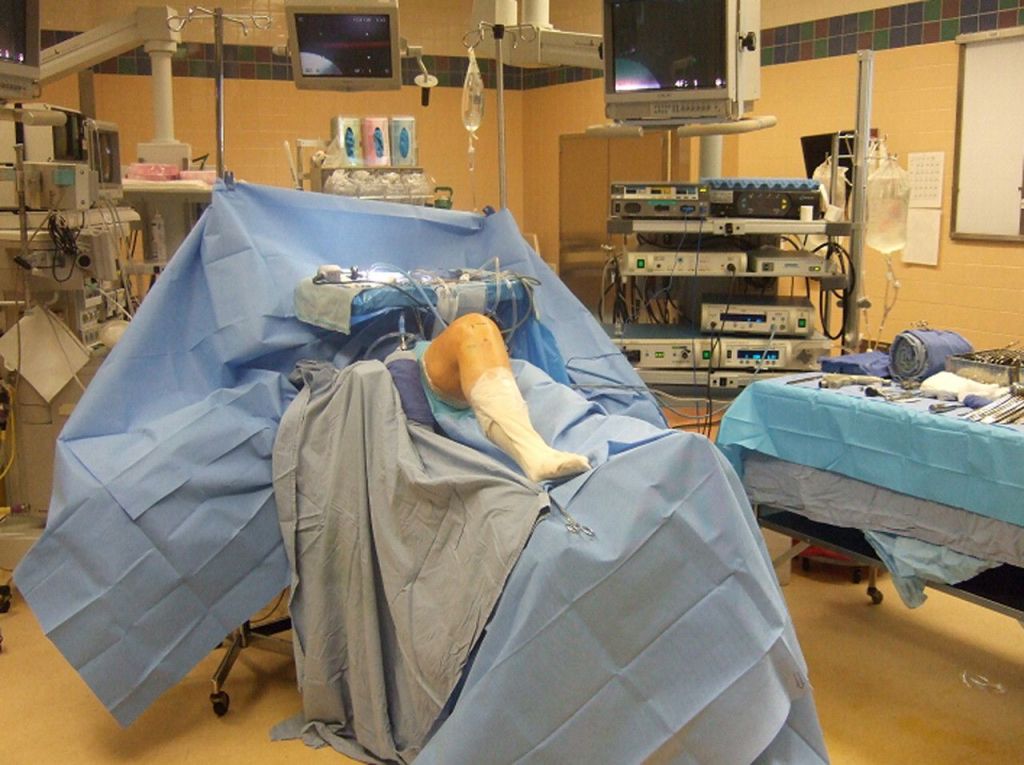
Расположение пациента на операционном столе.
Исходя из этиологии и степени патологических изменений, состояния больного и сопутствующих заболеваний, анестезиологическое средство подбирается индивидуально. Чаще всего применяется местный наркоз, то есть анестезия регионарного типа (эпидуральная или проводниковая). Регионарный анестетик содержит лидокаин, ропивакаин или бупивакаин. К основному раствору для усиления анестезирующего эффекта могут добавить в мини-дозе лекарство из категории опиатов. В некоторых ситуациях, все же, уместен общий внутривенный наркоз.
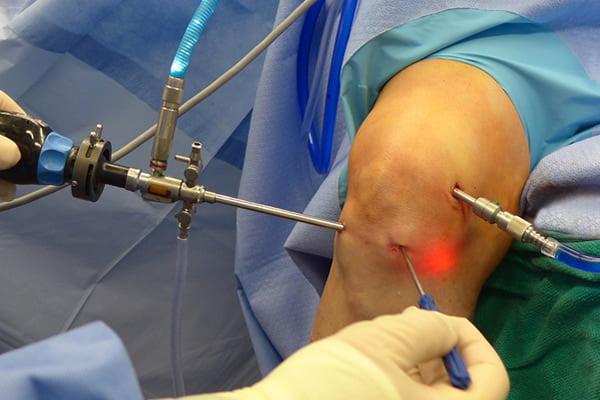
Сначала, вне зависимости от планов хирурга, будет осуществлена диагностическая артроскопия. Она предусматривает введение эндоскопического зонда в виде стержня в полость костного соединения. Когда наркоз вступит в силу, тогда начинается диагност-хирургия. Для этого полусогнутую в колене конечность ближе к бедру жгутируют для уменьшения кровотока, после чего делают прокол (6 мм), через который подается контраст-вещество, чтобы усилить видимость суставных и околосуставных структур. Далее через этот операционный порт вводится трубка. Специалист досконально осматривает каждый миллиметр проблемного органа.
Операционное поле, можно видеть свечение внутри.
Видео в реальном времени транслируется на экране, выявляет любые существующие дефекты в больном сочленении. Если врач посчитает нужным выполнить регенерацию патологических элементов, он создаст дополнительный разрез (6-8 мм), через который нужным инструментом из микрохирургического набора устранит обнаруженный дефект. Он может сделать частичную резекцию костно-хрящевых тканей, пластику связок и сухожилий, сшивание или удаление (частичное, полное) мениска, экспроприировать хондромные тела, извлечь выпот и гной, ввести противовоспалительные лекарства, взять фрагмент тканей или синовии для изучения их состава и др.
По окончании хирургии операционное поле промывается, а весь инструментарий извлекается. Доктор производит обработку дезинфицирующими составами рану, ставит дренаж и делает маленький шов, который закрывает стерильным лейкопластырем. На прооперированное колено, чтобы придать ему максимальную обездвиженность, накладывается плотная фиксирующая повязка от стопы до середины бедра.
На весь сеанс уходит в среднем 1 час, в отдельных случаях – до 3 часов. Восстановительные меры несложные, но их нужно строго соблюдать, чтобы не спровоцировать опасные осложнения. О негативных явлениях, которые способны развиться, речь пойдет дальше.
Осложнения после артроскопии коленного сустава
Как любой хирургический способ, данный метод, даже при всей своей миниинвазивности, может иметь неблагоприятный исход. К осложнениям приводят несоблюдение реабилитационных норм, нарушение принципов асептики и антисептики, врачебные ошибки. Неблагополучная картина возникает нечасто, поэтому паниковать не стоит. Нужно изначально со всей долей ответственности отнестись к выбору клиники.
Отзывы пациентов после артроскопии коленного сустава вместе с данными официальной статистики позволили нам сформировать список самых частых эксцессов. В него входят следующие негативные явления, возникающие в ранний или отдаленный послеоперационный период:
Особенности восстановления
Для предупреждения отекания мягких тканей покрывающих колено к ране прикладывают холод. Сухие компрессы со льдом положены каждые 60-90 минут на начальных этапах реабилитации. Человеку необходимо оставаться в стационаре под наблюдением специалистов минимум двое суток. Ему прописываются хорошие болеутоляющие препараты, а также средство из серии антибиотиков для профилактики инфекционного патогенеза. Вставать разрешается уже на 3 день, но ходить позволяется исключительно с ходунками или костылями. Оберегать ногу от полной нагрузки надо не менее одной недели.
Успех артроскопической операции на коленном суставе всецело завит от качества постоперационного ухода. Полное восстановление наступает примерно через 1-1,5 месяца, все это время нужно выполнять в строгом порядке все пункты реабилитационной программы, индивидуально составленной высококомпетентным реабилитологом.
Интенсивными темпами восстановиться помогают массаж, комплекс ЛФК, физиотерапия, упорный труд и терпение. Приблизительно через 7-10 дней возможна отмена поддерживающих средств для передвижения, человеку разрешается передвигаться так, как этого требует природа, а именно, без поддержки на двух ногах с равнозначной нагрузкой, движения при этом плавные и медленные, шаг мелкий. Лечебная гимнастика и ходьба определенный промежуток времени осуществляются в специальном функциональном ортезе, надетом на проблемную ногу.
Занятия лечебной физкультурой на ранних сроках щадящие. В первую неделю занимаются, как правило, в положении лежа. Основу комплекса составляют напряжение/сокращение тазобедренных мышц, поднятие прямой конечности на 45 градусов с 5-секундным удержанием, разминка голеностопа. К лимфодренажному массажу прибегают с целью снятия послеоперационного отека. Он выполняется профессионально обученным массажистом вручную или посредством микротокового аппарата. В поздний период прописываются велотренировки, плаванье, ходьба и бег в воде.
Заключение
Выявить причину дисфункции суставов зачастую проблематично привычными приемами диагностики, вроде компьютерной или магниторезонансной томографии, рентгена, УЗИ. В этом случае на помощь приходит визуальный «исследователь» суставной полости – артроскоп, применяемый в ортопедической практике с целью получения полных и достоверных сведений о состоянии сочленения.
Процедура очень высоко ценится специалистами, ведь помимо такого высокоинформативного обследования, она позволяет параллельно исправлять обнаруженные недостатки, причем делать это высокотехнологично, без травматического рассечения надсуставных мягких тканей и без обнажения костного соединения.
Предпочтительнее будет обследовать, а если потребуется, прооперировать колено, в одной из высокоспециализированных клиник Европы. Там данной методикой владеют на высшем уровне. Замечательные хирурги-ортопеды по этой части работают в Чехии, об этом значится в европейских научно-медицинских источниках. Да и, как показывают отзывы, артроскопия голеностопного сустава, коленного сочленения в Чехии, пациентов привлекает цена.