Артроцентез коленного сустава что это
Санационная артроскопия коленного сустава
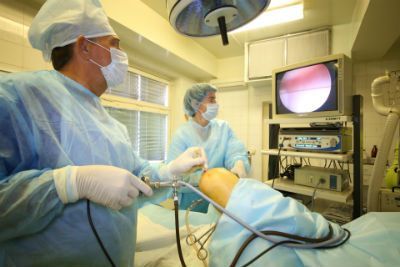
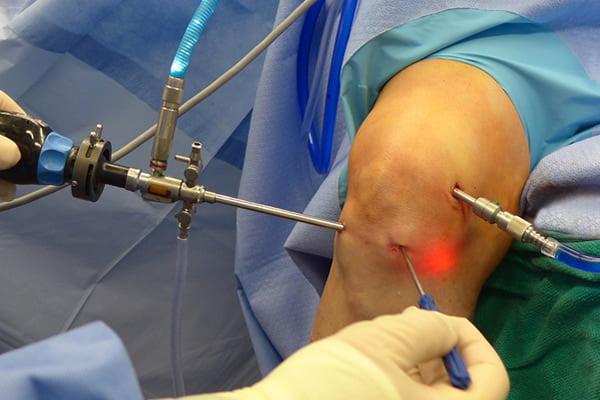
Артроскопия коленного сустава — эндоскопическое хирургическое вмешательство, при котором в полость сустава через небольшие разрезы-проколы вводится тонкий оптический прибор (артроскоп), а также необходимый специальный хирургический инструмент, при помощи которого можно решить множество суставных проблем. В клинике лет подобные операции выполняются более 15 лет лучшими травматологами-ортопедами Москвы в специализированной операционной с высокотехнологичным оборудованием.
проведение операции, консультация анестезиолога, анестезиологическое пособие, все перевязки, медикаментозное пособие, питание и пребывание в стационаре стандартное количество дней, сестринский уход, послеоперационное наблюдение лечащим врачом.
Относительным противопоказанием является тяжелое повреждение капсулы сустава, не позволяющее создать повышенное давление жидкости в суставе.
Возможности артроскопии
Основные возможности процедуры:
Все это позволяет подобрать верную стратегию лечения со 100% точностью, так как артроскопия дает возможность выявить степень воспаления и повреждения тканей. Дополнительно эксперты выполняют биопсию из пораженной зоны, чтобы точно определить патологию. Данный метод используется в комплексе с нехирургической диагностикой и редко назначается отдельно.
Виды артроскопии
Специалисты выполняют диагностическую и лечебную артроскопию для определения степени и лечения патологии.
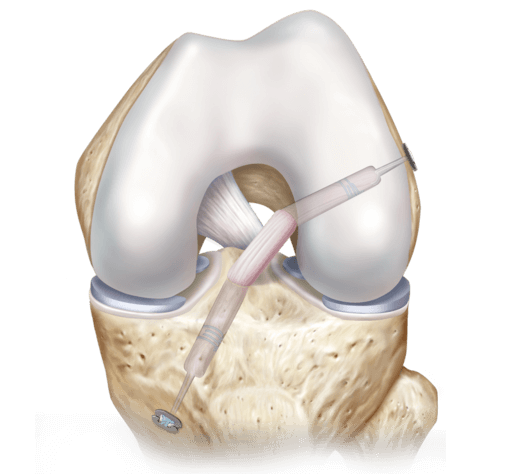
Артроскопия связок
Проводится с применением трансплантатов, которые предварительно срезаются с пациента (удаляется тонкий слой сухожилий подколенных мышц). Это не вызывает дискомфорта и болевых ощущений после операции. Крепится трансплантат биоразлагаемыми материалами. Часто операция проводится именно на передней крестообразной связке, так как она подвергается большим нагрузкам.
В ходе операции поврежденные ткани удаляются через разрез с диаметром до 5 мм. Детализированное изображение выводится на монитор, так как артроскоп оснащается миниатюрной камерой. После удаления проводится крепление трансплантата. Главной сложностью является то, что это тонкая работа – от опыта хирурга будет зависеть дальнейшая подвижность связок. При успешном выполнении артроскопии полностью восстанавливается подвижность и человек может вновь вести активный образ жизни и заниматься спортом.
Лечебная артроскопия: санация суставной полости
Проверенный многолетней практикой метод, который позволяет очистить внутреннюю часть сустава от цитокинов, фибриновых хлопьев, кристаллов уратов, хрящевого детрита. Для этой цели используется ирригационный аппарат, через который под давлением вводится лечебный препарат. После глубокой очистки специалист дополнительно вводит противовоспалительное средство для закрепления результата. Спустя 2-3 часа пациент отмечает облечение – исчезает болевой синдром и отечность, восстанавливается подвижность. Это единственный вариант для людей, которые не могут употреблять противовоспалительные препараты и антибиотики из-за почечной и печеночной недостаточности.
Диагностическая артроскопия
В зоне суставной щели коленного сустава делается разрез с длиной 5 мм для того, чтобы ввести инструмент и выполнить комплексную диагностику. При помощи артроскопа специалист проводит проверку:
Также проводится осмотр медиального и латерального кармана, суставной щели, задней крестообразной связки, жирового отдела сустава. Для проверки плотности тканей хирург применяет зонд-щуп, действия которого не вызывают дискомфорт у пациента.
Артроскопическая резекция мениска
Операция показана при разрыве мениска вследствие тяжелых травм. Артроскопическая резекция позволяет избежать обширной кровопотери, повреждения нервов и мягких тканей. Это миниинвазивный метод, который назначается при частичном, осколочном, поперечном, продольном или полном разрыве мениска.
Проводить операцию нужно незамедлительно, так как необратимые изменения происходят спустя 3 недели. После выполнения частичной или полной артроскопии человек легко восстанавливается и может ходить уже спустя 3-4 часа после хирургического вмешательства. Выписаться из больницы и вернуться к привычному образу жизни можно уже спустя 48 часов после операции.
Операция закрытого типа позволяет избежать серьезного повреждения тканей. Хирург выполняет 2-3 разреза с длиной до 5 мм, после чего плавно вводит артроскоп. Далее вводится физраствор во внутреннюю часть сустава для расширения рабочей области. Если степень повреждения минимальная, то части мениска плотно сшиваются. При серьезных повреждениях выполняется менискэктомия.
Как выполняется санационная артроскопия сустава в клинике ЦЭЛТ?
Почему нам доверяют и выбирают ЦЭЛТ?
Уникальный опыт клиники ЦЭЛТ
В числе наших разработок — операция стабилизации коленного сустава капсульно-лигаментарными структурами.
Что такое артроскопия коленного сустава: отзывы, осложнения, видео
Артроскопия коленного сустава – эндоскопическая операция, применяемая с целью развернутой диагностики и хирургического лечения различных суставных повреждений. Высокоинформативная визуальная методика позволяет высококачественно обследовать и лечить сустав закрытым способом, используя пункционные порталы, что существенно уменьшает степень операционной травмы, минимизирует болезненные ощущения и в значительной мере сокращает сроки восстановительного периода.
Наглядная схема проведения операции.
Как операцию, стали применять еще на рассвете 20 столетия. Но до нашего времени процедура прошла еще множество этапов совершенствования. И сейчас она стала по-настоящему незаменимым направлением в ортопедии, благодаря минимальной травматичности, стопроцентной диагностической достоверности и высокой эффективности.
Понятие и преимущества процедуры
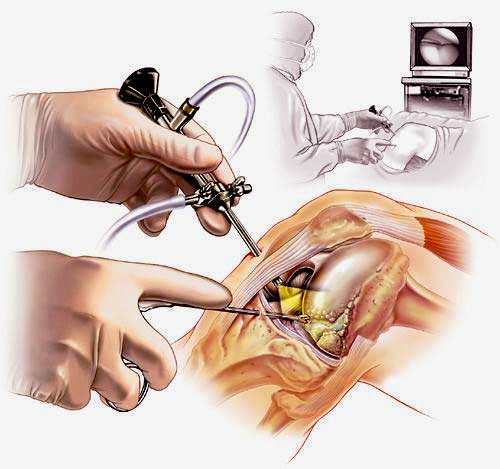
Хирургия проводится с использованием специализированной волоконной оптики современного поколения, встроенной в инновационный прибор под названием артроскоп. Благодаря уникальному прибору процедура и получила свое название. В процессе производится внутреннее изучение костных и хрящевых тканей, менисков, сухожилий, мышц, связок, соединительнотканных элементов, синовиальной жидкости.
Изображение полости сустава.
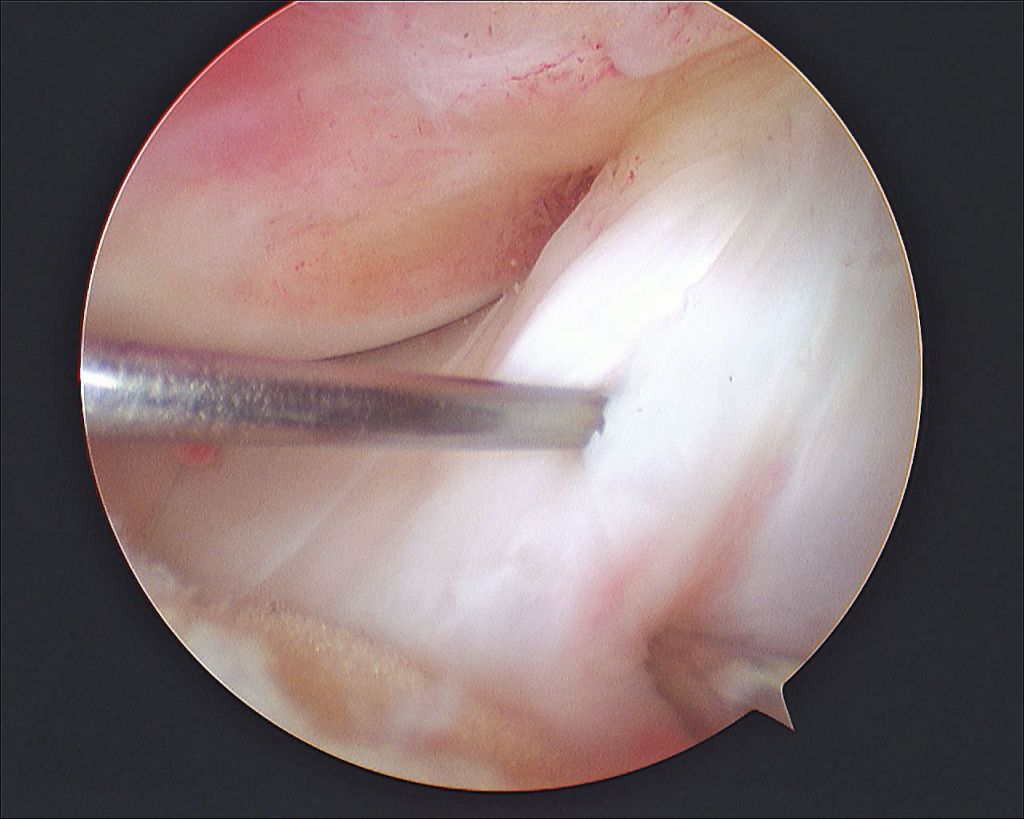
В целях высокоинформативной диагностики специалист через микропортал вводит рабочую трубку устройства внутрь сустава, в которую вмонтированы система ультрасильных линз, мощный световой источник и видеозаписывающая цифровая техника. Все структуры, что «видит» артроскоп, визуализируются на экране в «живом» виде, причем изображение поступает в многократно увеличенном формате. Врач может найти точное расположение травмы или дегенеративных изменений, установить характер патологии, степень тяжести и принять меры.
Доказано, что артроскопия превосходит любые существующие способы диагностики. Она четко показывает изнутри все структурные единицы костного соединения в самых мельчайших подробностях, позволяет определить даже мелкие скрытые повреждения, которые нельзя выявить при помощи стандартной рентгеноскопии или артрографии, ультразвука, МРТ, КТ и прочих популярных методов визуализации.
Метод используется не только как средство диагностики, но и в качестве лечебно-восстановительной тактики. Обнаружив те или иные нарушения хрящевой поверхности, доктор может сразу же их ликвидировать. Оперативные манипуляции он выполнит через дополнительный разрез (размер около 6 мм) с использованием микрохирургических инструментов, при этом весь процесс он будет совершать, глядя на монитор.
Показания и противопоказания
Сразу отметим, что к негативным последствиям лечение приводит крайне редко. Однако такое не исключается, если ее стали делать вопреки противопоказаниям. Но сначала осветим рекомендации, а уже после ограничения.
Частичный надрыв боковой связки коленного сустава.
Процедура может быть назначена при:
Она противопоказана при наличии таких недугов, как:
С осторожностью выполняется лечебно-диагностическая артроскопия, последствия могут носить непредсказуемый характер, при аллергии на местный/общий анестетик. Поэтому обязательно сообщите специалисту, если у вас имеется склонность к аллергическим реакциям на любые медикаменты.
Подготовка пациента к операции
Подготовка заключается в тщательном осмотре пациента, сборе анамнеза, проведении основных инструментальных и лабораторных тестов. Пока врач не убедится, что это безопасная операция, не взвесит все за и против, операция невозможна. Поэтому вначале всегда назначают обход некоторых специалистов узкого профиля, например, кроме ортопеда или травматолога, в зависимости от ситуации, еще кардиолога, эндокринолога, пульмонолога, аллерголога и пр.
Предельно важно учесть абсолютно все результаты предварительной диагностики. Они будут влиять на выбор наркоза, особенная роль отводится подбору оптимально подходящего вида анестетика, который не причинит вреда организму.
Кроме врачебного обхода, пациенту выдают направления на ЭКГ и флюорографию, на прохождение лабораторных анализов крови и мочи. Удостоверившись, что за эту операцию браться целесообразно, проводят консультацию по подготовке. На консультации предупреждают, что за 12 часов до начала процедуры потребуется остановить прием пищи, за пару недель до нее прекратить прием антикоагулянтов (аспирина, гепарина и лекарств на их основе).
Пациенты, оставившие отзывы, сообщают о предостерегающих рекомендациях врачей по поводу курения и приема алкоголя. С вредными привычками придется расстаться за 10-14 суток до вмешательства и, конечно, постараться к ним после вообще не возвращаться или хотя бы свести к минимуму дозу. При намерении прибегнуть только к диагностике предоперационная подготовка осуществляется аналогичным правилам.
Описание микрохирургического процесса
В отзывах пациенты рассказывают, как быстро и безболезненно перенесли процедуру, при этом без общего наркоза. Это вполне вероятно, но не забывайте, что клинические случаи не у всех одинаковы, да и физиологический статус у каждого пациента свой. Поэтому было бы правильнее сказать, что боль, благодаря сильной местной анестезии практически невозможна. Однако постоперационные неприятные ощущения в области прооперированного участка немного беспокоить какое-то время, скорее всего, будут.
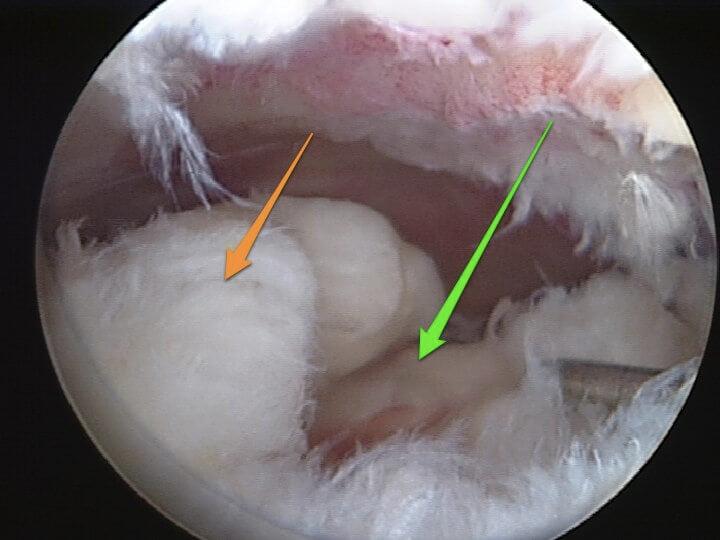
Разволокнение связок при их разрыве.
Видео позволяет разобраться во всех тонкостях процесса. Их предостаточно на просторах интернета. Но ввиду того, что специфические сюжеты не каждый сможет досмотреть до конца, мы предлагаем о важных моментах просто и спокойно почитать.
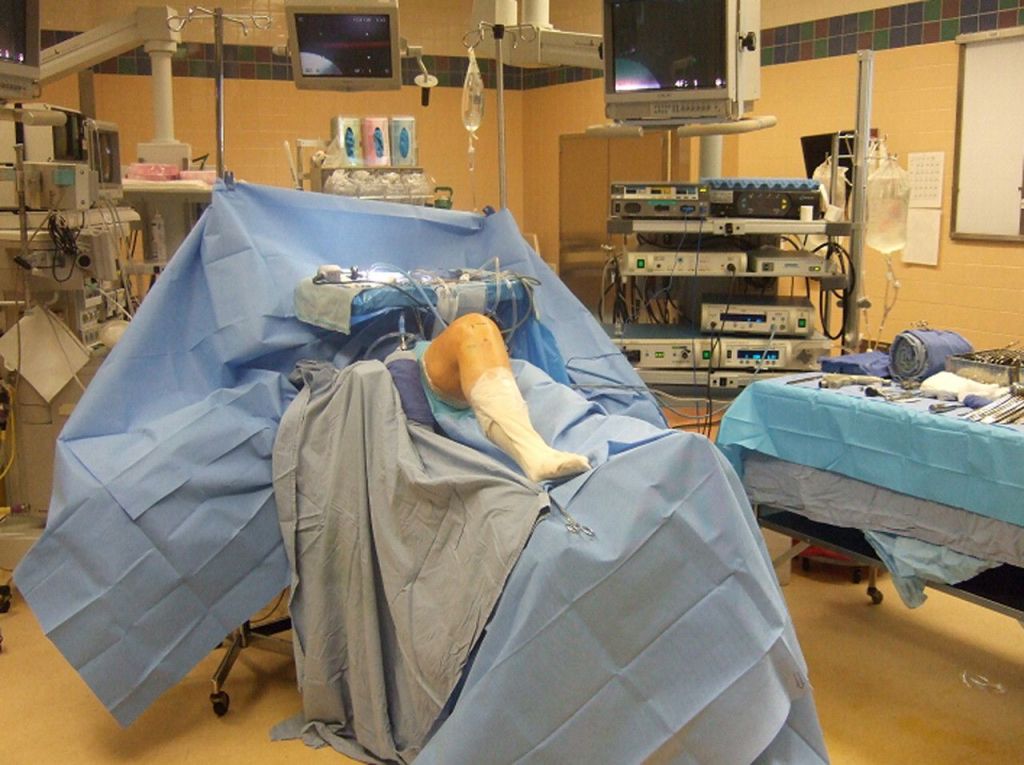
Расположение пациента на операционном столе.
Исходя из этиологии и степени патологических изменений, состояния больного и сопутствующих заболеваний, анестезиологическое средство подбирается индивидуально. Чаще всего применяется местный наркоз, то есть анестезия регионарного типа (эпидуральная или проводниковая). Регионарный анестетик содержит лидокаин, ропивакаин или бупивакаин. К основному раствору для усиления анестезирующего эффекта могут добавить в мини-дозе лекарство из категории опиатов. В некоторых ситуациях, все же, уместен общий внутривенный наркоз.
Сначала, вне зависимости от планов хирурга, будет осуществлена диагностическая артроскопия. Она предусматривает введение эндоскопического зонда в виде стержня в полость костного соединения. Когда наркоз вступит в силу, тогда начинается диагност-хирургия. Для этого полусогнутую в колене конечность ближе к бедру жгутируют для уменьшения кровотока, после чего делают прокол (6 мм), через который подается контраст-вещество, чтобы усилить видимость суставных и околосуставных структур. Далее через этот операционный порт вводится трубка. Специалист досконально осматривает каждый миллиметр проблемного органа.
Операционное поле, можно видеть свечение внутри.
Видео в реальном времени транслируется на экране, выявляет любые существующие дефекты в больном сочленении. Если врач посчитает нужным выполнить регенерацию патологических элементов, он создаст дополнительный разрез (6-8 мм), через который нужным инструментом из микрохирургического набора устранит обнаруженный дефект. Он может сделать частичную резекцию костно-хрящевых тканей, пластику связок и сухожилий, сшивание или удаление (частичное, полное) мениска, экспроприировать хондромные тела, извлечь выпот и гной, ввести противовоспалительные лекарства, взять фрагмент тканей или синовии для изучения их состава и др.
По окончании хирургии операционное поле промывается, а весь инструментарий извлекается. Доктор производит обработку дезинфицирующими составами рану, ставит дренаж и делает маленький шов, который закрывает стерильным лейкопластырем. На прооперированное колено, чтобы придать ему максимальную обездвиженность, накладывается плотная фиксирующая повязка от стопы до середины бедра.
На весь сеанс уходит в среднем 1 час, в отдельных случаях – до 3 часов. Восстановительные меры несложные, но их нужно строго соблюдать, чтобы не спровоцировать опасные осложнения. О негативных явлениях, которые способны развиться, речь пойдет дальше.
Осложнения после артроскопии коленного сустава
Как любой хирургический способ, данный метод, даже при всей своей миниинвазивности, может иметь неблагоприятный исход. К осложнениям приводят несоблюдение реабилитационных норм, нарушение принципов асептики и антисептики, врачебные ошибки. Неблагополучная картина возникает нечасто, поэтому паниковать не стоит. Нужно изначально со всей долей ответственности отнестись к выбору клиники.
Отзывы пациентов после артроскопии коленного сустава вместе с данными официальной статистики позволили нам сформировать список самых частых эксцессов. В него входят следующие негативные явления, возникающие в ранний или отдаленный послеоперационный период:
Особенности восстановления
Для предупреждения отекания мягких тканей покрывающих колено к ране прикладывают холод. Сухие компрессы со льдом положены каждые 60-90 минут на начальных этапах реабилитации. Человеку необходимо оставаться в стационаре под наблюдением специалистов минимум двое суток. Ему прописываются хорошие болеутоляющие препараты, а также средство из серии антибиотиков для профилактики инфекционного патогенеза. Вставать разрешается уже на 3 день, но ходить позволяется исключительно с ходунками или костылями. Оберегать ногу от полной нагрузки надо не менее одной недели.
Успех артроскопической операции на коленном суставе всецело завит от качества постоперационного ухода. Полное восстановление наступает примерно через 1-1,5 месяца, все это время нужно выполнять в строгом порядке все пункты реабилитационной программы, индивидуально составленной высококомпетентным реабилитологом.
Интенсивными темпами восстановиться помогают массаж, комплекс ЛФК, физиотерапия, упорный труд и терпение. Приблизительно через 7-10 дней возможна отмена поддерживающих средств для передвижения, человеку разрешается передвигаться так, как этого требует природа, а именно, без поддержки на двух ногах с равнозначной нагрузкой, движения при этом плавные и медленные, шаг мелкий. Лечебная гимнастика и ходьба определенный промежуток времени осуществляются в специальном функциональном ортезе, надетом на проблемную ногу.
Занятия лечебной физкультурой на ранних сроках щадящие. В первую неделю занимаются, как правило, в положении лежа. Основу комплекса составляют напряжение/сокращение тазобедренных мышц, поднятие прямой конечности на 45 градусов с 5-секундным удержанием, разминка голеностопа. К лимфодренажному массажу прибегают с целью снятия послеоперационного отека. Он выполняется профессионально обученным массажистом вручную или посредством микротокового аппарата. В поздний период прописываются велотренировки, плаванье, ходьба и бег в воде.
Заключение
Выявить причину дисфункции суставов зачастую проблематично привычными приемами диагностики, вроде компьютерной или магниторезонансной томографии, рентгена, УЗИ. В этом случае на помощь приходит визуальный «исследователь» суставной полости – артроскоп, применяемый в ортопедической практике с целью получения полных и достоверных сведений о состоянии сочленения.
Процедура очень высоко ценится специалистами, ведь помимо такого высокоинформативного обследования, она позволяет параллельно исправлять обнаруженные недостатки, причем делать это высокотехнологично, без травматического рассечения надсуставных мягких тканей и без обнажения костного соединения.
Предпочтительнее будет обследовать, а если потребуется, прооперировать колено, в одной из высокоспециализированных клиник Европы. Там данной методикой владеют на высшем уровне. Замечательные хирурги-ортопеды по этой части работают в Чехии, об этом значится в европейских научно-медицинских источниках. Да и, как показывают отзывы, артроскопия голеностопного сустава, коленного сочленения в Чехии, пациентов привлекает цена.
Пункция сустава
– это манипуляция, которая выполняется диагностической или лечебной целью. Её с успехом применяют хирурги, травматологи, ревматологи. Манипуляция дает хороший лечебный эффект при заболеваниях суставов, позволяет оценивать динамику воспалительного процесса в суставе, а также служит основой диагностического алгоритма при травме, воспалении и т.д.
Внутрисуставная пункция, артроцентез (от латинского punctio– прокол, centesis – прокол) представляет собой прокол тонкой иглой, который обеспечивает доступ в полость сустава после предварительного обезболивания 1% раствором новокаина. Манипуляция безопасна и имеет крайне малый процент возможных осложнений. Он составляет всего 0,1% случаев.
Диагностическая пункция суставов:
Выполняется с диагностической целью при воспалительных заболеваниях суставов и травмах. В процессе пункции из полости сустава получают синовиальную жидкость, которая может содержать кровь, гной, воспалительный транссудат или экссудат. Далее проводится анализ полученного пунктата.
Показания:
Лечебная пункция суставов::
Лечебная пункция сустава проводится с целью удаления патологического содержимого, промывания внутрисуставной полости и введения в сустав лекарственных препаратов. Во внутрисуставную полость могут вводиться:
Удаление патологического содержимого способствует снижению давления внутри сустава, снижению болевого синдрома, увеличению мобильности конечности, профилактике инфекционно-воспалительных осложнений заболевания, травмы. Лечебная пункция проводится несколько раз с интервалом в несколько недель.
Как проводится пункция сустава:
Основная техника выполнения диагностической и лечебной пункции сустава принципиально не отличается. Предварительно проводится обезболивание 1% раствором новокаина. Далее проводится прокол (в определенных для каждого сустава точках) кожи, суставной капсулы и осуществляется доступ в полость сустава. Прокол проводится с соблюдением всех мер стерильности. Крупные суставы могут пунктироваться под контролем УЗИ (ультразвуковая диагностика). После завершения манипуляции место прокола обрабатывают антисептиком и накрывают стерильной повязкой.
Лечебная и диагностическая пункция суставов в Нижнем Новгороде:
В медицинском центре «Тонус ЛАЙФ» опытными специалистами проводятся лечебно-диагностические внутрисуставные пункции. В клинике проводится тщательная диагностика заболеваний суставов с применением современных лабораторных, визуализирующих и эндоскопических методик.
Наши специалисты
Грунина Елена Андреевна
врач-ревматолог, к.м.н., доцент
Записаться на прием
Поиск
Услуги
Новости и акции
О центре
ТОНУС ЛАЙФ – это масштабный проект, основанный на лучших традициях и 20-ти летнем опыте сети медицинских клиник «Тонус». Мы специализируемся на диагностике любого уровня и сложности, неврологии, психиатрии, кардиологии,
ревматологии и эндокринологии.
Отзывы о клинике:
Хочу выразить огромную благодарность и признательность неврологу-эпилептологу Емельяновой Валерии Владимировне! Это первоклассный специалист и профессионал своего дела. Она грамотно подобрала препарат, что не получилось у предыдущего специалиста, а сегодня мы его отменили, так как все пролечили. Результат говорит сам за себя. Уважение вам! Анастасия
Спасибо огромное доктору Першину Александру Борисовичу за консультации и лечение, за 2 месяца вернул в нормальное состояние. Перед приемом волновалась, но доктор располагает и обладает «успокоительной» интонацией.
Александр Борисович внимательно выслушал, уточнил нужную информацию и назначил препараты, которые сразу начали помогать, с первых дней приема начались улучшения. А через 2 месяца уже ровное состояние, хорошее настроение, стало появляться забытое ощущение радости жизни, и творчество вернулось и активность. Очень благодарна доктору! Продолжаю лечение (доктор говорил, что состояние совсем нормализуется и закрепится, а это очень радует). Екатерина
Хочу выразить свою глубочайшую благодарность врачу Першину Александру Борисовичу за помощь моей маме. Ей 84 года. Настоящий профессионал, грамотный специалист, очень внимателен к своим пациентам. Он облегчил страдания моей мамы, не знаю, как бы разрешилась госпитализация без участия Александра Борисовича. Звонил, интересовался как наши дела, консультировал даже после приема. Помог по всем вопросам. Человек с большим, чутким и добрым сердцем. Хочу поклониться Вам в ноги за помощь маме. Сколько буду жива, всегда буду помнить! Зарима
Пункция суставов в Санкт-Петербурге
Заболевания суставов снижают работоспособность человека, и в целом, ограничивают возможности, иногда это все дополняется изнуряющими болями. Они встречаются часто среди любых слоев населения, независимо от возраста.
Нарушения самые разнообразные – воспаления, повреждения, инфекции, опухоли. Пункция важна не только для проведения более точной диагностики, она еще широко применяется в лечении.
Пункция сустава – что за процедура?
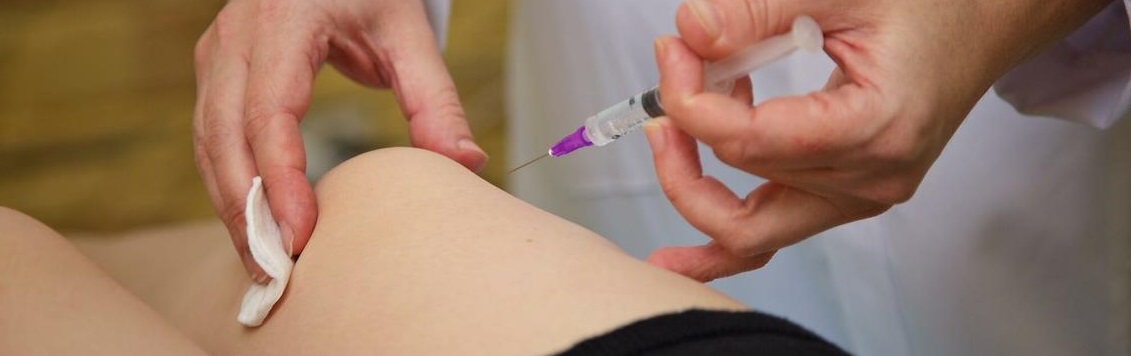
Сустав прокалывается иголкой в определенном месте, после проведения анестезии, обезболивания. Другое название этой же процедуры – артроцентез.
Виды проколов сустава (пункции) и предназначение
Он проводится, чтобы провести анализ взятой суставной жидкости. Она исследуется на наличие гноя, крови, инфекции, других патологий. Благодаря таким исследованиям выявляются ревматизмы, волчанка, опухоли, аллергические патологии, туберкулез, прочие заболевания и возбудители. Процедура может быть необходимой перед проведением эндопротезирования или эндоскопии.
Посредством лечебного прокола вытягивается кровь, гной, а вводят такие лекарства:
Чтобы вылечить определенное заболевание, может понадобиться не один, а несколько проколов. Показания пункциям, их количество, интервалы, определяются человека индивидуально в зависимости от возраста, симптомов, имеющихся сопутствующих заболеваний, состояния кожи.
Показания для проведения артроцентеза
Артроцентез сустава необходим в таких случаях:
Пункция сустава – это важнейший способ диагностики, который помогает выявить многие заболевания и патологии. Прокол является и эффективным методом лечения.
Процедура, как выполняется
Пункция сустава производится нашим врачом высшей категории – травматологом-ортопедом. Мы выполняем пункцию различных суставов, от локтевых и плечевых до тазобедренных или голеностопных.
После обработки антисептиком выполняется местная анестезия, потому процедура практически безболезненна. Прокол в точно выбранном месте делается толстой иглой, через него вставляется тонкая. Через широкую иглу удаляется кровь, гной или другая жидкость. Место пункции заклеивается антисептической повязкой со специальным средством. При сложных пункциях используется контроль УЗИ.
Важно доверять проведение процедуры именно хорошему специалисту, который разбирается в анатомии суставов, имеет большой практический опыт. Иначе можно повредить нервы, сосуды, мышечную ткань.
Противопоказания:
Уход после прокола
Чтобы в сустав не проникла инфекция, не рекомендуется в течение 2–3 суток мочить место проведения пункции, а также снимать повязку, наносить мази. Образовавшийся после пункции ход должен закрыться. Стоит также ограничить физические нагрузки, защитить сустав от влияния холода. Место прокола может отекать и немного болеть. Врач назначает дополнительные лекарственные средства, помогающие в лечении заболевания.
Пункция сустава – это серьезнейшая процедура, которая, при правильно проведении, избавит быстро и надолго вас от многих проблем. Обращайтесь – мы избавим вас от проблем с суставами!