Артроз лонного сочленения что это такое
Что делать, если беспокоят боли в области таза и паха
Появление даже незначительных дискомфортных ощущений в области тазобедренного сустава должно сразу насторожить пациента. Проблемы с самым крупным в организме сочленением могут стать причиной снижения ежедневной активности и утраты способности к полноценному передвижению. Рассмотрим подробнее, что может спровоцировать появление болей в области таза и паха, а также, как с ними справиться.
Почему возникают болевые ощущения?
Появление болей в области таза и паха может говорить о развитии разных патологий. Определить, что именно стало причиной возникновения подобной симптоматики, способен врач с опытом после проведения тщательного обследования.
Подобная симптоматика способна проявиться на фоне инфаркта в тазобедренном суставе, артрозе ТБС, воспалительного процесса в бедренном сочленении, аваскулярного некроза.
В организме человека тазобедренное сочленение (ТБС) – это самый мощный сустав, задача которого состоит в том, чтобы обеспечивать двигательную активность, а также поддерживать равновесие. Как следствие, нарушения в работе этого сустава являются причиной снижения качества жизни.
В состав сочленения входит вертлужная впадина и головка бедренной кости, совершающая движения внутри данной впадины. Головку покрывает хрящевая ткань, обеспечивающая свободное скольжение. В полости сустава ещё находится значительная часть бедренной шейки.
Наиболее распространенная причина возникновения болей в области таза и паха – травма сочленения. Не так распространены факторы нетравматической природы, обусловленные разными патологиями, из-за которых разрушается сустав, хрящ, околосуставные ткани, уменьшается объем синовиальной жидкости.
К появлению подобных признаков могут привести заболевания в разных органах и системах. В некоторых случаях болевые ощущения связаны с воспалением в области лонного, крестцово-подвздошного сустава, ягодичной мышцы, органов малого таза.
Кроме того, боль может развиться на фоне неврологических нарушений – неврита в седалищном нерве, поясничного радикулита и пр. Иногда подобная симптоматика является свидетельством развития заболеваний, связанных с суставной и связочной тканью.
Возникновение болей в области таза и паха связано с дегенеративными процессами, воспалениями, травмами. Также причина может крыться в анатомических особенностях сочленения, неправильном расположении головки бедра в вертлужной выемке. Причиной развития болей может стать вывих, подвывих бедра травматического либо врожденного характера.
Разновидности болей
Болезненные проявления в районе таза и паха могут быть разными по выраженности и течению. Боль бывает яркая и внезапная, а бывает и с длительным периодом нарастания.
Острая
Обычно боль является кратковременной, пациент без труда способен определить её местоположение. Появление боли острого характера говорит об органическом повреждении либо формировании заболевания.
Поначалу болевые ощущения возникают в конкретном месте, а со временем рассеиваются по организму.
Ноющая
Подобная разновидность боли обычно появляется на фоне болевых проявлений острого характера, однако охватывают больший участок.
Болезненные ощущения чаще всего нарастают и исчезают, а через некоторое время появляются вновь. Определить локализацию болей достаточно сложно, из-за чего терапия затруднена.
Хроническая
Такой вид болей может продолжаться больше полугода. Такой симптом очень сложно определяется и поддается лечению. Часто, чтобы избавиться от болезненных проявлений хронического характера, требуется операция.
При систематическом появлении болей в области таза и паха любого характера в процессе даже незначительной двигательной активности надо незамедлительно проконсультироваться с врачом. Лечиться самостоятельно не стоит, так как болезнь в запущенной форме может стать причиной серьёзных проблем со здоровьем, из-за чего потребуется серьезное и продолжительное лечение.
Основные патологии, проявляющиеся болями в тазобедренном суставе
Ознакомимся в подробностях, при каких болезнях может развиться подобная симптоматика.
При артрозе (коксартрозе) ТБС
Такое заболевание определяют каждому третьему пациенту, обратившемуся к доктору с жалобами на поясничную боль, отдающую в паховую область. Но, по мнению квалифицированных врачей, в действительности артроз ТБС диагностируют приблизительно у 30% больных.
Формируется патология по большей части у лиц старше 40 лет, причем в большей степени ей подвержены женщины. Болезнь способна поразить одно или сразу оба сочленения. Обычно на раннем этапе заболевание не определяют, так как признаки слабо выражены, а в некоторых случаях и вовсе отсутствуют. Со временем артроз прогрессирует. Этот процесс может занять не один год, а иногда возможно и быстрое прогрессирование патологии на фоне полученных травм, сильных стрессов, неправильного движения. В этом случае болезнь развивается до тяжёлой стадии буквально за пару месяцев.
При артрозе ТБС болезненные проявления локализуются на бедре сбоку и впереди, а также отдают в пах. Часто можно почувствовать сильную ломоту в ягодицах с резкой болью, отдающей в область колена. На начальной стадии боль появляется, когда человек двигается либо нагружает сочленение. Со временем подобные признаки могут беспокоить даже в неподвижном состоянии и во время сна. При артрозе ТБС человек с трудом разводит и сгибает ноги, вращательные движения бедром совершить почти невозможно.
Отличительная особенность коксартроза – ограничения в двигательной активности пораженной ноги. Больной с трудом передвигается, сгибает и разгибает колено, отводит ногу в бок. Из-за поясничных болей невозможно делать наклоны.
При асептическом некрозе
Клиническая картина данной патологии напоминает по признакам инфаркт бедренного сустава. Это заболевание диагностируют только у 10% пациентов, обратившихся к врачу с жалобами на боль в тазобедренной и паховой области. Признаки при асептическом некрозе схожи с артрозом ТБС, из-за чего врачам сложно правильно диагностировать заболевание.
При асептическом некрозе человека уже на протяжении первых суток после начала развития болезни беспокоит жгучая боль в сочленениях, а своего пика заболевание достигает спустя пару суток. Отличительная особенность данной патологии – боль, беспокоящая человека всю ночь, и ослабевающая только к рассвету. В большей степени болезни подвержены мужчины, не достигшие 45-летнего возраста. У лиц старшей возрастной категории риск развития подобной болезни существенно уменьшается.
При трохантерите
Другое название этого заболевания – воспаление сухожилий бедра. Это наиболее распространенная болезнь, провоцирующая возникновение болей в области таза и паха. Ее диагностируют у 30% пациентов, обратившихся в больницу с подобными жалобами.
Чаще всего болезнь диагностируют у женщин в постклимактерический период, когда мышечная и сухожильная ткань ослабевает.
Заболевание бывает одностороннее или двухстороннее, развитие занимает от 3 до 14 дней. Определить, что появилась болезнь, можно по резкой, пронизывающей боли, локализующейся снаружи по бедренной поверхности. Воспаление в сухожилиях приводит к появлению острой мышечной боли. При передвижении и во время сна на боку, где находится поврежденный участок, ломит в ноге и паховой области. В сравнении с артрозом ТБС при трохантерите не укорачивается конечность, а также не беспокоит боль при отведении ноги в бок. Нет скованности в движениях.
При синдроме грушевидных мышц в поясничном отделе позвоночного столба
Это заболевание определяют у 30-40% пациентов, обратившихся в медучреждение с жалобами на боль в поясничной и паховой области. Болезнь может развиться с одной или двух сторон, болевая симптоматика нарастает на протяжении 1-3 суток. Она способна проявиться вне зависимости от времени дня с одинаковой выраженностью, однако зачастую боль беспокоит в ночные часы, причем она настолько интенсивная, что человек не может заснуть. Возможно усиление болевых проявлений и ближе к утру.
На фоне данной патологии боль в паховой области беспокоит не так часто в сравнении с артрозом ТБС. Обычно она локализуется в поясничном и крестцовом отделе, спускаясь по сзади нижней конечности в пятку. Болезненные ощущения могут появиться и в дневное, и в ночное время, обычно во время ходьбы. Хотя иногда человека боль может разбудить ночью. Подвижность при синдроме грушевидной мышцы не нарушена, но попытка поднятия прямой ноги может привести к сильной боли в пояснице, отдающей в ягодицу. Причина развития патологии кроется в повреждении поясничной области позвоночного столба.
Из-за неудачных движений, поднятия тяжестей болезнь развивается быстрее. Начало приступа сопровождается резкой поясничной болью. Нередко болевая симптоматика отдает в ягодицы и пах. Иногда из-за болевых ощущений появляется скованность на промежутке между пахом и коленом. Отличительное свойство заболевания – наличие боли в ягодицах, существенно превышающей остальные.
При ревматической полимиалгии
Это наиболее редкое заболевание, провоцирующее боль в паху и тазобедренном сочленении.
Данную патологию определяют только у 1% пациентов, обратившихся к врачу с жалобами на поясничную и паховую боль. Диагностируют у женщин, достигших 50-летнего возраста, после сильнейшего стресса либо нервного шока.
Болезнь характеризуется быстрым развитием (от 3 суток до 3 недель). По началу человека беспокоит боль постоянного характера в плечах и области спины, со временем она спускается к ягодичным мышцам и бедренному отделу. Больной страдает от постоянного чувства слабости.
При артрите
Это заболевание часто диагностируют у лиц пожилого возраста. Болезнь характеризуется болью в области ТБС, отдающей в нижнюю конечность, паховую область, нередко распространяющуюся на бедро спереди и колено. Болезненные проявления нарастают при движении либо попытках использовать в качестве опоры поврежденную ногу. Больной с трудом поднимается из сидячей позы.
Сильная боль появляется в утренние часы и не проходит после легкой зарядки. Физические нагрузки приводят к значительному нарастанию болей. Кроме того, движения становятся скованными, а попытка встать провоцирует появление резкой боли в суставах.
При бурсите
При данном заболевании воспаляется бурса (вертикальная сумка, расположенная сверху выступа кости бедра). Поначалу человека беспокоит боль в ягодичных мышцах, отдающая в паховую область. Если лежать на больной ноге, дискомфортные ощущения существенно нарастают.
При тендините
Данная патология сопровождается поражением связочной ткани ТБС, что приводит к существенному ограничению двигательной активности. Отведение ноги в бок становится затруднительным, из-за резкой боли при попытках совершения подобных движений появляется скованность в мышцах. Ходить и опираться на больную ногу достаточно сложно.
При инфекционном артрите
Причина развития данного заболевания – разные патогенные микроорганизмы (стрептококк, стафилококк). Болезнь характеризуется стремительным течением. В течение краткого времени в области сочленения появляется припухлость, наблюдается гипертермия в сочетании с лихорадкой. Движения становятся болезненными, даже касание к поврежденной ноге приносит боль.
Если беспокоит слабая, не сразу появляющаяся, боль, требуется проведение дифференциальной диагностики. Это позволит отличить инфекционную форму артрита от туберкулёзной, которая сопровождается болезненными ощущениями, распространяющуюся на средний отдел бедра или коленный сустав. С течением времени появляется ограниченность в движениях больным суставом и припухлость.
При опухолях
Особо следует обратить внимание на ноющие боли постоянного характера. Это часто является свидетельством развития доброкачественного или злокачественного новообразования. Признаки могут значительно различаться по местоположению и интенсивности болей. Надо посетить доктора, чтобы было своевременно и правильно диагностировано заболевание.
При энтезопатии
При такой болезни беспокоят боли в паховой области, отдающие в тазобедренное сочленение. Они нарастают во время ходьбы и продолжительного пребывания в положении стоя.
Другие причины боли
Причиной появления болей в области таза и паха могут стать и другие заболевания. При появлении одновременно гипертермии и воспаления в иных сочленениях можно диагностировать ревматоидный артрит.
Боль неопределенного характера, отдающая в поясничный отдел, колено, бедро по задней поверхности, ягодичную мышцу обычно является свидетельством развития аваскулярного некроза головки бедра, приводящего со временем к её атрофии.
Боль, медленно нарастающая во время передвижения и продолжительного пребывания в стоячей позе, сопровождающая переменами в походке, часто является свидетельством формирования остеоартроза.
Дискомфортные ощущения в области таза появляются у женщин, вынашивающих ребёнка. Причиной являются изменения в гормональном фоне, так как будущему малышу нужен кальций в большом количестве.
Как проводится диагностика
Боль в тазобедренном суставе и паху может появиться по многочисленным причинам. Изначально пациент нуждается в обследовании, чтобы установить правильно диагноз. От этого напрямую зависит, какая будет назначена терапия.
Для определения заболевания может потребоваться:
Обычно достаточным является проведение рентгенографии ТБС, чтобы выявить проблему. При необходимости врач может назначить полную диагностику позвоночного столба.
К какому врачу обратиться?
При появлении болей в области таза и паха изначально надо обратиться к терапевту, а он уже направит к другому специалисту. Это может быть ортопед, травматолог, невропатолог или хирург. Лечение тазобедренного сустава без операции доступно на начальной стадии заболевания.
Лечение
Любое из перечисленных заболеваний, провоцирующих появление боли в области таза и паха, подразумевает комплексное лечение. Кроме того, больная нога нуждается в покое и частом отдыхе.
Лекарственные средства
Обычно для снятия болей в области таза показано лечение препаратами противовоспалительной группы – Индометацином, Диклофенаком, Ибупрофеном. Их можно использовать в таблетированной и мазевой форме.
Чтобы снять мышечный спазм, показан прием миорелаксантов. При тяжёлой клинической картине назначают прием стероидов. Диуретики помогают убрать отёчность в тканях. Также показано лечение глюкокортикостероидами (Преднизолоном, Метилпреднизолоном, Дексаметазоном) и хондропротекторами (Глюкозамином, Хондроитин сульфатом).
Чтобы активизировать циркуляцию крови в ноге, назначают прием Пентоксифиллина и Тивортина. Если патология сопровождается гнойным процессом, назначаются антибиотики:
Массаж
Для проведения данной процедуры нужно обращаться 1 раз в 6 месяцев к специалисту. Курс лечения причин заболеваний тазобедренного сустава составляет 10 сеансов.
Физиотерапевтические процедуры
В зависимости от симптомов болезни назначается такое лечение тазобедренного сустава:
Лечебную физкультуру назначают после того, как будут сняты острые признаки и устранена сильная боль. Гимнастика довольна простая, заключается в отведении, приведении, сгибании и разгибании ноги. Изначально упражнения следует выполнять под врачебным присмотром. Оптимальным является проведение гимнастики в бассейне с тёплой водой.
Операция
Если в полости сустава обнаружена кровь либо жидкость, рекомендовано проведение дренирования с промыванием специальным антибактериальным раствором.
В более серьёзной ситуации показано выполнение эндопротезирования ТБС, которое заключается в замене разрушенного сустава на искусственный аналог. По окончании хирургического вмешательства и реабилитационного периода двигательная активность возобновляется, что позволяет человеку вернуться к обычному образу жизни.
Спровоцировать появление боли в области таза и паха могут разные заболевания. Главное, своевременно обратиться за помощью к врачу, чтобы он смог правильно поставить диагноз и назначить соответствующее лечение.
Дисфункция лобкового симфиза
Дисфункция лобкового симфиза (ДЛС) описывается в литературе как совокупность признаков и симптомов дискомфорта, а также боли в паховой области, включая тазовую боль, отдающую в верхнюю часть бедра и промежность. Причина данного состояния – физиологические ослабление тазовых связок и повышенная подвижность лобкового симфиза во время беременности. Степень выраженности симптомов варьируется от легкого дискомфорта до сильнейшей изнуряющей боли.
В литературе также обсуждается использование множества других терминов, таких как лонно-крестцово-подвздошная артропатия, функциональная недостаточность таза, синдром лобковой боли, синдром крестцово-подвздошного сустава, опоясывающая тазовая боль, синдром релаксации таза, и дисфункция лонного сочленения.
Друзья, совсем скоро состоится семинар Марины Осокиной «Женское здоровье: возможности восстановительного фитнеса и физической терапии». Узнать подробнее…
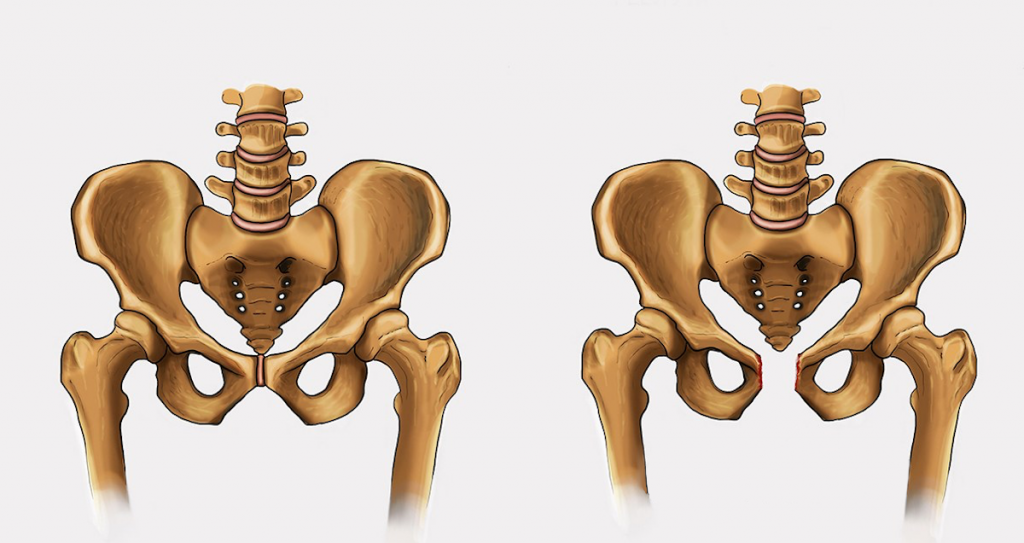
Дисфункция лонного сочленения возникает, если сустав становится слишком расслабленным, из-за чего возникает нестабильность в тазовом поясе. В тяжелых случаях ДЛС лобковый симфиз может частично или полностью разорваться. Если разрыв увеличивается более чем на 10 мм, это называется диастазом лобкового симфиза.
Дисфункция лонного сочленения – распространенное и изнуряющее заболевание, поражающее женщин чаще всего во время или после беременности. Оно сопровождается сильной болью и может оказать существенное влияние на качество жизни и даже привести к таким осложнениям как депрессия.
Клинически значимая анатомия
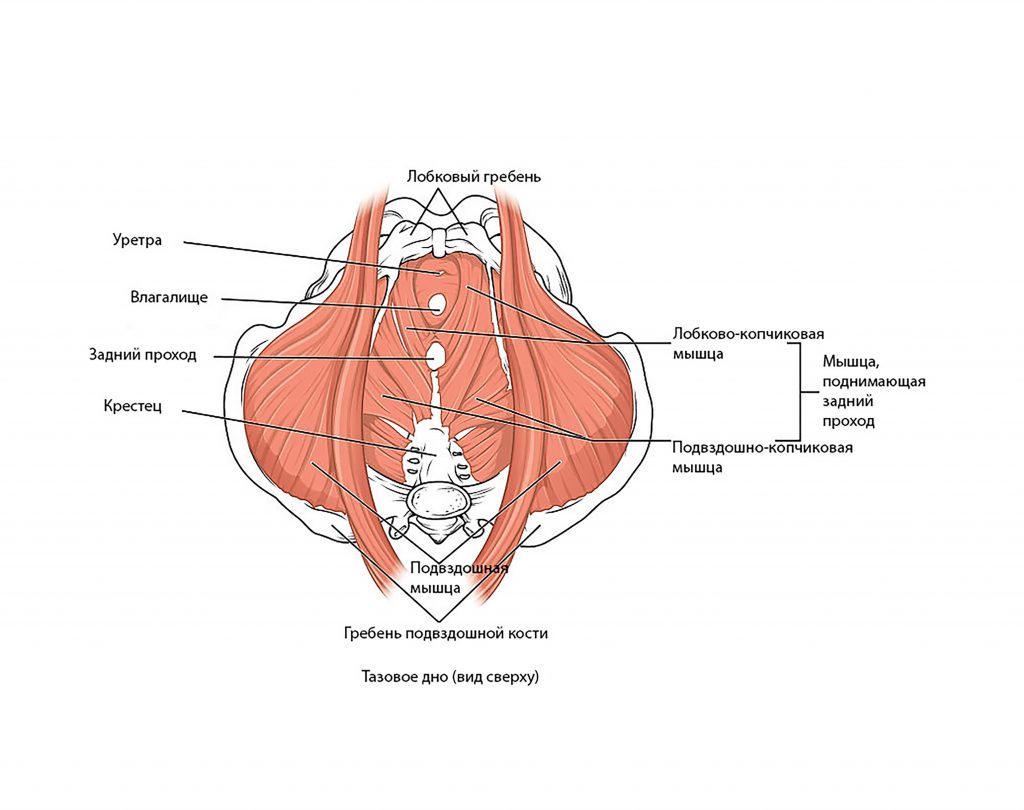
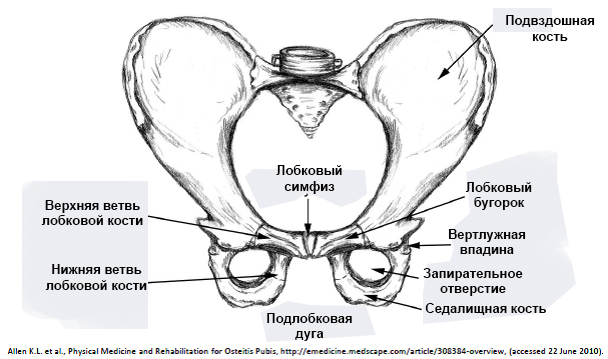
Лобковый симфиз расположен на передней стороне таза и является передней границей промежности. Лобковые кости формируют хрящевое соединение в срединной плоскости, именуемое лобковым симфизом. Этот сустав удерживает лобковые кости вместе и обеспечивает устойчивость во время движения.
Совместно с крестцово-подвздошными суставами лонное сочленение формирует стабильное тазовое кольцо. Подвижность в этом кольце очень мала.
Подробнее про анатомию тазового дна можно почитать тут.
Лобковый симфиз – это хрящевое соединение лобковых костей, между которыми расположен волокнисто-хрящевой межлобковый диск. Лобковые кости соединяются между собой с помощью четырех связок. Верхняя лобковая связка начинается на верхнем крае лобка и доходит до лобковых бугорков. Дугообразные связки лобка формируют нижнюю границу лобкового симфиза и вплетаются в волокнисто-хрящевой межлобковый диск. Стабильность сустава в основном обеспечивают наиболее крепкие дугообразные связки. Вместе четыре указанных связки стабилизируют сустав и удерживают суставные поверхности от сдвига и растяжения.
Диск соединяет суставные поверхности двух лобковых костей. Каждая из этих поверхностей покрыта тонкий слоем гиалинового хряща. Соединение не является ровным, в нем присутствуют сосочкообразные выросты, углубления и выступы.
У детей диск очень маленький, гиалиновый слой очень толстый, но со временем истончается. У мужчин диск выше, меньше и уже, чем у женщин. В своей толще диск имеет щелевидную полость, которая в норме у женщин имеет в ширину 4-5 мм. В последнем триместре беременности она увеличивается еще на 2-3 мм, что необходимо для прохождения ребенка по родовым путям. При дисфункции лонного сочленения суставы становятся более расслабленными, что влечет за собой нестабильность в тазовом поясе. При ширине полости, равной или превышающей 10 мм, возникает диастаз лобкового симфиза.
Эпидемиология/Этиология
Существуют несколько теорий о происхождении дисфункции лонного сочленения:
Aslan и соавт. говорят, что этиология заболевания не известна. При беременности изменяется нагрузка на таз, ослабевают связки и мышцы. Это приводит к позвоночно-тазовой нестабильности, которая проявляется в виде ДЛС.
На ранних сроках беременности желтое тело продуцирует большое количество гормона релаксина и прогестерона. С 12-й недели данную функцию берут на себя плацента и децидуальная оболочка матки. Релаксин расщепляет коллаген в крестцово-подвздошных суставах, вызывая размягчение тканей. Похожим эффектом обладает прогестерон. Однако нет никакой корреляции между уровнем релаксина и степенью дисфункции лонного сочленения. Норвежское исследование показало, что генетическая предрасположенность к ДЛС возможно вызвана нарушениями секреции релаксина. Может показаться, что расслабление связочного аппарата прямо указывает на наличие гормональной подоплеки заболевания. Однако достаточного количества данных, подтверждающих эту теорию, нет.
К другим факторам, приводящим к ДЛС, относятся физически изматывающая работа во время беременности, а также патологическая усталость, плохая осанка и недостаток физической нагрузки. Также определенную роль могут сыграть лишний вес, многоплодная беременность, беременность в старшем возрасте, тяжелые роды в анамнезе, а также плечевая дистоция.
Эффективное приспособление суставов к определенной нагрузке требует адекватной компрессии суставов и скоординированных усилий мышц и связок. Это – залог эффективных реакций суставов на изменяющиеся условия. Во время беременности связки и мышцы становятся более слабыми и не могут выполнять свои функции, как они делали это раньше. В результате изменяется наклон таза, что приводит к позвоночно-тазовой нестабильности, чаще всего проявляющейся в дисфункции лобкового симфиза.
Если коротко, то причины этой нестабильности – гормональные (влияние гормона релаксина), метаболические (обмен кальция), биомеханические (нагрузки при беременности и физические упражнения), слабо развитые мышцы, состав тела (вес), анатомические и генетические вариации.
Функция мышц тазового дна – поддержка органов, лежащих на нем. Сфинктеры (анальный и мочеиспускательный) позволяют сознательно контролировать кишечник и мочевой пузырь. Благодаря этому мы можем сознательно контролировать выделение кала или фатуса, а также мочи.
При сокращении мышцы тазового дна способны приподнимать внутренние органы и сжимать отверстия сфинктеров влагалища, ануса и уретры. При расслаблении мышц тазового дна возможно подтекание мочи и бесконтрольное выделение кала. Беременность изменяет работу указанных мышц, а также их функцию.
Клиническая картина
Дисфункция лонного сочленения – состояние, при котором возникает избыточная подвижность в лобковом симфизе и боль.
Согласно информации Owens K. и коллег, ДЛС возникает:
Дифференциальный диагноз
Leadbetter и коллеги предложили скоринговую систему для диагностики ДЛС и обнаружили 5 симптомов, которые могут быть значимы для определения дисфункции лонного сочленения:
Потенциальные симптомы дифференциальных диагнозов должны быть исключены из анамнеза. Необходимо провести физикальное обследование и определенные исследования, чтобы исключить другие заболевания.
При проведении дифференциальной диагностики следует исключить следующие заболевания: компрессия нервов (поражение межпозвонкового диска), симптоматические боли в пояснице (люмбаго и ишиас), лобковый остеолиз, остеит лобка, инфекция костей (остеомиелит, туберкулез, сифилис), инфекция мочеполовой системы, боли в круглых связках, тромбоз бедренной вены и акушерские осложнения.
Диагностика
Как и при любых дисфункциях, важно провести раннюю диагностику, чтобы она не превратилась в долгосрочную проблему. Обычно диагноз ставят на основании симптомов, но на самом деле визуализация — единственный способ достоверно диагностировать дисфункцию лонного сочленения. Для подтверждения расхождения лобкового симфиза используются МРТ, рентгенограмма, КТ или УЗИ. Хотя радиография не рассматривается в качестве метода выбора из-за опасности воздействия на плод ионизирующего излучения. Наиболее подходящим методом с превосходным пространственным разрешением является МРТ, которая также позволяет избежать ионизирующее излучение.
Чтобы не пропустить ничего интересного, подписывайтесь на наш Telegram-канал.
Другие методы, которые могут помочь в диагностике и наблюдении — трансвагинальная или трансперинальная ультразвуковая диагностика с использованием датчиков высокого разрешения. С помощью такого метода как УЗИ возможно измерить межлобковую полость. Это также может быть следствием диастаза лобкового симфиза после родов.
Межлобковое расстояние в основном измеряют электронными калиперами. Также важно знать, что УЗИ позволяет измерить межлобковое пространство без ионизирующей радиации.
Оценка исходов
Дисфункция лонного сочленения описывается как набор признаков и симптомов дискомфорта и боли в области таза. До сих пор нет единого, 100-процентного понимания, что именно вызывает данной состояние. Поэтому не так просто изобрести какие-то еще критерии кроме боли и нестабильности тазового пояса, которые могли бы показать разницу в состоянии пациента в начале и конце терапии.
Впрочем, существуют исследования по разработке специальной шкалы для ДЛС. Необходимо провести больше исследований, связанных с оценкой исходов.
Осмотр
Важно провести физикальное обследование, чтобы дифференцировать другие возможные причины симптомов, к примеру – проблемы с поясничным отделом позвоночника или грыжу межпозвонкового диска. Вот некоторые из методов обследования:
Провокационные тесты (когда они оказываются положительными, это помогает установить ДЛС).
Исследователь фиксирует одну из передних верхних подвздошных остей. Пациентка, находящаяся в положении лежа на спине, сгибает бедро и кладет стопу на противоположный коленный сустав, при этом нога пассивно свисает кнаружи. Тест считается положительным, если есть боль в крестцово-подвздошном сочленении
Объем движений может быть снижен из-за боли. Особенно во время латеральной ротации и абдукции.
Утиная походка может появиться из-за слабости средней ягодичной мышцы, которая в норме выполняет функцию абдуктора.
Также заподозрить ДЛС можно, если у пациентки возникает непрерывная боль во время следующих активностей:
Существует ряд тестов при боли в области симфиза во время беременности, которые обладают высокой чувствительностью, специфичностью и надежностью (с коэффициентом каппы Коэна > 0.40).
Медикаментозное лечение
Во время беременности:
Тщательно контролируйте эффективность принимаемых мер и их побочные эффекты.
Физическая терапия
В рамках терапии ДЛС возможно использоваться следующие устройства:
Планирование родов
Профилактика
Упражнения для бедер
Аэробные упражнения
Укрепляющие упражнения
Про боль в пояснице и несостоятельность мышц тазового дна читайте здесь.
Упражнения на стабилизацию
Другие методы лечения
Эффективность перечисленных методов пока не доказана. Определенную пользу может принести обращение к хиропрактику, а также беседа с практикующим специалистом в области реабилитации.
Клиническое заключение
Дисфункция лонного сочленения описывается в литературе как совокупность признаков и симптомов дискомфорта, а также боли в паховой области, включая тазовую боль, отдающую в верхнюю часть бедра и промежность. Данную патологию можно обнаружить с помощью провокативных тестов и пальпации. Свидетельствовать о заболевании будет утиная походка пациентки и продолжительная боль во время различных активностей. Установить точный диагноз возможно с помощью МРТ. Существует много подходов в терапии ДЛС. В первую очередь важна профилактика: следует объяснять, как не допустить дисфункцию лонного сочленения еще на этапе планирования беременности. Также важно максимально полно рассказывать о самом заболевании и его особенностях, чтобы пациентки знали, что можно делать при этом состоянии, а что нет. Еще один важный аспект лечения – физические упражнения, которые представляют собой комбинацию силовых, аэробных упражнений, упражнений на укрепления мышц тазового дна и на стабилизацию. Другими методами лечения являются иглоукалывание, чрескожная электронейростимуляция, прикладывание холода, использование тепла и массаж. Их эффективность, правда, пока что еще не доказана. Во время и после беременности может применяться симптоматическое лечение для снижения боли, но только под контролем лечащего врача.