Асептический шок что такое
Сепсис и септический шок: признаки и диагностика
Сепсис – это потенциально опасное для жизни состояние, вызванное реакцией организма на инфекцию. Организм обычно выделяет химические вещества в кровь для борьбы с инфекцией. Сепсис возникает, когда реакция организма на эти химические вещества нарушается, вызывая изменения, которые могут нарушить функцию многих органов.
Если сепсис переходит в септический шок, кровяное давление резко падает. Это может привести к смерти.
Сепсис вызывают инфекции и может случиться с кем угодно. Сепсис наиболее распространен и наиболее опасен для:
На ранних стадиях сепсис лечат с помощью антибиотиков и большого количества капельниц, повышающих шансы на выживание.
Признаки и симптомы сепсиса
Для постановки диагноза сепсис у вас должна быть вероятная или подтвержденная инфекция и все следующие признаки:
Признаки и симптомы септического шока
Когда обратиться к врачу
Чаще всего сепсис встречается у людей, которые госпитализированы или недавно были госпитализированы. Люди в отделении интенсивной терапии особенно уязвимы для развития инфекций, которые могут привести к сепсису. Если у вас появятся признаки и симптомы сепсиса после операции или после госпитализации, немедленно обратитесь за медицинской помощью.
Причины сепсиса
Хотя любой тип инфекции – бактериальная, вирусная или грибковая – может привести к сепсису, наиболее вероятные варианты:
Факторы риска
Сепсис и септический шок чаще встречаются:
Осложнения при сепсисе
По мере развития сепсиса нарушается кровоснабжение жизненно важных органов, таких как мозг, сердце и почки. Сепсис может вызвать образование тромбов в ваших органах, руках, ногах, пальцах рук и ног, что приводит к различной степени недостаточности органов и гибели тканей (гангрена).
Большинство людей выздоравливают от легкого сепсиса, но от септического шока смертность составляет около 40 процентов. Кроме того, эпизод тяжелого сепсиса может подвергнуть вас большему риску будущих инфекций.
Диагностика сепсиса
Врачи часто проводят несколько тестов, чтобы попытаться определить основную инфекцию.
Анализы крови
Образцы крови, взятые из двух разных участков, проверяются на:
Другие лабораторные исследования
В зависимости от ваших симптомов, ваш врач может также провести тестирование одной или нескольких из следующих биологических жидкостей:
Визуализация
Если место заражения неочевидно, ваш врач направит вас на один из следующих тестов:
Септический шок
Используйте навигацию по текущей странице
Септический шок — это системная патологическая реакция на тяжелую инфекцию. Ее характеризуют лихорадка, тахикардия, тахипноэ, лейкоцитоз при идентификации очага первичной инфекции. При этом микробиологическое исследование крови нередко выявляет бактериемию. У части пациентов с синдромом сепсиса бактериемии не выявляют. Когда составляющими синдрома сепсиса становятся артериальная гипотензия и множественная системная недостаточность, то констатируют развитие септического шока.
Причины и патогенез развития септического шока:
Частота сепсиса и септического шока неуклонно возрастает с тридцатых годов прошлого века и, по-видимому, будет продолжать возрастать.
Тому причинами являются:
1. Все более широкое использование для интенсивной терапии инвазивных устройств, то есть внутрисосудистых катетеров и др.
2. Распространенное применение цитотоксических и иммуносупрессивных средств (при злокачественных заболеваниях и трансплантациях), которые вызывают приобретенный иммунодефицит.
3. Рост продолжительности жизни больных сахарным диабетом и злокачественными опухолями, у которых высок уровень предрасположенности к сепсису.
Бактериальная инфекция — это наиболее частая, причина септического шока. При сепсисе первичные очаги инфекции чаще локализованы в легких, органах живота, брюшине, а также в мочевыводящих путях. Бактериемию выявляют у 40-60% больных в состоянии септического шока. У 10-30% больных в состоянии септического шока невозможно выделить культуру бактерий, действие которых вызывает септический шок. Можно предположить, что септический шок без бактериемии — это результат патологической иммунной реакции в ответ на стимуляцию антигенами бактериального происхождения. По-видимому, данная реакция сохраняется после элиминации из организма патогенных бактерий действием антибиотиков и других элементов терапии, то есть происходит ее эндогенизация.
В основе эндогенизации сепсиса могут лежать многочисленные, усиливающие друг друга и реализуемые через выброс и действие цитокинов, взаимодействия клеток и молекул систем врожденного иммунитета и, соответственно, иммуно-компетентных клеток.
Сепсис, системная воспалительная реакция и септический шок — это следствия избыточной реакции на стимуляцию бактериальными антигенами клеток, осуществляющих реакции врожденного иммунитета. Избыточная реакция клеток систем врожденного иммунитета и вторичная по отношению к ней реакция Т-лимфоцитов и В-клеток вызывают гиперцитокинемию. Гиперцитокинемия — это патологический рост содержания в крови агентов ауто- паракриннои регуляции клеток, осуществляющих реакции врожденного иммунитета и приобретенные иммунные реакции.
При гиперцитокинемии в сыворотке крови аномально возрастает содержание первичных провоспалительных цитокинов, фактора некроза опухолей-альфа и интерлейкина-1. В результате гиперцитокинемии и системной трансформации нейтрофилов, эндотелиальных клеток, мононуклеарных фагоцитов и тучных клеток в клеточные эффекторы воспаления во многих органах и тканях возникает лишенный защитного значения воспалительный процесс. Воспаление сопровождается альтерацией структурно-функциональных элементов органов-эффекторов.
Критический дефицит эффекторов обуславливает множественную системную недостаточность.
Симптомы и признаки септического шока:
О развитии системной воспалительной реакции говорит наличие двух или более следующих признаков:
• Температура тела более высокая, чем 38 о С, или на уровне ниже 36 о С.
• Частота дыханий выше 20/минуту. Дыхательный алкалоз при напряжении углекислого газа в артериальной крови ниже 32 мм рт. ст.
• Тахикардия при частоте сердечных сокращений большей 90/минуту.
• Нейтрофилия при росте содержания полиморфноядерных лейкоцитов в крови до уровня выше 12х10 9 /л, или нейтропения при содержании нейтрофилов в крови на уровне ниже 4х10 9/ л.
• Сдвиг лейкоцитарной формулы, при котором палочкоядерные нейтрофилы составляют более 10% общего числа полиморфноядерных лейкоцитов.
О сепсисе свидетельствуют два или более признаков системной воспалительной реакции при подтвержденном данными бактериологических и других исследований наличии патогенных микроорганизмов во внутренней среде.
Течение септического шока
При септическом шоке гиперцитокинемия повышает активность синтетазы оксида азота в эндотелиальных и других клетках. В результате снижается сопротивление резистивных сосудов и венул. Снижение тонуса данных микрососудов уменьшает общее периферическое сосудистое сопротивление. Часть клеток организма при септическом шоке страдает от ишемии, обусловленной расстройствами периферического кровообращения. Расстройства периферического кровообращения при сепсисе и септическом шоке — это следствия системной активации эндотелиоцитов, полиморфоядерных нейтрофилов и мононуклеарных фагоцитов.
Воспаление данного генеза имеет сугубо патологический характер, происходит во всех органах и тканях. Критическое падение числа структурно-функциональных элементов большинства органов-эффекторов составляет основное звено патогенеза так называемой множественной системной недостаточности.
Согласно традиционным и верным представлениям, сепсис и системную воспалительную реакцию вызывает патогенное действие грамотрицательных микроорганизмов.
В возникновении системной патологической реакции на инвазию во внутреннюю среду и кровь грамотрицательных микроорганизмов определяющую роль играют:
• Эндотоксин (липид А, липополисахарид, ЛПС). Этот термостабильный липополисахарид составляет наружное покрытие грамотрицательных бактерий. Эндотоксин, воздействуя на нейтрофилы, вызывает высвобождение полиморфноядерными лейкоцитами эндогенных пирогенов.
• ЛПС-связывающий белок (ЛПССБ), следы которого определяют в плазме в физиологических условиях. Данный протеин образует с эндотоксином молекулярный комплекс, циркулирующий с кровью.
• Рецептор клеточной поверхности мононуклеарных фагоцитов и эндотелиальных клеток. Его специфическим элементом является молекулярный комплекс, состоящий из ЛПС и ЛПССБ (ЛПС-ЛПССБ).
В настоящее время растет частота сепсиса, обусловленного инвазией во внутреннюю среду грамположительных бактерий. Индуцирование сепсиса грамположительными бактериями обычно не связано с высвобождением ими эндотоксина. Известно, что предшественники пептидогликана и другие компоненты стенок грамположительных бактерий вызывают высвобождение клетками систем иммунитета фактора некроза опухолей-альфа и интерлейкина-1. Пептидогликан и другие компоненты стенок грамположительных бактерий активируют систему комплемента по альтернативному пути. Активация системы комплемента на уровне всего организма вызывает системное патогенное воспаление и вносит свой вклад в эндотоксикоз при сепсисе и системной воспалительной реакции.
Ранее считалось, что септический шок всегда вызывается эндотоксином (липополисахаридом бактериального происхождения), который высвобождается грамотрицательными бактериями. Теперь общепризнанным является тот факт, что менее чем в 50% случаев септический шок вызывается грамположительными возбудителями.
Расстройства периферического кровообращения при септическом шоке, адгезия активированных полиморфоядерных лейкоцитов к активированным эндотелиоцитам — все это ведет к выходу нейтрофилов в интерстиций и воспалительной альтерации клеток и тканей. Одновременно эндотоксин, фактор некроза опухолей-альфа, а также интерлейкин-1 повышают образование и высвобождение эндотелиальными клетками тканевого фактора свертывания. В результате активируются механизмы внешнего гемостаза, что вызывает отложение фибрина и диссеминированное внутрисосудистое свертывание.
Артериальная гипотензия при септическом шоке в основном представляет собой следствие снижения общего периферического сосудистого сопротивления. Гиперцитокинемия и рост концентрации в крови оксида азота при септическом шоке обуславливает расширение артериол. При этом посредством тахикардии компенсаторно растет минутный объем кровообращения. Артериальная гипотензия при септическом шоке возникает, несмотря на компенсаторный рост минутного объема кровообращения. Общее легочное сосудистое сопротивление при септическом шоке растет, что можно отчасти связать с адгезией активированных нейтрофилов к активированным эндотелиоцитам легочных микрососудов.
Выделяют следующие основные звенья патогенеза расстройств периферического кровообращения при септическом шоке:
1)рост проницаемости стенки микрососудов;
2) рост сопротивления микрососудов, который усиливается клеточной адгезией в их просвете;
3) низкая реакция микрососудов на вазодилатирующие влияния;
4) артериоло-венулярное шунтирование;
5) падение текучести крови.
Гиповолемия — это один из факторов артериальной гипотензии при септическом шоке.
Выделяют следующие причины гиповолемии (падения преднагрузки сердца) у больных в состоянии септического шока:
1) дилатация емкостных сосудов;
2) потеря жидкой части плазмы крови в интерстиций из-за патологического роста проницаемости капилляров.
Можно считать, что у большинства больных в состоянии септического шока падение потребления кислорода организмом преимущественно обусловлено первичными нарушениями тканевого дыхания. При септическом шоке умеренный лактатный ацидоз развивается при нормальном напряжении кислорода в смешанной венозной крови.
Лактатный ацидоз при септическом шоке считают следствием снижения активности пируватдегидрогеназы и вторичной аккумуляции лактата, а не падения тока крови на периферии.
Расстройства периферического кровообращения при сепсисе носят системный характер и развиваются при артериальной нормотензии, которую поддерживает рост минутного объема кровообращения. Системные нарушения микроциркуляции проявляют себя снижением рН в слизистой оболочке желудка и падением насыщения кислородом гемоглобина крови в печеночных венах. Гипоэргоз клеток кишечного барьера, действие иммуносупрессивных звеньев патогенеза септического шока — все это снижает защитный потенциал кишечной стенки, что служит еще одной из причин эндотоксемии при септическом шоке.
Диагноз септического шока
Лечение септического шока:
1. Инфузионная терапия
6. Эмпирическая антибиотикотерапия (учитывается локализация источника септического процесса и предполагаемый спектр возможных микроорганизмов).
7. Хирургическое дренирование очагов инфекции.
8. Препараты, эффективность которых не подтверждена:
Септический шок является осложнением многих заболеваний, связанных с инфекцией, особенно хирургических. В нашей практике септический шок встречается при лечении больных с диабетической флегмоной, гангреной. Иногда сепсис развивается у пациентов с нагноением сосудистых протезов.
Наиболее тяжелым течением сепсис отличается при развитии госпитальной инфекции, когда процесс развивается, как осложнение после проведенных операций. Для предупреждения подобного осложнения применяются меры асептики и антисептики, профилактическое назначение антибиотиков.
Септический шок ( Инфекционно-токсический шок )
Септический шок – это тяжелое патологическое состояние, возникающее при массивном поступлении в кровь бактериальных эндотоксинов. Сопровождается тканевой гипоперфузией, критическим снижением артериального давления и симптомами полиорганной недостаточности. Диагноз ставится на основании общей клинической картины, сочетающей в себе признаки поражения легких, сердечно-сосудистой системы (ССС), печени и почек, централизации кровообращения. Лечение: массивная антибиотикотерапия, инфузия коллоидных и кристаллоидных растворов, поддержание деятельности ССС за счёт введения вазопрессоров, коррекция респираторных нарушений путем ИВЛ.
МКБ-10
Общие сведения
Септический шок (СШ) также называют инфекционно-токсическим (ИТШ). Как самостоятельная нозологическая единица патология впервые была описана в XIX веке, однако полноценное изучение с разработкой специфических противошоковых мер началось не более 25 лет назад. Может возникать при любом инфекционном процессе. Наиболее часто встречается у пациентов хирургических отделений, при менингококковой септицемии, брюшном тифе, сальмонеллезе и чуме. Распространен в странах, где диагностируется наибольшее количество бактериальных и паразитарных заболеваний (Африка, Афганистан, Индонезия). Ежегодно от ИТШ погибает более 500 тысяч человек по всему миру.
Причины
В абсолютном большинстве случаев патология развивается на фоне ослабления иммунных реакций. Это происходит у пациентов, страдающих хроническими тяжелыми заболеваниями, а также у людей пожилого возраста. В силу физиологических особенностей сепсис чаще диагностируется у мужчин. Список самых распространенных заболеваний, при которых могут возникать явления ИТШ, включает в себя:
Возбудитель сепсиса – грамположительные (стрептококки, стафилококки, энтерококки) и грамотрицательные (Enterobacter cloacae, Clostridium pneumoniae) бактерии. Во многих случаях культуры нечувствительны к антибиотикам, что затрудняет лечение пациентов. Септический шок вирусного происхождения в настоящее время вызывает споры специалистов. Одни представители научного мира утверждают, что вирусы неспособны стать причиной патологии, другие – что внеклеточная форма жизни может спровоцировать системную воспалительную реакцию, являющуюся патогенетической основой ИТШ.
Патогенез
В основе симптомов лежит неконтролируемое распространение медиаторов воспаления из патологического очага. При этом происходит активация макрофагов, лимфоцитов и нейтрофилов. Возникает синдром системного воспалительного ответа. На фоне этого снижается периферический сосудистый тонус, объем циркулирующей крови падает за счет повышения проницаемости сосудов и застоя жидкости в микроциркуляторном русле. Дальнейшие изменения обусловлены резким уменьшением перфузии. Недостаточное кровоснабжение становится причиной гипоксии, ишемии внутренних органов и нарушения их функции. Наиболее чувствителен головной мозг. Кроме того, ухудшается функциональная активность легких, почек и печени.
Помимо СВР в формировании септического шока важную роль играет эндогенная интоксикация. В связи со снижением работоспособности экскреторных систем в крови накапливаются продукты нормального обмена веществ: креатинин, мочевина, лактат, гуанин и пируват. Во внутренних средах повышается концентрация промежуточных результатов окисления липидов (скатол, альдегиды, кетоны) и бактериальных эндотоксинов. Всё это вызывает тяжелые изменения гомеостаза, расстройства кислотно-щелочного баланса, нарушения в работе рецепторных систем.
Классификация
Шоковое состояние классифицируется по патогенетическому и клиническому принципу. Патогенетически болезнь может быть «теплой» и «холодной». Тёплый шок характеризуется увеличением сердечного выброса на фоне снижения общего сосудистого тонуса, эндогенной гиперкатехоламинемией и расширением внутрикожных сосудов. Явления органной недостаточности выражены умеренно. Холодная разновидность проявляется снижением сердечного выброса, резким ослаблением тканевой перфузии, централизацией кровообращения и тяжелой ПОН. По клиническому течению септический шок подразделяется на следующие разновидности:
Сепсис. Септический шок
Введение
Подобно тому, как местный иммунитет реагирует на занозу, – приливом крови, локальным повышением температуры, активизацией иммунных факторов, атакой макрофагов на занесенные с грязью бактерии, – общий иммунитет пытается справиться с патогенным микроорганизмом и его токсинами, если они проникают в системный кровоток и разносятся по всем тканям и органам. В этом случае острый инфекционно-воспалительный процесс вспыхивает в масштабах всего организма, и начинается, образно говоря, нечто вроде тотальной атомной войны, где противника можно уничтожить только ценой самоуничтожения.
Известно множество терминологических дефиниций понятия «сепсис». Ранее в качестве облигатного, обязательного признака указывалось присутствие болезнетворного организма в системе кровообращения, затем акцентировалась «системная воспалительная реакция» (септицемия). В последнее время, однако, в медицине отмечается стремление ко все более точным формулировкам и четкому разграничению понятий. Было установлено, например, что не каждая бактериемия (наличие бактерий в крови) приводит к сепсису, и наоборот: состояние, чрезвычайно близкое по сути и клинике к септическому шоку, может развиться и в отсутствие бактериемии (см. материал «Инфекционно-токсический шок»). На сегодняшний день многие теоретические и методологические позиции пересмотрены; в 2016 году Обществом интенсивной терапии и реаниматологии (SCCM) и Европейским обществом интенсивной терапии (ESICM) было представлено новое руководство по сепсису. В определении понятия акцентируется уже не «системная реакция на инфекцию», а жизнеугрожающая полиорганная дисфункция вследствие нарушенной регуляции иммунного отклика (такое регуляторное расстройство можно сравнить, опять же, с приказом «Бей всех подряд, своих и чужих, чем попало, как получится и с какой угодно силой»). Понятие «тяжелый сепсис» из руководства исключено как лишнее, тавтологичное. И то сказать: если это действительно сепсис, ситуация в любом случае достаточно тяжела.
В том же 2016 году в США было проведено исследование затратности медицинской помощи, оказываемой в интенсивном краткосрочном режиме. Среди состояний, требующих наиболее дорогостоящего неотложного ответа, сепсис оказался на первом месте (остеоартрит на втором, перинатальная патология на третьем, осложнения имплантации на четвертом, инфаркт миокарда на пятом).
В 2018 году было доказано, что внедрение новых протоколов интенсивной терапии сепсиса достоверно снижает летальность. Тем не менее, она остается высокой и оценивается на уровне 20-35%, а при септическом шоке (наиболее тяжелой, предельно выраженной форме сепсиса) варьирует в диапазоне 30-70%.
В Санкт-Петербурге с 2008 года действует единственный в стране Центр по лечению тяжелого сепсиса при НИИ скорой помощи им. Джанелидзе. Его руководитель, профессор С.А.Шляпников, неоднократно обращал внимание медицинской общественности на то, что отечественная статистика сепсиса далеко не полно отражает действительность; что этот диагноз, особенно если он устанавливается посмертно в качестве постоперационного, очень не любят «наверху»; что на самом деле практически все больные, умирающие после сложных хирургических вмешательств на третий-четвертый день, умирают именно от сепсиса, а не от «основного диагноза».
С 2015 года в Санкт-Петербурге активно работает мультидисциплинарное Общество специалистов по сепсису.
13 сентября отмечается Всемирный день борьбы с сепсисом.
В августе 2018 года под эгидой Глобального Альянса по борьбе с сепсисом прошел Второй всемирный конгресс по сепсису, причем проводился он полностью в онлайн-режиме, благодаря чему объединил и связал заинтересованных специалистов из самых разных стран.
Все это говорит о том, что даже сегодня, в эпоху асептики и антисептики, проблема «заражения крови» никуда не исчезла.
Причины
Причиной сепсиса теоретически может быть любой микроорганизм, – будь то бактерия, вирус, грибок, простейшее, – способный вызывать у человека инфекционно-воспалительный процесс.
На практике чаще всего выявляются гноеродные стрептококки и стафилококки, менингококки, пневмококки, клебсиелла, кишечная палочка и др. Первичным очагом примерно в половине диагностированных случаев оказывается легочная инфекция, затем следуют кишечные и урогенитальные инфекции. Однако диагностировать определенный первичный очаг не удается, по меньшей мере, в каждом третьем случае.
Главными факторами риска выступают ослабленный иммунитет (в частности, именно поэтому высока частота постоперационных, послеродовых, посттравматических сепсисов, а также сепсисов у пожилых и новорожденных, больных ВИЧ/СПИД, онкопатологией, заболеваниями печени и почек).
В основе патогенеза лежат грубые нарушения тканевой микроциркуляции крови, запускающие каскад взаимопотенцирующих патологических процессов (орган за органом, система за системой начинают дисфункционировать и угрожают полным отказом), а также общая интоксикация продуктами жизнедеятельности возбудителя инфекции (экзо- и эндотоксинами). Тем и определяется клиническая картина сепсиса.
Симптоматика
Учитывая, что возможные патогены очень многообразны (инфекция нередко носит полимикробный или комбинированный характер), что локализация и характер первичного заболевания (флегмона, пневмония, парапроктит и т.д.) также могут быть самыми разными, – причем «основная симптоматика» сепсисом отнюдь не отменяется, – словом, ждать точного повторения клинической картины в каждом конкретном случае не приходится.
Есть, однако, определенные ключевые моменты, отличающие сепсис от «простой» локальной инфекции, а септический шок, – от сепсиса в начальной или развернутой стадии.
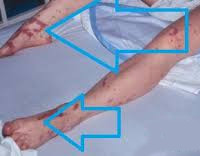
Температура может быть очень высокой или, наоборот, низкой (менее 36°C); частота сердечных сокращений (ЧСС) и дыхательных движений (ЧДД) увеличена, дыхание поверхностное. Общее состояние лихорадочное, средней или значительной тяжести. Дальнейшее усугубление бактериемии (виремии, фунгемии), нарастание концентрации вазотропных токсинов в крови и интенсивности системной воспалительной реакции – приводят к резкому падению АД, нарушениям магистральной и капиллярной гемодинамики, гипоперфузии (ткани недостаточно пропитываются кровью) и лавинообразному нарастанию последствий ишемии. Возможны сильные боли различной локализации, похолодание конечностей, цианоз или «мраморность» кожных покровов.
Олигурия (сокращение частоты и объема мочеиспускания), спутанность и помрачение сознания с психотическими включениями (галлюцинации и псевдогаллюцинации, персекуторные идеи) служат предвестниками септического шока, при наступлении которого артериальное давление «проваливается», несмотря на назначаемую инфузионную терапию, сознание утрачивается, общее состояние прогрессивно ухудшается, развиваются множественные геморрагии и тромбоз из-за изменений в реологических свойствах крови (плотность, вязкость).
В ряде случаев при выраженной почечной, печеночной, легочной, сердечной недостаточности на фоне сепсиса изменения в тканях становятся необратимыми и спасти больного не удается.
Диагностика
Согласно новым (2016) и уже принятым в большинстве развитых стран диагностическим критериям SOFA и quickSOFA, – которые, впрочем, тоже вызывают обоснованную критику, – основными клиническими признаками сепсиса являются выраженная гипотензия (систолическое давление ниже 100 мм. рт. ст.), тахипноэ (более 22 вдохов в минуту) и угнетение сознания с появлением тех или иных психопатологических симптомов. Кроме того, в любом медучреждении, даже если оно не специализируется на оказании неотложной помощи, будут немедленно назначены лабораторные анализы крови в режиме «cito!» (срочно), результаты которых в случае сепсиса позволяют идентифицировать системную воспалительную реакцию и в первом приближении оценить степень несостоятельности жизненно важных органов. Дальнейшие диагностические исследования назначаются по мере необходимости, – в зависимости от доминирующей симптоматики и общей динамики состояния.
Лечение
Первоочередными направлениями интенсивной терапии при сепсисе и/или септическом шоке включают санацию первичного очага инфекции (в ряде случаев необходимо экстренное хирургическое вмешательство или ударные дозы мощных бактериостатиков); восстановление нормальной гемодинамики и, в частности, микроциркуляции, а также сердечной деятельности и дыхания; детоксикация; предотвращение тромбоза, геморрагий, дегидратации (обезвоживания); нормализация психического статуса, стабилизация общего состояния пациента.
Дальнейшие реабилитационные мероприятия разрабатываются в каждом случае индивидуально.