Аспергиллема легкого что это
Аспергиллез легких
Аспергиллёз лёгких – это заболевание грибковой этиологии, которое поражает все отделы дыхательной системы, протекает в острой или хронической форме, характеризуется разнообразием клинических симптомов, наличием признаков аллергии. Клиническая картина болезни включает кашель, кровохарканье, лихорадку и одышку. Диагноз устанавливается на основании рентгенографии и КТ органов грудной клетки, бронхоскопии, серологической диагностики, лабораторного исследования патологического материала. Назначается консервативное лечение фунгицидами, при необходимости в сочетании с антибиотиками и глюкокортикостероидами. Аспергилломы удаляются хирургическим путём.
МКБ-10
Общие сведения
Болеют лица, вынужденные контактировать с обсеменённым спорами грибов материалом в силу своей профессиональной деятельности, а также пациенты с иммуносупрессией любого генеза. 20% реципиентов органов и тканей заболевают аспергиллёзом в послеоперационном периоде. У половины из них болезнь приводит к летальному исходу.
Причины
Патогенез
Экзогенный лёгочный аспергиллёз обычно развивается при вдыхании спор грибов. При выраженной имуносупрессии возможна активация сапрофитных аспергилл, обитающих на коже и слизистых оболочках. Происходит аутоинфицирование. Аспергиллы попадают в дыхательную систему. При полноценном клеточном иммунном ответе наблюдается уничтожение и фагоцитоз гифов грибов.
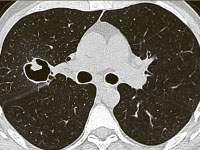
При массивном попадании грибных спор в организм и/или нарушении функций клеточного иммунитета преобладает гуморальный ответ. Образуются гранулёмы, содержащие гифы патогенных грибов – аспергилломы. Они выявляются в бронхоэктазах, туберкулёзных кавернах и других полостях лёгких, на слизистых оболочках трахеи и бронхов. Такая форма болезни является неинвазивной.
Инвазивный аспергиллёз возникает на фоне выраженного иммунодефицита, при значительном снижении уровня гранулоцитов крови. Грибковая инфекция распространяется гематогенным путём, поражает лёгочную паренхиму, плевру, лимфатические узлы. Образуются множественные гранулёмы в различных органах и тканях. Течение болезни приобретает септический характер. Кроме того, некоторые виды аспергилл продуцируют большое количество микотоксинов, другие – являются мощными аллергенами. Развиваются микотоксикозы и аллергические реакции.
Классификация
Существует несколько классификаций лёгочной формы заболевания. По механизму инфицирования различают экзогенный и эндогенный аспергиллёз бронхолёгочной системы. Процесс может протекать остро и хронически. Некоторые специалисты в сфере пульмонологии отдельно выделяют поражение лёгких и дыхательных путей. Рабочая классификация отражает степень инвазии патогенов, их токсические свойства, локализацию процесса, наличие сенсибилизации организма и особенности течения болезни. Она включает:
Симптомы аспергиллёза лёгких
Неинвазивный аспергиллез
Клиническая картина при микотическом поражении респираторных органов зависит от формы патологического процесса. Для неинвазивных аспергиллом характерно бессимптомное течение. Определить длительность инкубационного периода не представляется возможным. Заболевание обнаруживается случайно при прохождении профилактического рентгенологического обследования лёгких. Появление крови в мокроте свидетельствует о прорастании сосудов мицелием грибов и начале инвазивного процесса.
Инвазивный аспергиллез
При вдыхании большого количества патогенов развивается аспергиллёзный трахеобронхит или интерстициальная пневмония. Клиническим проявлениям предшествует короткий – от 1-3 часов до 3 дней – инкубационный период. Появляется стойкое непрекращающееся ощущение горечи во рту, першение в горле. Отмечается повышение температуры до высоких цифр, сопровождающееся ломотой в костях, ознобом. Для аспергиллёзной пневмонии характерна лихорадка неправильного типа. Температура повышается в утренние часы, снижается до нормальных или субфебрильных значений к вечеру.
Заболевание протекает бурно. Кашель в начале болезни мучительный, носит приступообразный характер, позднее становится продуктивным. Отделяется серо-зелёное или кровянистое содержимое бронхов. Больного мучает одышка даже при небольшой нагрузке. Беспокоят интенсивные боли в грудной клетке, усиливающиеся при дыхании и перемене положения тела.
Выражены симптомы общей интоксикации: слабость, потливость, отсутствие аппетита, повышенная утомляемость, похудание. Определяется учащённое сердцебиение и перебои сердечного ритма. Острому инвазивному лёгочному аспергиллёзу часто сопутствует поражение придаточных пазух носа и макулопапулёзные кожные высыпания.
Хронический аспергиллез
При эндогенном инфицировании лёгочный аспергиллёз принимает первично-хроническое течение. Его клинические проявления отличаются от картины интерстициальной пневмонии вялой симптоматикой с длительным субфебрилитетом, незначительным болевым синдромом. Микоз развивается на фоне персистирующего туберкулёза, саркоидоза, ХОБЛ, другой лёгочной патологии и несколько меняет картину основного заболевания. Пациенты обычно отмечают усиление одышки и кашля, обнаруживают серо-зелёные комочки в мокроте.
Аллергический аспергиллез
Аллергический аспергилёз чаще всего протекает в форме тяжёлой гормональнозависимой бронхиальной астмы. Проявляется частыми дневными и ночными приступами удушья, свистящими хрипами и тяжестью в груди, приступами сухого кашля. Больные аллергическим альвеолитом предъявляют жалобы на нарастающую одышку и отхождение небольшого количества слизистой мокроты. Острая форма альвеолита сопровождается признаками общего недомогания, артралгиями.
Осложнения
Своевременная диагностика и правильно выбранная тактика лечения позволяют добиться выздоровления у 25-50% больных респираторным аспергиллёзом. Осложнения возникают при любой форме заболевания. Их частота и тяжесть напрямую зависят от состояния иммунной системы и наличия фоновых патологий. Аспергиллёз утяжеляет течение основного патологического процесса.
У больных с аспергилломами нередко развивается кровохарканье. 25% таких пациентов погибают от лёгочного кровотечения. Острый инвазивный бронхолёгочный аспергилёз при выраженном снижении иммунитета приводит к возникновению микогенного сепсиса с высокой (50%) летальностью. Хроническое течение осложняется сердечно-легочной недостаточностью и последующей инвалидизацией больного.
Диагностика
Пациенты с лёгочными проявлениями аспергилёза обследуются у пульмонолога. При сборе анамнеза уточняется профессия, наличие хронической бронхолёгочной патологии, первичного или вторичного иммунодефицита. При осмотре и физикальном исследовании выявляются разнообразные неспецифичные симптомы. При аспергиллёзной пневмонии выслушиваются распространённые сухие и влажные мелкопузырчатые хрипы. В остальных случаях аускультативные данные обычно бывают скудными или отражают течение фонового процесса. Основными методами диагностики являются:
Лёгочный аспергилёз необходимо дифференцировать с заболеваниями опухолевой природы, туберкулёзом, саркоидозом, деструктивной пневмонией другой этиологии. В последнее время микоз часто утяжеляет течение вышеуказанной патологии, поэтому в диагностическом поиске нередко принимают участие фтизиатры и онкологи. Из-за частого поражения патогенами ЛОР-органов все пациенты с подозрением на аспергиллёз направляются на консультацию к оториноларингологу.
Лечение аспергиллёза лёгких
Длительность терапии и объём лечебных мероприятий зависят от формы заболевания и состояния иммунитета больного. Аспергиллёз бронхов, нетяжёлая микотическая пневмония у иммунокомпетентных лиц излечиваются за 7-10 дней в амбулаторных условиях. Показаниями к госпитализации являются кровохарканье, длительный эпизод фебрильной лихорадки, затяжной приступный период бронхиальной астмы. Основной группой препаратов, применяющихся для лечения данной патологии, являются с активные в отношении аспергилл антифунгальные средства.
Параллельно осуществляется медикаментозная терапия фонового процесса. Используются антибактериальные препараты и кортикостероидные гормоны. Питание больных аспергиллёзом должно быть полноценным, сбалансированным, высококалорийным. Аспергилломы, сопровождающиеся кровохарканьем, подлежат хирургическому удалению. Выполняется резекция лёгкого или лобэктомия. При выраженной дыхательной недостаточности для профилактики кровотечения в качестве временной меры применяется перевязка соответствующей бронхиальной артерии.
Прогноз и профилактика
При лёгких формах аспергиллёза прогноз благоприятный, наступает полное выздоровление. Хронизация процесса приводит к формированию лёгочного сердца и инвалидности. Выраженный иммунодефицит может способствовать генерализации микоза и закончиться смертью больного. В качестве профилактики лица из групп профессионального риска должны использовать индивидуальные средства защиты и проходить регулярные профилактические осмотры. Пациенты с выраженными нарушениями функций иммунной системы подлежат рациональному трудоустройству и регулярному серологическому обследованию на аспергиллёз. Им запрещается употреблять в пищу продукты с плесенью, долго находиться в сырых и пыльных помещениях.
Аспергиллез лёгких
В этой статье не будут представлены тяжелые формы аспергиллезной инфекции, которая встречается у пациентов с иммунодефицитом или после трансплантации органов. Мы затронем аллергические, не инвазивные формы аспергиллёзной инфекции – это АБЛА, бронхиальную астму с гиперчувствительностью к аспергиллам.
Как развивается АБЛА?
Впервые аллергический бронхолегочный аспергиллез (АБЛА) был описан в 1952 г. Термин АБЛА стал широко известен среди пульмонологов и аллергологов. Это заболевание не всегда четко диагностируется или пропускается вовсе. В эпоху отсутствия современной иммунологии, КТ диагностики легких этот факт был объясним. По моим наблюдениям невысокая диагностика АБЛА связана с тем, что заболевание считалось редко встречаемым. При этом бронхолёгочный аспергиллез включает в себя ряд схожих симптомов и проявлений, характерных для других болезней.
АБЛА возникает при колонизации плесневыми грибами аспергиллами (A. fumigatus) дыхательных путей с обязательной комбинированной аллергической реакцией организма. Это не просто аллергическая реакция, которая выражается в аллергическом насморке, чихании или даже атопической астме. Это сложный воспалительный процесс, приводящий к мощному выбросу медиаторов воспаления, эозинофильному воспалению и повреждению тканей легкого.
Колонизация гриба становится возможной из-за повреждения стенок бронха, снижению иммунной защиты. Это позволяет плесневому грибу активно размножаться. При прорастании грибов, по аналогии с обычными грибами в лесу, из спор образуются т.н. гифы (или если угодно аналог грибницы). Прорастая, гифы разрушают стенки бронхов, защитные и эвакуаторные способности бронхов резко снижаются, нарушается отхаркивание мокроты, создаются условия для размножения грибов. Все процессы вместе еще больше снижают защитные возможности иммунитета пациента. В норме макрофагам человека удается быстро справиться и удалить из организма споры грибов.
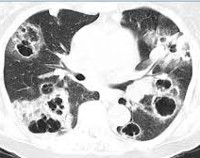
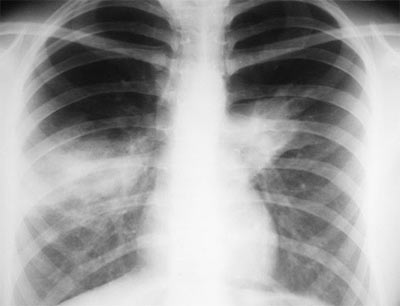
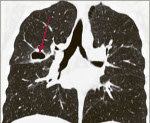
На фото рентгенография легких у пациента с АБЛА.
Сочетание бронхиальной астмы (синдром бронхиальной обструкции) плюс выявление специфических антител к грибам рода аспергиллюс, с большой достоверностью указывают на наличие у пациента АБЛА. Проведение накожных аллерго-проб к плесневым грибам Aspergillus помогает подтвердить диагноз.
Можно выделить несколько ситуаций у пациента, требующих исключения диагноза АБЛА:
Бронхиальная астма с гиперчувствительностью к аспергиллам
Бронхиальная астма с гиперчувствительностью к аспергиллам (БА)- это обычная бронхиальная астма, которая обостряется при контакте с аллергенами – плесневыми грибами. При этом у пациента отсутствуют легочные эозинофильные инфильтраты, отсутствует лихорадка, высокие значения эозинофилов и антител.
Для лечения грибковой БА мы используем стандарты по лечению бронхиальной астмы, которые освещены отдельно на нашем сайте. Противогрибковой терапии не применяют.
Можно ли вылечить аспергиллез?
Да, своевременно поставленный диагноз и назначенное лечение всегда дает положительный результат.
Комбинации современных противогрибковых средств, ингаляционно или системно, позволяют эффективно сражаться с грибковой инфекцией в легких. Грамотно подобранная терапия противовоспалительными средствами, позволить контролировать обструктивный синдром у пациентов с АБЛА.