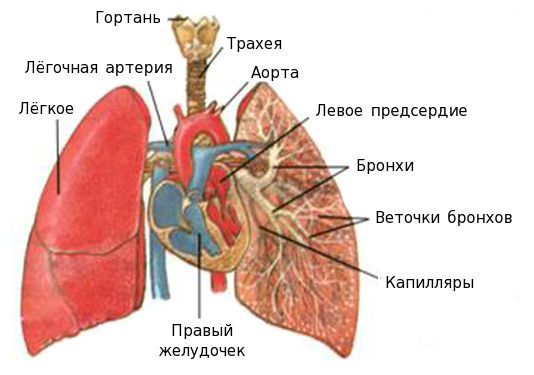
Ассигнация легких что такое
Бронхоэктазы, не обусловленные муковисцидозом: эпидемиология, диагностика и лечение
Бронхоэктазы относительно нередко встречаются у детей и взрослых и проявляются продуктивным кашлем с отделением гнойной мокроты, который может сопровождаться кровохарканьем. Ведущей причиной бронхоэктазов, не связанных с муковисцидозом, считают инфекции нижних дыхательных путей, в том числе туберкулез, однако всем больным следует проводить тщательное обследование для исключения более редких причин бронхоэктазов. Основной метод диагностики – компьютерная томография высокого разрешения. Лечение бронхоэктазов в значительной степени остается эмпирическим. Важное значение имеет применение физических методов лечения, позволяющих улучшить отхождение мокроты. С этой же целью может быть использован 7% гипертонический раствор хлорида натрия в сочетании с гиалуроновой кислотой. Для лечения инфекционных обострений необходимо применять антибиотики, которые при частых рецидивирующих бронхолегочных инфекциях обычно назначают на длительный срок, в том числе ингаляционно.
Бронхоэктазы встречаются у детей и взрослых, характеризуются стойким расширением бронхов, проявляются рецидивирующими бронхо-легочными инфекциями и могут привести к развитию дыхательной недостаточности и легочного сердца 2. Бронхоэктазы традиционно подразделяют на локальные, в основе которых, как правило, лежит обструкция долевого или сегментарного бронха, и диффузные [3]. Судить об истинной распространенности бронхоэктазов, не связанных с муковисцидозом, в популяции сложно. В США она варьировалась от 4,2 на 100 000 населения в возрасте 18-34 года до 271,8 на 100 000 населения в возрасте ≥75 лет, а расчетное число пациентов с бронхоэктазами составило более 110 000 человек [4,5]. Однако популяционные данные о заболеваемости бронхоэктазами могут быть заниженными. Например, с помощью компьютерной томографии высокого разрешения (КТВР) бронхоэктазы выявляли у 15-30% больных, наблюдавшихся с диагнозом хронического бронхита или хронической обструктивной болезни легких (ХОБЛ) [5,6]. Благодаря применению антибиотиков прогноз у пациентов с бронхоэктазами улучшился [7], тем не менее, это заболевание по-прежнему ассоциируется со значительным ухудшением качества жизни и снижением ее ожидаемой продолжительности, особенно при колонизации дыхательных путей Pseudomonas aeruginosa.
Причины бронхоэктазов
Важную роль в развитии бронхоэктазов, не связанных с муковисцидозом, как у детей, так и взрослых играют пневмонии и другие инфекции нижних отделов дыхательных путей (до 30-40% пациентов), в том числе туберкулез. В связи с этим необходимо обращать внимание на связь симптомов со стороны дыхательных путей с перенесенной бронхолегочной инфекцией, хотя следует учитывать, что хронические симптомы могут появиться не сразу (иногда спустя годы после пневмонии) [8]. У детей и в меньшей степени у взрослых важное значение имеют первичные и вторичные нарушения иммунной функции, ассоциирующиеся с пониженной выработкой антител, такие как вариабельный иммунодефицит, Х-связанная агаммаглобулинемия и дефицит IgA [1]. Предполагать иммунодефицит следует у пациентов с тяжелыми, персистирующими или рецидивирующими инфекциями, особенно имеющими различную локализацию или вызванными оппортунистическими патогенами. Своевременная диагностика дефицита антител имеет важное значение, так как заместительная терапия иммуноглобулином может привести к значительному улучшению функции легких [9].
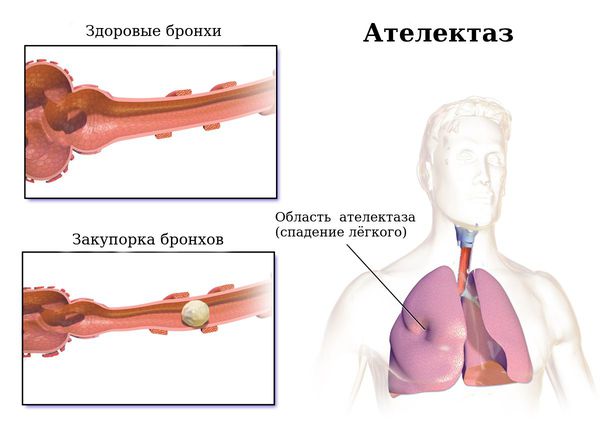
Другие этиологические факторы бронхоэктазов встречаются значительно реже, хотя их идентификация может оказать существенное влияние на тактику ведения пациентов [1]. К редким причинам бронхоэктазов относят врожденные пороки дыхательных путей, такие как синдром Вильямса-Кемпбелла, трахеобронхомегалия, синдром Марфана и др., и врожденные нарушения цилиарной функции, которые следует исключать у всех пациентов с бронхоэктазами, в том числе взрослых. У детей причиной обструкции дыхательных путей, вызывающей формирование бронхоэктазов, нередко служит аспирация инородных тел [10], которая иногда наблюдается и у взрослых, например, при травме, неврологических заболеваниях, потере сознания, стоматологических вмешательствах [11]. Возможной причиной бронхоэктазов считают аспирацию желудочного содержимого [12].
Центральные бронхоэктазы – это характерный признак аллергического бронхолегочного аспергиллеза, который проявляется также бронхиальной астмой, эозинофилией (в том числе гиперэозинофилией) и повышением уровня общего IgE и IgE- и IgG-опосредованного ответа на Aspergillus fumigatus. С помощью КТВР бронхоэктазы могут быть выявлены и у пациентов с бронхиальной астмой, особенно при наличии необратимой обструкции дыхательных путей и тяжелом течении заболевания [13]. Соответственно, бронхиальную астму можно считать причиной бронхоэктазов, если отсутствуют другие этиологические факторы [1]. В некоторых исследованиях бронхоэктазы выявляли у значительной части пациентов, наблюдавшихся с диагнозом ХОБЛ [5,6,14], тем не менее, этиологическая роль этого заболевания в развитии бронхоэктазов нуждается в подтверждении [1].
Бронхоэктазы встречаются также при системных аутоиммунных заболеваниях [15]. Например, по данным КТВР частота бронхоэктазов достигала 4-8% у пациентов с ревматоидным артритом [16,17]. Она была еще выше при наличии клинических симптомов со стороны дыхательных путей [18,19]. Известна также ассоциация бронхоэктазов с язвенным колитом [20]. У значительной части больных (до 30-40%) причина бронхоэктазов остается неизвестной.
По данным систематизированного обзора 12 исследований, установить причину бронхоэктазов, не связанных с муковисцидозом, удалось у 63% из 989 детей [21]. Основными этиологическими факторами были инфекции (17%), первичный иммунодефицит (16%), аспирация инородного тела (10%), цилиарная дискинезия (9%), врожденные аномалии бронхов (3%) и вторичный иммунодефицит (3%). В то же время у 277 взрослых пациентов, обследованных в Греции, самыми частыми причинами бронхоэктазов были инфекции (25,2%) и туберкулез (22,3%) [22]. У трети больных этиология бронхоэктазов не была установлена. По данным S. Lonni и соавт., проанализировавших в целом 1258 взрослых пациентов, включенных в европейские когорты, бронхоэктазы чаще всего ассоциировались с инфекциями (20%), ХОБЛ (15%), заболеваниями соединительной ткани (10%), иммунодефицитом (5,8%) и бронхиальной астмой (6%) [23].
Клиническая картина
Основным симптомом бронхоэктазов является хронический продуктивный кашель, который развивается более чем у 90% пациентов и может сопровождаться кровохарканьем и редко легочным кровотечением. Мокрота часто имеет гнойный характер и выделяется в большом количестве (до 300-500 мл). При аускультации могут определяться персистирующие влажные хрипы в легких. У большинства пациентов с длительно сохраняющимися бронхоэктазами отмечается одышка. Прогрессирующее ухудшение состояния больных может быть связано с инфекционными обострениями, характеризующимися нарастанием имеющихся симптомов (например, объема мокроты, одышки, кашля, недомогания/слабости, появлением гнойной мокроты) или появлением новых симптомов (лихорадки, плеврита, кровохарканья).
У пациентов с предполагаемым диагнозом ХОБЛ заподозрить наличие бронхоэктазов, в том числе как причины симптомов, позволяют замедленное купирование инфекций нижних дыхательных путей, частые обострения и отсутствие курения в анамнезе.
Диагноз
Стандартная рентгенография органов грудной клетки недостаточно информативна в ранней диагностике бронхоэктазов, поэтому отсутствие изменений на рентгенограммах не исключает этот диагноз. Более надежным методом диагностики считают КТВР (рис. 2). К характерным признакам бронхоэктазов, которые могут быть выявлены с помощью этого метода, относят дилатацию бронха, диаметр просвета которого превышает таковой прилегающей легочной артерии. Типично также отсутствие постепенного сужения бронха в дистальном направлении, благодаря чему он приобретает цилиндрическую форму. Утолщение стенки бронха – это частый, но не постоянный признак бронхоэктазов, интерпретировать который бывает сложно [24], так как небольшое утолщение стенки может наблюдаться у здоровых людей, пациентов с бронхиальной астмой, курильщиков [25]. В качестве критерия патологического утолщения стенки бронха предложено считать уменьшение его внутреннего диаметра 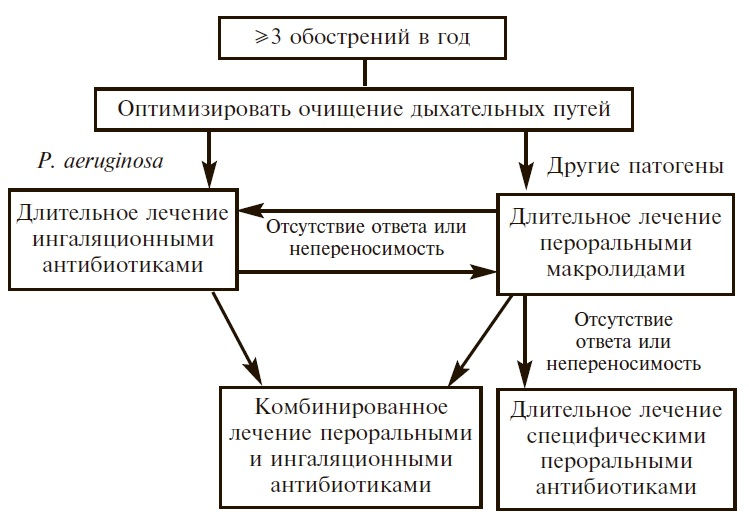
Благодаря широкому применению КТВР бронхоскопия сегодня не играет особой роли в диагностике бронхоэктазов. У детей этот метод может быть использован для выявления и удаления из бронхов инородных тел, а у взрослых – для идентификации микробных патогенов в нижних дыхательных путях, например, при отрицательных результатах повторного посева мокроты и недостаточной эффективности антибиотикотерапии. Результаты цитологического исследования бронхиальных секретов, полученных с помощью бронхоскопии, могут указывать на аспирацию желудочного содержимого (наличие макрофагов, содержащих включения жира) [27].
У всех пациентов с бронхоэктазами следует проводить посев мокроты с целью определения возможных патогенов и их чувствительности к антибиотикам. Как у детей, так и взрослых в мокроте чаще всего выявляют Haemophilus influenzae, реже – другие возбудители, такие как S. pneumoniae, S. aureus и M. catarrhalis [1]. Частота выделения P. aeruginosa у взрослых выше, чем у детей, и достигает 5-31%. Персистирование S. aureus в мокроте (и/или P. aeruginosa у детей) характерно для аллергического бронхолегочного аспергиллеза или муковисцидоза [1]. X. Miao и соавт. провели систематизированный обзор исследований, в которых изучалась частота выделениях различных патогенов из мокроты и бронхоальвеолярной лаважной жидкости (БАЛЖ) у пациентов с бронхоэктазами, не связанными с муковисцидозом [28]. В целом результаты посева мокроты были положительными в 74% случаев, БАЛЖ – в 48%. Как в мокроте, так и БАЛЖ чаще всего обнаружили H. influenzae (29% и 37%, соответственно). P. aeruginosa (28% и 8%), S. pneumoniae (11% и 14%), S. aureus (12% и 5%), M. catarrhails (8% и 10%).
У всех пациентов с бронхоэктазами следует регулярно (по крайней мере ежегодно) определять показатели функции легких, в том числе объем форсированного выдоха за 1 с (ОФВ1), форсированную жизненную емкость легких (ФЖЕЛ) и пиковую объемную скорость выдоха, а также оценивать обратимость бронхиальной обструкции, особенно в более молодом возрасте. Улучшение показателей функции легких может быть объективным критерием эффективности антибиотикотерапии.
В 2014 году европейские эксперты предложили индекс тяжести бронхоэктазов (Bronchiectasis Severity Index – BSI), который позволяет выделить больных с наиболее высоким риском осложнений на основании возраста пациента, показателей вентиляционной способности легких, количества обострений, колонизации P. aeruginosa и др. [29].
Лечение
Ключевую роль в лечении больных с бронхоэктазами играет улучшение эвакуации мокроты с помощью физических методов (мануальные техники, постуральный дренаж и др.) и медикаментозных средств, в частности 7% гипертонического раствора (ГР) натрия хлорида, который вызывает улучшение реологических свойств и эвакуации бронхиального секрета за счет нескольких механизмов, в том числе регидратации слизи вследствие усиления осмоса воды под действием ионов, содержащихся в растворе [30]. Кроме того, ГР ослабляет связи между отрицательно заряженными гликозаминогликанами и ингибирует ENaC- [31]. Эти эффекты также способствуют снижению вязкости бронхиального секрета. Эффективность ГР установлена в нескольких плацебо-контролируемых исследованиях у больных муковисцидозом, у которых ингаляции препарата вызывали улучшение качества жизни и снижение частоты обострений [32]. Ингаляции ГР могут вызывать кашель и бронхообструкцию, для профилактики которой рекомендуют применять ингаляционный бронходилататор. Для улучшения переносимости ГР предложено использовать гиалуроновую кислоту, которая усиливает гидратирующий эффект препарата, предупреждает бронхоконстрикцию, стимулирует движения ресничек и уменьшает неприятный вкус раствора ГР (комбинированный препарат зарегистрирован в Российской Федерации под торговым названием Гианеб®) [33].
В рандомизированном клиническом исследовании у 24 пациентов с бронхоэктазами, не связанными с муковисцидозом, была сопоставлена эффективность однократного постурального дренажа, который проводили отдельно (1) или в сочетании с введением (2) тербуталина, (3) тербуталина и физиологического раствора (0,9%) или (4) тербуталина и ГР (7%) c помощью небулайзера [34]. Применение ГР в дополнение к физиотерапии по сравнению с физиологическим раствором привело к достоверному увеличению массы отделяемой мокроты, уменьшению ее вязкости и облегчало отделение мокроты (оценивали по визуальной аналоговой шкале) (табл. 1). Эти благоприятные изменения ассоциировались с более выраженным увеличением ОФВ1 у пациентов, получавших ГР. Те же авторы опубликовали результаты длительного рандомизированного, перекрестного ис сле дования в котором сравнивали эффективность введения изотонического физиологического раствора и ГР с помощью небулайзера у 32 больных в возрасте в среднем 56,6 лет (16 мужчин) с бронхоэктазами [35]. Длительность ежедневного применения каждого препарата (по 4 мл в день) составляла 3 мес, а длительность отмывочной фазы – 4 недели. Применение ГР по сравнению с изотоническим физиологическим раствором привело к значительному увеличению ОФВ1 (на 15,1 и 1,8% по сравнению с исходным; p ТАБЛИЦА 1. ффективность небулизированного гипертонического раствора (7%) натрия хлорида у больных с бронхоэктазами, не связанными с муковисцидозом
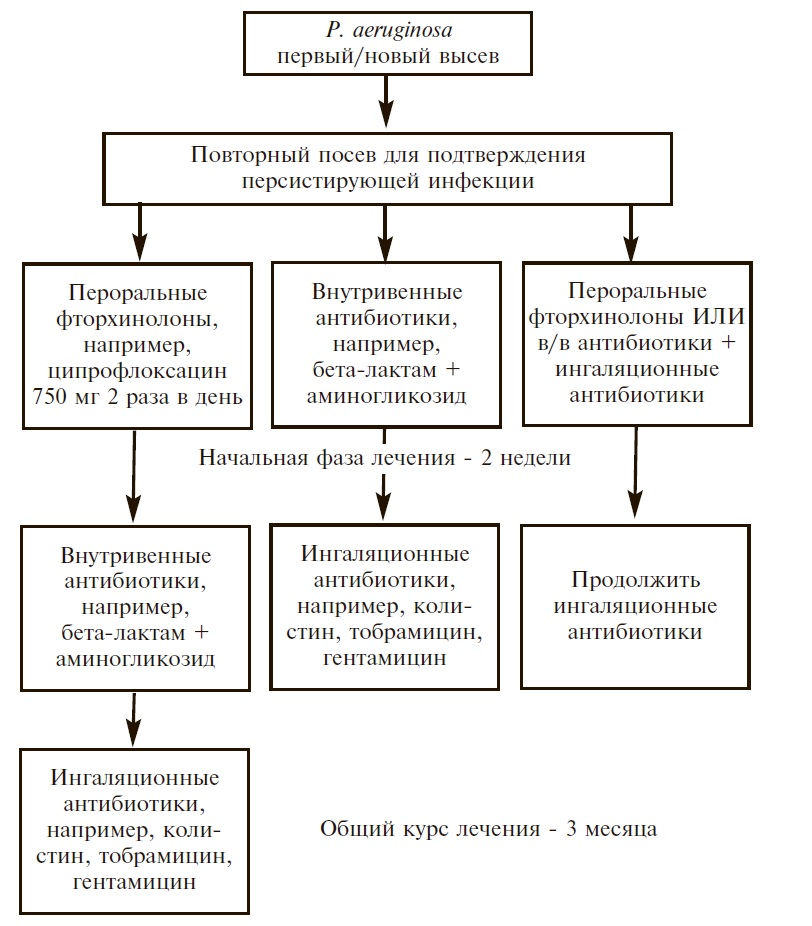 Рис. 3. Варианты эрадикации P. аeruginosa у пациентов с бронхоэктазами [43]
Рис. 3. Варианты эрадикации P. аeruginosa у пациентов с бронхоэктазами [43]J. Yang и соавт. провели мета-анализ 8 рандомизированных контролируемых исследований, в которых изучались эффективность и безопасность длительной терапии ингаляционными антибиотиками (тобрамицином, колистином и др.) у 539 больных с бронхоэктазами [42]. Ингаляционная антибактериальная терапия привела к значительному снижению числа бактерий в мокроте и частоты обострений и увеличению частоты эрадикации P. aeruginosa, однако ассоциировалась с увеличением риска развития бронхоспазма. Сходные результаты были получены другими авторами [45].
В международных рекомендациях по ведению больных с бронхоэктазами мало внимания уделено такому методу, как фибробронхоскопия с санационной целью. Вероятно, с учетом российской практики у большей части больных с обострением бронхоэктазов, требующих наблюдения в стационарных условиях, данный метод может быть востребован [46].
У пациентов с локальными бронхоэктазами, которые не поддаются медикаментозной терапии, возможно оперативное лечение (резекция легких) [47].
Заключение
С помощью КТВР бронхоэктазы относительно нередко выявляют у детей и взрослых с хроническими симптомами со стороны дыхательных путей, прежде всего продуктивным кашлем, сопровождающимся отделением гнойной мокроты и кровохарканьем. Ведущую роль в этиологии бронхоэктазов, не связанных с муковисцидозом, играют инфекции нижних дыхательных путей, в том числе туберкулез, однако всем больным следует проводить тщательное обследование для исключения более редких причин бронхоэктазов. По крайней мере у трети больных установить этиологию не удается (идиопатические бронхоэктазы). Бронхоэктазы часто считают следствием ХОБЛ, хотя по мнению зарубежных экспертов, в частности Британского торакального общества, связь между этими состояниями не установлена, а бронхоэктазы могут быть причиной симптомов у части больных с диагнозом ХОБЛ, особенно некурящих.
Лечение бронхоэктазов в значительной степени остается эмпирическим, так как эффективность многих лекарственных средств, например, ингаляционных глюкокортикостероидов или муколитиков, в рандомизированных контролируемых исследованиях убедительно не доказана. Важное значение имеет применение физических методов лечения, позволяющих улучшить отхождение мокроты. С этой же целью может быть использован 7% гипертонический раствор хлорида натрия в сочетании с гиалуроновой кислотой (Гианеб® по одному флакону 5 мл два раза в день). Для лечения инфекционных обострений необходимо применять антибиотики, которые при частых рецидивирующих бронхолегочных инфекциях нередко назначают на длительный срок, в том числе ингаляционно.
Что такое бронхоэктатическая болезнь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Никитиной Лидии Юрьевны, пульмонолога со стажем в 18 лет.
Определение болезни. Причины заболевания
Что такое бронхоэктазы
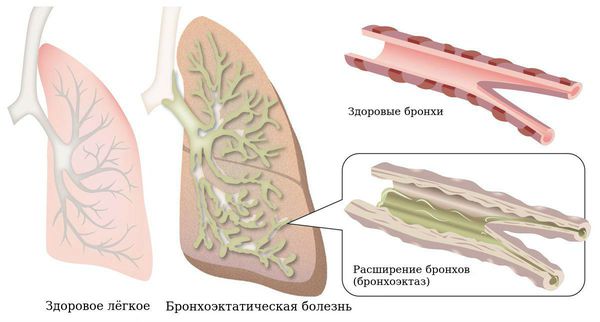
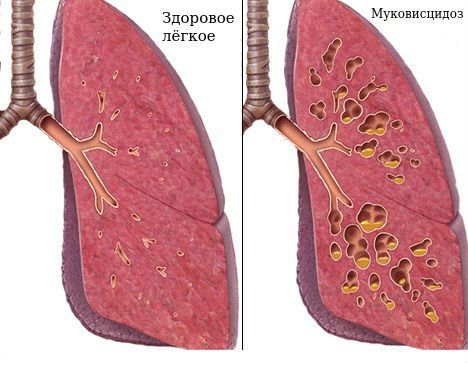
Бронхоэктазы — это расширение и разрушение крупных бронхов, вызванные воспалением и хронической инфекцией.
Причины заболевания
Заболевание может развиться в результате перенесённой дыхательной инфекции — при нелеченной пневмонии, после кори, коклюша, аденовирусной инфекции. Туберкулезные и нетуберкулезные микобактерии также могут как стать причиной бронхоэктазов.
Помимо этого, к расширению бронхов могут приводить и другие факторы.
Ошибки в лечении острых воспалительных процессов в лёгких, возникших вследствие локальных нарушений структуры бронхов.
Генетические факторы
К бронхоэктазам могут приводить наследственные структурные аномалии развития лёгких, ассоциированные со слабостью бронхиальной стенки:
Иммунные расстройства (нарушение продукции клеток иммунного ответа и иммуноглобулинов) также могут быть причиной наследственного характера бронхоэктазов.
Вдыхание (аспирация) инородных тел, секрета носоглотки, токсическое и химическое поражение лёгких.
Можно ли вылечить бронхоэктатическую болезнь
Бронхоэктатическая болезнь относится к хроническим заболеваниям с необратимой структурной перестройкой бронхиального дерева.
Симптомы бронхоэктатической болезни
Кашель
Боли в груди
В период обострений могут появляться боли в грудной клетке. Это связано с вовлечение плевры. Боль может усиливаться при глубоком вдохе, но иногда не имеет чёткой локализации и сопровождается ощущением сдавления, распирания, затруднённого дыхания. Часто во время обострений повышается температура тела, лихорадка имеет длительный характер, сочетается с ознобами, потливостью, слабостью, повышенной утомляемостью.
Одышка и хрипы
При распространённом процессе и присоединении бронхиальной обструкции пациенты могут жаловаться на одышку смешанного характера и свистящие хрипы.
Снижение трудоспособности
Нередко больных беспокоит снижение переносимости физической нагрузки, развивается дыхательная недостаточность — снижение способности лёгких поддерживать необходимую концентрацию кислорода в крови.
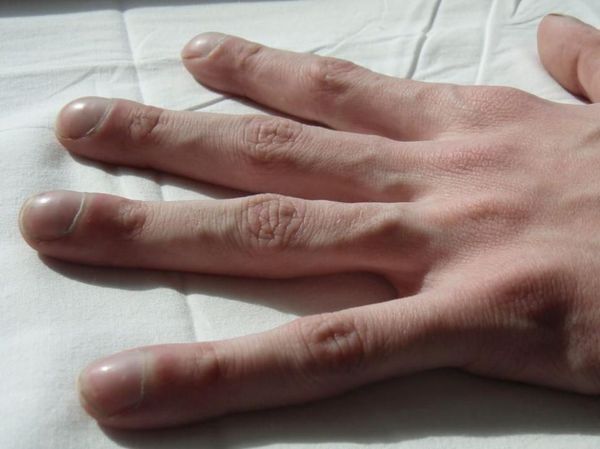
Пальцы Гиппократа
Симптом «пальцев Гиппократа», или «барабанных палочек» отмечается при многолетнем течении заболевания с частыми обострениями. Для него характерно колбовидное утолщение концевых фаланг пальцев кистей. Также при длительном течении заболевания возможна потеря веса.
Отставание в развитии
Отставание в развитии для бронхоэктатической болезни не характерно, встречается в редких случаях при врождённых аномалиях бронхов.
Патогенез бронхоэктатической болезни
Хронический воспалительный процесс с вовлечением бактерий снижает эластические свойства бронхиальной стенки, она вытягивается и выпячивается, из-за этого истончается. Вокруг лёгких развиваются рубцовые изменения межуточной (соединительной) ткани, что приводит к дополнительному вытяжению просвета воздухоносных путей. Выпячивание стенки осуществляется посредством её локального повреждения.
Классификация и стадии развития бронхоэктатической болезни
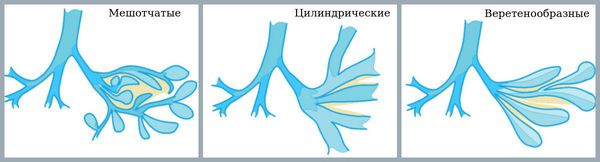
Бронхоэктазы классифицируют по происхождению, распространённости, характеру деформации лёгких и по другим признакам.
По происхождению
По клиническому течению
По распространённости
При использовании инструментальных методов исследования, таких как компьютерная томография, бронхоскопия, можно определить характер распределения бронхоэктазов:
По характеру деформации лёгких
По тяжести заболевания
По причине возникновения
Постинфекционные:
Обструктивные:
Ингаляционные повреждения:
Аспирационные:
Хронические диффузные заболевания легких:
Идиопатические воспалительные расстройства (при заболеваниях неустановленной этиологии):
Стадии заболевания
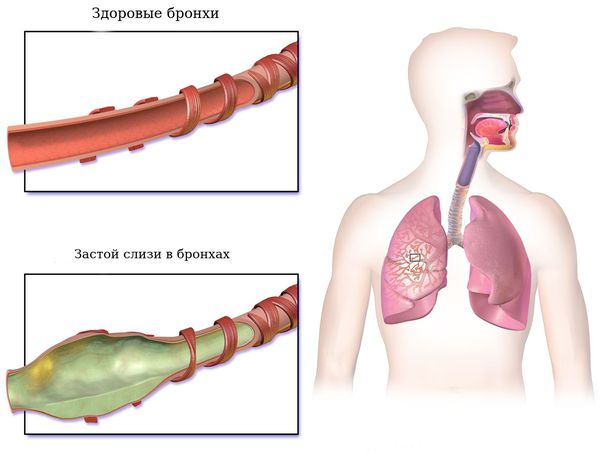
Первая стадия — ограниченные изменения мелких бронхов с заполнением их слизью.
Вторая стадия — воспаление и нагноение с нарушением целостности слоя клеток, выстилающего просвет бронхов изнутри, развитие рубцовой ткани в толще бронхов.
Осложнения бронхоэктатической болезни
Длительный характер заболевания с частыми обострениями способствует развитию осложнений.
Лёгочные кровотечения
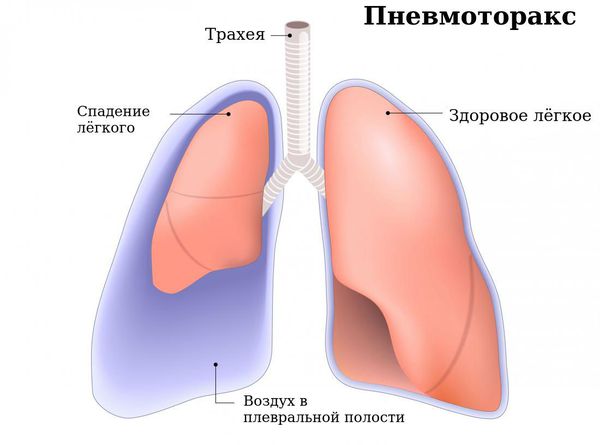
Спонтанный пневмотракс
К симптомам бронхоэктазов может присоединиться картина внезапного разрыва лёгочной ткани с появлением воздуха в плевральной полости (спонтанный пневмоторакс) — 0,7 % случаев.
Это состояние проявляется резкой интенсивной («кинжальной») болью в грудной клетке на стороне разрыва, внезапным появлением и усилением одышки, возникающей на вдохе. В это время усиливается кашель, при накоплении и увеличении количества воздуха в плевральной полости снижается артериальное давление и повышается пульс. Пациент может потерять сознание вследствие сдавления свободным воздухом сердца и крупных сосудов, расположенных в пространстве между лёгкими (средостение).
Хроническая дыхательная недостаточность
Хроническая дыхательная недостаточность (ХДН) проявляется одышкой, снижением переносимости физической нагрузки, характеризуется увеличением частоты дыхания. Критерием ХДН является снижение сатурации крови (насыщения кислородом) до 95 % и ниже.
Пневмосклероз
Пневмосклероз может не проявляться клинически при локальном процессе, при распространении заболевания отмечаются проявления дыхательной недостаточности.
Лёгочное сердце
«Лёгочное сердце» — это увеличение и расширение правых отделов сердца, развившееся вследствие заболеваний лёгких. Изначально «лёгочное сердце» может протекать бессимптомно, хотя у пациентов обычно наблюдаются выраженные проявления основного заболевания (например, одышка). Первым проявлением «лёгочного сердца» является учащённое сердцебиение.
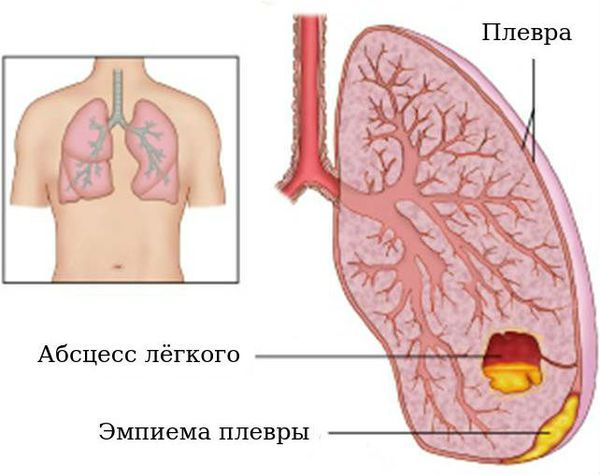
Абседирование
Среди осложнений бронхоэктатической болезни также встречаются нагноительные процессы с распространением на лёгочную ткань и плевру: абсцесс лёгких (1,8 %), эмпиема (0,4 %). Абсцедирование — образование обширной гнойной полости в лёгких. При формировании абсцесса отмечается стойкое повышение температуры тела, при его вскрытии в бронхах отмечается обильное отхождение гнойной мокроты («полным ртом»). Данное осложнение нередко нуждается в хирургическом лечении.
Эмпиемы плевры
Эмпиемы плевры — появление свободного гноя в плевральной полости, сопровождающееся выраженной интоксикацией, болью в грудной клетке на стороне поражения. Это состояние наряду с абсцессом лёгких представляет угрозу для жизни и нуждается в активном дренировании (удалении гноя) и наблюдении хирурга.
Септицемия (заражение крови)
Амилоидоз
Диагностика бронхоэктатической болезни
Консультация ЛОР-врача
При обнаружении симптомов заболевания необходимо обратиться к терапевту или пульмонологу. В ряде случаев присутствуют симптомы хронической заложенности носа, как проявление хронического синусита. При наличии данных симптомов необходима дополнительная консультация ЛОР-врача. Рутинный осмотр пациентов с бронхоэктатической болезнью ЛОР-врачом проводится один раз в год.
Осмотр пациента
При внешнем осмотре пациента обращает на себя внимание утолщение концевых фаланг по типу «барабанных палочек» и деформация ногтей («часовые стёкла») при длительном течении процесса.
Выслушивание лёгких
При выслушивании лёгкого с помощью фонендоскопа (аускультация) определяются фокусы влажных хрипов различных по калибру в зависимости от диаметра бронхов, подвергшихся изменениям. Дыхание может быть жёстким (выдох выслушивается на всём его протяжении) или ослабленным (бесшумный выдох).
Лабораторные исследования
Общий анализ крови, мочи и биохимический анализ крови исследуется один раз в 6 месяцев и при обострениях заболевания. Необходимо обращать особое внимание на уровень эритроцитов, гемоглобина (вторичный эритроцитоз), уровень лейкоцитов и характер лейкоцитарной формулы, уровень С-реактивного белка.
В моче следует контролировать протеинурию, удельный вес (проявление вторичного амилоидоза почек).
Инструментальные методы исследования
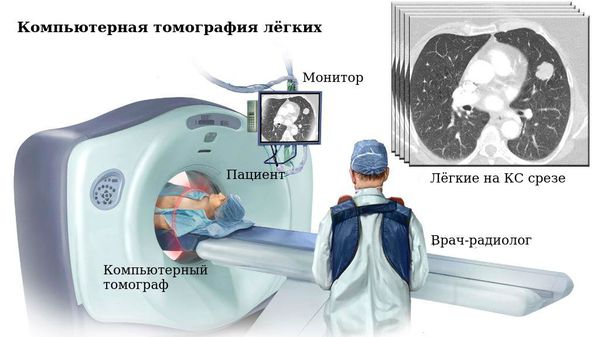
В постановке диагноза ключевое значение имеют инструментальные методы исследования, среди которых ведущим я вляется компьютерная томография лёгких.
Чёткая картина распространённости, формы и характера бронхоэктазий регистрируется при спиральной компьютерной томографии. Она позволяет определить неравномерность просвета бронхов, отсутствие сужения бронхов от центра к периферии («симптом трамвайных путей»), наличие секрета в их просветах, расширение бронха с сохранённым диаметром просвета подлежащего сосуда («симптом перстня»). Сопутствующие признаки пониженной и повышенной лёгочной вентиляции, рубцовые изменения, формирование осложнений в виде абсцесса также можно обнаружить при данном виде визуализации.
Рентген лёгких
Обзорная рентгенография и цифровая флюорография выявляет тяжистость, ячеистость, кистовидную деформацию лёгочного рисунка, участки уплотнения и повышенной воздушности лёгочной ткани.
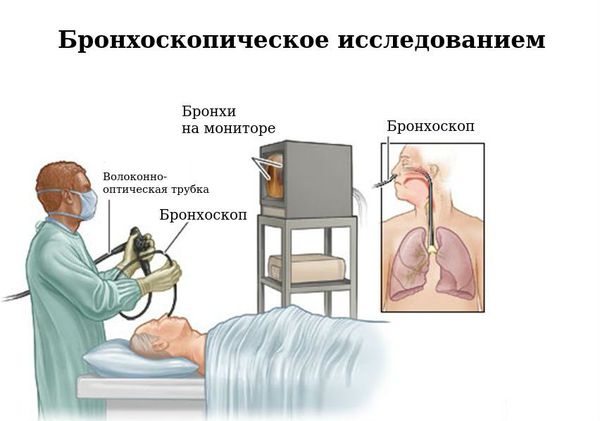
Бронхоскопия
Бронхоскопическое исследование служит хорошим дополнением компьютерной томографии в определении бронхоэктазов. При её проведении возможно взятие смывов бронхов, биопсийного материала слизистой при необходимости. Кроме того, бронхоскопия используется в лечебных целях.
Функциональные пробы
Исследование функции внешнего дыхания с бронходилатационным тестом (исследование расслабления бронхов) применяют для назначения и корректировки ингаляционной терапии. Пробы наиболее информативны при из проведении в утренние часы (до 11:00), проводятся натощак или после лёгкого завтрака. Накануне исследования необходимо отказаться от ингаляционной терапии.
Бронхография
Бронхография в настоящее время не применяется для диагностики бронхоэктазов по причине её инвазивности (глубокого проникновения по трахеобронхиальной системе) и плохой переносимости.
Электрокардиография
Электрокардиограмма проводится один раз в год для оценки возможных нарушений ритма, утолщения правых отделов сердца при развитии лёгочной гипертензии и лёгочного сердца.
Лечение бронхоэктатической болезни
В основе лечения бронхоэктатической болезни лежит принцип своевременной противовоспалительной и дренирующей терапии, которая направлена на эвакуацию секрета из расширенных бронхов. Также важна минимальная инвазивность процедур, поскольку каждый эпизод проникновения инородных предметов (в том числе эндоскопических трубок) в лёгкие увеличивает риск дополнительного инфицирования повреждённых участков бронхов.
Медикаментозное лечение
Инструментальные методы
Хирургическое лечение
Хирургические методы лечения показаны при локальном процессе в следующих случаях:
Соблюдение правильного питания
В лечении больных бронхоэктатической болезнью наряду с другими методами большое значение имеет лечебное питание. В диете должно содержаться повышенное количество белка (до 160 г), умеренное количество жира и углеводов. Необходимо включать в рацион витамины А, В1, В2 и С. Витамин А способствует улучшению регенерации слизистой оболочки дыхательных путей, витамины В1, В2 и С улучшают окислительные процессы, белковый обмен. Ограничивается содержание соли. Питание должно быть не менее пяти раз в сутки. Рекомендуется диета № 5 с повышенным содержанием белка и витаминов.
Кислородотерапия
При наличии хронической дыхательной недостаточности со снижением сатурации крови до 89 % и менее рекомендована длительная кислородотерапии в домашних условиях с использованием концентраторов кислорода. Также ситуационная кислородотерапия проводится в условиях стационара на этапе лечения обострений заболевания, сопровождающихся снижением сатурации до 95% и менее.
Физиотерапия
В период обострения процесса применяется электрофорез и УВЧ-терапия на грудную клетку — слаботепловая доза продолжительностью 10-15 минут. В период ремиссии проводятся общее УФ-облучение и ингаляции муколитических средств. Для улучшения функционального состояния лёгких и дренажной функции бронхов применяется массаж грудной клетки. Вибрационный массаж проводится с помощью специального жилета или при непосредственном перкуссионном воздействии на грудную клетку в положении лежа по направлению снизу вверх. Его лучше проводить после ингаляционной процедуры, чтобы повысить скорость дезинтеграции (распада) мокроты и её удаления из воздухоносных путей.
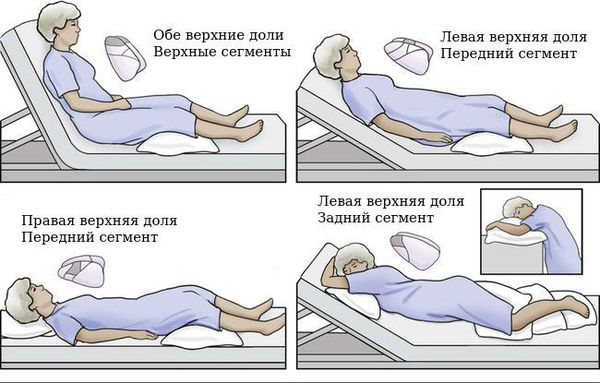
При заболевании важна эвакуация секрета бронхов. Для этого применяют статический и динамический постуральный дренаж — принятие положения тела, при котором наиболее эффективно происходит откашливание мокроты.
Лечебная физкультура должна проводиться пациентом с бронхоэктатической болезнью постоянно. Используются упражнения для увеличения движения диафрагмы, межрёберных мышц в сочетании с постуральным дренажем бронхов (положение тела для лучшего отхождения мокроты зависит от локализации бронхоэктазов). Дыхательная гимнастика повышает давление, создаваемое в просвете бронхов, способствует их очищению и более равномерному наполнению воздухом на вдохе. Гимнастику можно делать самостоятельно либо с подключением портативных тренажёров, некоторые из них могут создавать дополнительную вибрацию.
Противопоказания для лечебной физкультуры: лёгочное кровотечение; сердечно-сосудистая недостаточность III стадии; повышение температуры до 38—39 ° С, не обусловленное скоплением мокроты. При наличии мокроты лечебную гимнастику начинают с упражнений, способствующих выведению мокроты: применяют постуральный дренаж; дренирующие упражнения и их сочетание. При выделении большого количества мокроты упражнения, дренирующие бронхи, выполняют до 8-10 раз в день: утром до завтрака в течение 20-25 минут, через 2 часа после завтрака, обеда, каждый час до ужина и за час перед сном.