Ассоциированные клинические состояния что это
Современные европейские рекомендации по артериальной гипертонии: обновленные позиции и нерешенные вопросы
Несмотря на усилия врачей, направленные на контроль артериального давления (АД) и снижение сердечно-сосудистого риска, распространенность артериальной гипертонии (АГ) в мире продолжает расти, и по прогнозам к 2025 году число больных АГ достигнет 1,5 млрд. Это обусловливает необходимость разработки новых, более эффективных подходов к диагностике и лечению АГ. Целью данного обзора является детальный сравнительный анализ рекомендаций по ведению пациентов с АГ Европейского общества кардиологов и Европейского общества по АГ 2018 и 2013 гг. В статье представлен подробный разбор глав и разделов рекомендаций, которые касаются диагностики АГ, оценки сердечно-сосудистого риска, целевых диапазонов АД, выбора тактики лечения пациентов в зависимости от возраста и сопутствующих заболеваний.
Анонсирование новой версии рекомендаций Европейского общества кардиологов (ЕОК) и Европейского общества по артериальной гипертонии (ЕОАГ) стало главным событием 28-го конгресса по артериальной гипертонии (АГ) и сердечно-сосудистой профилактике в июне 2018 г. Официальное представление рекомендаций, публикация полного текста документа и его детальное обсуждение состоялись на Европейском конгрессе кардиологов в Мюнхене в августе 2018 г. Целью пересмотра и обновления существующего документа стала разработка практических рекомендаций, направленных на улучшению диагностики и лечения АГ, а также повышение частоты контроля артериального давления (АД) с использованием простых и эффективных стратегий лечения. Основанием для обновленных рекомендаций послужили опубликованные в 2013-2018 гг. ре зуль таты серий крупных исследований и сетевых мета-анализов [1–22]. Детальная проработка полученных данных позволила экспертам дать ответы на существовавшие вопросы относительно диагностики и лечения АГ.
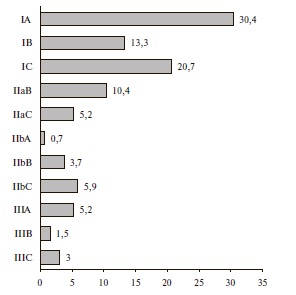
В рекомендациях 2018 г., как и в предыдущей версии, были использованы те же классы и уровни доказанности (рис. 1) [23]. Почти две трети (64,4%) рекомендаций относятся к классу I. По сравнению с вариантом 2013 г. увеличилось количество рекомендаций класса IA (с 27 до 50). К III классу отнесены 9,7% рекомендаций. В целом однозначная стратегия лечения определена по абсолютному большинству позиций (74,1%), хотя около четверти рекомендаций отнесены к классу II и, соответственно, требуют дальнейших исследований.
Основные отличия рекомендаций 2018 г. от предыдущей версии
Рекомендации 2018 г. заметно отличаются по многим позициям от предыдущей версии (табл. 1).
| Примечание: АГ – артериальная гипертония; АД – артериальное давление; АК – антагонисты кальция; БРА – блокаторы рецепторов ангиотензина II; СКАД – самоконтроль АД; АПФ – ангиотензинпревращающий фермент |
| • Измерение АД |
| — Более широкое использование СМАД и/или СКАД для измерения АД вне офиса, особенно СКАД, для диагностики АГ, выявления гипертонии “белого халата” и маскированной гипертонии, а также с целью контроля АД |
| • Менее консервативное лечение АД у пациентов пожилого и старческого возраста |
| — Низкие пороговые значения АД и целевые показатели АД для пожилых пациентов с акцентом на биологический, а не паспортный возраст (важность “хрупкости”, потребности в уходе и переносимости лечения) |
| — Отказ от лечения или его отмена не должны базироваться на возрасте при условии хорошей переносимости лечения |
| • Стратегия лечения фиксированной комбинацией нескольких антигипертензивных агентов в 1 таблетке для улучшения контроля АД |
| — Предпочтительное использование двухкомпонентной комбинированной терапии для первичного лечения большинства пациентов с АГ |
| — При назначении лечения отдавать предпочтение фиксированной комбинации нескольких антигипертензивных агентов в одной таблетке для лечения АГ у большинства пациентов |
| — Упрощенные алгоритмы лечения с предпочтительным применением ингибиторов АПФ или БРА в сочетании с АК и/или тиазидным или тиазидоподобным диуретиком в качестве основной стратегии лечения для большинства пациентов (β-адреноблокаторы при наличии конкретных показаний). |
| • Новые целевые диапазоны АД у пациентов, получающих лечение |
| — Целевые диапазоны АД для пациентов, получающих лечение, для лучшего определения рекомендуемой мишени АД в зависимости от возраста пациента и конкретных сопутствующих заболеваний |
| — Нижние границы безопасности при лечении АД |
| • Выявление низкой приверженности к медикаментозному лечению |
| — Акцент на важности оценки приверженности к лечению как одной из основных причин плохого контроля АД. |
| • Ключевая роль медсестер и фармацевтов в долгосрочном лечении АГ |
| — Подчеркивается важная роль медсестер и фармацевтов в обучении, поддержке и последующем лечении пациентов с АГ как часть общей стратегии улучшения контроля АД. |
По сравнению с рекомендациями 2013 г. классификация уровней АД и критерии определения АГ по результатам офисного и амбулаторного измерений АД не изменились. Как и в предыдущих версиях Евро пей ских рекомендаций, эксперты предлагают выделять оптимальное (систолическое АД [САД]
Изменения терминологии
В обновленных рекомендациях на смену привычного термина “поражение органов-мишеней” пришло словосочетание “поражение органов, обусловленное гипертонией” (ПООГ), которое по мнению экспертов точнее отражает структурные и/или функциональные изменения в органах (сердце, головном мозге, сетчатке глаз, почках и сосудах), вызванные наличием АГ. Впервые в рекомендациях 2018 г. выделены стадии гипертонической болезни (ГБ) с учетом степени повышения АД, сердечно-сосудистых факторов риска, ПООГ, ассоциированных клинических состояний (АКС) и коморбидной патологии, которые соответствуют существующей в России классификации ГБ.
Стратификация сердечно-сосудистого риск
Изменения в новых рекомендациях 2018 года коснулись спектра факторов риска, ПООГ и АКC (табл. 2). В число факторов риска, влияющих на прогноз, с 2018 г. добавлены мочевая кислота, семейный анамнез раннего возникновения АГ, ранняя менопауза, малоподвижный образ жизни, психосоциальные и социально-экономические факторы, а также частота сердечных сокращений более 80 в минуту в покое.
| Рекомендации 2013 г. | Рекомендации 2018 г. | |
|---|---|---|
| Примечание: ГЛЖ – гипертрофия левого желудочка; ИБС – ишемическая болезнь сердца; ЛЖ – левый желудочек; ЛП – левое предсердие; ММЛЖ – масса миокарда левого желудочка; ОТС – относительная толщина стенок; рСКФ – расчетная скорость клубочковой фильтрации; ТИМ – толщина интима-медиа; ХБП – хроническая болезнь почек; ФП – фибрилляция предсердий | ||
| Факторы риска | ||
| Мужской пол | ||
| Возраст | ||
| Курение | Курение в настоящее время и в прошлом | |
| Общий холестерин | ||
| Общий холестерин сыворотки >4,9 ммоль/л и/или | ХС ЛВП | |
| ХС ЛВП и/или | ||
| ХС ЛНП >3,0 ммоль/л и/или | ||
| Триглицериды >1,7 ммоль/л | ||
| – | + Мочевая кислота | |
| Глюкоза плазмы натощак 5,6-6,9 ммоль/л (102-125 мг/дл) | — | |
| Нарушение толерантности к глюкозе | — | |
| + Сахарный диабет | ||
| Ожирение | Избыточная масса тела или ожирение | |
| Абдоминальное ожирение (окружность талии ≥102 см у мужчин и ≥88 см у женщин) | — | |
| Семейный анамнез ранних сердечно-сосудистых заболеваний ( 80 в минуту в покое) | ||
| Поражение органов, обусловленное АГ | ||
| Артериальная жесткость: пульсовое АД (у лиц пожилого и старческого возраста) ≥60 мм рт. ст.; скорость каротидно-феморальной пульсовой волны >10 м/с | ||
| ЭКГ-признаки ГЛЖ (индекс Соколова-Лайона >35 мм, RaVL ≥11 мм; индекс Корнелла >2440 мм × м) | ||
| Эхокардиографические признаки ГЛЖ (индекс ММЛЖ >115 г/м2 у мужчин, >95 г/м2 у женщин) | Эхокардиографические признаки ГЛЖ (2013 г.) у лиц с нормальной массой тела | |
| + ММЛЖ/рост2,7 (>50 г/м2,7 у мужчин, >47 г/м2,7 у женщин) при ожирении | ||
| Эхокардиографическое определение концентрической геометрии | ||
| ОТС >0,42 | ОТС >0,43 | |
| — | Конечный диастолический диаметр ЛЖ/рост >3,4 см/м у мужчин, >3,3 см/м у женщин | |
| — | Объем ЛП/рост2 >18,5 мл/м2 у мужчин, >16,5 мл/м2 у женщин | |
| Лодыжечно-плечевой индекс 2 | Умеренная ХБП с рСКФ 30-59 мл/мин/1,73 м2 или тяжелая ХБП с рСКФ 2 | |
| Утолщение стенки сонных артерий (ТИМ Ассоциированные клинические состояния | ||
| ИБС: инфаркт миокарда, стенокардия, реваскуляризация миокарда | ||
| Сердечная недостаточность, включая сердечную недостаточность с сохраненной фракцией выброса левого желудочка | ||
| Заболевания периферических артерий | ||
| ХБП с рСКФ | ||
Целевые диапазоны и границы безопасного снижения АД
В Европейских рекомендациях 2013 г. для большинства пациентов с АГ выделяли единый целевой уровень САД – менее 140 мм рт. ст. [23]. Исключение составляли пациенты пожилого и старческого возраста, для которых целевой диапазон САД составлял 140-150 мм рт. ст. (IA). В качестве целевого ДАД был рекомендован уровень менее 90 мм рт. ст., а у пациентов с СД – менее 85 мм рт. ст. [23]. В новых рекомендациях 2018 г. появились два целевых порога АД: менее 140/90 мм рт. ст. у всех пациентов и, при условии хорошей переносимости, последующее снижение АД до 130/80 мм рт. ст. и ниже у большинства пациентов (IA).
Такое решение экспертов обусловлено появлением убедительных доказательств пользы снижения САД
Тактика лечения пациентов с АГ
Модификация образа жизни и коррекция имеющихся факторов риска рекомендованы всем пациентам с АГ или высоким нормальным АД. В 2018 г. эксперты рекомендовали более жесткое ограничение употребления соли пациентам с АГ – менее 5 г/сут против 5-6 г/сут в 2013 г. Рекомендовано также избегать обильного систематического употребления алкоголя (IIIC) – не более 14 единиц в неделю у мужчин и не более 8 единиц в неделю у женщин (1 единица соответствует 125 мл вина или 250 мл пива).
Сроки инициации антигипертензивной терапии (одновременно с немедикаментозными методами или через несколько месяцев) определяются уровнем АД, величиной сердечно-сосудистого риска, наличием ПООГ или сердечно-сосудистых заболеваний. Как и прежде, немедленное назначение медикаментозной антигипертензивной терапии рекомендуется всем пациентам с АГ 2 и 3 степени независимо от уровня сердечно-сосудистого риска (IA). При этом целевой уровень АД должен быть достигнут в течение 3 месяцев.
В рекомендациях 2013 г. нерешенными оставались вопросы, связанные с лечением пациентов с АГ 1 степени, относящихся к группам низкого или среднего риска, пациентов с гипертонией “белого халата”, маскированной гипертонией, пациентов с высоким нормальным АД и пожилых пациентов с уровнем АД 140-160 мм рт. ст. В новой версии рекомендаций эксперты дали ответы на эти вопросы. Для пациентов с низким и средним риском и 1 степенью АГ без сердечно-сосудистых заболеваний, заболеваний почек и ПООГ рекомендовано назначить медикаментозное лечение, если через 3-6 месяцев после изменения образа жизни не достигнуты целевые значения АД (IA против IIaB в предыдущей версии рекомендаций). У пациентов с АГ 1 степени и высоким или очень высоким сердечно-сосудистым риском, с сердечно-сосудистыми заболеваниями, заболеваниями почек или признаками ПООГ назначение медикаментозной антигипертензивной терапии рекомендуется одновременно с коррекцией образа жизни (IA против IB в предыдущей версии рекомендаций).
Изменились взгляды и на ведение пациентов с высоким нормальным АД (130-139/85-89 мм рт. ст.). В рекомендациях 2013 г. назначение медикаментозной антигипертензивной терапии пациентам с высоким нормальным АД не было показано (IIIA) [23]. Однако мета-анализ 24 рандомизированных клинических исследований показал, что назначение антигипертензивной терапии снижает риск сердечно-сосудистых заболеваний у пациентов с высоким нормальным и нормальным АД и очень высоким сердечно-сосудистым риском [28]. Поэтому в рекомендациях 2018 г. указано, что медикаментозное лечение возможно у пациентов с высоким нормальным АД и сердечно-сосудистыми заболеваниями, особенно с ИБС (IIbА).
Существенным изменением европейских рекомендаций 2018 г. стали достаточно лояльные подходы к контролю АД у пожилых людей. Это стало возможным благодаря результатам исследований SPRINT, HOPE-3 и анализа подгруппы пожилых пациентов из исследования HYVET [29–31]. Предложены более низкие исходные уровни АД для начала антигипертензивной терапии у пожилых пациентов. Сделан акцент на важности оценки именно биологического, а не паспортного возраста больного, с учетом его способности к самообслуживанию, переносимости терапии и наличия старческой астении. Достижение пациентом определенного возраста (80 лет и более) не является основанием для отмены лечения или отказа от назначения антигипертензивной терапии при условии ее хорошей переносимости (IIIА). Медикаментозная антигипертензивная терапия и модификация образа жизни у “активных” пожилых пациентов (fit older; даже в возрасте старше 80 лет) рекомендуются при уровне САД ≥160 мм рт. ст. (IA). При условии хорошей переносимости медикаментозное лечение возможно и у хрупких пожилых пациентов (IIbB).
Подходы к медикаментозному лечению АГ
Несмотря на прилагаемые усилия, более 50% пациентов с АГ не достигают целевых значений АД менее 140/90 мм рт. ст. на фоне назначенной антигипертензивной терапии [32,33]. В связи с этим, в отличие от предыдущей версии документа [23], в которой выбор медикаментозной стратегии (монотерапия или комбинация антигипертензивных препаратов) был основан на степени повышения АД и категории сердечно-сосудистого риска, в 2018 г. рекомендовано начинать медикаментозное лечение АГ у большинства пациентов с комбинации двух препаратов (IA) [34]. Исключение составляют пациенты с низким сердечно-сосудистым риском и АГ 1 степени (в частности, при САД >150 мм рт. ст.), пациенты с высоким нормальным АД и очень высоким сердечно-сосудистым риском и хрупкие пожилые больные, которым рекомендована монотерапия [34].
Исходное назначение комбинированной терапии антигипертензивными препаратами даже в низких дозах эффективнее снижает АД, чем терапия одним препаратом в максимальной дозе [35]. Стартовое назначение комбинации из двух антигипертензивных препаратов безопасно и хорошо переносится даже пациентами с АГ 1 степени, а небольшое увеличение риска развития эпизодов артериальной гипотензии не приводит к частому прекращению лечения [22,35,36].
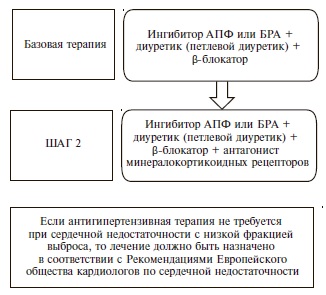
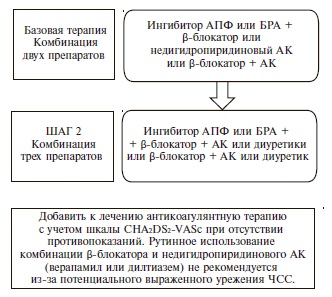
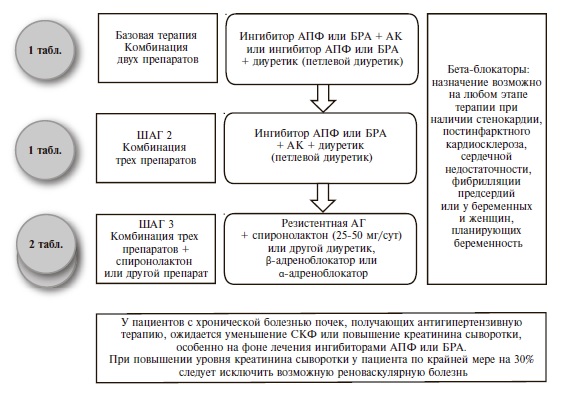
Как и раньше, основными классами препаратов для лечения АГ остаются ингибиторы АПФ, блокаторы рецепторов ангиотензина II (БРА), антагонисты кальция (АК), диуретики (тиазидные и тиазидоподобные) и β-адреноблокаторы (ББ) (IA). В рекомендациях 2018 г. предложены четкие схемы лечения пациентов с неосложненной АГ (рис. 2) и сопутствующей патологией, в том числе ИБС (рис. 3), сердечной недостаточностью (рис. 4), фибрилляцией предсердий (рис. 5) и ХБП (рис. 6) [34]. Алгоритм назначения базовой терапии при неосложненной АГ также подходит для пациентов с ПООГ, цереброваскулярной болезнью, СД или заболеванием периферических артерий (рис. 2).
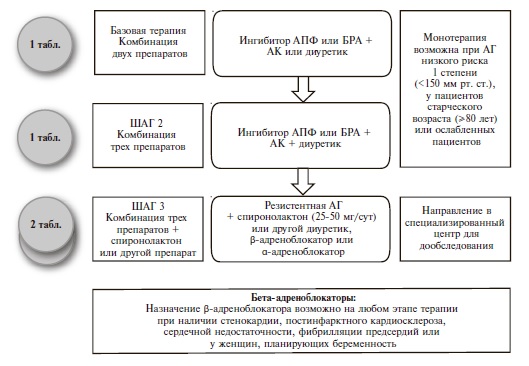
По мнению экспертов, максимальное упрощение режима приема препаратов будет способствовать повышению приверженности пациентов к лечению, поэтому необходимо отдавать предпочтение фиксированным комбинациям двух или более антигипертензивных агентов в 1 таблетке (IB). Предпочтительными комбинациями являются сочетание блокатора ренин-ангиотензиновой системы (ингибитора АПФ или БРА) с АК или диуретиком (IA). ББ могут быть использованы для снижения АД при наличии особых клинических ситуаций – стенокардии, перенесенного инфаркта миокарда, сердечной недостаточности, аритмии (IA).
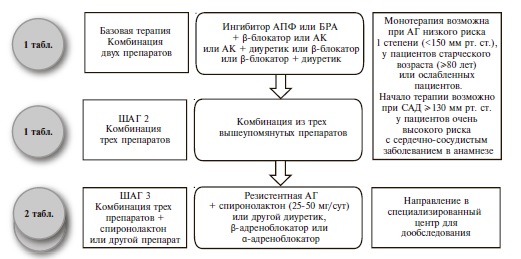
В случае недостаточного контроля АД на фоне комбинированной терапии двумя препаратами рекомендовано добавление третьего препарата (комбинация блокатора ренин-ангиотензиновой системы с АК и тиазидным/тиазидоподобным диуретиком, предпочтительно в одной таблетке) (IA). Эксперты не рекомендуют исходно назначать комбинацию трех антигипертензивных препаратов.
При неэффективности комбинированной терапии тремя препаратами рекомендовано добавить к лечению спиронолактон в низкой дозе, а при его непереносимости – эплеренон, амилорид, более высокие дозы тиазидных/тиазидоподобных диуретиков или петлевой диуретик, ББ или α-адреноблокатор (IВ).
В отличие от предыдущей версии рекомендаций [23], в текущем варианте применение технических устройств для лечения АГ не рекомендовано в рутинной клинической практике (IIIB). Исключением может стать использование устройств в рамках клинических исследований, пока не будут получены доказательства их безопасности и эффективности [34].
В текст документа 2018 г. добавлены новые разделы, которые будут детально рассмотрены ниже (табл. 3). В новых рекомендациях 2018 г. расширен раздел, посвященный вторичной АГ. Несмотря на относительно невысокую распространенность вторичных форм АГ, которая достигает 5-15% в популяции пациентов с АГ [37], рассмотрены наиболее частые причины ее развития, а также распределение форм вторичной АГ в зависимости от возраста. Учитывая, что скрининг вторичных форм АГ среди всех пациентов с высоким АД затруднителен, представлены характеристики, которые помогают заподозрить вторичную АГ: пациенты молодого возраста ( ТАБЛИЦА 3. Новые разделы и рекомендации
По сравнению с предыдущей версией рекомендаций в 2018 г. значительно изменен и дополнен раздел по неотложным состояниям, обусловленным АГ. Под робно перечислены неотложные состояния, требующие немедленного снижения АД с помощью внутривенного введения антигипертензивных препаратов, необходимые исследования, а также перечень лекарственных препаратов, дозировки и особенности их введения при неотложных ситуациях. Подчеркивается, что пациенты с тяжелой АГ (3-й степени) без признаков острого ПООГ не нуждаются в госпитализации. Снижение АД и коррекцию терапии у таких больных следует проводить амбулаторно согласно алгоритму, представленному на рис. 2. Более детально эта информация отражена в консенсусе 2018 г. по ведению пациентов с неотложными состояниями, обусловленными АГ [38].
Раздел по ведению пациентов с цереброваскулярной болезнью, в частности, по коррекции АД при остром инсульте, в рекомендациях 2018 г. был значительно дополнен новыми положениями. У пациентов с острым геморрагическим инсультом не рекомендуется быстрое снижение АД, если САД составляет 160 мм рт. ст. или ДАД >110 мм рт. ст.; IC) и считалась целесообразной у беременных со стойким повышением АД ≥150/95 мм рт. ст., а также у пациенток с АД ≥140/90 мм рт. ст. при наличии гестационной АГ, субклинического ПООГ или клинических симптомов (IIbC). В новом документе рекомендовано начинать антигипертензивное лечение у пациенток с гестационной АГ, хронической АГ или АГ с субклиническим ПООГ или клиническими симптомами при уровне САД ≥140 мм рт. ст. или ДАД ≥90 мм рт. ст. (IC), во всех других случаях – при уровне САД ≥150 мм рт. ст. или ДАД ≥95 мм рт. ст. (IC). Значения САД ≥170 мм рт. ст. или ДАД ≥110 мм рт. ст. у беременной женщины рассматриваются как неотложное состояние, требующее госпитализации (IC). Неизменными остаются препараты выбора для контроля АД у беременных женщин – метилдопа (IB), лабеталол (IC) и АК (IC). Ингибиторы АПФ, БРА или прямой ингибитор ренина не рекомендованы во время беременности (IIIC). Определены сроки родоразрешения для пациенток с гестационной гипертонией или легкой преэклампсией – 37-я неделя гестации (IB).
Принципиально новый раздел, появившийся в рекомендациях 2018 г., касается ведения АГ в разных этнических группах. В качестве начальной терапии для большинства чернокожих пациентов рекомендуется комбинация из двух медикаментов в одной таблетке (IC), а препаратами выбора должны быть диуретик или АК, либо в комбинации, либо с блокатором ренинангиотензиновой системы (IB). В качестве последнего предпочтительнее назначение сартанов из-за частого развития ангионевротического отека на фоне приема ингибиторов АПФ в этой когорте пациентов [39,40]. Стартовая монотерапия возможна у больных с АГ 1 степени и “хрупких” пожилых пациентов. В других этнических группах снижение АД может основываться на базовом алгоритме лечения АГ, представленном на рис. 2 (IIbC).
АГ является самой частой сопутствующей патологией у пациентов с ХОБЛ [41]. Учитывая этот факт, общие факторы риска двух заболеваний, а также возможное негативное влияние препаратов для лечения ХОБЛ на сердечно-сосудистую систему, в рекомендациях 2018 г. появился отдельный раздел, посвященный вопросам выбора оптимальной антигипертензивной терапии у пациентов с АГ и ХОБЛ [41,42]. Сделан акцент на важности коррекции факторов риска и модификации образа жизни у пациентов с АГ и ХОБЛ. Эксперты рекомендуют начинать антигипертензивную терапию с АК, БРА или ингибитора АПФ или комбинации АК с блокатором ренин-ангиотензиновой системы. В случае недостаточного ответа или в зависимости от наличия сопутствующей патологии возможно назначение селективных β1-адреноблокаторов и тиазидных или тиазидоподобных диуретиков, однако их рутинное применение у пациентов с ХОБЛ не рекомендовано с учетом возможных побочных эффектов [41,43].
Фибрилляция предсердий является не только фактором риска развития инсульта и сердечной недостаточности, но и проявлением гипертонической кардиопатии [44]. Поэтому в рекомендациях 2018 г. подчеркивается важность обследования всех больных с фибрилляцией предсердий для исключения АГ (IC). В качестве антигипертензивного лечения следует использовать блокатор ренин-ангиотензинвой системы, который можно сочетать с ББ или недигидропиридиновым АК в случае необходимости контроля частоты желудочковых сокращений (рис. 6) (IIaB). В новой версии документа раздел, посвященный АГ и фибрилляции предсердий, дополнен информацией о применении пероральных антикоагулянтов у пациентов с АГ. Профилактику инсульта больным АГ и фибрилляцией предсердий эксперты рекомендуют проводить с помощью пероральных антикоагулянтов, если число баллов по шкале CHA2DS2-VASc составляет ≥2 у мужчин и ≥3 у женщин (IA) [45,46]. Назначение пероральных антикоагулянтов больным с фибрилляцией предсердий целесообразно даже в тех случаях, когда АГ является единственным дополнительным фактором риска, а число баллов по шкале CHA2DS2-VASc составляет 1 (IIаВ) [45,46]. У пациентов с неконтролируемой АГ (САД ≥180 мм рт. ст. и/или ДАД ≥100 мм рт. ст.) следует с осторожностью подходить к назначению антикоагулянтов из-за высокого риска церебральных кровоизлияний [45]. При назначении антикоагулянтов необходимо предпринять меры для снижения уровня САД
Нерешенные вопросы
Эксперты сформулировали новый перечень нерешенных вопросов (табл. 4). Возможно, ответы на них будут получены и представлены уже в следующей версии рекомендаций.
| Примечание: ХОБЛ – хроническая обструктивная болезнь легких; SCORE – Systematic COronary Risk Evaluation |
| Измерение АД |
| • Оптимальная программа скрининга населения для выявления АГ |
| • Оптимальный метод измерения АД у пациентов с ФП |
| • Польза для прогнозирования сердечно-сосудистого риска при дополнении офисного измерения АД данными СМАД и/или СКАД |
| • Дополнительное значение центрального АД по сравнению с периферическим АД при оценке риска и его уменьшении на фоне лечения |
| Клиническая оценка пациентов с АГ |
| • Дополнительная польза оценки ПООГ при АГ в реклассификации сердечно-сосудистого риска у пациентов с АГ? |
| Границы и целевой уровень АД |
| • Оптимальные целевые значения САД/ДАД у более молодых пациентов с АГ |
| • Оптимальные целевые значения САД/ДАД при определенных условиях (например, у пациентов с диабетом, ХБП, после инсульта) |
| • Оптимальные целевые значения САД/ДАД по данным СКАД и СМАД |
| • Оптимальные целевые значения САД/ДАД для пациентов с различными исходными уровнями сердечно-сосудистого риска |
| Необходимость в результатах дополнительных исследований |
| • Оценка преимуществ лечения АД у пожилых людей |
| • Сравнение стационарного и амбулаторного ведения |
| • Сравнение лечения для контроля АД и уменьшения ПООГ, особенно у молодых людей |
| • У лиц с высоким нормальным АД |
| • У пациентов с резистентной гипертонией |
| Стратегии лечения гипертонии |
| • Воздействие стратегии лечения одной таблеткой против нескольких на клинические исходы, приверженность к лечению и контроль АД |
| • Сравнение исходов между стратегиями лечения на основе первоначальной монотерапии против начальной комбинированной терапии |
| • Сравнение исходов лечения АД с классическими и вазодилатирующими β-адреноблокаторами |
| • Сравнение исходов лечения на основе тиазидных и тиазидоподобных диуретиков? |
| • Оптимальное лечение гипертонии в разных этнических группах? |
| • Защитный эффект антигипертензивной терапии у пациентов с когнитивной дисфункцией или слабоумием |
| • Роль антигипертензивной терапии в лечении гипертонии белого халата и маскированной гипертонии |
Заключение
Процесс непрерывного обновления наших знаний, поступление новых доказательств и обобщение ранее полученных данных в гипертензиологии позволили в новых рекомендациях 2018 г. расставить акценты, добавить детали к “портрету артериальной гипертонии” и задать новые актуальные вопросы.