Астма как лечить и чем
Как правильно лечить астму
«Комсомолка» поговорила с врачом-пульмонологом медицинского центра «ЛадаМед» Зоновой Юлией Александровной о причинах возникновения, диагностике и лечении бронхиальной астмы.
1. Может ли заболеть астмой взрослый человек, если в детстве не было проблем с дыханием и подозрений на это заболевание?
2. Зачем лечить астму ежедневно, если симптомы возникают не каждый день и быстро прекращаются после ингаляции сальбутамола?
Для лечения бронхиальной астмы используются две категории лекарств: препараты для быстрого купирования симптомов (препараты скорой помощи) и лечебные средства (базисная, плановая терапия). Первая категория включает в себя короткодействующие вещества с бронхорасширяющими свойствами, которые, как правило, доставляются в бронхи при помощи ингалятора. К ним относятся сальбутамол, фенотерол, беротек, беродуал, ипратерол и т.п. Эти лекарства только снимают симптомы астмы, но не лечат заболевание. Лекарства второй группы не предназначены (за некоторым исключением) для быстрого «снятия» симптомов, не используются «по потребности», целью их применения является воздействие на воспаление, то есть лечение бронхиальной астмы. Эти препараты используются ежедневно, длительно в тех дозировках и с той кратностью, которые указаны лечащим врачом. Решение об изменении дозировки или отмене этих препаратов может принимать только доктор.
3. Если есть аллергия на домашнего питомца, проявляющаяся приступами астмы, но ежедневно используются противовоспалительные препараты для лечения заболевания, можно ли оставить питомца дома?
4. Почему доктор назначил гормональный ингалятор, неужели нет других лекарств для плановой терапии астмы, ведь постоянное применение гормонов опасно?
К препаратам для плановой терапии астмы относятся и ингаляционные гормоны (ИГКС), и негормональные препараты (антилейкотриены, теофиллин, бронхорасширяющие препараты длительного действия, различные классы антител). ИГКС (гормональные препараты) в настоящее время являются наиболее эффективными препаратами, составляют первую линию терапии. При регулярном применении облегчают симптомы, улучшают функцию лёгких, уменьшают потребность в препаратах скорой помощи и риск обострений, улучшают качество жизни. При применении ИГКС в рекомендованных дозировках происходит местное воздействие на бронхи, препараты не всасываются, не оказывают системных эффектов, как гормональные таблетки или инъекции. Все прочие препараты – средства второй линии плановой терапии БА, обладающие либо меньшей эффективностью и влиянием на прогноз, либо выраженными побочными эффектами, или используемые только при тяжёлой неконтролируемой БА по строгим показаниям.
5. После назначения лекарственной терапии астмы использовать ингаляторы мне придётся всю жизнь?
В действительности, это частично зависит от Вас. При строгом соблюдении всех врачебных рекомендаций и достижении контролируемости бронхиальной астмы в большинстве случаев удаётся постепенно снизить объём плановой терапии или полностью её отменить. Современные рекомендации предусматривают управление заболеванием с наименьшим количеством лекарственных средств, которое возможно для поддержания контроля бронхиальной астмы. Если контролируемость бронхиальной астмы будет сохраняться на минимальной терапии, доктор может предпринять попытку её отмены.
О специалисте: Зонова Юлия Александровна, врач-пульмонолог, кандидат медицинских наук, доцент кафедры госпитальной терапии ГБОУ ВПО Кировский медицинский университет, член Российского респираторного общества, член Европейского респираторного общества.
Записаться на прием к врачу-пульмонологу можно по телефонам: (8332) 52-53-53; 22-03-03
Бронхиальная астма
Бронхиальная астма (БА) – сложная медицинская, социально-экономическая проблема. До 10% населения планеты страдают различными видами БА. Развивается астма и в детском возрасте (50 %), и у взрослых до 40 лет. На распространенность и тяжесть течения бронхиальной астмы оказывают влияние генетические факторы, климат, экологическая обстановка, питание, эндокринные патологии, иммунодефицитные состояния.
Что такое бронхиальная астма
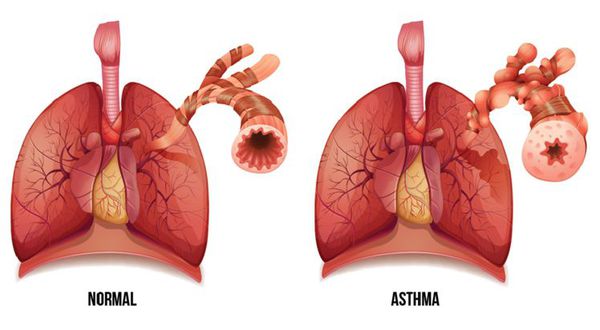
По определению ВОЗ бронхиальная астма – это полиэтиологическое хроническое воспалительное заболевание, затрагивающее дыхательные пути. Сопровождается периодической одышкой, приступами удушья. Отмечается заложенность в груди, ночной или утренний кашель с свистящими хрипами. Эти проявления связаны с обструкцией (сужением) просвета бронхиального дерева.
Диагностика и обследование при бронхиальной астме
Диагностика и обследование при бронхиальной астме проводится аппаратными методами, лабораторными и инструментальными исследованиями.
Рентгеноскопия и рентгенография на ранних стадиях заболевания неинформативны. При присоединении эмфиземы на рентгенограмме – повышенная воздушность легочной ткани.
Для детального изучения функциональных возможностей лёгких применяются:
Анализы при бронхиальной астме
Анализы при бронхиальной астме проводят как общеклинические, так и специфические для подтверждения диагноза.
Признаки бронхиальной астмы
К ранним факторам относятся:
Приступы бронхиальной астмы
Бронхиальная астма: клинические рекомендации
Бронхиальная астма, код по МКБ-10
Помощь при бронхиальной астме
Вторичная профилактика проводится у больных для предупреждения приступов.
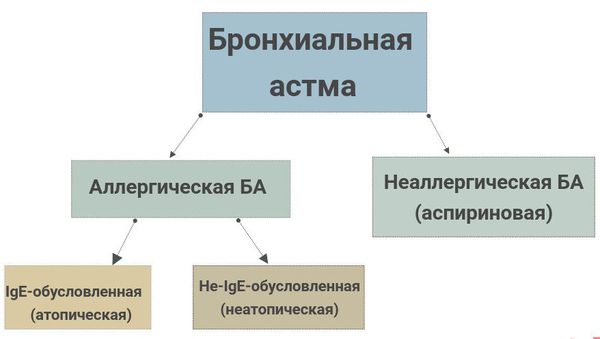
Атопическая бронхиальная астма
Провоцирующими факторами, влияющими на развитие болезни, являются неинфекционные экзоаллергены: пищевые, бытовые, пыльцевые и многие другие.
Полное устранение причинного аллергена переводит болезнь в стойкую длительную ремиссию. Атопическая астма передаётся по наследству, причём чаще проявляется у детей.
Степени бронхиальной астмы
Степени тяжести бронхиальной астмы определяются в зависимости от симптоматики и прогрессирующего нарушения внешнего дыхания.
Бронхиальная астма: классификация
Классификация бронхиальной астмы строится в зависимости от следующих факторов:
Купирование бронхиальной астмы
Осложнения бронхиальной астмы
Осложнения бронхиальной астмы развиваются при длительном течении заболевания, при неадекватной терапии и отражаются на многих системах и органах.
Осложнения на сердечную мышцу
Патогенное влияние на желудок и печень оказывают лекарственные препараты, применяемые в лечении БА. Под их действием развиваются гастриты и язвы желудка. Иногда наблюдаются желудочные кровотечения.
Другие осложнения
Кашель при бронхиальной астме
Инвалидность при бронхиальной астме
Инвалидность при бронхиальной астме назначается пациентам со стойким длительным тяжёлым (среднетяжелым) нарушением дыхательной функции, что ведет к ухудшению качества жизни.
Инвалидность 1 группы назначается пациентам с тяжелой рецидивирующей астмой, не поддающейся амбулаторному лечению. Больной не способен к самообслуживанию, нуждается в постороннем уходе.
Инвалидность 11 группы – астма тяжелая неконтролируемая, с осложнениями: «легочное» сердце, расстройство кровообращения, диабет.
Инвалидность 111 группы – астма средней тяжести, частично контролируемая. Дыхательная недостаточность от 40-60%. Одышка при физических нагрузках.
Лечение бронхиальной астмы
Лечение бронхиальной астмы – сложный и длительный процесс, включающий медикаментозное лечение с базисной (поддерживающей) и симптоматической (купирующей приступы) терапией, исключение причинных аллергенов, гипоаллергенную диету и общеукрепляющие мероприятия.
К дополнительным методам терапии, значительно улучшающим течение болезни, относят санаторно-курортное лечение (море, горы, соляные пещеры), лечебную физкультуру, массаж, закаливание.
Принципы лечения при рецидивах:
Ингаляции при бронхиальной астме
Ингаляции при бронхиальной астме – это быстрый и действенный способ купирования приступов удушья. По сравнению с таблетками и инъекциями – результат мгновенный. Лучшим аппаратом для проведения ингаляций является небулайзер, который превращает лекарственный раствор в аэрозоль. В таком распыленном состоянии лекарство легко попадает в бронхи, снимает спазм гладкой мускулатуры, восстанавливает их проходимость, тем самым снимает симптомы астмы.
Таблетки от бронхиальной астмы
Дыхательная гимнастика
Дыхательная гимнастика при бронхиальной астме дополняет терапию, но не заменяет лечение медикаментами. Упражнения желательно выполнять утром и вечером. В первое время делать по 8 повторений, постепенно доводя до 16.
Противопоказания к занятиям:
Лёжа, после сна
На выдохе, сгибая ноги в коленях, подтягивать их к груди.
Упражнения при бронхиальной астме
Упражнения при бронхиальной астме являются обязательным этапом в комплексном лечении. Они восстанавливают дыхательные функции, облегчают кашель, укрепляют организм, сокращают число приступов.
Занятия проводятся трижды в неделе по полчаса. В подходе 5-6 повторений с доведением до 8. Обязателен доступ свежего воздуха.
На первых трёх занятиях выполняется вводный комплекс:
Что такое бронхиальная астма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сергеева А. Л., аллерголога со стажем в 15 лет.
Определение болезни. Причины заболевания
Бронхиальная астма (БА) — это заболевание, характерным проявлением которого является хроническое воспаление дыхательных путей, респираторные симптомы (свистящие хрипы, одышка, заложенность в груди и кашель), которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей. [1]
БА занимает лидирующую позицию по распространенности среди населения. Если верить статистике, за 15 лет зафиксировано удвоение количества заболевших этой патологией.
На появление и развитие БА влияет ряд причин. Среди них: бытовые аллергены, условия труда, генетические причины и других факторы.
Бытовые аллергены
Условия труда
Согласно эпидемиологическим исследованиям, удельный вес бронхиальной астмы, возникающей под влиянием неблагоприятных факторов производственной среды, составляет от 2 до 15 %. Существует множество веществ, которые приводят к развитию профессиональной астмы. Среди них: фталаты, альдегиды, изоцианаты, металлы, зерновая и мучная пыль, флюсы, эпихлоргидрин, формальдегид, аллергены животных, смолы и древесная пыль, клеи, латекс.
Перечень профессий, у представителей которых чаще всего развивается профессиональная астма:
Генетические причины
К другим предрасполагающим факторам относятся:
Симптомы бронхиальной астмы
Характерные симптомы бронхиальной астмы:
Признаки бронхиальной астмы изменчивы по тяжести, частоте появления и зависят от контакта с различными аллергенами и другими триггерными факторами. Зависят они и от подобранного противоастматического лечения, количества и тяжести сопутствующих заболеваний. Чаще всего симптомы БА беспокоят в ночное время или в ранние утренние часы, а также после физических усилий, что приводит к снижению физической активности больных. Воспалительные изменения в бронхиальном дереве и гиперреактивность дыхательных путей выступают основными патофизиологическими признаками БА. [5]
Механизмы, вызывающие основные симптомы БА [5]
| Симптом | Механизм |
|---|---|
| Кашель | Раздражение рецепторов бронхов, сокращение гладкой мускулатуры бронхов |
| Свистящее дыхание | Бронхообструкция |
| Заложенность в груди | Констрикция мелких дыхательных путей, воздушные ловушки |
| Одышка | Стимулированная работа дыхания |
| Ночные симптомы | Воспалительный процесс, гиперреактивность бронхов |
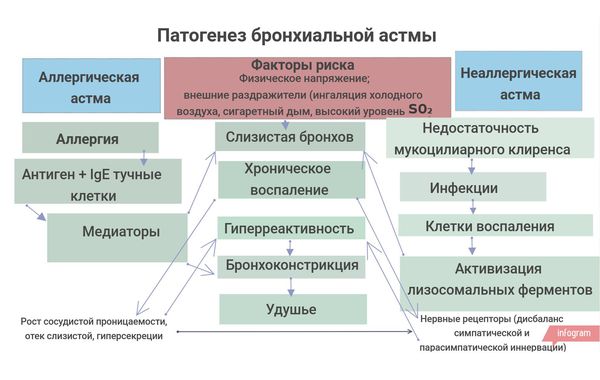
Патогенез бронхиальной астмы
Патогенез бронхиальной астмы можно наглядно представить в виде схемы:
Классификация и стадии развития бронхиальной астмы
Сегодня есть огромное количество классификаций БА. Ниже представлены основные, они помогают в понимании причин и необходимы для статистики. Кроме того, приведен современный подход в рассмотрении проблемы астмы, как выделение фенотипов астмы. [1] [6]
В России используется следующая классификация БА:
Классификация БА (МКБ-10)
| J45, J45.0 Астма с преобладанием аллергического компонента |
| аллергическая экзогенная |
| атопическая |
| Бронхит аллергический без доп. уточнений |
| Ринит аллергический с астмой |
| Сенная лихорадка с астмой |
| J45.1 Астма неаллергическая |
| идиосинкратическая |
| эндогенная неаллергическая |
| J45.8 Астма сочетанная |
| ассоциация с состояниями, упомянутыми в J45.0, J45.1 |
| J45.9 Астма без уточнения |
| астма поздно начавшаяся |
| астматический бронхит без доп. уточнений |
| J46 Астматический статус |
| астма тяжелая острая |
Приоритетное внимание сейчас уделяется персонализированной медицине, которая на данный момент не имеет возможности создания индивидуального лекарственного препарата и способов обследования или предупреждения развития заболевания для конкретного больного, но предложено выделять отдельные категории. Эти подгруппы больных называют фенотипами БА, характеризующимися особенностями в причинах, развитии, методах обследования и терапии. [1] [8]
На данный момент существуют следующие фенотипические формы БА:
Осложнения бронхиальной астмы
Если вовремя не поставить диагноз бронхиальной астмы и не подобрать терапию, которая позволит контролировать течение болезни, могут развиться осложнения:
Диагностика бронхиальной астмы
Бронхиальная астма представляет собой клинический диагноз, который устанавливает врач, учитывая жалобы, анамнестические особенности пациента, функциональные методы диагностики с учетом степени обратимости обструкции бронхов, специального обследования на наличие аллергопатологии и дифференциальной диагностики с прочими болезнями со схожими жалобами. Дебют развития заболевания чаще всего происходит в возрасте от 6 лет, реже после 12 лет. Но появление возможно и в более позднем возрасте. [9] Пациенты жалуются на эпизоды затрудненного дыхания ночью, в предутренние часы или связывают жалобы с эмоциональной, а иногда и физической перегрузкой. Эти симптомы сочетаются с затруднением дыхания, с нарушениями выдоха, «свистами» в груди, рецидивирующим кашлем с небольшим количеством мокроты. Эти симптомы могут купироваться самостоятельно или с использованием лекарственных бронхорасширяющих препаратов. Необходимо связать появления признаков БА после взаимодействия с аллергенными веществами, сезонность появления симптомов, связь с клиническими признаками насморка, присутствие в анамнезе атопических заболеваний или астматических проблем.
При подозрении на диагноз БА следует задать вопросы:
Специфические методы постановки диагноза
1. Оценка функции работы легких и степени возвратимости бронхиальной констрикции
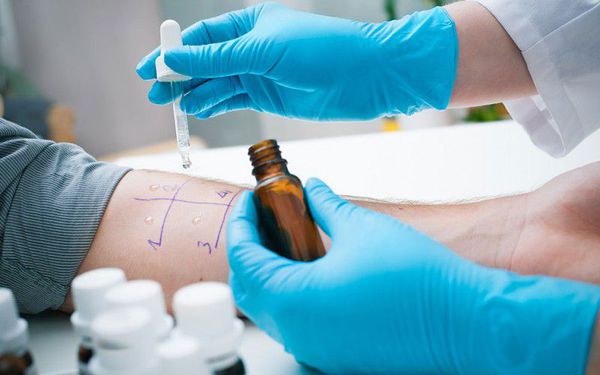
2. Аллергообследование. Подразумевает проведение аллергопроб на коже, тестов-провокаторов с некоторыми видами аллергенов, лабораторного исследования для выявления специфических IgE-антител. Наиболее распространенными являются кожные пробы, так как это простые методы по технике выполнения, достоверно точные и безопасные для пациентов.
2.1. Существуют следующие виды кожных аллергопроб по технике выполнения:
Чтобы проводить кожные пробы, необходимы данные из истории болезни пациента, свидетельствующие за однозначную связь жалоб и контакта с тем аллергеном или их группой в патогенезе болезни, IgE-зависимый тип аллергической реакции.
Кожное тестирование не проводится в случаях:
2.2. Провокационный ингаляционный тест. Эксперты Респираторного Общества из Европы рекомендуют проводить данное исследование. Перед исследованием проводят спирометрию, и если уровень ОФВ1 не снижается ниже отметки 70% от нормы, пациент допускается до провокации. Используют небулайзер, с помощью которого можно струей выдавать определенные дозы аллергена, и пациент делает несколько ингаляций с определенными разведениями аллергенов под постоянным контролем врача-аллерголога. После каждой ингаляции оцениваются результаты через 10 мин трижды. Тест расценивается как положительный при уменьшении ОФВ1 на 20% и больше от начальных показателей.
2.3. Методы лабораторной диагностики. Диагностика в лаборатории выступает неосновным методом. Проводится, если необходимо еще одно исследование для подтверждения диагноза. Основными показаниями для назначения лабораторной диагностики являются:
В лабораториях применяют следующие методы определения общего и специфического IgE — радиоизотопный, хемилюминисцентный и иммуноферментный анализы.
Самый новый подход к диагностике аллергических заболеваний на данный момент — это молекулярное аллергообследование. Оно помогает более точно поставить диагноз, рассчитать прогноз течения болезни. Для диагностики важно учитывать следующие нюансы:
Лечение бронхиальной астмы
К сожалению, современная медицина не может вылечить больного от бронхиальной астмы, однако все усилия сводятся к созданию терапии с сохранением качества жизни пациента. В идеале при контролируемой БА должны отсутствовать симптомы заболевания, сохраняться нормальными показатели спирометрии, отсутствовать признаки патологических изменений в нижних отделах легких. [1]
Консервативные методы лечения
Фармакотерапию БА можно разделить на 2 группы:
Препараты для купирования приступов следующие:
К препаратам для поддерживающей терапии бронхиальной астмы относят:
Для лечения бронхиальной астмы важны как лекарственные препараты, так и способы введения данных веществ в организм и дыхательные пути. Препараты могут назначаться внутрь per os, парентерально, ингаляционно.
Выделяют следующие группы доставки лекарственных препаратов через дыхательные пути:
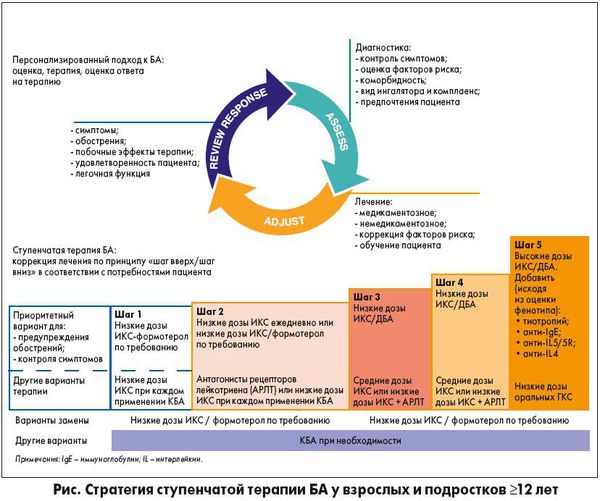
Европейские рекомендации по лечению астмы (GINA, 2019)
Европейскими рекомендациями предложен ступенчатый подход к лечению бронхиальной астмы. Выбор ступени зависит от степени выраженности симптомов. Увеличение выраженности при отсутствии контроля или при высоком риске обострений — подъём на ступень вверх.
Снижаться на ступень следует не ранее чем через три месяца стабильного контроля астмы. Снижение должно быть очень плавным — каждые три месяца уменьшать дозировку ингаляционных глюкокортикостероидов (иГКС) не более чем на 50 %.
Монотерапия короткодействующищими β2-агонистами (КДБА), по новым рекомендациям, не рекомендуется даже для устранения симптомов в связи с высоким риском обострений и смерти.
На второй ступени используют низкие дозы иГКС плюс ДДБА ежедневно. Лечение низкими дозами ингаляционных кортикостероидов (иКС) позволяет избежать обострений, улучшает качество жизни, уменьшает выраженность симптомов.
У взрослых стартовая доза бекламетазона дипропионата составляет 400 мкг, у детей — 200 мкг. Дети, получающие более 400 мкг иГКС, должны наблюдаться у педиатра.
Антилейкотриеновые препараты, как добавление к иГКС, применяются при наличии гиперчувствительности дыхательных путей, вирусозависимой астме и аллергическом рините.
При противопоказаниях к приёму длительно действующих β2-агонистов ( ДДБА) следует к иГКС добавить тиотропий бромид. Также его добавляют к комбинации иГКС и ДДБА при частых или тяжёлых обострениях.
При назначении высоких доз иГКС все пациенты, особенно дети, должны наблюдаться у специалиста по тяжёлой бронхиальной астме.
Для улучшения качества жизни, уменьшения выраженности симптомов и частоты обострений назначают омализумаб, меполизумаб, реслизумаб, бенрализумаб, дупиламаб. Назначение препаратов и подбор дозировки проводит врач.
При бронхиальной астме применяется дыхательная гимнастика по Бутейко, но она не уменьшает воспаление. Гимнастика состоит из серии упражнений, направленных на мышечное расслабление и уменьшение частоты дыхания, которое должно стать плавным и медленным, без глубоких и частых вдохов.
Таким образом, по новым рекомендациям следует:
Коронавирусная инфекция и бронхиальная астма
В связи с новой коронавирусной инфекцией рекомендовано по возможности уменьшить использование спирографии (метод оценки состояния лёгких путем измерения объёма и скорости выдыхаемого воздуха) и сократить лечение небулайзерами, заменив их на спейсеры с маской. По сравнению с небулайзером, спейсером проще пользоваться, он более компактный и эффективный.
Народные способы лечения
Прогноз. Профилактика
В современных условиях нет доказательств, что экологические, климатические факторы, нарушения питания могут ухудшать течение БА, и устранение этих триггеров поможет снизить тяжесть заболевания и уменьшить объем фармакотерапии. Требуется проведение дальнейших клинических наблюдений в этом ключе. [7]
Выделяют первичную профилактику. Она включает:
Вторичная профилактика включает:
За дополнение статьи благодарим Елену Лобову — врача-пульмонолога, научного редактора портала «ПроБолезни».
Бронхиальная астма у взрослых
Бронхиальная астма – хроническое рецидивирующее заболевание, при котором преимущественно поражаются дыхательные пути. Характеризуется изменённой реактивностью бронхов. Обязательным признаком болезни является приступ удушья и астматический статус. В большинстве случаев дебют заболевания приходится на детский и юношеский возраст. Однако болезнь может начать развиваться в любом возрасте. Для диагностики бронхиальной астмы пульмонологи Юсуповской больницы проводят комплексное обследование пациентов с помощью современных лабораторных и инструментальных методов исследования. Пациентов консультирует иммунолог-аллерголог.
Если у пациента бронхообструктивный синдром развивается впервые в пожилом возрасте, пульмонологи Юсуповской больницы обязательно проводят дифференциальную диагностику с целым рядом сходных по клиническому течению заболеваний (хронической обструктивной болезнью, тромбоэмболией легочной артерии, острой левожелудочковой недостаточностью, опухолью лёгких). Чтобы поставить диагноз «бронхиальная астма», врачи устанавливают связь появления симптомов заболевания после контакта с аллергеном, сочетание с ринитом, сезонную вариабельность симптомов, наличие у ближайших родственников и у пациента генетической, наследственной предрасположенности к аллергическим реакциям.
Пульмонологи индивидуально подбирают препараты для лечения каждого пациента. Терапию проводят лекарственными средствами, зарегистрированными в РФ, которые оказывают эффективное действие и обладают минимальным спектром побочных эффектов.
Лечением бронхиальной астмы в Москве успешно занимаются специалисты клиники терапии Юсуповской больницы. Опытные врачи с огромным стажем работы применяют современные методики диагностики и терапии различных заболеваний дыхательной системы. Благодаря сплоченному сотрудничеству с европейскими клиниками и обмену опытом, пациенты клиники терапии Юсуповской больницы имеют уникальную возможность получить наиболее эффективные и безопасные лекарственные препараты для лечения бронхиальной астмы, обладающие минимальными побочными действиями на организм.
Основные причины развития заболевания
Кроме того, общеизвестным фактором является то, что психоэмоциональная лабильность может как усугубить, так и улучшить состояние больного. Это напрямую связанно с изменением тонуса блуждающего нерва. Блуждающий нерв отвечает за двигательную активность гладких мышц трахеобронхиального дерева.
Механизм развития
Общим механизмом развития, который присущ разным вариантам бронхиальной астмы, является изменение чувствительности и реактивности бронхов, которое определяется по реакции проходимости бронхов в ответ на воздействие фармакологических и физических факторов. У лиц, страдающих атоническим вариантом бронхиальной астмы, заболевание имеет наследственное происхождение.
В возникновении аллергических форм астмы играют роль небактериальные (пыльца растений, домашняя пыль, шерсть животных, пух и перо птиц) и бактериальные (вирусы, бактерии, грибы) аллергены. Механизмы, которые лежат в основе разных типов воспаления, изучены недостаточно.
Предполагается, что преимущественно эозинофильное воспаление связано с активацией ТЬ2-лимфоцитов и увеличенной выработкой ими интерлейкинов-5 и 13. Нейтрофильное воспаление может быть следствием использования ингаляционных и системных глюкокортикостероидов. При невыраженном воспалительном процессе в развитии и прогрессировании заболевания ведущую роль играют гладкие мышцы, фибробласты и нейроны дыхательных путей. Доказана центральная роль иммуноглобулинов E при атопической астме.
Современная классификация БА
Интермиттирующая (эпизодическая) БА характеризуется кратковременными эпизодами приступа БА, менее 1 раза в неделю. Ночью приступы возникают не чаще двух раз в месяц (в течение не менее трех месяцев). ПСВ и ОФВ1> 80% от прогнозируемого значения. Колебания ПСВ в течение суток менее 20 %.
Персистирующая БА (легкая степень) характеризуется обострением дневных и ночных приступов (2 раза в неделю). Эти эпизоды вызывают нарушение сна и активности. ПСВ соответствует 60-80% от прогнозируемого значения. Колебания ПСВ в течение суток – 20-30%.
Персистирующая форма (тяжелая степень) характеризуется частыми ночными приступами, обострениями, резким ограничением физической активности. ПСВ
Диагностика
Под эозинофилией понимают повышение числа эозинофилов (клеток лейкоцитарного ростка крови) более 5%. Параллельно в сыворотке крови повышается уровень IgE, который является специфическим медиатором аллергического воспаления в теле человека. При исследовании мокроты под микроскопом можно обнаружить спирали Куршмана (слепки мелких бронхов) и кристаллы Шарко-Лейдена (блестящие, гладкие образования, сформировавшиеся из фермента эозинофила).
Для установления обратимости изменений дыхательных путей проводят функциональные пробы с бронхолитиками. Улучшение показателей спирометрии на 25%, а также полное восстановление бронхиальной проходимости после ингаляции этих препаратов говорит об обратимости бронхоспазма.
Для выявления специфического аллергена проводят аллергологическое исследование – кожные пробы с различными антигенами. Такие пробы можно проводить только в период ремиссии. В клинике терапии Юсуповской больницы объем планируемого обследования пациенту определяет высококвалифицированный специалист.
Лечение
Базисная терапия
ИГКС – это самые мощные противовоспалительные средства. Имея широкий спектр действия, они оказывают свое действие, как на клеточные, так и на гуморальные механизмы развития аллергического (иммунного) воспаления. Эти препараты являются выбором для больных с персистирующей астмой любой степени тяжести. К тому же ИГКС выписывают всем больным бронхиальной астмой, которые принимают β2-агонисты короткого действия более одного раза в день.
Антилейкотриеновые препараты (антагонисты лейкотриеновых рецепторов): зафирлукаст, монтелукаст. Эти препараты рекомендовано принимать в основном больным с аспириновой бронхиальной астмой, а также для предотвращения бронхоспазма, спровоцированного аллергенами, физической нагрузкой.
Лечение БА у взрослых
Пульмонологи Юсуповской больницы при проведении фармакотерапии бронхиальной астмы направляют все усилия на достижение и поддержание клинического контроля над заболеванием в течение длительного периода. Если текущая терапия не обеспечивает контроля над бронхиальной астмой, увеличивают объём терапии до достижения контроля. В случае достижения частичного контроля над бронхиальной астмой коллегиально рассматривают возможность увеличения объёма терапии. Если в течение трёх месяцев лечения контроль над бронхиальной астмой сохраняется, объём поддерживающей терапии уменьшают с целью установления минимального количества лекарственных средств и наименьших доз препаратов, которых достаточно для поддержания контроля.
Для лечения бронхиальной астмы применяют 2 вида фармакологических средств: препараты неотложной помощи (для купирования спазма бронхов) и лекарства для базисной («поддерживающей») терапии. К первой группе препаратов относятся β2-агонисты короткого и длительного действия (фенотерол, сальбутамол, формотерол) и ингаляционные антихолинергические препараты (тиотропия бромид, ипратропия бромид).
Небулайзерная терапия
Небулайзерная терапия – это современный метод ликвидации тяжелого обострения астмы. Небулайзер действует по принципу доставки терапевтической дозы препарата в аэрозольной форме непосредственно в бронхи больного для получения быстрого клинического эффекта. Использование этого аппарата при обострении БА позволяет местно вводить высокие дозы бронхолитиков, при этом лекарственное вещество практически не всасывается в кровь и не оказывает побочных действий на другие органы и системы, как это часто бывает при приеме таблеток или применении инъекций.
Таким образом, небулайзерная терапия позволяет не только эффективно уменьшать проявление бронхоспазма, но и в значительной степени снижать частоту системных побочных эффектов лекарственных средств.
Осложнения
Лечение осложнений БА
Питание при БА у взрослых
Профилактика БА
Профилактика бронхиальной астмы делится на первичную и вторичную. Цель первичной профилактики заключается в предупреждении развития сенсибилизации у пациентов группы риска. В группу риска по развитию аллергических заболеваний входят люди с наследственной предрасположенностью к атопии. Вторичная профилактика проводится в группе людей со сформировавшейся сенсибилизацией, у которых симптомы астмы отсутствуют. К ним можно отнести детей с атопическим дерматитом или аллергическим ринитом, с отягощенным семейным анамнезом по бронхиальной астме.
Инвалидность при БА у взрослых
Факт наличия астмы у больного не обязательно говорит о том, что ему неоспоримо полагается инвалидность. Например, при тяжести заболевания легкой или средней степени в большинстве процентов случаев он получит отказ. Дело в том, что данное заболевание развивается медленно, и из незначительно причиняемых больному ограничений может перейти в достаточно сложную степень, сопровождающуюся другими заболеваниями, появившимися в результате астмы. Поэтому на начальном этапе ее проявления инвалидность не полагается.
Врачи терапевтического отделения Юсуповской больницы проводят первоклассное обследование и лечение пациентов с заболеваниями органов дыхания, в том числе и бронхиальной астмой. Все исследования специалисты выполняют на современном медицинском оборудовании ведущих стран Европы. На базе стационара используются инновационные методики исследования и терапии. Бронхиальная астма – это больше не проблема для пациентов Юсуповской больницы. Каждый желающий может записаться на консультацию к врачу клиники по телефону, который расположен на сайте. Также круглосуточно действует онлайн-консультация.