Астма персистирующее течение что это
Городская клиническая больница имени Д.Д.Плетнёва
Государственное бюджетное учреждение Департамент здравоохранения г. Москвы
Течение бронхиальной астмы
Классификация бронхиальной астмы проводится по форме: атопическая, неатопическая (аспириновая, инфекционно-зависимая).
По степени тяжести: легкая (эпизодическая, персестирующая), средней степени тяжести, тяжелая.
По периоду болезни: обострение, ремиссия.
При обострении, протекающем по типу острого приступа удушья, указывают степень его тяжести. Течение бронхиальной астмы по степени тяжести устанавливается при комплексном обследовании в специализированном аллергологическом кабинете или пульмонологическом отделении больницы № 57.
Легкий приступ бронхиальной астмы характеризуется учащением дыхания, сухим спастическим кашлем, появлением свистящих хрипов в конце выдоха, умеренной тахикардией. Легкое эпизодическое течение – менее 1 приступа в неделю, ночные симптомы (возникают от 2 до 4 часов ночи: кашель, затруднения дыхания, тахикардия, сухие свистящие хрипы) реже 1 раза в месяц.
Легкое персистирующее течение бронхиальной астмы характеризуется появлением симптомов чаще 1 раза в неделю, но не ежедневно, ночные симптомы чаще 3 раз в месяц, обострения могут нарушать нормальную активность и сон. Обострения короткие (от нескольких часов до нескольких дней), отсутствие симптомов и нормальная функция легких в межприступный период.
Скоростные показатели при исследовании функции внешнего дыхания не менее 80% от нормы. При среднетяжелом приступе физическая активность ограничена, отчетливая экспираторная одышка, сухой спастический кашель, выраженное участие вспомогательной мускулатуры в акте дыхания. Свистящее дыхание, тахикардия.
Среднетяжелое течение бронхиальной астмы характеризуется наличием ежедневных симптомов, обострения нарушают активность и сон, ночные симптомы возникают чаще 1 раза в неделю. Показатели ФВД от 50 до 80% от нормы. При тяжелом приступе имеются отчетливые признаки дыхательной недостаточности, выраженная тахикардия. Показатели функции внешнего дыхания менее 60% от нормы.
Тяжелое течение бронхиальной астмы характеризуется наличием постоянных симптомов, частыми обострениями, частыми ночными симптомами, проявления болезни ограничивают физическую активность.
В пульмонологическом отделении ГКБ № 57 проводится выявление факторов, вызывающих обострение бронхиальной астмы, обучение больного самостоятельному купированию приступов, даются рекомендации по устранению или ограничению контакта с триггерами, подбирается гипоаллергенная диета.
Бронхиальная астма
Бронхиальная астма — весьма распространенное заболевание. Эпидемиологические исследования последних лет свидетельствуют о том, что от 4 до 10% населения планеты страдают бронхиальной астмой различной степени выраженности. У детей этот показатель еще выше — 15%. Мы поговорили с пульмонологом «ЕвроМед клиники» Евгенией Николаевной СЕЛИВАНОВОЙ о способах диагностики и лечения этой патологии.
Бронхиальная астма – это инфекционно-аллергическое заболевание хроническое заболевание легких, при котором возникает нарушение проходимости бронхов. Заболевание имеет наследственный генетический характер.
Симптомы бронхиальной астмы
Кашель. Если вы страдаете от хронического кашля (длящегося более 8 недель), обязательно проконсультируйтесь с пульмонологом! На фон затянувшегося кашля высок риск развития бронхиальной астмы.
Чувство стеснения в груди, «заложенности», нехватки воздуха, будто что-то мешает вдохнуть.
Одышка, свистящие хрипы в груди, которые могут усиливаться в горизонтальном положении.
Частые простудные заболевания. Нередко при осмотре у врача выясняется, что пациент страдает не от ОРЗ, а от астмы в сочетании с аллергической реакцией. Астма дает кашель, а аллергия – насморк.
Любой из вышеперечисленных симптомов может сигнализировать о начинающейся бронхиальной астме. Поэтому при малейшем сомнении рекомендуем проконсультироваться у пульмонолога, ведь только врач может объективно оценить состояние пациента и поставить диагноз.
Существует 4 степени тяжести течения бронхиальной астмы: интермиттирующая, легкая персистирующая, средней тяжести персистирующая, тяжелая персистирующая.
Астма легкого персистирующего течения
Симптомы возникают 1 раз в неделю или чаще, но реже 1 раза в день. Обострения заболевания могут нарушать активность и сон. Ночные симптомы возникают чаще 2 раз в месяц.
Бронхиальная астма средней тяжести течения
Ежедневные симптомы. Обострения нарушают активность и сон. Ночные симптомы возникают более 1 раза в неделю.
Бронхиальная астма тяжелого течения
Постоянные симптомы, частые обострения, частые ночные симптомы, физическая активность ограничена проявлениями астмы.
Терапия астмы подбирается индивидуально, не существует универсальных схем лечения. Врач оценивает множество параметров, форму, степень тяжести патологии, индивидуальные особенности пациента и наличие сопутствующих заболеваний. Нельзя прописывать себе лечение самостоятельно по принципу «помогло знакомой» или «порекомендовали в интернете»! Но хорошая новость заключается в том, что современный лекарственные препараты очень эффективны, и при грамотно подобранной терапии можно жить полноценной жизнью, забыв о приступах.
Можно ли вылечить бронхиальную астму психотерапией?
У некоторых видов бронхиальной астмы задействованы психогенные механизмы, и для эффективного лечения действительно необходима психотерапия. Но не в качестве монотерапии, а в комплексе с лечением у пульмонолога!
Обычно наличие психогенной связи врач определяет по тому, что рассказывает сам пациент. Если астматические приступы связаны с волнением, тревожностью, эмоциональным состоянием, тогда врач может порекомендовать консультацию у психоневролога или психотерапевта.
Как связаны бронхиальная астма и аллергия?
Астма – это инфекционно-аллергическое заболевание. Как понятно из определения, связь с аллергией есть. Одна из наиболее распространенных форм бронхиальной астмы как раз – аллергическая. Аллергия может стать причиной развития бронхиальной астмой. Также аллергены могут являться триггером, спусковым крючком для астматического приступа. Чаще всего бронхиальная астма связана с поллинозом (реакцией на цветение определенных растений), с аллергией на пыль и на шерсть животных.
Такая бронхиальная астма может иметь легкое интермиттирующее течение, и беспокоить человека только в связи с наличием аллергена. То есть только в период цветения определенного растения (при поллинозе) или при взаимодействии с собакой или кошкой (при аллергии на шерсть).
Кстати, если провести АСИТ (аллреген-специфическую иммуннотерапию) и избавиться от аллергии, то приступы бронхиальной астмы тоже пройдут.
Нужно ли менять препараты для лечения?
Этот вопрос имеет два аспекта.
Первый – связанный с привыканием. На него ответ: нет, правильно подобранные препараты можно принимать постоянно, они не вызывают привыкания. Рецепторы бронхов, на которые действует ингаляционное средство, сохраняют чувствительность на протяжении всей жизни.
Второй момент связан с тем, что в современной фармацевтике в плане лечения бронхиальной астмы в последние годы произошел прорыв, и появилось много более эффективных и безопасных препаратов. Некоторые же пациенты продолжают лечение, как им назначали 30 лет назад, системными гормонами, препаратами группы метилксантинов: эуфиллином, теофиллином, что на сегодняшний день считается неактуальным и неэффективным.
Поэтому еще раз хочется почеркнуть – если у вас диагностировано заболевание «бронхиальная астма» обязательно периодически посещайте пульмонолога для контроля лечения и наблюдения за состоянием. В первый год после постановки диагноза врача рекомендуется посещать раз в три месяца, чтобы доктор мог подобрать минимальную поддерживающую дозу препарата. В дальнейшем – минимум раз в год.
Можно ли астму вылечить?
Полностью вылечить бронхиальную астму невозможно. Она всегда остается в качестве хронического заболевания, симптомы которого контролируются при помощи правильно подобранной терапии. Единственный вариант, когда бронхиальная астма может пройти – это во время подросткового возраста. В этот период происходит бурная гормональная перестройка организма, и изменение гормонального фона может привести к тому, что у ребенка наступит стойкая ремиссия.
Кстати, в связи с изменением гормонального фона может произойти и обратное – у людей зрелого возраста, на фоне снижения гормонального фона, может начаться бронхиальная астма.
Бронхиальная астма
Бронхиальная астма (БА) – сложная медицинская, социально-экономическая проблема. До 10% населения планеты страдают различными видами БА. Развивается астма и в детском возрасте (50 %), и у взрослых до 40 лет. На распространенность и тяжесть течения бронхиальной астмы оказывают влияние генетические факторы, климат, экологическая обстановка, питание, эндокринные патологии, иммунодефицитные состояния.
Что такое бронхиальная астма
По определению ВОЗ бронхиальная астма – это полиэтиологическое хроническое воспалительное заболевание, затрагивающее дыхательные пути. Сопровождается периодической одышкой, приступами удушья. Отмечается заложенность в груди, ночной или утренний кашель с свистящими хрипами. Эти проявления связаны с обструкцией (сужением) просвета бронхиального дерева.
Диагностика и обследование при бронхиальной астме
Диагностика и обследование при бронхиальной астме проводится аппаратными методами, лабораторными и инструментальными исследованиями.
Рентгеноскопия и рентгенография на ранних стадиях заболевания неинформативны. При присоединении эмфиземы на рентгенограмме – повышенная воздушность легочной ткани.
Для детального изучения функциональных возможностей лёгких применяются:
Анализы при бронхиальной астме
Анализы при бронхиальной астме проводят как общеклинические, так и специфические для подтверждения диагноза.
Признаки бронхиальной астмы
К ранним факторам относятся:
Приступы бронхиальной астмы
Бронхиальная астма: клинические рекомендации
Бронхиальная астма, код по МКБ-10
Помощь при бронхиальной астме
Вторичная профилактика проводится у больных для предупреждения приступов.
Атопическая бронхиальная астма
Провоцирующими факторами, влияющими на развитие болезни, являются неинфекционные экзоаллергены: пищевые, бытовые, пыльцевые и многие другие.
Полное устранение причинного аллергена переводит болезнь в стойкую длительную ремиссию. Атопическая астма передаётся по наследству, причём чаще проявляется у детей.
Степени бронхиальной астмы
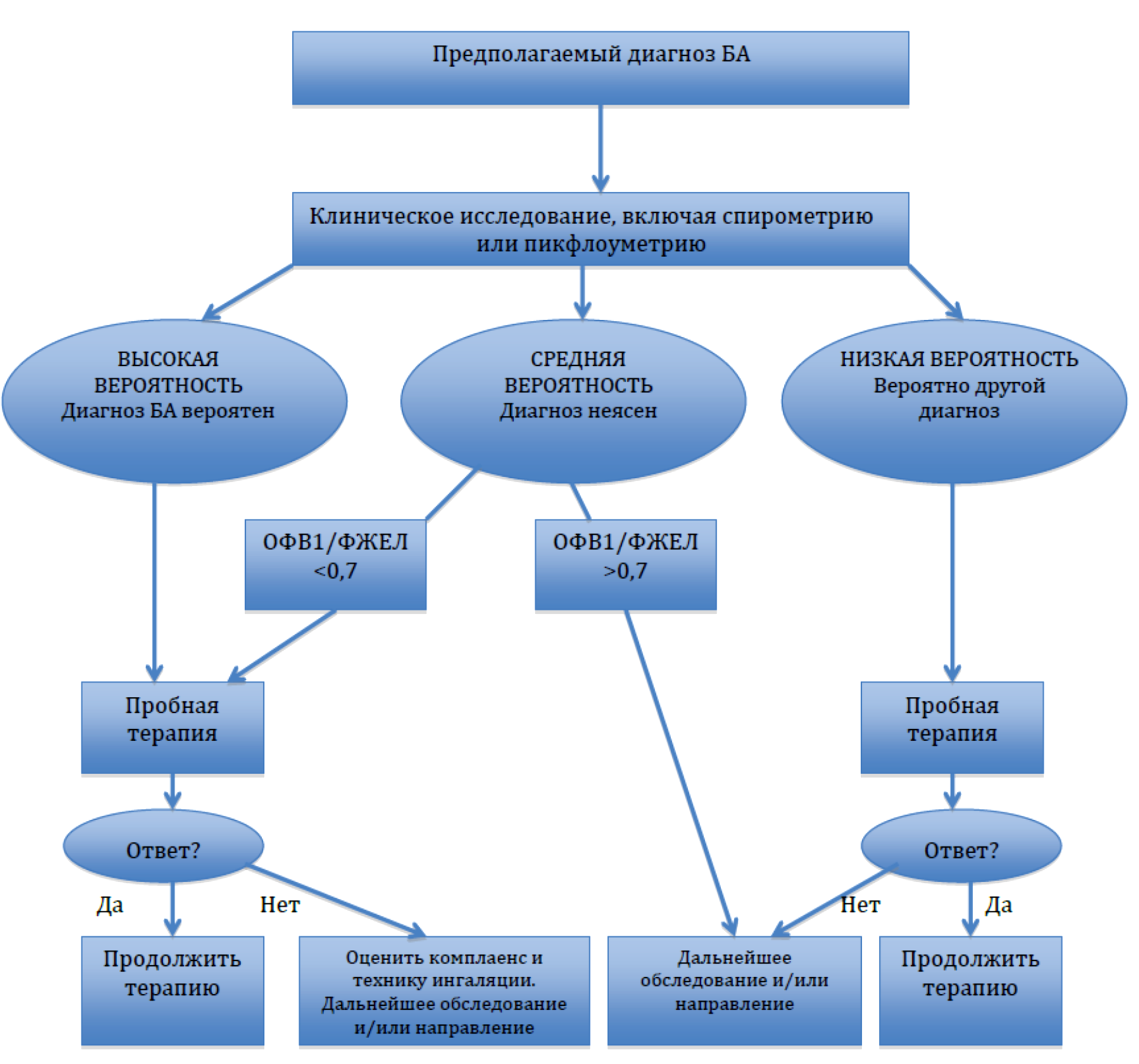
Степени тяжести бронхиальной астмы определяются в зависимости от симптоматики и прогрессирующего нарушения внешнего дыхания.
Бронхиальная астма: классификация
Классификация бронхиальной астмы строится в зависимости от следующих факторов:
Купирование бронхиальной астмы
Осложнения бронхиальной астмы
Осложнения бронхиальной астмы развиваются при длительном течении заболевания, при неадекватной терапии и отражаются на многих системах и органах.
Осложнения на сердечную мышцу
Патогенное влияние на желудок и печень оказывают лекарственные препараты, применяемые в лечении БА. Под их действием развиваются гастриты и язвы желудка. Иногда наблюдаются желудочные кровотечения.
Другие осложнения
Кашель при бронхиальной астме
Инвалидность при бронхиальной астме
Инвалидность при бронхиальной астме назначается пациентам со стойким длительным тяжёлым (среднетяжелым) нарушением дыхательной функции, что ведет к ухудшению качества жизни.
Инвалидность 1 группы назначается пациентам с тяжелой рецидивирующей астмой, не поддающейся амбулаторному лечению. Больной не способен к самообслуживанию, нуждается в постороннем уходе.
Инвалидность 11 группы – астма тяжелая неконтролируемая, с осложнениями: «легочное» сердце, расстройство кровообращения, диабет.
Инвалидность 111 группы – астма средней тяжести, частично контролируемая. Дыхательная недостаточность от 40-60%. Одышка при физических нагрузках.
Лечение бронхиальной астмы
Лечение бронхиальной астмы – сложный и длительный процесс, включающий медикаментозное лечение с базисной (поддерживающей) и симптоматической (купирующей приступы) терапией, исключение причинных аллергенов, гипоаллергенную диету и общеукрепляющие мероприятия.
К дополнительным методам терапии, значительно улучшающим течение болезни, относят санаторно-курортное лечение (море, горы, соляные пещеры), лечебную физкультуру, массаж, закаливание.
Принципы лечения при рецидивах:
Ингаляции при бронхиальной астме
Ингаляции при бронхиальной астме – это быстрый и действенный способ купирования приступов удушья. По сравнению с таблетками и инъекциями – результат мгновенный. Лучшим аппаратом для проведения ингаляций является небулайзер, который превращает лекарственный раствор в аэрозоль. В таком распыленном состоянии лекарство легко попадает в бронхи, снимает спазм гладкой мускулатуры, восстанавливает их проходимость, тем самым снимает симптомы астмы.
Таблетки от бронхиальной астмы
Дыхательная гимнастика
Дыхательная гимнастика при бронхиальной астме дополняет терапию, но не заменяет лечение медикаментами. Упражнения желательно выполнять утром и вечером. В первое время делать по 8 повторений, постепенно доводя до 16.
Противопоказания к занятиям:
Лёжа, после сна
На выдохе, сгибая ноги в коленях, подтягивать их к груди.
Упражнения при бронхиальной астме
Упражнения при бронхиальной астме являются обязательным этапом в комплексном лечении. Они восстанавливают дыхательные функции, облегчают кашель, укрепляют организм, сокращают число приступов.
Занятия проводятся трижды в неделе по полчаса. В подходе 5-6 повторений с доведением до 8. Обязателен доступ свежего воздуха.
На первых трёх занятиях выполняется вводный комплекс:
Астма (J45)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Специфическая гиперреактивность возникает в ответ на воздействие определенных аллергенов, в основном содержащихся в воздухе (пыльца растений, домашняя пыль, шерсть и эпидермис домашних животных, пух и перо домашних птиц, споры и другие элементы грибов).
Неспецифическая гиперреактивность формируется под влиянием разнообразных стимулов неаллергенного происхождения (аэрополлютантов, производственных газов и пыли, эндокринных нарушений, физической нагрузки, нервно-психических факторов, респираторных инфекций и т. п.).
Примечание. Из данной подрубрики исключены:
* Определение приводится в соответствии с GINA (Global Initiative for Asthma) – пересмотр 2011 г.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация астмы основывается на совместной оценке симптомов клинической картины и показателей функции легких. Общепринятая классификация бронхиальной астмы отсутствует. Ниже представлены примеры наиболее употребительных классификаций.
Классификация бронхиальной астмы (БА) по Федосееву Г. Б. (1982)
1. Этапы развития БА:
— иммунологическая форма.
— неиммунологическая форма
Примечание к пункту 3. У больного может быть один патогенетический механизм БА либо возможны различные комбинации механизмов (к моменту обследования один из механизмов является основным). В процессе развития БА возможна смена основного и второстепенного механизмов.
4.1 Легкое течение: обострения не длительные, возникают 2-3 раза в год. Приступы удушья купируются, как правило, приемом различных бронхолитических препаратов внутрь. В межприступный период признаки бронхоспазма, как правило, не выявляются.
4.2 Течение средней тяжести: более частые обострения (3-4 раза в год). Приступы удушья протекают тяжелее и купируются инъекциями лекарственных препаратов.
4.3 Тяжелое течение: обострения возникают часто (5 и более раз в год), отличаются длительностью. Приступы тяжелые, нередко переходят в астматическое состояние.
5. Фазы течения бронхиальной астмы:
1. Легочные: эмфизема легких, легочная недостаточность, ателектаз, пневмоторакс и прочие.
2. Внелегочные: дистрофия миокарда, легочное сердце, сердечная недостаточность и прочие.
Классификация БА по тяжести заболевания и по клиническим признакам перед началом лечения
Ступень 1. Легкая интермиттирующая БА:
— симптомы реже 1 раза в неделю;
— короткие обострения;
— ночные симптомы не чаще 2 раз в месяц;
— ОФВ1 или ПСВ >= 80% от должных значений;
— вариабельность показателей ОФВ1 или ПСВ = 80% от должных значений;
— вариабельность показателей ОФВ1 или ПСВ = 20-30%.
Ступень 3. Персистирующая БА средней тяжести:
— ежедневные симптомы;
— обострения могут влиять на физическую активность и сон;
— ночные симптомы чаще 1 раза в неделю;
— ОФВ1 или ПСВ от 60 до 80% от должных значений;
— вариабельность показателей ОФВ1 или ПСВ >30%.
Ступень 4. Тяжелая персистирующая БА:
— ежедневные симптомы;
— частые обострения;
— частые ночные симптомы;
— ограничение физической активности;
— ОФВ 1 или ПСВ 30%.
Классификация, согласно Глобальной инициативе по бронхиальной астме (GINA 2011)
Классификация тяжести БА основана на объеме терапии, который требуется для достижения контроля над течением заболевания.
1. Легкая БА – контроль заболевания может быть достигнут при небольшом объеме терапии (низкие дозы ингаляционных ГКС, антилейкотриеновые препараты или кромоны).
2. Тяжелая БА – для контроля заболевания необходим большой объем терапии (например, ступень 4 по GINA) или не удается достичь контроля, несмотря на большой объем терапии.
У пациентов с разными фенотипами БА наблюдается разный ответ на традиционное лечение. При появлении специфического лечения для каждого фенотипа, БА, которая раньше считалась тяжелой, может стать легкой.
Неоднозначность терминологии, связанной с тяжестью БА, обусловлена тем, что термин «тяжесть» также используется для описания выраженности бронхиальной обструкции или симптомов. Выраженные или частые симптомы не обязательно свидетельствуют о тяжелой БА, поскольку могут являться следствием неадекватного лечения.
J45.0 Астма с преобладанием аллергического компонента (при наличии связи заболевания с установленным внешним аллергеном) включает следующие клинические варианты:
J45.1 Неаллергическая астма (при наличии связи заболевания с внешними факторами неаллергенной природы или неустановленными внутренними факторами) включает следующие клинические варианты:
J45.8 Смешанная астма (при наличии признаков первых двух форм).
J45.9 Астма неуточненная, к которой относятся:
J46 Астматический статус [status asthmaticus].
Формулировка основного диагноза должна отражать:
1. Форму болезни (например, атопическая или неаллергическая астма).
2. Степень тяжести заболевания (например, тяжелая персистирующая астма).
3. Фазу течения (например, обострение). При ремиссии с помощью стероидных препаратов целесообразно указывать поддерживающую дозу противовоспалительного средства (например, ремиссия на дозе 800 мкг беклометазона в сутки).
4. Осложнения астмы: дыхательная недостаточность и ее форма (гипоксемическая, гиперкапническая), тем более астматический статус.
Этиология и патогенез
Согласно GINA-2011, бронхиальная астма (БА) – это хроническое воспалительное заболевание дыхательных путей, в котором участвует ряд клеток и медиаторов воспаления, что приводит к характерным патофизиологическим изменениям.
Факторы, обуславливающие сужение дыхательных путей:
Особенности патогенза описаны для следующих форм БА:
— обострение БА;
— ночная БА;
— необратимая бронхиальная обструкция;
— БА, трудно поддающаяся лечению;
— БА у курильщиков;
— аспириновая триада.
Эпидемиология
Факторы и группы риска
Примеры веществ, вызывающих развитие БА у лиц определенных профессий
Вещество
Белки животного и растительного происхождения
Производство моющих средств
Ферменты Bacillus subtilis
Кофейная пыль, вещества, придающие мягкость мясу, чай, амилаза, моллюски, яичные белки, ферменты поджелудочной железы, папаин
Складские клещи, Aspergillus. Частицы сорных трав, пыльца амброзии
Клещи птичников, помет и перья птиц
Исследователи –экспериментаторы, ветеринары
Насекомые, перхоть и белки мочи животных
Работники лесопилки, плотники
Работники шелкового производства
Бабочки и личинки тутового шелкопряда
Неорганические соединения
Работники нефтеперегонных предприятий
Соли платины, ванадий
Органические соединения
Дезинфекционные вещества (сульфатиазол, хлорамин, формальдегид), латекс
Антибиотики, пиперазин, метилдопа, сальбутамол, циметидин
Акрилаты, гексаметил-диизоцианат, толуин-диизоцианат, фтальк-ангидрид
Устранение факторов риска позволяет значительно улучшить течение БА.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
1. Выявление гиперреактивности бронхов, а также обратимости обструкции спонтанно или под влиянием лечения (уменьшение в ответ на соответствующую терапию).
2. Непродуктивный надсадный кашель; удлиненный выдох; сухие, свистящие, обычно дискантовые, хрипы в груди, отмечающиеся больше в ночное время и утренние часы; экспираторная одышка, приступы экспираторного удушья, заложенность (скованность) грудной клетки.
3. Зависимость респираторных симптомов от контакта с провоцирующими агентами.
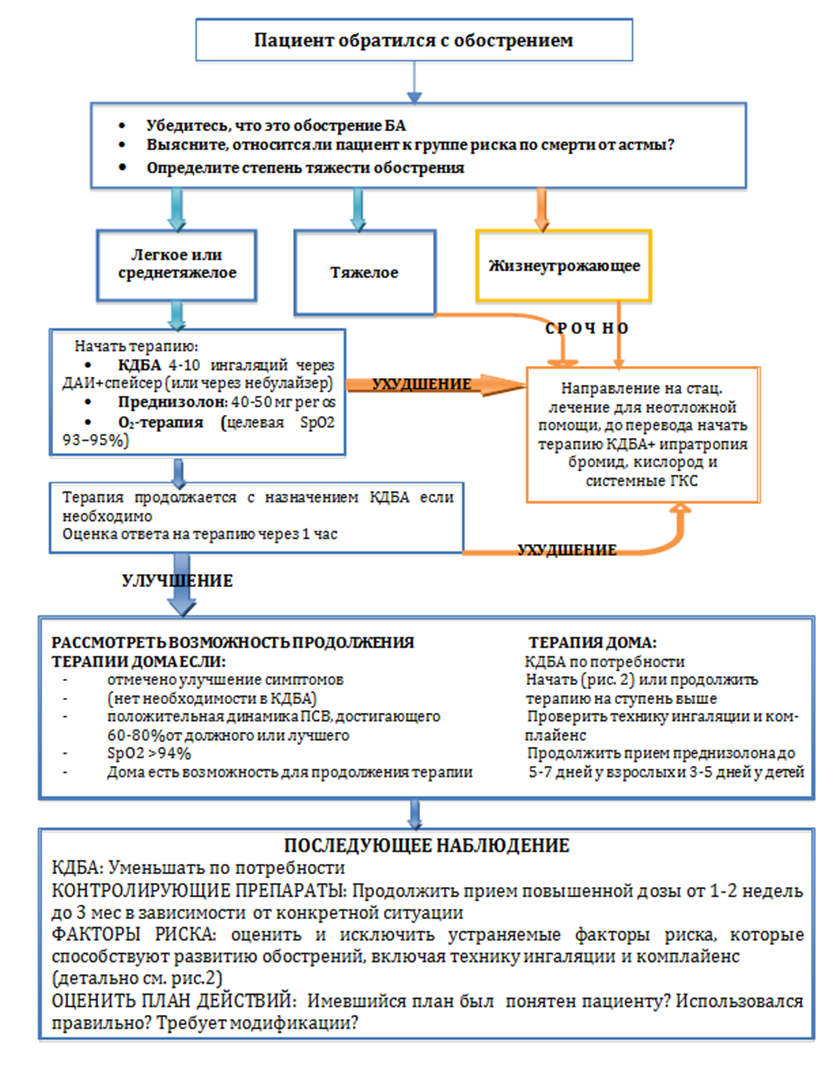
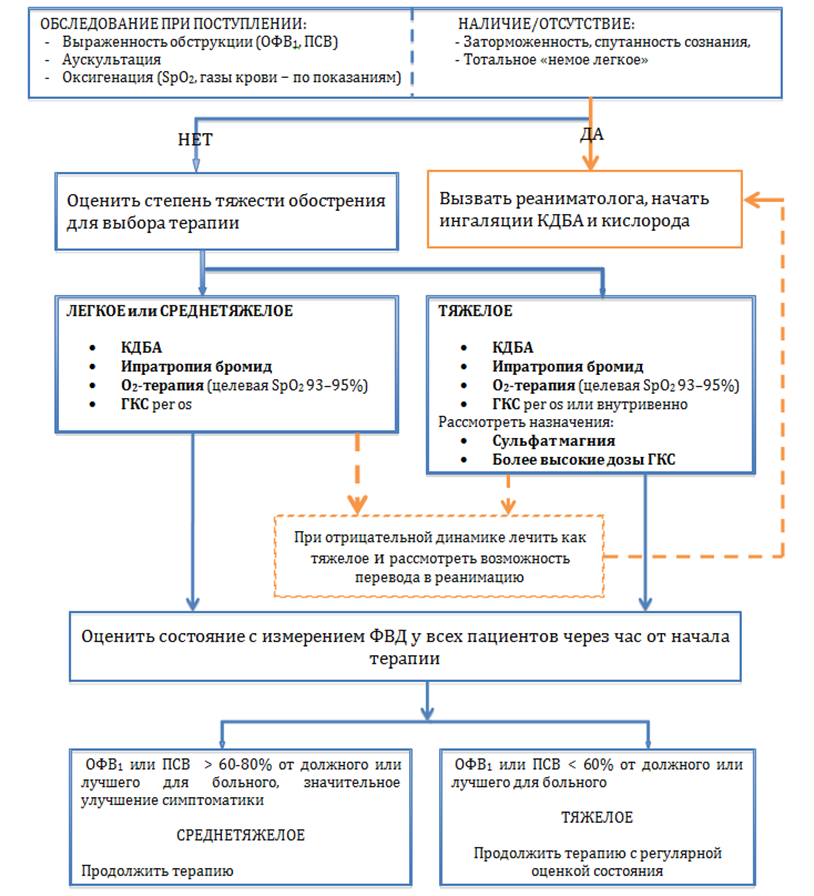
Тяжесть обострения БА по GINA-2011
Бронхиальная астма
МКБ 10: J.45, J.46
Год утверждения (частота пересмотра): 2018 (пересмотр каждые 3 года)
МОО Россйиское респираторное общество,
Российская Ассоциация Аллергологов и Клинических иммунологов
Утверждены Российским респираторным обществом
Согласованы Научным советом Министерства Здравоохранения Российской Федерации
__ __________201_ г.
Ключевые слова
бронхиальная астма у взрослых
бронхиальная астма у детей и подростков
Список сокращений
АСТ – тест по контролю над астмой
сАСТ – тест по контролю астмы у детей
ACQ-5 – вопросник по оценке контроля астмы
FiO2 – фракция кислорода во вдыхаемой газовой смеси
IgE – иммуноглобулины класса Е
PaO2 – парциальное напряжение кислорода в артериальной крови
PaСO2 – парциальное напряжение углекислого газа в артериальной крови
SрO2 – насыщение гемоглобина кислородом
АД – артериальное давление
АЛР – антагонисты лейкотриеновых рецепторов
БА – бронхиальная астма
БГР – бронхиальная гиперреактивность
БДП – беклометазона дипропионат
ДАИ – дозированный аэрозольный ингалятор
ДДБА – длительнодействующие β2–агонисты
ДПИ – дозированный порошковый ингалятор
ИВЛ – искусственная вентиляция легких
ИГКС – ингаляционные глюкокортикостероиды
ИЛ-5 – интерлейкин 5
КДБА – короткодействующие β2–агонисты
КТ – компьютерная томография
НВЛ – неинвазивная вентиляция легких
НПВП – нестероидные противовоспалительные препараты
НЯ – нежелательные явления
ОДН – острая дыхательная недостаточность
ОРИТ – отделение реанимации и интенсивной терапии
ОФВ1 – объем форсированного выдоха за 1–ю секунду
ПИ – пневмококковая инфекция
ПКВ – пневмококковая конъюгированная вакцина
ПКИТ – подкожная иммунотерапия
ПСВ – пиковая скорость выдоха
СБПТ – специфический бронхопровокационный тест
СЛИТ – сублингвальная иммунотерапия
СГКС – системные глюкокортикостероиды
ФЖЕЛ – форсированная жизненная емкость легких
ЧСС – частота сердечных сокращений
ХОБЛ – хроническая обструктивная болезнь легких
Термины и определения
Бронхиальная гиперреактивность – функциональное нарушение, проявляющееся эпизодами бронхиальной обструкции под воздействием стимулов, безопасных для здорового человека.
Фенотип – совокупность характеристик организма, развивающаяся в результате взаимодействия генетических факторов и окружающей среды.
Обострение бронхиальной астмы – эпизоды нарастающей одышки, кашля, свистящих хрипов, или заложенности в грудной клетке, требующие изменений обычного режима терапии.
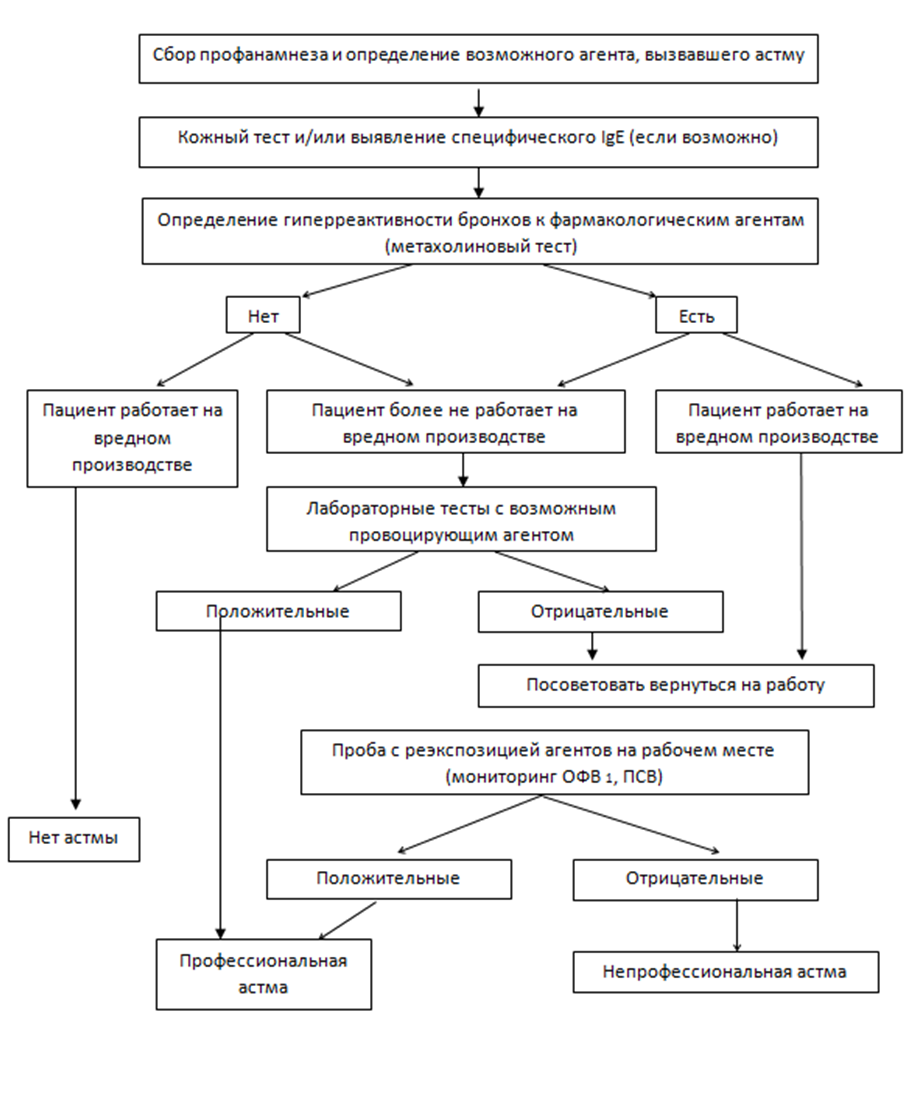
Профессиональная астма – заболевание, характеризующееся наличием обратимой обструкции и/или гиперреактивности воздухоносных путей, которые обусловлены воспалением, вызванным исключительно факторами производственной среды и никак не связанным с раздражителями вне рабочего места.
1. Краткая информация
1.1 Определение
Бронхиальная астма (БА) является гетерогенным заболеванием, характеризующимся хроническим воспалением дыхательных путей, наличием респираторных симптомов, таких как свистящие хрипы, одышка, заложенность в груди и кашель, которые варьируют по времени и интенсивности, и проявляются вместе с вариабельной обструкцией дыхательных путей [1].
Гетерогенность БА проявляется различными фенотипами заболевания, многие из которых возможно выделить в обычной клинической практике (см. раздел «Классификация»).
1.2 Этиология и патогенез
Факторы, влияющие на развитие и проявления БА, приведены в табл. 1.