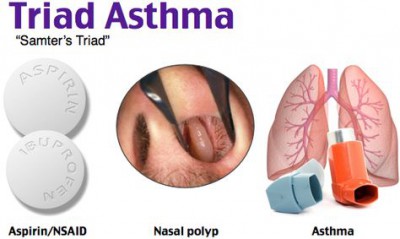
Астматическая триада что это
Астматическая триада
Дата обновления: 10 января 2021
Дата создания: 11 февраля 2020
Бронхиальная астма – хорошо изученная и, к сожалению, достаточно распространенная патология. Кроме того, что бронхиальная астма – это полиэтиологическое заболевание, она имеет также достаточно много форм с точки зрения особенностей клинического течения. Один из распространенных вариантов клинического течения – астматическая триада, ассоциированная с непереносимостью ацетилсалициловой кислоты, природных салицилатов и различных нестероидных противовоспалительных лекарственных средств.
Астматическая триада – это один из вариантов клинического течения бронхиальной астмы, который характеризуется повышенной чувствительностью к ацетилсалициловой кислоте, что выражается в приступах удушья и хронических патологиях верхних дыхательных путей.
Классическое течение бронхиальной астмы связано с иммунологическими процессами. При астматической триаде бронхоспазм и приступы удушья у пациента с иммунным ответом никак не связаны. Существует много теорий этиологии данного заболевания, в том числе – некоторые ученые предполагают эндокринные факторы.
При данном заболевании определяется толерантность к глюкозе, которая по своим параметрам сходна аналогичным показателям у пациентов с диабетом и преддиабетом. Известно, что астматическая триада намного чаще встречается у женщин и в прямой зависимости от менструального цикла у них наблюдается отечность слизистой оболочки носа.
Причины развития астматической триады
Вызвать симптомы астматической триады могут следующие лекарственные препараты:
Также известно, что данная патология может быть вызвана тартразином, который является пищевым красителем и широко используется как в фармакологической, так и в пищевой промышленности. Данное вещество может содержаться в колбасных, кондитерских изделиях и лекарственных препаратах желтого цвета, таких как НО-ШПА, аллохол, тавегил и т.д.
 |
| Pulmonary Pathology Flickr |
Кроме того, что бронхоспазм могут провоцировать лекарственные средства, у многих пациентов возникают реакции на некоторые пищевые продукты, такие как:
В результате определенных реакций у пациента нарастает отек слизистой бронхов и бронхообструктивный синдром.
Симптомы астматической триады
Астматическая триада имеет достаточно характерную клиническую картину, что позволяет сделать определенные выводы в ходе физикального осмотра пациента и сбора анамнеза. Патологическое состояние, как правило, имеет упорное хроническое течение. В ходе развития патологии симптомы могут нарастать.
В дебюте заболевания наблюдается ринит или ринорея. В динамике можно наблюдать развитие полипов носа и синуситов. Во всех случаях имеет место заметное утолщение слизистой оболочки. Полипы встречаются примерно у половины пациентов, страдающих от непереносимости ацетилсалициловой кислоты. Полипы имеют склонность к рецидивированию, что увеличивает риск повторения приступов удушья.
Часто рецидивы появляются на фоне различных инфекционных или вирусных заболеваний. Больной принимает тот или иной жаропонижающий препарат и у него в течение часа развивается симптоматика по типу классической бронхиальной астмы. Могут развиться следующие симптомы:
При астматической триаде часто развиваются такие побочные явления как:
Нередко наблюдаются сочетанные формы астмы, что может проявляться дополнительными аллергическими реакциями при попадании в организм больного бытовых раздражителей, некоторых химических веществ, природных аллергенов.
Диагностика астматической триады
В большинстве клинических случаев постановка достоверного диагноза не представляет сложности, так как у пациентов наблюдается весьма характерная клиническая картина. Информативен тщательный сбор анамнеза и физикальный осмотр. Назначаются исследования крови и другие лабораторные методы диагностики.
Если диагноз вызывает сомнения, то проводят провокационный тест, который позволяет определить чувствительность пациента к нестероидным противовоспалительным препаратам. С этой целью перорально, ингаляционно или назально вводят препараты, содержащие ацетилсалициловую кислоту или индометацин. Такой тест может быть проведен только в условиях стационара квалифицированным персоналом, имеющим соответствующий клинический опыт. Важно, чтобы медицинское учреждение, в котором проводится тестирование, было оснащено средствами реанимации, так как в ходе проведения провокационного теста могут возникать анафилактические реакции, требующие оказания больному немедленной медицинской помощи.
 |
| National Institutes of Health (NIH) Flickr |
Дифференциальная диагностика проводится с такими заболеваниями как:
Чтобы исключить другие патологии и поставить точный диагноз часто назначают дополнительные методы лабораторных и инструментальных исследований, в том числе:
Только после проведения всех необходимых исследований можно поставить точный диагноз и назначить адекватную терапию.
Астматическая триада: лечение
Лечение астматической триады зависит от тяжести и особенностей клинических проявлений. Терапия проводится в соответствии с существующими общими протоколами лечения бронхиальной астмы. Необходимо исключить причину болезни, а именно употребление аспирина и других нестероидных противовоспалительных лекарственных средств. При наличии острой необходимости могут быть назначены некоторые относительно безопасные препараты, такие как парацетамол.
Также нужно соблюдать принципы диетического питания, которое исключает приём в пищу продуктов, содержащих вещества, способные вызывать анафилактические реакции.
Медикаментозная терапия включает:
Также применяют симптоматическую терапию, направленную на устранение симптомов заболевания. Кроме того, необходимо принимать адекватные меры по лечению риносинуситов и полипов носа. Лечение полипоза может быть хирургическим, но пациенту необходимы профилактические осмотры специалиста в области отоларингологии, так как даже после хирургического лечения полипы носа имеют склонность к рецидивам. Хирургическое лечение проводится при помощи эндоскопических методов, которые являются малотравматичными и безболезненными для пациента.
Пациенты, страдающие от астматической триады, всегда должны иметь при себе ингаляционные препараты, предназначенные для оказания незамедлительной самопомощи при развитии острого приступа. Сегодня часто применяют препараты с сальбутамолом, а также некоторые другие, более современные бронхолитики, которые мгновенно купируют приступ и облегчают состояние пациента. В период обострения можно применять такие препараты, как теофиллин или эуфиллин.
При отсутствии у больного специфических средств, способных купировать приступ, необходимо немедленно обратиться за медицинской помощью в ближайшее медицинское учреждение, где будет оказана первая помощь или проведена бронхо-лёгочная реанимация при потере сознания и отсутствии дыхания у пациента. Важно знать, что препараты от аллергии и некоторые другие средства, которые используются для лечения других вариантов астмы, могут оказаться малоэффективными или неэффективными вовсе.
Прогноз при астматической триаде
Прогноз и тяжесть течения во многом зависит от многих факторов, в том числе – от наличия очагов хронической инфекции. Большое значение имеет ранняя диагностика, когда астматическая триада еще не развилась в полную клиническую картину. Прогноз оценивается как условно благоприятный, при условии соблюдения больным принципов диетического питания, исключающего прием пищевых продуктов, провоцирующих осложнения. Улучшают прогноз постоянные профилактические медицинские обследования, главная цель которых – коррекция медикаментозной терапии в соответствии с текущим состоянием пациента.
В 2013 году окончила Гомельский Государственный Медицинский Университет по специальности «Лечебное дело». В 2013-2014 гг. прошла интернатуру по специальности «терапия».
Работаю с 2014 года в поликлинической организации здравоохранения.
Прошла курсы повышения квалификации в 2020 году по специальности «Общая врачебная практика».
Круг профессиональных интересов: терапия, эндокринология, кардиология.
Аспириновая астма. Аспириновая триада.
Возникает в возрасте 30-50 лет, у женщин в 2 раза чаще. Составляет 9-22 % от всех случаев бронхиальной астмы. Среди больных, одновременно страдающих бронхиальной астмой, синуситами и полипами носа, непереносимость аспирина встречается у 30-40%.
Классическая аспириновая триада включает непереносимость аспирина, полипы носа и бронхиальную астму. Аспириновая бронхиальная астма может протекать без ринита, синусита и полипов носа. Складываясь из триады симптомов, аспириновая астма может порой не проявляться одним из своих симптомов, и тогда говорят о неразвёрнутой астматической триаде.
Причины возникновения и механизм развития аспириновой астмы
Механизм развития бронхоспазма и связанных с ним приступов удушья при аспириновой астме обусловлен нарушением метаболизма арахидоновой кислоты под действием НПВС. При этом в избытке образуются медиаторы воспаления – цистеиниловые лейкотриены, которые усиливают воспалительный процесс в дыхательных путях и приводят к развитию бронхоспазма, провоцируют избыточную секрецию бронхиальной слизи, повышают сосудистую проницаемость. Это позволяет считать данную патологию респираторной псевдоаллергией.
Аспириновая бронхиальная астма имеет тяжелое течение, слабо реагирует на введение бронхолитиков и требует раннего назначения ингаляционных глюкокортикостероидов для предотвращения осложнений.
Причина возникновения аспириновой бронхиальной астмы обусловлена повышенной чувствительностью к аспирину и другим НПВС. Возможна гиперреакция и на природные салицилаты, желтый краситель тартазин, а также различные консервированные продукты, в состав которых входят производные салициловой и бензойной кислоты.
Степени тяжести АБА
Клиническое течение аспириновой бронхиальной астмы
• в раннем возрасте предшествует хронический ринит, который может обостряться при применении аспирина;
• позже появляются полипы носа, гипертрофический синусит, гнойный синусит, эозинофилия, бронхиальная астма.
Симптомы непереносимости НПВС
• боли в животе, сопровождающиеся тошнотой и рвотой.
Диагностика АБА
Диагноз «астма» пациенту выставляют на основании данных анамнеза, клинической картины и т.д. Несколько отличается в этом плане диагностика гиперчувствительности к аспирину. Есть специальный тест, при котором пациент получает нестероидные вещества в постепенно возрастающих дозах. Если организм пациента не отвечает на попадание в него 650 мг препарата, то считается, что пациент не имеет гиперчувствительности.
Эта процедура должна проводиться строго в условиях стационара и под контролем медиков. У них должны быть все необходимые средства для оказания первой медицинской помощи пациенту, ведь ответ на раздражитель со стороны организма может быть очень выраженным.
Дифференциальная диагностика аспириновой астмы проводится с:
• хронической обструктивной болезнью легких;
• острой респираторной инфекцией;
• туберкулезными и опухолевыми поражениями бронхов;
Лечение аспириновой астмы
Основа лечения аспириновой астмы не будет существенно отличаться от терапии заболевания обычной формы. Единственной поправкой будет полный отказ от приема НПВС.
Средства, применяемые для терапии астмы, делят на такие группы:
1. Препараты профилактического действия (помогают избегать возможных обострений):
• системные стероиды, применяются в случае неэффективности ингаляционных;
• антагонисты лейкотриеновых рецепторов.
2. Препараты для оказания скорой помощи (для устранения признаков обострения болезни, в том числе, признаков удушья):
• бронхорасширяющие препараты b2-агонисты быстрого действия;
• стероиды для приема перорально (внутрь);
• терапия О2 (кислородолечение);
Профилактика АБА
Для успешного контроля течения патологии важно, чтобы больной не принимал:
• препараты пиразолонового ряда (анальгин, амидопирин, реопирин, спазмалгон, темпалгин, баралгин, теофедрин и др.); ацетилсалициловую кислоту и препараты ее содержащие (плидол, томапирин, цитрамон и др.); другие НПВС и средства, имеющие их в своем составе (диклофенак, индометацин, ибупрофен, сулиндак, пироксикам, напроксен и др.);
• желтый краситель тартразин, который используют для оболочек медикаментов или кондитерских изделий и украшений желтого цвета;
• некоторые пищевые продукты, содержащие красители и консерванты, противопоказанные при аспириновой астме, употребляемые в пищевой промышленности (сульфиты, бензоаты, тартразин и др.);
• все продукты, содержащие промышленные или природные салицилаты (консервы, гастрономические изделия, малина, черная смородина, вишня, абрикосы, сливы, апельсины, томаты, огурцы).
Прогноз при аспириновой астме
Аспириновая астма, как и другие виды данной патологии, является весьма опасным заболеванием, которое нередко может привести к реанимации или летальному исходу. Однако при корректном и своевременном лечении жизнь пациента может быть вполне комфортной.
Аспириновая бронхиальная астма
Аспириновая бронхиальная астма – это псевдоаллергическое хроническое воспаление дыхательных путей, обусловленное гиперчувствительностью к аспирину и другим нестероидным противовоспалительным средствам и проявляющееся заложенностью носа, ринореей, затруднением дыхания, кашлем, приступами удушья. Течение болезни тяжелое. Диагностика предусматривает тщательный анализ анамнестических данных и жалоб, оценку результатов физикального обследования, функции внешнего дыхания. Лечение основано на исключении нестероидных противовоспалительных препаратов, соблюдении специальной диеты, применении бронходилататоров, глюкокортикоидов, антагонистов лейкотриеновых рецепторов.
МКБ-10
Общие сведения
Аспириновая бронхиальная астма – это особый вариант бронхиальной астмы, при котором развитие бронхоспастического синдрома обусловлено повышенной чувствительностью к нестероидным противовоспалительным средствам (НПВС), в том числе к ацетилсалициловой кислоте, а также природным салицилатам. Возникающее при этом нарушение метаболизма арахидоновой кислоты приводит к появлению бронхоспазма и сужению просвета бронхов. Аспириновая бронхиальная астма имеет тяжелое течение, слабо реагирует на введение бронхолитиков и требует раннего назначения ингаляционных глюкокортикостероидов для предотвращения осложнений.
Встречается заболевание в основном у взрослых, причем чаще болеют женщины в возрасте 30-40 лет. Непереносимость НПВС наблюдается у 10-20% больных бронхиальной астмой, причем эти цифры увеличиваются при сочетании астмы с риносинуситами. Впервые гиперчувствительность к аспирину с развитием ларингоспазма и затрудненного дыхания была выявлена еще в начале XX века, вскоре после открытия и внедрения в клиническую практику ацетилсалициловой кислоты.
Причины
Возникновение аспириновой бронхиальной астмы обусловлено повышенной чувствительностью к аспирину и другим НПВС: диклофенаку, ибупрофену, индометацину, кетопрофену, напроксену, пироксикаму, мефенамовой кислоте и сулиндаку. Причем в большинстве случаев в отношении вышеперечисленных медикаментов отмечается перекрестная реакция, то есть при наличии повышенной чувствительности к аспирину в 50-100% случаев будет наблюдаться гиперчувствительность и к индометацину, сулиндаку и т. д.
Нередко гиперреакция с развитием бронхоспазма отмечается не только на лекарственные препараты, но и на природные салицилаты: помидоры и огурцы, апельсины и лимоны, яблоки и перец, некоторые ягоды (малина, клубника, земляника и др.), приправы (корица, куркума). Кроме того, повышенная чувствительность нередко развивается на желтый краситель тартазин, а также различные консервированные продукты, в состав которых входят производные салициловой и бензойной кислоты.
Патогенез
Механизм развития бронхоспазма и связанных с ним приступов удушья при аспириновой астме обусловлен не классической аллергией, а нарушением метаболизма арахидоновой кислоты (зачастую такое нарушение генетически обусловлено) под действием нестероидных противовоспалительных препаратов. При этом в избытке образуются медиаторы воспаления – цистеиниловые лейкотриены, которые усиливают воспалительный процесс в дыхательных путях и приводят к развитию бронхоспазма, провоцируют избыточную секрецию бронхиальной слизи, повышают сосудистую проницаемость. Это позволяет считать данную патологию респираторной псевдоатопией (псевдоаллергией).
Кроме этого у больных происходит угнетение циклооксигеназного пути метаболизма арахидоновой кислоты с уменьшением образования простагландинов E, расширяющих бронхи и увеличением количества простагландинов F2a, суживающих бронхиальное дерево. Еще один патогенетический фактор, участвующий в развитии аспириновой бронхиальной астмы – усиление активности тромбоцитов при поступлении в организм нестероидных противовоспалительных средств. Повышенная агрегация тромбоцитов приводит к усиленному выделению из них таких биологически активных веществ, как тромбоксан и серотонин, вызывающих спазм бронхов, повышенную секрецию бронхиальных желез, нарастание отека слизистой оболочки бронхов и развитие бронхообструктивного синдрома.
Симптомы
Выделяют несколько вариантов течения аспириновой бронхиальной астмы – чистая аспириновая астма, аспириновая триада и сочетание гиперчувствительности к нестероидным противовоспалительным препаратам с атопической бронхиальной астмой. Заболевание чаще всего развивается у больных, страдающих хроническим риносинуситом или астмой, нередко впервые появляясь на фоне вирусной или бактериальной инфекции при приеме в связи с этим какого-либо жаропонижающего средства. Обычно в течение 0,5-1 часа после попадания в организм аспирина или его аналогов появляется обильная ринорея, слезотечение, покраснение лица и верхней части грудной клетки, развивается приступ удушья, соответствующий классическому течению бронхиальной астмы. Нередко приступ сопровождается тошнотой и рвотой, болями в животе, снижением артериального давления с головокружением и обморочными состояниями.
При изолированной («чистой») аспириновой бронхиальной астме характерно развитие приступа удушья вскоре после приема НПВС при отсутствии других клинических проявлений и относительно благоприятном течении заболевания. При аспириновой триаде отмечается сочетание признаков риносинусита (заложенность носа, насморк, головная боль), непереносимости нестероидных противовоспалительных препаратов (боль в висках, ринорея, приступы чихания и слезотечения).
Осложнения
Тяжелое прогрессирующее течения астмы сопряжено с частыми приступами удушья, развитием астматического статуса. При сочетании аспириновой и атопической бронхиальной астмы, наряду с аспириновой триадой, отмечаются признаки аллергических реакций с развитием бронхоспазма на попадание в организм пыльцы растений, бытовых и пищевых аллергенов, а также нередкие признаки поражения других органов и систем, в том числе явления рецидивирующей крапивницы, экземы, атопического дерматита.
Диагностика
Правильный диагноз при аспириновой бронхиальной астме можно установить при условии тщательного сбора анамнеза, установления четкой связи развития астматических приступов с приемом ацетилсалициловой кислоты и других НПВС, а также лекарственных препаратов, в состав которых входит аспирин, «природных» салицилатов и пищевого красителя тартазина.
Облегчает диагностику наличие у больных аспириновой бронхиальной астмой, так называемой аспириновой триады, то есть сочетания непереносимости НПВС, тяжелых приступов удушья и клинических признаков хронического полипозного риносинусита (подтверждаемых при проведении рентгенографии придаточных пазух носа и эндоскопическом исследовании носоглотки).
Для подтверждения диагноза информативны провокационные тесты с ацетилсалициловой кислотой и индометацином. Вводить НПВС можно перорально, назально или ингаляционно. Исследования должны проводиться только в специализированном медицинском учреждении, оснащенном средствами сердечно-легочной реанимации, так возможно развитие анафилактоидных реакций во время проведения провокационного теста. Проба считается положительной при появлении признаков удушья, нарушения носового дыхания, насморка, слезотечения и снижении ОФВ1 (объема форсированного выдоха за первую секунду) при исследовании функции внешнего дыхания.
Лечение аспириновой астмы
Лечение больных аспириновой БА проводится в соответствии с общими рекомендациями, разработанными для оказания помощи при различных вариантах бронхиальной астмы. Важно исключить употребление аспирина и других НПВС, а также продуктов питания, содержащих природные салицилаты. При необходимости по согласованию с лечащим врачом может быть разрешен прием относительно безопасных препаратов, например парацетамола.
Основные лекарственные средства, используемые для предупреждения приступов удушья у больных аспириновой бронхиальной астмой – ингаляционные глюкокортикостероиды (беклометазона дипропионат, будесонид, флутиказона пропионат), ингаляционные b2-агонисты длительного действия (формотерол и сальметерол), а также антилейкотриеновые препараты (зафирлукаст, монтелукаст, зилеутон). Кроме того, проводится плановое лечение хронических риносинуситов и назальных полипов.
В период обострения при приступе удушья назначаются быстродействующие ингаляционные b2-агонисты (сальбутамол, фенотерол), антихолинергические препараты (ипратропия бромид), теофиллин, эуфиллин. При тяжелом течении аспириновой бронхиальной астмы используются пероральные и инъекционные глюкокортикостероиды, инфузионная терапия. При наличии сопутствующего хронического полипозного риносинусита может проводиться хирургическое лечение с эндоскопическим удалением полипов.
Первые признаки бронхиальной астмы
Бронхиальная астма — тяжелое заболевание, поэтому для назначения правильного лечения важно вовремя отличить его первые признаки от симптомов других заболеваний дыхательной системы. Этот недуг обычно развивается в раннем возрасте, хотя встречаются и взрослые его формы. При правильной терапии около 50% детей с возрастом избавляются от астмы.
Причины возникновения астмы
Бронхиальная астма (БА) — хроническое воспалительное заболевание дыхательных путей, ключевым звеном развития которого является сужение (обструкция) просвета бронхов, проявляющееся повторяющимися эпизодами кашля, свистящих хрипов, одышки, чувством сдавления в груди. Распространенность этого недуга в мире составляет от 4 до 10%. Бронхиальная обструкция может быть обратима: полностью или частично, под воздействием лечения либо спонтанно.
Общим механизмом возникновения различных видов астмы является реактивность и гиперчувствительность бронхов к раздражителям. Астма может быть связана как с наследственной предрасположенностью, так и с факторами окружающей среды, т.е. ее развитие могут спровоцировать аллергены либо частые инфекции верхних дыхательных путей.
Симптомы астмы
Появление симптомов бронхиальной астмы связано с воспалением, сильным сужением и блокированием слизью дыхательных путей. К традиционным проявлениям этого недуга относятся:
Симптомы БА могут у одного человека быть разными в разное время. Возможно появление этих признаков не одновременно либо различная степень их обострения: от легкой до очень серьезной, требующей немедленной госпитализации.
Обострение симптомов называется приступом бронхиальной астмы. У одних пациентов они случаются достаточно редко, у других — почти ежедневно. Не редки случаи, когда приступ возникает только после перенесенного вирусного заболевания или во время физических нагрузок.
Первые признаки бронхиальной астмы
Очень важно распознать признаки БА на самом раннем этапе развития заболевания и начать его правильное лечение: это позволит остановить дальнейшее прогрессирование недуга и держать его под контролем. Ранние предупреждающие признаки появляются до традиционных симптомов приступа бронхиальной астмы, но они бывают настолько незначительными, что их порой тяжело заметить. Если же вы научитесь вовремя распознавать эти тревожные сигналы, то сможете остановить приступ БА и не допустить ухудшения.
Итак, в каких случаях можно заподозрить бронхиальную астму?
Резюмируя вышесказанное, традиционное развитие бронхиальной астмы можно свести к трем основным стадиям:
Как распознать признаки бронхиальной астмы у ребенка?
На сегодняшний день это тяжелое заболевание поражает каждого десятого ребенка, причем во всем мире наблюдается стойкая тенденция к еще большему распространению бронхиальной астмы. Более 60% детей с БА имеют родственников с аллергическими заболеваниями, но, как правило, для формирования этого недуга необходимо сочетание отягощенной наследственности и неблагоприятных факторов окружающей среды.
Уловить первые признаки надвигающейся болезни у ребенка очень непросто, ведь малыши так часто простывают, да и в современном мире экологическая обстановка давно перестала быть «здоровой», а значит, и аллергические реакции все более уверенно входят в нашу жизнь.
Дети старшего возраста обычно жалуются на чувство сжатия в груди, на нехватку воздуха; малыши становятся плаксивыми, беспокойными, у них нарушается сон. Основными симптомами являются хронический сухой кашель, ночной или проявляющийся в утренние часы насморк, заложенность носа, зудящие высыпания на коже. Может наблюдаться одышка, сопровождающаяся шумным свистящим дыханием; продолжительность выдоха иногда в два раза превышает время вдоха.
Если вы замечаете за собой или за своим ребенком склонность к заболеваниям с подобными проявлениями, обратитесь за консультацией к аллергологу или пульмонологу (в зависимости от характера симптомов). Не повторяйте горький опыт огромного количества людей, думавших, что первый приступ удушья не повлечет последующие, — не откладывайте визит к врачу.