Астматический синдром что это такое
Астматический статус
МКБ-10
Общие сведения
Причины
В группу риска попадают больные бронхиальной астмы, которые постоянно взаимодействуют с аллергенами в быту, дома или же на работе. Нередко астматический статус развивается на фоне ОРВИ, острого бронхита, стресса. Триггером возникновения затяжного приступа может явиться неправильная терапия бронхиальной астмы: резкая отмена глюкокортикоидов, неадекватный подбор дозировки бронходилататоров, прием аспирина и бета-блокаторов при сопутствующей патологии. Физические нагрузки и сильные эмоциональные переживания также нередко провоцируют астматический статус. Но иногда астма дебютирует именно астматическим статусом, тогда кроме тяжести симптоматики присоединяется паника и страх смерти.
Патогенез
Во время астматического приступа происходит ярко-выраженное нарушение проходимости бронхов из-за отека слизистой, спазмов мускулатуры бронхов и обструкции слизью. Это ведет к затруднению вдоха и к активному удлиненному выдоху. За время короткого и непродолжительного вдоха в легкие поступает больше воздуха, чем выходит во время выдоха из-за закупорки и уменьшения просвета дыхательных путей, это ведет к гипервоздушности и к раздуванию легких. Из-за форсированного выдоха и напряжения мелкие бронхи становятся еще более спазмированными. В результате всех этих процессов, воздух в легких застаивается, а в артериальной крови увеличивается количество углекислоты и снижается количество кислорода. Как при обычных по тяжести приступах, так и при астматическом статусе, развивается синдром утомляемости дыхательной мускулатуры. Постоянные и малоэффективные нагрузки дыхательных мышц ведут к гипертрофии и к формированию характерной для астматиков формы грудной клетки. Увеличенные в объеме легкие и гипертрофированные мышцы придают ей сходство с бочкой.
Классификация
Астматический статус различается по механизму возникновения, степени тяжести и другим параментрам. По патогенезу дифференцируют три формы:
В своем развитии астматический статус проходит следующие стадии:
Симптомы астматического статуса
Симптоматика напрямую зависит от стадии астматического статуса и, если его не удается купировать, первая стадия постепенно может перейти в шоковое состояние, а затем и в кому.
Осложнения
Смерть в результате астматического статуса наступает из-за стойкого нарушения проходимости воздуха в дыхательных путях, из-за присоединения острой сердечно-сосудистой недостаточности или же вследствие остановки сердца. Описаны случаи, когда астматический статус заканчивался пневмотораксом из-за разрыва грудной клетки.
Диагностика
Диагноз ставится на основании клинических симптомов и анамнестических данных. Чаще всего диагностические мероприятия проводят врачи скорой помощи или же терапевты в стационаре (если приступ произошел при прохождении лечения в условиях больницы). После оказания первой помощи пациент подлежит экстренной госпитализации в палату интенсивной терапии или в реанимационное отделение, где одновременно проводят терапию и как можно скорее обследуют больного. Общий анализ крови, мочи, биохимический анализ крови, состояние газового состава крови и коэффициент кислотно-щелочного равновесия изменены, так же как и при приступе бронхиальной астмы, только степень изменений более выражена. На ЭКГ в 12 отведениях видны признаки перегрузки правых камер сердца, отклонение ЭОС вправо. Астматический статус дифференцируют с ТЭЛА, инородным телом бронхов, истерическим расстройством.
Лечение астматического статуса
Медикаментозная терапия в большинстве случаев оказывает положительный эффект. Если пациента вовремя доставляют в стационар, то удается купировать приступ, но тяжесть и стремительность проявлений не всегда это позволяет. ИВЛ проводится по показаниям, когда медикаментозная терапия неэффективна, пациент теряет сознание, деятельность сердечно-сосудистой системы серьезно нарушена, а так же при неадекватности пациентов и утомлении дыхательной мускулатуры. При этом искусственная вентиляция легких позволяет скорректировать и выбрать наиболее эффективный метод купирования приступа.
Прогноз и профилактика
Даже если астматический статус удается успешно купировать, прогноз крайне неблагоприятный, так как это служит основанием для подтверждения ухудшения течения бронхиальной астмы. Профилактика астматического статуса заключается в постоянных и регулярных осмотрах пациентов с бронхиальной астмой. Таким пациентам стоит избегать нервных и физических перенапряжений, стремиться к снижению минимальной эффективной дозы бронходилататора. Здоровый образ жизни, десенсибилизация к аллергенам так же помогает избежать осложнений.
Публикации в СМИ
Cтатус астматический
Астматический статус (угрожающее жизни обострение бронихальной астмы) — необычный по тяжести для данного больного астматический приступ, резистентный к обычной для данного больного терапии бронходилататорами. Под астматическим статусом понимают также тяжёлое обострение бронхиальной астмы, требующее оказания медицинской помощи в условиях стационара. Одной из причин развития астматического статуса может быть блокада b 2-адренорецепторов вследствие передозировки b 2-адреномиметиков.
Причины • Недоступность постоянной медицинской помощи • Отсутствие объективного мониторирования состояния, включая пикфлоуметрию • Неспособность больного к самоконтролю • Неадекватное предшествующее лечение (обычно отсутствие базисной терапии) • Тяжёлый приступ бронхиальной астмы, отягощённый сопутствующими заболеваниями, затрудняющими лечение в амбулаторных условиях (например, психиатрическими).
Клинические проявления
• Нарастающая резистентность к бронхолитикам, сочетающаяся с проявлениями их побочных эффектов вследствие передозировки.
• Прогрессирующее затруднение отхождения мокроты.
• Проявления, характерные для обычного приступа бронхиальной астмы, но выраженные в крайней степени. Продолжительность выдоха резко удлинена, выслушиваются сухие свистящие и гудящие хрипы, при прогрессировании дыхание становится ослабленным, вплоть до «немых лёгких» (отсутствие дыхательных шумов при аускультации), что отражает крайнюю степень бронхиальной обструкции.
• Возможно развитие гипоксемической гиперкапнической комы •• Церебральные расстройства •• Артериальная гипотензия •• Коллапс.
ЛЕЧЕНИЕ
Лечебная тактика
• Терапия первой линии. Кислородтерапия (1–4 л/мин через носовой катетер), гиперкапния не является препятствием. Ингаляция b 2-адреномиметиков (при отсутствии в анамнезе данных о передозировке) лучше через небулайзер (сальбутамол, фенотерол), либо через баллончик с использованием спейсерами большого объёма (750 мл) с однонаправленным клапаном вдоха. Для предупреждения сердечно-сосудистых осложнений от этой группы препаратов необходима адекватная оксигенотерапия. ГК назначают как можно раньше, внутривенный и пероральный пути введения одинаково эффективны (40–125 мг метилпреднизолона в/в каждые 6 ч с переходом на 40–80 мг преднизолона в сутки перорально).
• Если состояние не улучшилось, но и нет необходимости в ИВЛ, показаны: •• ингаляции кислородно-гелиевой смеси (вызывают снижение сопротивления газовым потокам в дыхательных путях, турбулентные потоки в мелких бронхах становятся ламинарными) •• введение магния сульфата в/в •• вспомогательная неинвазивная вентиляция.
• Перевод больного с астматическим статусом на ИВЛ проводят по жизненным показаниям в любых условиях (вне лечебного учреждения, в отделении неотложной помощи, в общем отделении или отделении интенсивной терапии). Процедуру проводит анестезиолог или реаниматолог. Цели ИВЛ при бронхиальной астме — поддержка оксигенации, нормализация рН крови, предупреждение ятрогенных осложнений. В ряде случаев при механической вентиляции лёгких необходима внутривенная инфузия р-ра натрия гидрокарбоната.
• Терапия второй линии. Антихолинергические препараты — ипратропия бромид и его комбинации с b 2-адреномиметиком (ипратропия бромид+фенотерол) — через небулайзер с последующим переходом на баллончик со спейсером. Препараты теофиллина вводят в/в под контролем уровня в сыворотке крови в течение первых 6 ч от начала лечения. При отсутствии эффекта от ингаляционных бронхолитиков вводят в/в 0,5 мг (или 4–8 мкг/кг) сальбутамола или тербуталина в течение 1 ч.
• Подкожное введение b 2-адреномиметиков показано, если развитие статуса является составной частью системной аллергической (анафилактической) реакции, нарушено сознание больного или существует угроза остановки дыхания, отсутствует эффект ингаляционной терапии. Вводят эпинефрин в дозе 0,3 мг с интервалом в 20 мин в течение первого часа и в последующем через 4–6 ч.
• Пациент остаётся в стационаре до исчезновения ночных приступов и снижения субъективной потребности пациента в бронхолитиках короткого действия до 3–4 ингаляций в сутки.
МКБ-10 • J46 Астматическое статус [status asthmaticus]
Код вставки на сайт
Cтатус астматический
Астматический статус (угрожающее жизни обострение бронихальной астмы) — необычный по тяжести для данного больного астматический приступ, резистентный к обычной для данного больного терапии бронходилататорами. Под астматическим статусом понимают также тяжёлое обострение бронхиальной астмы, требующее оказания медицинской помощи в условиях стационара. Одной из причин развития астматического статуса может быть блокада b 2-адренорецепторов вследствие передозировки b 2-адреномиметиков.
Причины • Недоступность постоянной медицинской помощи • Отсутствие объективного мониторирования состояния, включая пикфлоуметрию • Неспособность больного к самоконтролю • Неадекватное предшествующее лечение (обычно отсутствие базисной терапии) • Тяжёлый приступ бронхиальной астмы, отягощённый сопутствующими заболеваниями, затрудняющими лечение в амбулаторных условиях (например, психиатрическими).
Клинические проявления
• Нарастающая резистентность к бронхолитикам, сочетающаяся с проявлениями их побочных эффектов вследствие передозировки.
• Прогрессирующее затруднение отхождения мокроты.
• Проявления, характерные для обычного приступа бронхиальной астмы, но выраженные в крайней степени. Продолжительность выдоха резко удлинена, выслушиваются сухие свистящие и гудящие хрипы, при прогрессировании дыхание становится ослабленным, вплоть до «немых лёгких» (отсутствие дыхательных шумов при аускультации), что отражает крайнюю степень бронхиальной обструкции.
• Возможно развитие гипоксемической гиперкапнической комы •• Церебральные расстройства •• Артериальная гипотензия •• Коллапс.
ЛЕЧЕНИЕ
Лечебная тактика
• Терапия первой линии. Кислородтерапия (1–4 л/мин через носовой катетер), гиперкапния не является препятствием. Ингаляция b 2-адреномиметиков (при отсутствии в анамнезе данных о передозировке) лучше через небулайзер (сальбутамол, фенотерол), либо через баллончик с использованием спейсерами большого объёма (750 мл) с однонаправленным клапаном вдоха. Для предупреждения сердечно-сосудистых осложнений от этой группы препаратов необходима адекватная оксигенотерапия. ГК назначают как можно раньше, внутривенный и пероральный пути введения одинаково эффективны (40–125 мг метилпреднизолона в/в каждые 6 ч с переходом на 40–80 мг преднизолона в сутки перорально).
• Если состояние не улучшилось, но и нет необходимости в ИВЛ, показаны: •• ингаляции кислородно-гелиевой смеси (вызывают снижение сопротивления газовым потокам в дыхательных путях, турбулентные потоки в мелких бронхах становятся ламинарными) •• введение магния сульфата в/в •• вспомогательная неинвазивная вентиляция.
• Перевод больного с астматическим статусом на ИВЛ проводят по жизненным показаниям в любых условиях (вне лечебного учреждения, в отделении неотложной помощи, в общем отделении или отделении интенсивной терапии). Процедуру проводит анестезиолог или реаниматолог. Цели ИВЛ при бронхиальной астме — поддержка оксигенации, нормализация рН крови, предупреждение ятрогенных осложнений. В ряде случаев при механической вентиляции лёгких необходима внутривенная инфузия р-ра натрия гидрокарбоната.
• Терапия второй линии. Антихолинергические препараты — ипратропия бромид и его комбинации с b 2-адреномиметиком (ипратропия бромид+фенотерол) — через небулайзер с последующим переходом на баллончик со спейсером. Препараты теофиллина вводят в/в под контролем уровня в сыворотке крови в течение первых 6 ч от начала лечения. При отсутствии эффекта от ингаляционных бронхолитиков вводят в/в 0,5 мг (или 4–8 мкг/кг) сальбутамола или тербуталина в течение 1 ч.
• Подкожное введение b 2-адреномиметиков показано, если развитие статуса является составной частью системной аллергической (анафилактической) реакции, нарушено сознание больного или существует угроза остановки дыхания, отсутствует эффект ингаляционной терапии. Вводят эпинефрин в дозе 0,3 мг с интервалом в 20 мин в течение первого часа и в последующем через 4–6 ч.
• Пациент остаётся в стационаре до исчезновения ночных приступов и снижения субъективной потребности пациента в бронхолитиках короткого действия до 3–4 ингаляций в сутки.
МКБ-10 • J46 Астматическое статус [status asthmaticus]
Что такое бронхиальная астма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сергеева А. Л., аллерголога со стажем в 15 лет.
Определение болезни. Причины заболевания
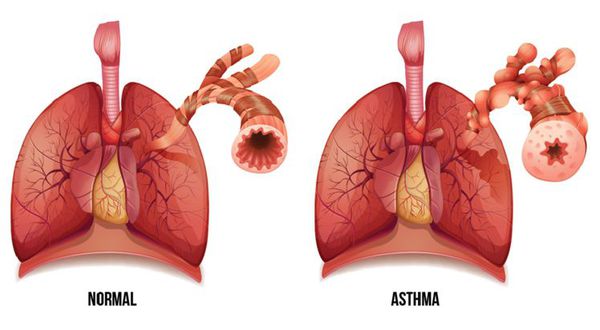
Бронхиальная астма (БА) — это заболевание, характерным проявлением которого является хроническое воспаление дыхательных путей, респираторные симптомы (свистящие хрипы, одышка, заложенность в груди и кашель), которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей. [1]
БА занимает лидирующую позицию по распространенности среди населения. Если верить статистике, за 15 лет зафиксировано удвоение количества заболевших этой патологией.
На появление и развитие БА влияет ряд причин. Среди них: бытовые аллергены, условия труда, генетические причины и других факторы.
Бытовые аллергены
Условия труда
Согласно эпидемиологическим исследованиям, удельный вес бронхиальной астмы, возникающей под влиянием неблагоприятных факторов производственной среды, составляет от 2 до 15 %. Существует множество веществ, которые приводят к развитию профессиональной астмы. Среди них: фталаты, альдегиды, изоцианаты, металлы, зерновая и мучная пыль, флюсы, эпихлоргидрин, формальдегид, аллергены животных, смолы и древесная пыль, клеи, латекс.
Перечень профессий, у представителей которых чаще всего развивается профессиональная астма:
Генетические причины
К другим предрасполагающим факторам относятся:
Симптомы бронхиальной астмы
Характерные симптомы бронхиальной астмы:
Признаки бронхиальной астмы изменчивы по тяжести, частоте появления и зависят от контакта с различными аллергенами и другими триггерными факторами. Зависят они и от подобранного противоастматического лечения, количества и тяжести сопутствующих заболеваний. Чаще всего симптомы БА беспокоят в ночное время или в ранние утренние часы, а также после физических усилий, что приводит к снижению физической активности больных. Воспалительные изменения в бронхиальном дереве и гиперреактивность дыхательных путей выступают основными патофизиологическими признаками БА. [5]
Механизмы, вызывающие основные симптомы БА [5]
| Симптом | Механизм |
|---|---|
| Кашель | Раздражение рецепторов бронхов, сокращение гладкой мускулатуры бронхов |
| Свистящее дыхание | Бронхообструкция |
| Заложенность в груди | Констрикция мелких дыхательных путей, воздушные ловушки |
| Одышка | Стимулированная работа дыхания |
| Ночные симптомы | Воспалительный процесс, гиперреактивность бронхов |
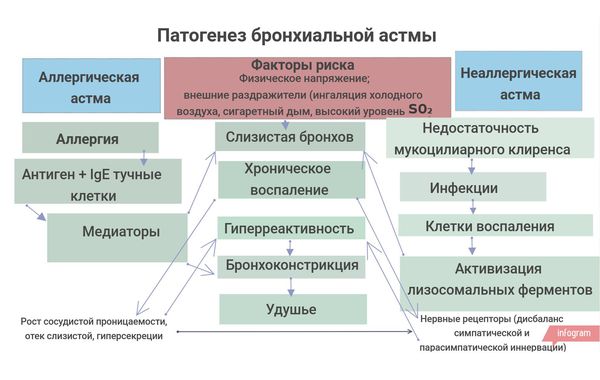
Патогенез бронхиальной астмы
Патогенез бронхиальной астмы можно наглядно представить в виде схемы:
Классификация и стадии развития бронхиальной астмы
Сегодня есть огромное количество классификаций БА. Ниже представлены основные, они помогают в понимании причин и необходимы для статистики. Кроме того, приведен современный подход в рассмотрении проблемы астмы, как выделение фенотипов астмы. [1] [6]
В России используется следующая классификация БА:
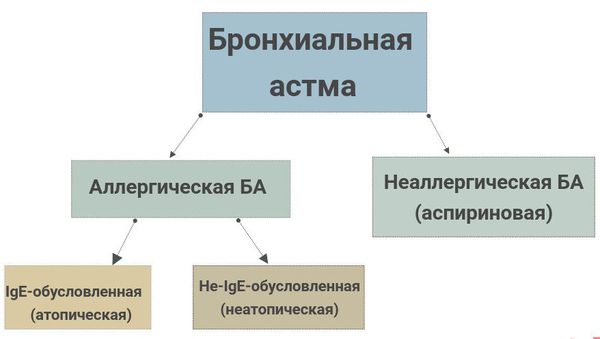
Классификация БА (МКБ-10)
| J45, J45.0 Астма с преобладанием аллергического компонента |
| аллергическая экзогенная |
| атопическая |
| Бронхит аллергический без доп. уточнений |
| Ринит аллергический с астмой |
| Сенная лихорадка с астмой |
| J45.1 Астма неаллергическая |
| идиосинкратическая |
| эндогенная неаллергическая |
| J45.8 Астма сочетанная |
| ассоциация с состояниями, упомянутыми в J45.0, J45.1 |
| J45.9 Астма без уточнения |
| астма поздно начавшаяся |
| астматический бронхит без доп. уточнений |
| J46 Астматический статус |
| астма тяжелая острая |
Приоритетное внимание сейчас уделяется персонализированной медицине, которая на данный момент не имеет возможности создания индивидуального лекарственного препарата и способов обследования или предупреждения развития заболевания для конкретного больного, но предложено выделять отдельные категории. Эти подгруппы больных называют фенотипами БА, характеризующимися особенностями в причинах, развитии, методах обследования и терапии. [1] [8]
На данный момент существуют следующие фенотипические формы БА:
Осложнения бронхиальной астмы
Если вовремя не поставить диагноз бронхиальной астмы и не подобрать терапию, которая позволит контролировать течение болезни, могут развиться осложнения:
Диагностика бронхиальной астмы
Бронхиальная астма представляет собой клинический диагноз, который устанавливает врач, учитывая жалобы, анамнестические особенности пациента, функциональные методы диагностики с учетом степени обратимости обструкции бронхов, специального обследования на наличие аллергопатологии и дифференциальной диагностики с прочими болезнями со схожими жалобами. Дебют развития заболевания чаще всего происходит в возрасте от 6 лет, реже после 12 лет. Но появление возможно и в более позднем возрасте. [9] Пациенты жалуются на эпизоды затрудненного дыхания ночью, в предутренние часы или связывают жалобы с эмоциональной, а иногда и физической перегрузкой. Эти симптомы сочетаются с затруднением дыхания, с нарушениями выдоха, «свистами» в груди, рецидивирующим кашлем с небольшим количеством мокроты. Эти симптомы могут купироваться самостоятельно или с использованием лекарственных бронхорасширяющих препаратов. Необходимо связать появления признаков БА после взаимодействия с аллергенными веществами, сезонность появления симптомов, связь с клиническими признаками насморка, присутствие в анамнезе атопических заболеваний или астматических проблем.
При подозрении на диагноз БА следует задать вопросы:
Специфические методы постановки диагноза
1. Оценка функции работы легких и степени возвратимости бронхиальной констрикции
2. Аллергообследование. Подразумевает проведение аллергопроб на коже, тестов-провокаторов с некоторыми видами аллергенов, лабораторного исследования для выявления специфических IgE-антител. Наиболее распространенными являются кожные пробы, так как это простые методы по технике выполнения, достоверно точные и безопасные для пациентов.
2.1. Существуют следующие виды кожных аллергопроб по технике выполнения:
Чтобы проводить кожные пробы, необходимы данные из истории болезни пациента, свидетельствующие за однозначную связь жалоб и контакта с тем аллергеном или их группой в патогенезе болезни, IgE-зависимый тип аллергической реакции.
Кожное тестирование не проводится в случаях:
2.2. Провокационный ингаляционный тест. Эксперты Респираторного Общества из Европы рекомендуют проводить данное исследование. Перед исследованием проводят спирометрию, и если уровень ОФВ1 не снижается ниже отметки 70% от нормы, пациент допускается до провокации. Используют небулайзер, с помощью которого можно струей выдавать определенные дозы аллергена, и пациент делает несколько ингаляций с определенными разведениями аллергенов под постоянным контролем врача-аллерголога. После каждой ингаляции оцениваются результаты через 10 мин трижды. Тест расценивается как положительный при уменьшении ОФВ1 на 20% и больше от начальных показателей.
2.3. Методы лабораторной диагностики. Диагностика в лаборатории выступает неосновным методом. Проводится, если необходимо еще одно исследование для подтверждения диагноза. Основными показаниями для назначения лабораторной диагностики являются:
В лабораториях применяют следующие методы определения общего и специфического IgE — радиоизотопный, хемилюминисцентный и иммуноферментный анализы.
Самый новый подход к диагностике аллергических заболеваний на данный момент — это молекулярное аллергообследование. Оно помогает более точно поставить диагноз, рассчитать прогноз течения болезни. Для диагностики важно учитывать следующие нюансы:
Лечение бронхиальной астмы
К сожалению, современная медицина не может вылечить больного от бронхиальной астмы, однако все усилия сводятся к созданию терапии с сохранением качества жизни пациента. В идеале при контролируемой БА должны отсутствовать симптомы заболевания, сохраняться нормальными показатели спирометрии, отсутствовать признаки патологических изменений в нижних отделах легких. [1]
Консервативные методы лечения
Фармакотерапию БА можно разделить на 2 группы:
Препараты для купирования приступов следующие:
К препаратам для поддерживающей терапии бронхиальной астмы относят:
Для лечения бронхиальной астмы важны как лекарственные препараты, так и способы введения данных веществ в организм и дыхательные пути. Препараты могут назначаться внутрь per os, парентерально, ингаляционно.
Выделяют следующие группы доставки лекарственных препаратов через дыхательные пути:
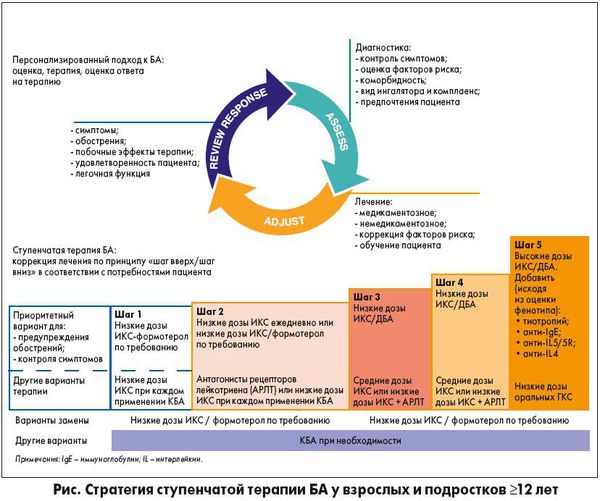
Европейские рекомендации по лечению астмы (GINA, 2019)
Европейскими рекомендациями предложен ступенчатый подход к лечению бронхиальной астмы. Выбор ступени зависит от степени выраженности симптомов. Увеличение выраженности при отсутствии контроля или при высоком риске обострений — подъём на ступень вверх.
Снижаться на ступень следует не ранее чем через три месяца стабильного контроля астмы. Снижение должно быть очень плавным — каждые три месяца уменьшать дозировку ингаляционных глюкокортикостероидов (иГКС) не более чем на 50 %.
Монотерапия короткодействующищими β2-агонистами (КДБА), по новым рекомендациям, не рекомендуется даже для устранения симптомов в связи с высоким риском обострений и смерти.
На второй ступени используют низкие дозы иГКС плюс ДДБА ежедневно. Лечение низкими дозами ингаляционных кортикостероидов (иКС) позволяет избежать обострений, улучшает качество жизни, уменьшает выраженность симптомов.
У взрослых стартовая доза бекламетазона дипропионата составляет 400 мкг, у детей — 200 мкг. Дети, получающие более 400 мкг иГКС, должны наблюдаться у педиатра.
Антилейкотриеновые препараты, как добавление к иГКС, применяются при наличии гиперчувствительности дыхательных путей, вирусозависимой астме и аллергическом рините.
При противопоказаниях к приёму длительно действующих β2-агонистов ( ДДБА) следует к иГКС добавить тиотропий бромид. Также его добавляют к комбинации иГКС и ДДБА при частых или тяжёлых обострениях.
При назначении высоких доз иГКС все пациенты, особенно дети, должны наблюдаться у специалиста по тяжёлой бронхиальной астме.
Для улучшения качества жизни, уменьшения выраженности симптомов и частоты обострений назначают омализумаб, меполизумаб, реслизумаб, бенрализумаб, дупиламаб. Назначение препаратов и подбор дозировки проводит врач.
При бронхиальной астме применяется дыхательная гимнастика по Бутейко, но она не уменьшает воспаление. Гимнастика состоит из серии упражнений, направленных на мышечное расслабление и уменьшение частоты дыхания, которое должно стать плавным и медленным, без глубоких и частых вдохов.
Таким образом, по новым рекомендациям следует:
Коронавирусная инфекция и бронхиальная астма
В связи с новой коронавирусной инфекцией рекомендовано по возможности уменьшить использование спирографии (метод оценки состояния лёгких путем измерения объёма и скорости выдыхаемого воздуха) и сократить лечение небулайзерами, заменив их на спейсеры с маской. По сравнению с небулайзером, спейсером проще пользоваться, он более компактный и эффективный.
Народные способы лечения
Прогноз. Профилактика
В современных условиях нет доказательств, что экологические, климатические факторы, нарушения питания могут ухудшать течение БА, и устранение этих триггеров поможет снизить тяжесть заболевания и уменьшить объем фармакотерапии. Требуется проведение дальнейших клинических наблюдений в этом ключе. [7]
Выделяют первичную профилактику. Она включает:
Вторичная профилактика включает:
За дополнение статьи благодарим Елену Лобову — врача-пульмонолога, научного редактора портала «ПроБолезни».