Атеросклероз интракраниальных артерий головного мозга что это
Интракраниальный атеросклероз: диагностика, клинические проявления, терапия
Атеросклероз интракраниальных артерий является одной из наиболее частых причин инсульта во всем мире. По данным эпидемиологических исследований, развитие острого нарушения мозгового кровообращения на фоне этой патологии зависит от расы. У европеоидов симптомный интракраниальный атеросклероз (то есть поражение артерий, вызвавшее транзиторную ишемическую атаку или инсульт) встречается в 10% случаев, тогда как у представителей негроидной и азиатской расы этот показатель достигает 30 и 50% соответственно [1–6]. Такое различие обусловлено генетической предрасположенностью к развитию заболевания, а также различиями в образе жизни и типичных факторах риска [2]. Частота асимптомного атеросклероза достигает 54% случаев у азиатов и 12% среди представителей других рас [2, 7–9].
Как правило, выраженный асимптомный атеросклероз внутричерепных артерий сочетается с другими сосудистыми факторами риска, которые обычно и служат основанием для обследования таких пациентов. С поражением внутричерепных артерий ассоциирована высокая частота повторного острого нарушения мозгового кровообращения – по данным исследования WASID, до 19% в течение ближайших двух лет [10]. На частоту повторного инсульта влияют также морфологические характеристики, в частности стеноз > 70%, женский пол и время, прошедшее с момента предыдущего ишемического эпизода (менее 17 дней).
Патофизиологические аспекты атеросклероза интракраниальных артерий
К непосредственным причинам развития инсульта при атеросклерозе интракраниальных артерий относятся:
Высокая частота повторных инфарктов, как правило, обусловлена именно нарушением ауторегуляции мозгового кровотока в условиях выраженного стеноза [11]. Зная механизм развития первого инсульта, можно прогнозировать механизм повторного нарушения: так, у пациентов с небольшими инфарктами вследствие окклюзии малой артерии повторный инсульт, как правило, развивается по другому типу и локализуется дистальнее пораженной артерии [12]. Чаще всего атеросклеротическое поражение локализуется в средней мозговой артерии (до 27% [13]) и внутренней сонной артерии (каменистой, кавернозной и супраклиноидной части), реже в основной артерии и интракраниальном сегменте позвоночной артерии [10, 14].
Считается, что даже субстенозирующее поражение артерий может стать причиной острого нарушения мозгового кровообращения по аналогии с атеросклеротическими изменениями коронарных артерий, которые могут вызывать инфаркт миокарда на фоне относительно нетяжелого стеноза. Эта угроза связана с воспалительными процессами, которые происходят во время возникновения, прогрессирования и повреждения бляшки и приводят к разрыву покрышки бляшки и формированию тромбоза и инфаркта.
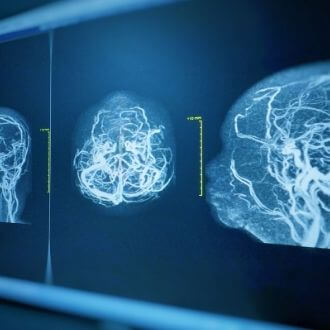
Для диагностики атеросклероза интракраниальных артерий используются ультразвуковые методы (транскраниальная допплерография), магнитно-резонансная (МР), компьютерная томографическая (КТ) (рис. 1 и 2) и цифровая субтракционная ангиографии (таблица). Последний метод считается золотым стандартом диагностики [15], поскольку позволяет точно определить степень стеноза артерии. Вместе с тем цифровая субтракционная ангиография – это инвазивное вмешательство, которое предполагает введение контрастного вещества. Кроме того, метод сопряжен с развитием преходящего и стойкого неврологического дефицита, частота которого может достигать 1,8 и 0,6% соответственно [16].
В отношении точности более безопасных и доступных неинвазивных методов однозначные данные отсутствуют. Так, при МР-ангиографии визуализация просвета сосуда зависит от тока крови в нем, при этом истинная выраженность поражения сосуда может искажаться в случае критического стеноза с очень низким кровотоком (он может выглядеть как окклюзия) и при стенозах большой степени с высокой скоростью кровотока.
Считается, что транскраниальная допплерография и МР-ангиография могут использоваться в качестве скрининга для исключения поражения интракраниальных артерий, но они недостаточно надежны для подтверждения наличия стеноза и определения степени его выраженности [17]. В то же время транскраниальная допплерография дает дополнительную информацию, с помощью которой можно оценить кровоток по коллатеральным сосудам и определить цереброваскулярную реактивность.
КТ-ангиография превосходит МР-ангиографию по точности диагностики [18, 19] и обладает наивысшей после прямой ангиографии чувствительностью и специфичностью выявления стеноза > 50% [20]. Кроме того, КТ- или МР-ангиография могут быть дополнены методиками оценки мозгового кровотока – перфузионной компьютерной или магнитно-резонансной томографией. Как правило, последние входят в стандартный протокол исследования и позволяют выявить зоны гипоперфузии, возникающие в условиях длительно существующего стеноза и не проявляющиеся клинически.
Классический подход к диагностике, направленный только на установление степени сужения артерии, обладает рядом недостатков – в частности, невозможно установить гистологическое строение и, следовательно, степень «нестабильности» атеросклеротической бляшки, а также дифференцировать атеросклеротический стеноз от сужения просвета артерии, вызванного другими причинами.
В настоящее время особое значение приобретают новые технологии визуализации, такие как магнитно-резонансная томография высокого разрешения и внутрисосудистое ультразвуковое исследование – методики, благодаря которым можно изучить саму атеросклеротическую бляшку. Это особенно важно на ранних стадиях атеросклеротического процесса, когда просвет сосуда еще не сужен вследствие ремоделирования. Так, магнитно-резонансная томография, выполненная на аппарате с напряженностью магнитного поля 3T, дает возможность непосредственно визуализировать тромб, кровоизлияние в бляшку и определить состав бляшки, то есть оценить активность бляшки [21].
Внутрисосудистое ультразвуковое исследование также позволяет выявить кровоизлияние в бляшку, установить ее состав и протяженность. Это может повлиять на определение риска и, следовательно, на выбор тактики лечения.
Таким образом, новые методы исследования особенно важны при обследовании пациентов с инсультом и нестенозирующим повреждением интракраниальных артерий, когда причиной инфаркта может быть повреждение бляшки, не выявляемое с помощью классических методов визуализации [22].
К наиболее серьезным клиническим проявлениям атеросклероза интракраниальных артерий относятся транзиторная ишемическая атака и ишемический инсульт, симптомы которых соответствуют локализации поражения. Для стеноза средней мозговой артерии, как правило, характерны лакунарные инфаркты и ишемия в зоне смежного кровоснабжения. Стеноз внутренней сонной артерии сопровождается развитием более обширных очагов и вовлечением серого вещества. Неврологический дефицит в этом случае оказывается более выраженным, чем при стенозе средней мозговой артерии [23].
Помимо двигательных и чувствительных нарушений в случае поражения серого вещества, таламуса или хвостатого ядра у пациентов могут отмечаться когнитивные расстройства. Когнитивные нарушения могут также развиваться и в отсутствие инфарктов вследствие снижения церебральной перфузии и связанных с этим изменений белого вещества мозга. Наконец, возможно асимптомное течение атеросклеротического процесса. Клиническая симптоматика наблюдается при наличии ряда факторов, среди которых необходимо отметить степень стеноза и строение коллатеральных сосудов [24]. Симптомами обычно сопровождается поражение средней мозговой артерии, основной артерии и интракраниальной части позвоночной артерии, тогда как изменения передней и задней мозговых артерий чаще всего протекают асимптомно [25].
Атеросклероз интракраниальных артерий может прогрессировать, стабилизироваться или регрессировать [26]. Принято считать, что у асимптомных пациентов исход заболевания более благоприятен. Так, при анализе данных исследования TOSS-2 прогрессирование поражения наблюдалось в 13% случаев у пациентов с симптомным атеросклерозом и лишь в 6% случаев при асимптомном стенозе [27]. По результатам обследования 102 пациентов со значимым стенозом или окклюзией средней мозговой артерии риск инсульта у пациентов с симптомным поражением составлял 12,5% в год и лишь 2,8% в год у асимптомных больных [28]. При асимптомной бляшке средней мозговой артерии можно прогнозировать относительно благоприятный исход: такие бляшки часто бывают кальцинированными и, следовательно, не отличаются высоким риском эмболии [29].
В ряде исследований были выявлены различия между локализацией стеноза и течением заболевания [30]. Очевидно, прогноз заболевания при окклюзии основной артерии хуже, чем при окклюзии внутренней сонной или средней мозговой артерии [31].
Профилактика и лечение
Основной целью лечения у пациентов с симптомным атеросклерозом интракраниальных артерий является предотвращение повторного острого нарушения мозгового кровообращения. С этой целью проводятся следующие мероприятия:
Предпочтение отдается монотерапии антиагрегантами. В то же время имеются данные, что для предотвращения повторного инсульта в ранние сроки после первого сосудистого эпизода больший эффект демонстрирует двойная антиагрегантная терапия. В исследовании SAMMPRIS у пациентов, получавших аспирин и клопидогрел в течение 90 дней с последующей терапией только аспирином в сочетании с интенсивной коррекцией факторов риска, частота повторного инсульта в первые 30 дней составила 5,8% [33].
Основываясь на результатах наиболее крупных исследований, монотерапию аспирином в дозе 325 мг/сут в сочетании с интенсивной коррекцией факторов риска можно рекомендовать пациентам с умеренным стенозом
(
Атеросклероз сосудов головного мозга — симптомы, лечение, профилактика
Атеросклероз сосудов головного мозга — это заболевание, которое может представлять угрозу жизни пациента, если, конечно, его не лечить. Оно медленно развивается, приобретает хроническое течение, имеет достаточно тяжелые клинические проявления. Рассмотрим основные причины, симптомы и методы лечения этой болезни.
Что такое атеросклероз сосудов головного мозга?
Это заболевание, при котором стенки сосудов мозга покрываются холестериновыми бляшками. В результате нарушается кровоток, ухудшается питание и поступление кислорода к мозговым клеткам. На фоне таких изменений повышается вероятность кислородного голодания головного мозга и инсульта.
Примечание! Атеросклероз сосудов головного мозга или цереброваскулярная болезнь — это одна из самых частых причин развития опасных для жизни сердечно-сосудистых заболеваний.
Опасность болезни в том, что она длительное время может протекать бессимптомно. Нет начальной специфической симптоматики, по которой можно бы было догадаться, что у пациента атеросклероз. Холестериновые бляшки откладываются годами, прежде чем вызвать стеноз сосуда и симптомы нарушения кровообращения.
Чаще первые признаки появляются после сильного стресса или физической нагрузки, к ним относится:
Из-за сужения просвета сосуда и нарушения мозгового кровообращения ухудшаются функции головного мозга, снижаются интеллектуальные способности. Также пациентам присущи изменения в психоэмоциональной сфере. Они становятся более мнительными и тревожными, склонны к слезливости, беспричинной депрессии, подолгу переживают неудачи и обиды.
Если вовремя не начать лечение, то на фоне ишемических изменений клиническая картина усугубляется. У пациента снижается чувствительность конечностей, появляются проблемы с речью и глотанием и даже вероятна потеря сознания.
Стадии развития атеросклероза
На ранних стадиях болезнь лечится, а вот на поздних невозможно добиться полного рассасывания холестериновых бляшек, поэтому важно понимать причину появления заболевания и предпринимать меры по его профилактике.
Ошибочно предполагать, что атеросклероз сосудов головного мозга — это возрастное заболевание. Действительно, большая часть пациентов — люди 50-60 лет, однако шансы заболеть есть даже у молодежи в возрасте 20 лет.
Причины и провоцирующие факторы атеросклероза:
Обследованием пациента занимается невролог. Врач проводит опрос и неврологический осмотр, выявляет факторы риска, после назначает комплексное обследование.
Диагностика атеросклероза сосудов головного мозга включает:
По результатам обследования невролог совместно с сосудистым хирургом, эндокринологом, кардиологом или другими специалистами подбирает эффективную схему терапии.
Методы лечения атеросклероза
Лечение должно быть комплексным, применяют как медикаментозные, так и немедикаментозные методы.
Медикаменты при атеросклерозе:
Обязательно нужно провести терапию основных заболеваний, которые могут стать причиной развития атеросклероза. Необходимо привести вес в норму, правильно питаться, отказаться от вредных привычек, повысить физическую активность, минимизировать воздействие стрессовых факторов на организм.
Если консервативная терапия неэффективна, назначают операцию. Показания к оперативному лечению:
Варианты хирургических вмешательств: шунтирование, стентирование, эндартерэктомия.
Даже после выздоровления, если не придерживаться профилактических мер, болезнь может рецидивировать. Профилактика включает:
Медикаментозное лечение атеросклероза сосудов мозга должно проходить под наблюдением врача. Доктор по необходимости может скорректировать лечебную схему.
Атеросклероз сосудов головного мозга
Атеросклероз сосудов головного мозга – патологический процесс, характеризующийся отложением липидных бляшек на стенках крупных сосудов, с последующим их разрастанием и замещением соединительной тканью. Происходит постепенное сужение просвета сосудов головного мозга и формирование недостаточности кровоснабжения. Наиболее часто происходит поражение внутренней и наружной сонных артерий. Причина данного состояния кроется в нарушении липидного обмена.
К такому нарушению могут привести следующие факторы:
Симптомы
Среди симптомов атеросклероза сосудов головного мозга можно выделить
Клинические признаки проявляются не сразу. Это происходит через долгое время после того, как начал откладываться холестерин. Симптомы появляются после сужения просвета артерий и капилляров головного мозга настолько, что к органам стало поступать на 15% и более меньше крови.
Признаки болезни зависят от стадии:
1. На первых стадиях болезнь дает о себе знать только после физической или эмоциональной нагрузки и быстро проходят, когда больной переходит в состояние покоя. Основной симптом – это астения, сопровождающаяся утомляемостью, слабостью, снижением внимательности, общей вялостью. Редко нарушается сон, появляется бессонница или дневная сонливость. В основном больные жалуются на головную боль и шум в ушах, ухудшение памяти. В последнем случае больные хорошо помнят прошлое, но плохо запоминают новую информацию.
2. При прогрессировании заболевания появляется тревожность, мнительность, депрессия, перепады настроения. Более выраженными становятся нарушения памяти, вплоть до того, что больной не помнит, что было с ним сегодня. Постоянно болит голова и шумит в ушах, устойчиво нарушается речь – она становится нечеткой, меняется дикция, у больных кружится голова и появляется неустойчивость походки. Также ухудшаются слух и зрение, трясутся конечности и голова, человек перестает логично и четко мыслить.
3. На последней стадии атеросклероза развивается деменция, больной может вести себя как ребенок или стать агрессивным, плаксивым. Большинство людей полностью или частично теряют память, перестают интересоваться окружающим миром и событиями в нем. Утрачивается способность ориентироваться во времени и пространстве, больному нужен постоянный уход, потому что он теряет навыки самообслуживания в быту. Эта стадия необратима.
Диагностика
Этим заболеванием занимается невролог. Сначала врач собирает анамнез, опрашивает пациента о жалобах, проводит ряд тестов. Так, о наличии болезни говорят следующие факторы:
Это косвенные признаки, позволяющие лишь сделать предположение о наличии атеросклероза. Поэтому далее проводится комплексное обследование с консультациями других врачей – ЛОРа, офтальмолога и др., в зависимости от имеющихся нарушений. В медицинском центре «СМ-Клиника» вы можете получить консультации смежных специалистов по любому заболеванию, в том числе в случае подозрения на наличие атеросклероза сосудов головного мозга. Источник:
Berwick J, Francis SE. Neurovascular dysfunction in vascular dementia, Alzheimer’s and atherosclerosis // BMC Neurosci. 2018 Oct 17;19(1):62. doi: 10.1186/s12868-018-0465-5.
Кроме того, обязательно сдать б иохимический анализ липидного спектра крови (холестерин, триглицериды и др.)
Перечень инструментальных исследований:
Диагностические возможности медицинского центра «СМ-Клиника» позволяют точно диагностировать атеросклероз, степень распространения заболевания и выбрать эффективную схему лечения.
Атеросклероз сосудов головного мозга
Что такое атерокслероз сосудов головного мозга?
Симптомы атеросклероза сосудов головного мозга
Церебральный атеросклероз развивается медленно, холестериновые отложения могут откладываться в течение нескольких лет прежде чем вызовут симптомы ухудшения кровообращения. К признакам поражения сосудов головного мозга относят следующие симптомы:
Прогрессирование болезни вызывает стадию декомпенсации, после которой может произойти инсульт или микроинсульт. Симптомы таких состояний следующие:
Причины атеросклероза сосудов головного мозга
К появлению церебрального атеросклероза приводит совокупность таких факторов:
Атеросклеротические бляшки начинают откладываться при изменении структуры и биохимии стенки артерий.
Получить консультацию
Почему «СМ-Клиника»?
Диагностика атеросклероза сосудов головного мозга в «СМ-Клиника»
Диагностикой церебрального атеросклероза в центре «СМ-Клиника» г. Москвы занимаются опытные неврологи, чью знания и навыки помогли вылечить сотни пациентов. Наши врачи знают, как вылечить атеросклероз и вернуть пациенту радость здоровой жизни, а широкие диагностические возможности клиники позволяют установить диагноз быстро и точно.
После тщательного опроса и полного неврологического осмотра пациента, врач назначит лабораторные и инструментальные исследования, которые помогут установить диагноз и выбрать лучший способ лечения.
Лабораторные анализы проводятся в собственной лаборатории клиники, оборудованной современной аппаратурой и реактивами, что ускоряет процесс диагностики и делает его максимально точным. Для диагностики заболевания в «СМ-Клиника» назначают анализ крови, показывающий количество холестерина и сахара.
Состояние церебральных наши врачи отслеживают с помощью УЗИ сосудов головного мозга и шеи, с двухмерным и транскраниальным дуплексным сканированием. Дополнительными методиками диагностики являются:
Эти методы подробно показывают изменения в сосудах, области сужения и наличие аневризм.
Лечение атеросклероза сосудов головного мозга в «СМ-Клиника»
Терапия атеросклероза в «СМ-Клиника» осуществляется комплексно, в составлении плана лечения и контроле над процессом участвуют врачи разных специальностей. Такой подход дает лучшие результаты при атеросклерозе и делает возможным быстрое выздоровление пациента.
В основе лечения церебрального атеросклероза лежит диета с соблюдением полноценного рациона и индивидуально подобранный уровень физической активности. Медикаментозное лечение помогает замедлить патологический процесс и устранить последствия поражения сосудов. Препараты, назначаемые врачами «СМ-Клиника»:
Профилактика атеросклероза сосудов головного мозга
Избавиться от риска появления церебрального атеросклероза помогут следующие мероприятия:
Атеросклероз интракраниальных артерий головного мозга что это
М.А. Домашенко, М.А. Лоскутников, М.Э. Гафарова, М.Ю. Максимова
ФГБУ «Научный центр неврологии» РАМН, Москва
За последние годы в значительной степени возрос интерес к проблеме нарушений мозгового кровообращения, обусловленных атеросклерозом с преимущественным поражением интракраниальных артерий. С одной стороны, это связано с эпидемиологическими факторами: высокой распространенностью как клинически асимптомного атеросклероза интракраниальных артерий, так и повторных ишемических нарушений мозгового кровообращения (НМК), развивающихся вследствие интракраниального атеросклероза (ИА). С другой стороны, выявление ИА в значительной степени улучшилось за последние годы на фоне интенсивного развития методик нейровизуализации.
Интракраниальный атеросклероз может протекать асимптомно, приводить к развитию как острых НМК, так и хронических форм НМК (атеросклеротическая ангиоэнцефалопатия). Рассматривая эпидемиологию ИА, следует отдельно остановиться на т.н. асимптомном интракраниальном атеросклерозе, под которым понимают выявленное при нейровизуализации атеросклеротическое поражение интракраниальных артерий у пациентов без анамнестических указаний на транзиторную ишемическую атаку (ТИА) или ишемический инсульт (ИИ). По данным J.F. Arenillas (2014), частота «асимптомного интракраниального атеросклероза» составляет от 5,9 до 24,5% у лиц с высоким риском инсульта [1]. При этом международными экспертами подчеркивается значительно более частое выявление ИА у лиц азиатского происхождения: частота «асимптомного интракраниального атеросклероза» у представителей азиатской расы достигает 54%, в несколько раз превышая таковую у представителей других рас [2–4].
Среди уточненных причин ишемических НМК ИА остается одной из наиболее частых причин во всем мире [5]. При этом, как и в отношении «асимптомного интракраниального атеросклероза», частота ТИА и ИИ, обусловленных атеросклеротическим поражением интракраниальных артерий, значительно выше у пациентов азиатской расы, достигая 50%; у представителей же европеоидной и негроидной рас этот показатель оценивается в 10 и 30% соответственно [3, 5–10].
По мнению исследователей, это обусловлено как генетической предрасположенностью к развитию заболевания у различных этнических групп, так и различиями в образе жизни и типичных факторах риска [3].
Значимость атеросклеротического поражения интракраниальных артерий определяется и высокой частотой повторных ТИА и ИИ, составляющей через один и два года после перенесенного НМК 11 и 13% соответственно у пациентов, находящихся на терапии пероральными антикоагулянтами, 12 и 15% соответственно – на терапии тромбоцитарными антиагрегантами [11]. При этом у пациентов со стенозом средней мозговой артерии (СМА) более 70% ежегодная частота инсульта на фоне антитромботической терапии возрастает до 18% в год [12]. По другим данным, частота повторных ИИ у пациентов, имевших стеноз СМА более 70% и находившихся на терапии антиагрегантами, еще выше – она составила 23,7% по окончании наблюдения на протяжении 56 месяцев. У больных со стенозами интракраниального отдела внутренней сонной артерии (ВСА) этот показатель достигал 36,1% [12].
Вероятность появления клинической симптоматики у пациентов с «асимптомным интракраниальным атеросклерозом» обусловлена рядом факторов, наиболее важные из которых локализация и степень стеноза, а также особенности строения коллатеральных сосудов [14]. Так, для атеросклеротических изменений передней мозговой (ПМА) и задней мозговой (ЗМА) артерий асимптомное течение характерно в большем количестве случаев, чем для поражения СМА, интракраниальной части ВСА и позвоночной артерии, а также базилярной артерии [8]. При этом именно атеросклеротическое поражение СМА и интракраниальной части ВСА более частое [15], реже диагностируются атеросклеротические изменения базилярной артерии и интракраниального отдела позвоночной артерии, еще реже – артерий конвекситальной поверхности мозга – ПМА и ЗМА [16].
К наиболее серьезным клиническим проявлениям ИА относятся острые НМК, симптомы которых соответствуют локализации атеросклеротического поражения интракраниальной артерии и объему повреждения мозга.
Выделяют три механизма развития инфарктов головного мозга у пациентов с интракраниальным атеросклерозом [17]:
При этом стеноз СМА, как правило, приводит к развитию малых глубинных инфарктов или инфарктов в зоне смежного кровоснабжения; стеноз интракраниального отдела ВСА сопровождается развитием больших или обширных очагов с вовлечением серого вещества, что отражается в более выраженной неврологической симптоматике по сравнению с инфарктами на фоне стеноза СМА [18].
Течение ИА может быть стабильным или прогрессирующим [19]. При этом у пациентов с клинически симптомным ИА прогрессирование атеросклероза (т.е. нарастание степени стеноза интракраниальных артерий), по данным B. Joon Kim (2014), наблюдалось достоверно чаще, чем у больных с «асимптомным» ИА [20]. Хроническое течение ИА лежит в основе формирования атеросклеротической ангиоэнцефалопатии, характеризующейся как специфическими патоморфологическими особенностями (комплекс диффузных и очаговых изменений мозга ишемического характера, различной локализации, степени тяжести и давности [17]), так и формированием клинического синдромокомплекса (когнитивные нарушения, экстрапирамидная и пирамидная симптоматика, вестибуло-мозжечковый синдром и др.).
«Золотым» стандартом диагностики ИА является дигитальная субтракционная ангиография [21]. С одной стороны, данный метод позволяет наиболее точно определять степень стеноза интракраниальной артерии (что является ключевым прогностическим фактором ИА), с другой – является инвазивным и предполагает введение контрастного вещества, что сопряжено с определенным процентом осложнений, в т.ч. появлением стойкой или преходящей неврологической симптоматики в 0,6 и 1,8% случаев соответственно [22]. К неинвазивным методам диагностики ИА относятся транскраниальная допплерография, магнитно-резонансная (МРА) и компьютерно-томографическая (КТА) ангиография. В отношении точности диагностики ИА этими более безопасными и доступными неинвазивными методами однозначные данные отсутствуют. Так, транскраниальная допплерография в значительной степени является операторзависимой методикой, ее выполнение в ряде случаев невозможно из-за отсутствия т.н. ультразвукового окна, при этом несомненным преимуществом данного метода является возможность определения направления потока крови, а также оценка коллатерального кровотока. В силу физических основ метода визуализация стеноза интракраниальных артерий при МРА зависит от тока крови, что может приводить к искажению степени выраженности стеноза (например, критический стеноз СМА с очень низким потоком крови может выглядеть при МРА как окклюзия). В целом считается, что транскраниальная допплерография и МРА могут использоваться как скрининговые методики для исключения поражения ИА, но они недостаточно надежны для подтверждения наличия стеноза и определения степени его выраженности [23]. Компьютерно-томографическая ангиография превосходит МРА по точности диагностики [24, 25] и обладает наивысшей после дигитальной субтракционной ангиографии чувствительностью и специфичностью выявления стеноза более 50% [26]. Однако этот метод диагностики сопряжен с введением контрастного вещества и дополнительной лучевой нагрузкой.
В последние годы все чаще используются перфузионные методики КТ и МРТ, позволяющие дополнять данные о стенозе той или иной интракраниальной артерии выявлением зон гипоперфузии. Кроме того, в дополнение к «классическим» методикам визуализации ИА могут быть использованы новые технологии, позволяющие не только судить от степени стеноза, но и получать представление о структуре атеросклеротической бляшки. Так, МРТ высокого разрешения дает возможность непосредственно визуализировать тромб, кровоизлияние в бляшку и определять состав бляшки; внутрисосудистое ультразвуковое исследование также позволяет выявлять кровоизлияние в бляшку, устанавливать ее состав и протяженность [21, 27]. С учетом сложности и дороговизны вышеописанных методов диагностики более детальное ангионейровизуализационное обследование может быть рекомендовано пациентам, перенесшим ИИ или ТИА, генез которых остается неясным после проведения комплекса инструментально-лабораторного обследования и исключения патологии экстракраниальных артерий (гемодинамически значимый стеноз, диссекция и др.), гипертонического малого глубинного (лакунарного) инфаркта, кардиальной патологии (фибрилляция предсердий, постинфарктный кардиосклероз и др.), коагулопатии.
Основной целью лечения пациентов с симптомным ИА служит предотвращение повторного НМК. Направленные на это мероприятия включают контроль артериального давления (АД), т.к. систолическое АД ≥140 мм рт.ст. значимо повышает риск инсульта в соответствующем артериальном бассейне [28, 29], устранение дислипидемии (с достижением целевых значений общего холестерина ≤5,1 ммоль/л и липопротеидов низкой плотности ≤1,8 ммоль/л) [29], «агрессивную» коррекцию других факторов риска (нормализация массы тела, увеличение физической активности, отказ от курения, поддержание нормогликемии) в соответствии с рекомендациями по вторичной профилактике инсульта [30, 31] и антитромботическую терапию.
Сравнению эффективности и безопасности профилактического применения монотерапии антиагрегантами (ацетилсалициловая кислота [АСК] в дозе 1300 мг в сутки) и пероральными антикоагулянтами (варфарин с поддержанием уровня международного нормализованного отношения 2–3) было посвящено международное контролируемое рандомизированное исследование WASID. В исследование были включены более 500 пациентов с ИИ или ТИА, развившихся на фоне стенозов от 50 до 99% крупных интракраниальных артерий (СМА, интракраниального отдела ВСА, позвоночной артерии и базилярной артерии). Несмотря на отсутствие различий в эффективности между группами антиагрегантной и антикоагулянтной терапии по достижении первичной конечной точки (комбинированная конечная точка: оценка частоты развития ишемического, геморрагического инсульта, сосудистой смерти), частоте повторных ИИ через один и два года, терапия варфарином была ассоциирована с более высоким процентом геморрагических осложнений и летальных исходов, в связи с чем исследование WASID было досрочно прекращено [11].
Последовавший за этим подгрупповой анализ WASID не продемонстрировал преимуществ варфарина над АСК в отношении ни пациентов с субтотальным стенозом интракраниальных артерий, ни женщин, ни пациентов, у которых ИИ или ТИА развились на предшествующей терапии АСК [32].
Таким образом, основным выводом исследования WASID стало предпочтительное назначение монотерапии АСК (над варфарином) пациентам с симптомным ИА. Тем не менее с учетом довольно высокого процента повторных ишемических событий на фоне монотерапии АСК в дальнейшем проводились исследования, посвященные оценке эффективности и безопасности комбинированной антиагрегантной терапии ИА. Так, S.U. Kwon и соавт. (2005) продемонстрировали преимущество комбинированной антиагрегантной терапии (цилостазол 200 мг в сутки и АСК) над монотерапией АСК (100 мг в сутки): через 6 месяцев наблюдения за пациентами с симптомным стенозом СМА или базилярной артерии выявлен меньший темп прогрессирования атеросклероза по данным МРА [33]. В исследовании S.U. Kwon и соавт. (2011), проведенном на 457 пациентах с симптомным стенозом СМА или базилярной артерии, при сравнении эффективности и безопасности различных вариантов комбинированной антиагрегантной терапии: цилостазол 200 мг в сутки+АСК 75–150 мг в сутки и клопидогрел 75 мг в сутки+АСА 75–150 мг в сутки не было продемонстрировано различий между группами по темпам прогрессирования стеноза по МРА через 7 месяцев, частоте сердечно-сосудистых событий, появлению новых ишемических очагов на МРТ и развитию геморрагических осложнений [34].
В небольшом (70 пациентов) открытом мультицентровом исследовании (2013) пациентов, перенесших за 7 суток до включения ИИ или ТИА на фоне ИА, у которых при транскраниальной допплерографии были выявлены микроэмболические сигналы (МЭС), X. Wang и соавт. была продемонстрирована меньшая частота МЭС на фоне семидневной комбинированной антиагрегантной терапии (клопидогрел 75 мг в сутки+АСК 100 мг в сутки) по сравнению с монотерапией АСК [35].
В течение многих лет предпринимались попытки хирургического лечения атеросклеротического стеноза интракраниальных артерий и его последствий. Наиболее ранней и самой изученной операцией оказалось наложение экстра-интракраниального анастомоза, однако по результатам проведенных в 1980-х [13] и в 2011 г. [36] исследований ее эффективность не была доказана и в настоящее время эта операция не имеет широкого распространения.
К современным методикам хирургического лечения ИА относятся эндоваскулярные вмешательства с использованием баллонной ангиопластики, баллонной ангиопластики со стентированием и с установкой саморасправляющихся стентов. Последние характеризуются высокой частотой технического успеха и относительным удобством установки, т.к. не требуют использования баллона и могут быть доставлены в сложные для прохождения участки артериального русла. Сравнению эффективности и безопасности эндоваскулярного и консервативного лечения ИА было посвящено международное рандомизированное контролируемое исследование SAMMPRIS [37]. В исследование включены пациенты, перенесшие за 30 суток до рандомизации ИИ или ТИА на фоне ИА с формированием стеноза 70–99%. В качестве т.н. агрессивной консервативной терапии пациентам назначалась комбинированная антиагрегантная терапия (клопидогрел 75 мг в сутки и АСК 325 мг в сутки), гипотензивная терапия с поддержанием систолического АД ниже 140 мм рт.ст. (у пациентов с сахарным диабетом ниже 130 мм рт.ст.), гиполипидемическая терапия с целевыми значениями липопротеидов низкой плотности ниже 70 мг/дл, а также проводился жесткий контроль других сосудистых факторов риска (с модификацией образа жизни). В группе эндоваскулярного лечения вышеуказанная консервативная терапия дополнялась ангиопластикой со стентированием (стентом Wingspan). Исследование было досрочно остановлено на этапе включения 451 пациента в связи с отсутствием доказательств эффективности и худшими показателями безопасности стентирования: так, частота повторного инсульта в течение 30 суток в группе эндоваскулярного лечения достигла 14,7% (в трети случаев – внутримозговые кровоизлияния) по сравнению с 5,8% в группе консервативной терапии (р=0,002), а частота летальных исходов составила в группах хирургического и консервативного лечения 2,2 и 0,4% соответственно [37, 38]. Несмотря на то что среди всех пациентов, включенных в исследование SAMMPRIS, у 63% ИИ или ТИА развились на фоне проведенной ранее антиагрегантной терапии, при подгрупповом анализе данной выборки пациентов показатели эффективности (частота повторных инсультов) и безопасности (процент летальных исходов) оказались также хуже при стентировании интракраниальных артерий, чем при назначении агрессивной консервативной терапии [39].
Резюмируя приведенные выше данные доказательной медицины в отношении вторичной профилактики инсульта при ИА, следует отметить следующие ключевые позиции:
Для пациентов, перенесших ИИ или ТИА вследствие ИА с формированием стеноза 50–99%, терапия антиагрегантами (препараты АСК) имеет преимущества перед терапией варфарином (прежде всего в отношении безопасности) (класс I; уровень доказательности B в соответствии с рекомендациями AHA-ASA, 2014 [31]).
Для пациентов с более грубым стенозирующим поражением интракраниальных артерий (70–99%) в течение первых 30 суток после ИИ или ТИА добавление клопидогрела (75 мг в сутки) к терапии АСК (325 мг в сутки) на срок до 90 суток обоснованно (класс IIb; уровень доказательности B в соответствии с рекомендациями AHA-ASA, 2014 [31]). В дальнейшем прием клопидогрела целесообразно прекращать (в отсутствие других показаний к его применению) и переходить к монотерапии АСК (в дозе 325 мг в сутки), поскольку, с одной стороны, отсутствуют доказательства эффективности монотерапии клопидогрелом в качестве средства вторичной профилактики ИИ или ТИА у пациентов с ИА, с другой – более длительное лечение двумя антиагрегантными препаратами не оправданно в связи с увеличением риска геморрагических осложнений.
Для пациентов с умеренным стенозом (50–70%) крупной интракраниальной артерии или пациентов после ИИ или ТИА давностью более 30 дней (независимо от степени стеноза) целесообразна монотерапия АСК в дозе 325 мг в сутки в сочетании с интенсивной коррекцией факторов риска.
Не менее важно поддержание систолического АД ниже 140 мм рт.ст. и «агрессивная» терапия статинами (класс I; уровень доказательности B в соответствии с рекомендациями AHA-ASA, 2014 [31]).
Эффективность и безопасность комбинации адекватной антиагрегантной, гипотензивной и гиполипидемической терапии в сочетании с модификацией образа жизни и тщательным контролем сосудистых факторов риска достоверно выше, чем при проведении баллонной ангиопластики со стентированием интракраниальных артерий (класс IIb; уровень доказательности С в соответствии с рекомендациями AHA-ASA, 2014 [31]).
Как было сказано выше, прогрессирующее течение ИА лежит в основе развития атеросклеротической ангиоэнцефалопатии. В отношении данной категории пациентов наряду с описанными подходами к профилактике ишемических НМК не менее важным остается назначение патогенетически обоснованных препаратов, улучшающих качество жизни. Поскольку развитие ИА сопровождается нарушением ауторегуляции мозгового кровотока и формированием зон гипоперфузии, таким пациентам целесообразно применение препаратов, обладающих нейротрофическим, метаболическим и антигипоксическим эффектами.
В ряде зарубежных рандомизированных плацебо-контролируемых исследований показана эффективность Актовегина для пожилых пациентов с признаками легкой и умеренной сосудистой деменции [40]. Обширный опыт российских исследователей подтверждает эффективность препарата для пациентов с хронической ишемией головного мозга, сопровождающейся когнитивными расстройствами, проявляющейся как в позитивном влиянии на память и внимание (по данным нейропсихологического обследования), так и в улучшении психоэмоционального статуса пациентов (уменьшение выраженности депрессивных и астенических симптомов, улучшение сна и общего самочувствия) [41–44]. Доказанный эндотелиопротективный эффект Актовегина и позитивное влияние на микроциркуляцию, вероятно, дают дополнительные терапевтические преимущества пациентам с когнитивными расстройствами, возникшими вследствие хронической церебральной ишемии. Таким образом, включение Актовегина в схему лечения пациентов с ИА наряду с мерами по профилактике сосудистых событий может способствовать нивелированию проявлений недостаточности мозгового кровообращения и улучшению самочувствия таких пациентов.
Итак, ИА оказывает существенный вклад в развитие острых и хронических НМК, требует особого подхода к диагностике и назначению персонализированной терапии. Дальнейший прогресс в изучении данной проблемы во многом будет основываться на развитии новых методов нейро- и ангиовизуализации, накоплении доказательной базы по препаратам вторичной профилактики ИИ, а также поиске и обосновании к назначению других (терапевтических и хирургических) подходов к лечению НМК.