Атипическая гиперплазия молочной железы что это
Статьи
ГИПЕРПЛАЗИЯ МОЛОЧНОЙ ЖЕЛЕЗЫ
Она возникает, когда в женском организме есть гормональные нарушения. У мужчин гиперплазия молочных желез также может быть, но эти случаи очень редкие. Причины иные, чем у женщин.
Причины гиперплазии молочной железы
Болезнь встречается у женщин от 20 до 20 лет, протекает в разных формах. Основной причиной медики считают гормональное нарушение в организме. Также имеет значение генетическая предрасположенность, пережитые стрессы, заболевания эндокринной системы, длительные периоды грудного вскармливания, контакт с вредными химическими веществами, механические травмы молочных желез. Иногда причиной выступает прием гормональных медикаментозных препаратов, которыми лечат другие болезни. Потому при приеме таких препаратов нужно сначала обследоваться на гиперплазию.
Симптомы гиперплазии молочной железы
Определить проявления мастопатии может только врач. Но женщины могут и сами заметить первые признаки. Типичная симптоматика:
Впрочем, заболевание может протекать без явной симптоматики. Потому важны профилактические осмотры врача.
Выделено множество видов гиперплазии молочных желез, которые классифицируют по причинам появления.
Дисгормональная гиперплазия молочных желез. Этот вид заболевания носит характер доброкачественных изменений в структуре тканей груди и лечится гормонами, подобранными врачом, после изучения результатов исследования.
Железистая гиперплазия молочной железы. Это это избыточные образования железистой ткани груди. Они имеют форму дисков, характеризуются подвижностью, потому сложно выявляемы при самоосмотре и пальпации железы. Боли нет. Эта форма известна как аденоз. Заболевание прогрессирует, новообразования становятся более заметны.
Гиперплазия эпителия молочной железы представляет собой разрастание клеток эпителия молочной железы в избыточном количестве. Эту форму заболевания фиксируют в основном у беременных женщин, потому что гормональный фон из существенно изменен. Лечение недлительное, относительно легкое. После рождения ребенка горомны приходят в норму, гиперплазия эпителия проходит. Но врачи не советуют ждать самовыздоровления. Нужно идти к врачу и проходить специальные обследования.
Диффузная гиперплазия молочных желез. Для этой формы характерно появление мелких, похожих на зернышки, опухолей и узелков в груди. Основным проявлением является болезненность груди перед началом менструации. На этой проявление женщины, как правило, внимания не обращают, что очень плохо, потому что болезнь постепенно развивается. Следствием может быть рак молочных желез.
Узловая гиперплазия молочной железы. Через некоторое время новообразования при диффузной гиперплазии молочных желез растут в размере и превращаются в плотные узлы, размером с вишню. Тогда болезнь переходит в стадию узловой гиперплазии молочной железы. Усиливаются боли в области груди, отмечаются молочные, с кровью или прозрачные жидкие выделения из сосков. При менструации симптомы всё так же проявляются.
Существует также кистозная и фиброзная гиперплазия. Разница заключается в структуре новообразования, при фиброзной — образования грубые, тяжелые, с четко определенной структурой, не двигаются и их можно легко нащупать. При фиброзно-кистозной гиперплазии появляется киста в молочной железе.
Протоковая гиперплазия молочных желез. Ткани эпителия разрастаются в протоках молочной железы. Течение болезни и клиника типичные. Пока болезнь находится на ранних стадиях, ее можно вылечить. А на поздних врачи отмечают предраковое состояние. Если не лечить болезнь, она может превратиться в злокачественную опухоль.
Очаговая гиперплазия молочной железы. При этой форме уплотнения не кучкуются, они представляют собой отдельные образования в тканях, которые врачи называют очагами. Опасность очаговой гиперплазии молочной железы состоит в том, что она наиболее склонна к перерождению в злокачественную форму.
Стромальная гиперплазия молочной железы представляет собой мышечно-фиброзную опухоль, которую диагностируют в редких случаях. Характер опухоли доброкачественный. В мышечной ткани груди формируются щели, которые устелены миофибробластами (перерожденными клетками фибробластами, которые обычно находятся в мышечной ткани и способствуют заживлению ран). Эта форма бывает у лиц перед менопаузой или во время нее. Среди молодых женщин она практически не распространена.
Жировая гиперплазия молочных желез – форма, известная шире под названием «липома». Она формируется из жировой ткани груди. Развивается в шаре подкожной соединительной ткани, обычно ее легко найти. Размеры зачастую средние, лечение легкое – медикаментами или хирургическим путем. Если не лечить, может перерасти в липосаркому, которая представляет собой быстро развивающийся рак груди, может поразить обе железы.
Атипичная гиперплазия молочной железы. При этой форме заболевания не только чрезмерно образуются ткани, но и происходят структурные изменения в самих клетках. Это предраковое состояние, иногда лечится медикаментами, но в основном прибегают к хирургическому пути удаления.
Дольковая гиперплазия молочной железы бывает двух видов. При одном из них увеличивается количество мелких протоков аденоз, в самой дольке появляются альвеолярные узелки из двухслойного эпителия, которые характеризуются подвижностью. При втором виде (атипичный) не только фиксируют опухоли, но изменение их клеточной структуры. Этот вид гиперплазии опасен появлением риска рака молочной железы. В группе повышенного риска находятся женщины 40-60 лет.
Диагностика гиперплазии молочной железы
Диагностика гиперплазии молочной железы базируется на нескольких исследований. Важен это самостоятельный осмотр женщиной себя, который проводится минимум 1 раз в 4 недели. Молочные железы нужно проверить на наличие узелков, уплотнений, болевых ощущений при пальпации. Обращайте внимание на состояние груди до, во время и после менструации. Если вы отметили новообразования, обратитесь к маммологу, который назначит анализы. Проводится маммография (рентген молочной железы). Если опухоль выявляется, делается анализ на цитологию – проверяют, доброкачественный или злокачественный характер носит опухоль.
Лечение гиперплазии молочной железы
Лечение гиперплазии молочной железы очень разнообразно и зависит от типа заболевания и стадии развития. Если течение типичное, а стадия ранняя, то можно начать с устранения причины: стрессы, нарушение гормонального баланса, физические травмы.
Препараты для лечения:
Помимо гормональных средств, терапия включает прием йодосодержащих и седативных препаратов.
Йодосодержащие лекарства от гиперплазии молочной железы:
Седативные препараты:
Если гиперплазия молочной железы атипичная, или на поздней стадии, когда новообразований большое количество, применяют хирургическое удаление опухолей.
При доброкачественной опухоли операция называется «секторальной резекцией», так как образование удаляют вместе с частью молочной железы. Если опухоль недоброкачественная, обычно происходит «экстирпация молочной железы», то есть полное удаление молочной железы, иногда даже с лимфатическими узлами и грудными мышцами, для пресечения дальнейшего распространения заболевания.
Прогноз при гиперплазии молочной железы
Прогноз при развитии гиперплазии молочной железы чаще всего позитивный. Исход зависит только от доброкачественности новообразований, стадии заболевания и эффективности назначеного лечения. Если вовремя поставить диагноз и подобрать подходящее лечение, то его успех очень высок.
Чтобы избежать или вовремя диагностировать такое заболевание, как гиперплазия молочной железы, необходимо реагировать на любые изменения в самочувствии, ходить хотя бы раз в год на осмотр к врачу и как можно меньше подвергать организм стрессу.
Атипичная гиперплазия
Эта информация поможет вам понять, что такое атипичная гиперплазия и как она может повлиять на риск развития рака молочной железы. Она также разъясняет, что вы можете сделать, чтобы предотвратить рак молочной железы.
Об атипичной гиперплазии
Молочная железа состоит из протоков и долек. Дольки — это маленькие полости, которые вырабатывают грудное молоко. Протоки — это небольшие трубки, по которым грудное молоко поступает к соскам. Гиперплазия — это состояние, при котором в протоках или дольках молочной железы находится больше клеток, чем обычно.
При обычной гиперплазии лишние клетки выглядят как нормальные клетки молочной железы. При атипичной гиперплазии лишние клетки отличаются от нормальных клеток молочной железы.
Виды атипичной гиперплазии
Существует два основных вида атипичной гиперплазии: атипичная протоковая гиперплазия (atypical ductal hyperplasia (ADH)) и атипичная дольковая гиперплазия (atypical lobular hyperplasia (ALH)).
Атипичная протоковая гиперплазия
При ADH вновь вырастающие клетки выглядят как клетки протоков молочной железы. И хотя ADH не является раком, она может увеличивать риск развития рака молочной железы в будущем.
Если ADH была обнаружена после пункционной биопсии (взятия небольшого образца ткани), возможно, вам потребуется операция, которая позволит убедиться в том, что у вас нет рака молочной железы. Если рака у вас нет, врач даст вам рекомендации о скрининговых исследованиях, которых вам следует проходить, а также расскажет о том, как можно снизить риск развития рака молочной железы в дальнейшем.
Атипичная дольковая гиперплазия
При ALH вновь вырастающие клетки выглядят как клетки долек молочной железы. ALH связана с увеличенным риском развития рака молочной железы.
При обнаружении ALH после пункционной биопсии операция нужна не всегда. Вы и ваш врач решите, стоит ли вам делать операцию.
Скрининговые исследования на наличие рака молочной железы
Из-за увеличенного риска развития рака молочной железы люди с любым видом атипичной гиперплазии должны регулярно проходить исследования и процедуры медицинской визуализации молочных желез. Вы и ваш врач решите, какой тип визуализации молочных желез больше подойдет вам с учетом вашей истории болезни. Рекомендуется проходить врачебный осмотр у специалиста по молочным железам каждые 6–12 месяцев и процедуру визуализации молочных желез каждый год.
Снижение риска развития рака молочной железы
Лекарства
Прием определенных лекарств может помочь в снижении риска развития рака молочной железы. Исследования показывают, что следующие лекарства могут снизить риск развития рака молочной железы больше чем наполовину. Обсудите с медицинским сотрудником прием лекарств, чтобы решить, какое лекарство больше подойдет вам.
Tamoxifen и raloxifene
Вы можете принимать raloxifene только после наступления менопаузы (окончательного прекращения менструальных циклов). Вы можете принимать tamoxifen до и после наступления менопаузы.
Ингибиторы ароматазы
Ингибиторы ароматазы — это лекарства, которые не дают ферменту, называемому ароматазой, превращать другие гормоны в эстроген. Один из таких препаратов, exemestane (Aromasin ® ), как было доказано, снижает риск развития рака молочной железы у людей с атипичной гиперплазией. Вам следует принимать эти лекарства только после наступления менопаузы.
Профилактическая мастэктомия
Для предотвращения рака молочной железы некоторые люди могут предпочесть удаление молочных желез. Это называется двусторонней профилактической мастэктомией. Эта операция иногда применяется, чтобы снизить риск развития рака молочной железы у людей с ADH или ALH.
Изменение образа жизни
Если у вас неинвазивная дольковая карцинома, то для снижения риска развития рака молочной железы вы также можете изменить образ жизни. Вы можете обсудить эти изменения с вашим врачом.
Предопухолевая патология молочной железы
Международные названия
Содержание
Дольковая (лобулярная) неоплазия молочной железы
Наиболее сложным в патологической анатомии является вопрос дифференциальной диагностики гиперпластических процессов, которые возникают на фоне гормональной стимуляции, прежде всего гиперэстрогении, и начальных форм РМЖ.
Дольковая неоплазия наиболее часто развивается у женщин в предменопаузальный период (в возрасте 45–47 лет) и составляет 1–3,8% всех эпителиальных патологических процессов молочной железы. В 0,5–4% материала биопсий, взятых по поводу доброкачественных заболеваний молочной железы, выявляют дольковую неоплазию разной степени дифференцировки. В 85% случаев дольковая неоплазия возникает мультицентрично и в 30–67% — билатерально.
Для лобулярной неоплазии характерна пролиферация мелкого эпителия, расположенного в просвете долек, со слабым межклеточным соединением, с педжетоидной реакцией или без нее. Происходит дольковая неоплазия из эпителия концевой (терминальной) протоково-дольковой единицы молочной железы. Выраженность атипии, степень пролиферации, количество атипических митозов зависят от степени дифференцировки неоплазии. Выделяют два типа клеток дольковой неоплазии: тип А и тип В. Тип А состоит из мономорфных эпителиальных клеток, тип В — из крупных полиморфных клеток с выраженными признаками атипии. Хотя клетки крупные, они гораздо мельче эпителия протоков.
Может быть смешанный тип, представленный сочетанием в разной пропорции клеток типа А и В.
Согласно Классификации РМЖ ВОЗ (2003) рекомендуется пользоваться термином «дольковая неоплазия», подразделяя ее на три степени и термин «дольковый рак in situ ».
Деление на степени дифференцировки дольковой неоплазии происходит в зависимости от выраженности клеточного полиморфизма, наличия некрозов, признаков атипии и количества митозов.
Легкая степень дольковой неоплазии (первая степень неоплазии) характеризуется сохранением альвеолярной архитектоники, пролиферацией в одной или нескольких дольках мелких мономорфных эпителиальных клеток, слабо сцепленных между собой (клетки типа А). Как правило, клетки в очаге пролиферации имеют округлое, нечетко отграниченное ядро и скудную цитоплазму. Некрозы, митозы и кальцинаты редки. Иногда отмечают очаги пролиферации и полиморфизма клеток, появляются скопления крупных клеток, но эти признаки представлены незначительно. В единичных дольках могут быть признаки апокриновой неоплазии (фото 3).
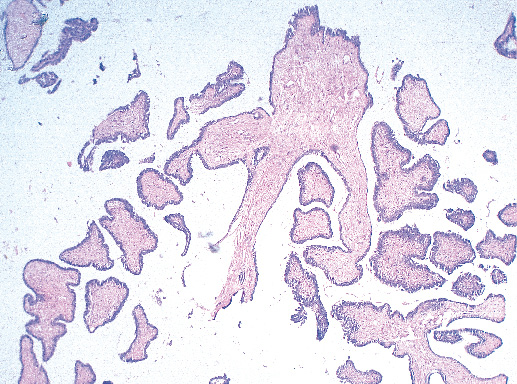
Фото 3. Легкая степень дольковой неоплазии. Общее строение дольки сохранено, однако количество долек значительно увеличено, отмечается выработка секрета, эпителий мелкий мономорфный. Гематоксилин-эозин, х 100
Умеренная дольковая неоплазия (вторая степень неоплазии) характеризуется нарастанием полиморфизма эпителия долек, появлением большего количества крупных клеток с неправильной формой ядра и обильной цитоплазмой, отмечают единичные митозы и отдельные перстневидные клетки. Миоэпителиальные клетки чаще располагаются вдоль базальной мембраны, но могут вытесняться из обычного места расположения и примешиваться к эпителиальному пролиферату. Базальная мембрана сохранна на всем протяжении (фото 4, 5).
Фото 4. Умеренная степень дольковой неоплазии. Отмечается пролиферация и формирование многорядного эпителия, очаги секреции. Гематоксилин-эозин, х 200
Фото 5. Умеренная степень дольковой неоплазии. Эпителий полиморфный, формирует сосочки, миоэпителиальные клетки местами вытесняют эпителиальные. Гематоксилин-эозин, х 400
Фото 6. Тяжелая степень дольковой неоплазии. Дольки расширены, просвет полностью заполнен эпителиальными клетками. Гематоксилин-эозин, х 100
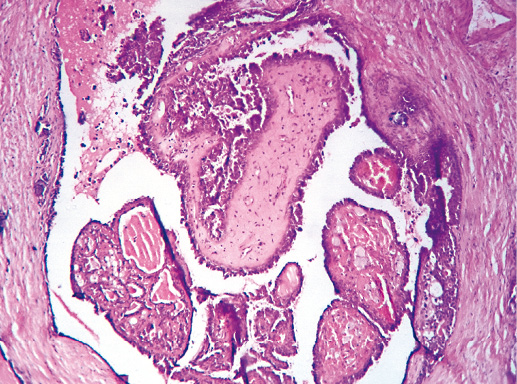
Фото 9. Простая протоковая гиперплазия. Некоторые протоки расширены в виде кист, в отдельных протоках видны признаки апокриновой секреции, однако общее строение протоков сохранено. Гематоксилин-эозин, х 100
Для описания атипической дольковой неоплазии часто используют термин «дольковый рак in situ ». Все эти процессы имеют один морфологический код в Международном классификаторе онкологических заболеваний — 8520/2.
Рак in situ часто ассоциирован с микроинвазивным раком в окружающих участках, поэтому его исследование требует особой ответственности и внимания при установлении диагноза. Необходимо изучить большое количество срезов и края резекции. В сложных случаях для исключения инвазивного рака необходимо исследовать базальную мембрану для выявления ее целостности и доказать отсутствие нарушения миоэпителиального слоя и базальной мембраны.
Важным условием диагностики дольковой неоплазии является отсутствие инвазии опухолевыми клетками базальной мембраны. Для исключения инвазии применяют антитела, выявляющие коллаген IV типа и гладкомышечный актин.
Через довольно длительный промежуток времени у некоторых женщин на фоне рака in situ возникают инвазивные формы рака, но следует отметить, что дольковый рак in situ не обязательно является предраком инфильтративных форм.
Внутрипротоковые пролиферативные поражения
К ним относят простую протоковую гиперплазию, гиперплазию со слабо выраженной пролиферацией эпителия, атипическую протоковую гиперплазию и протоковый рак in situ (трех степеней дифференцировки).
Существуют два классификационных подхода к оценке эпителиальных пролиферативных поражений протоков. Касательно молочной железы одновременно используют две классификационные схемы.
Простая протоковая гиперплазия
Простая протоковая гиперплазия
Слабо выраженная протоковая атипия
Протоковая интраэпителиальная неоплазия Grade1А
Атипическая протоковая гиперплазия
Протоковая интраэпителиальная неоплазия Grade1В
Протоковый рак in situ Grade1
Протоковая интраэпителиальная неоплазия Grade1С
Протоковый рак in situ Grade2
Протоковая интраэпителиальная неоплазия Grade2
Протоковый рак in situ Grade3
Протоковая интраэпителиальная неоплазия Grade3
Левый столбик отражает взгляды большинства экспертов ВОЗ, терминологию, представленную справа, используют преимущественно в Северной Америке.
Нам кажется, что классификация ВОЗ более отражает сущность опухолевой трансформации, кроме того эта схема более воспроизводима и более наглядна для восприятия в реальных практических условиях.
Популяционный маммологический скрининг требует выделения патологических состояний, имеющих чрезвычайно высокий риск развития инвазивного рака молочной железы. Результаты дальнейших клинических исследований показали, что различные внутрипротоковые пролиферации с различной частотой переходят в рак in situ и инвазивный рак. Так, риск развития инвазивного РМЖ из простой протоковой гиперплазия составляет 1,5%, из атипической протоковой гиперплазии 4–5% и рака in situ 8–10% [1].
Термин «интраэпителиальная неоплазия» широко используют для описания патологии не только молочной железы, но и предстательной железы, шейки матки.
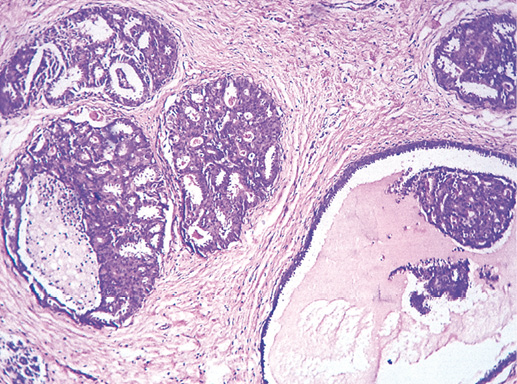
Простая (обычная) протоковая гиперплазия часто возникает на фоне мастопатии и выглядит как пролиферация эпителия с признаками некоторого полиморфизма внутри протоков. Протоки располагаются неравномерно, их размеры разные. Характерно изменение нормальной структуры протоков, формирование расширенных, неправильной формы протоков вокруг долек нормального строения. Протоки ветвятся в виде ручейков от центра участка гиперплазии к периферии. Клеточные пролифераты могут формировать солидные участки, криброзные структуры, мостики.
Фото 10. Простая протоковая гиперплазия. Участок апокриновой метаплазии. Гематоксилин-эозин, х 100
Фото 11. Протоковая неоплазия со слабо выраженной атипией. Гематоксилин-эозин, х 100
Критерии простой протоковой гиперплазии
Цитологические. Вариабельность форм ядер с гиперхромными округлыми и овальными ядрышками, ассиметричными нуклеолами.
Интерцеллюлярные расстояния отличаются по размеру и форме, часто отмечают щелеподобные структуры.
Риск развития инвазивного рака из простой протоковой гиперплазии составляет 2,6% за период наблюдения около 14 лет. Следует отметить, что такой процент инвазивного рака на фоне атипической протоковой гиперплазии формируется за 8,3 года [61]. В другом исследовании указывается, что в 4% случаев простая протоковая гиперплазия транформировалась в инвазивный РМЖ за 15 лет наблюдения [62]. Однако риск развития рака на фоне этой гиперплазии значительно ниже, чем при других вариантах гиперплазий.
Обычная протоковая гиперплазия является одним из морфологических проявлений гормональных изменений в организме женщины.
Морфофункциональные изменения, возникающие в различные периоды менструального цикла и беременности, могут симулировать обычную протоковую гиперплазию, поэтому патологоанатом должен иметь информацию о состоянии женщины, ее возрасте, наличии эндокринных и гинекологических заболеваний. Обязательно следует выдерживать сроки взятия биопсии или проведения операции в соответствии с менструальным циклом.
Протоковая неоплазия со слабо выраженной атипией
В данном варианте протоковой неоплазии по сравнению с предыдущим более выражена пролиферация эпителия, клетки формируют в протоке от 1 до 3–5 рядов, более существенно проявление атипии клеток. Папиллярные, криброзные, солидные пролифераты отсутствуют. Часто отмечают секрецию эпителия (цитоплазма клеток становится обильной светлой пенистой, ядро расположено ассиметрично, ближе к базальному краю) и секрет в просвете протоков (фото 12–14). Возможны микрокальцинаты. Морфологическая картина при этой патологии соответствует протоковой интраэпителиальной неоплазии Grade 1А.
Фото 12. Протоковая неоплазия со слабо выраженной атипией. Гематоксилин-эозин, х 200
Фото 13. Протоковая неоплазия со слабо выраженной атипией. Эпителий протоков формируют микропапиллярные структуры и сосочки. Гематоксилин-эозин, х 200
Фото 14. Атипическая протоковая гиперплазия. Эпителий протоков полиморфный с гиперхромными ядрами. Гематоксилин-эозин, х 200
Риск развития инвазивного рака на фоне простой протоковой атипии выше, чем на фоне простой протоковой гиперплазии.
Атипическая протоковая гиперплазия
Это заболевание характеризуется более выраженной пролиферацией эпителия, усилением признаков клеточного полиморфизма и появлением атипии разной степени выраженности. Заболевание характеризуется умеренным риском развития инвазивного рака молочной железы.
В протоках отмечают равномерное распределение мономорфных клеток с округлым ядром. Эпителиальные клетки формируют папиллярные структуры, солидные группы, пучки, аркады, криброзные структуры внутри протоков. Морфологическая картина соответствует протоковой интраэпителиальной неоплазии Grade 1В, местами протоки похожи на рак in situ G- 1. Для атипической протоковой гиперплазии обязательны участки простой протоковой гиперплазии. Для исключения рака in situ общим требованием является взятие на исследование ткани через каждый 1 мм и исследование серийных срезов гистологического блока.
Микрокальцинаты могут отсутствовать, быть представленными фокально или на большом протяжении. Это не является ведущим фактором для установления диагноза (фото 15–19).
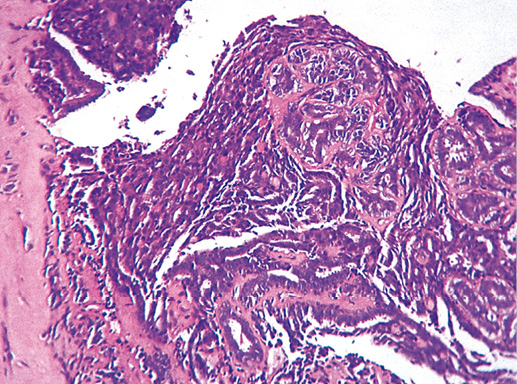
Фото 15. Атипическая протоковая гиперплазия. Некроз и кальцинаты в протоках. Гематоксилин-эозин, х 200
Фото 16. Атипическая протоковая гиперплазия. Эпителий протоков полиморфный с гиперхромными ядрами, формирует криброзные структуры, слева отмечается очаг некроза, во многих протоках явления секреции. Гематоксилин-эозин, х 200
Фото 17. Атипическая протоковая гиперплазия. Атипичный эпителий в протоках формирует солидные пласты, однако нет инвазии стромы. Гематоксилин-эозин, х 200
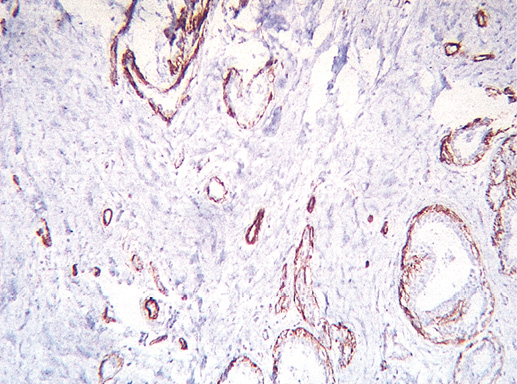
Фото 19. Экспрессия гладкомышечного актина (клон HHF35, производство DAKO). Иммуногистохимическое окрашивание, система визуализации EnVision, хромоген DAB. Миоэпителиальные клетки в виде непрерывной линии вдоль базальной мембраны. х 200
Атипическая протоковая гиперплазия имеет довольно высокий риск развития инвазивного РМЖ. По данным различных авторов инвазивный рак развивается в 3,7–22% случаев атипической протоковой гиперплазии [66, 67].
Важнейшим отличительным признаком любой формы протоковой интраэпителиальной неоплазии является наличие непрерывной базальной мембраны и слоя миоэпителиальных клеток. В зависимости от степени протоковой интраэпителиальной неоплазии количество эпителиальных клеток отличается.
Наиболее важная и сложная задача патологоанатома — не пропустить инвазию опухолевыми клетками базальной мембраны. Эта задача может быть выполнена только в результате кропотливого исследования большого количества срезов, отбора наиболее подозрительных на малигнизацию участков и проведения дополнительных методов окраски базальной мембраны и миоэпителиальных клеток. Неоценимую помощь в этом оказывает иммуногистохимический метод исследования. Для маркировки миоэпителиальных клеток мы часто применяем антитела к гладкомышечному актину, которые дают четкое окрашивание, и реакция легко воспроизводима.
Внутрипротоковая папиллома
Эти образования возможны в любом месте в пределах системы протоков от соска до терминальной дольково-протоковой единицы. Бывают доброкачественные варианты (внутрипротоковая папиллома), атипические (атипическая папиллома) и злокачественные (внутрипротоковый папиллярный рак).
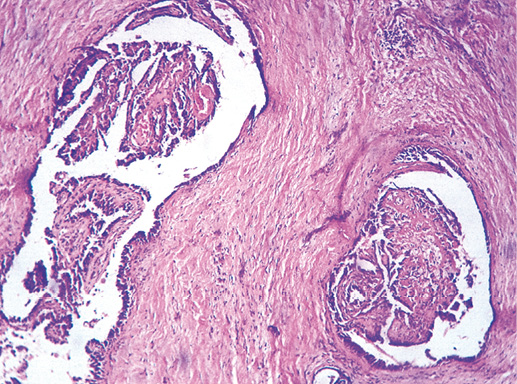
Среди внутрипротоковых папиллом в зависимости от локализации выделяют центральные и периферические варианты. Центральная внутрипротоковая папиллома — это одиночное образование, располагающееся, как правило, в субареолярной зоне, часто в кистозно-расширенном протоке. Периферические внутрипротоковые папилломы чаще множественные. Большинство исследователей считают, что одиночные внутрипротоковые папилломы не имеют тенденции к малигнизации. Множественные папилломы, особенно в периферических отделах дольково-протоковой системы, склонны к озлокачествлению. Большие затруднения возникают при диагностике центральных внутрипротоковых папиллом, так как они могут клинически сопровождаться кровянистыми выделениями из соска [5].
Диагностика папиллом включает обязательно маммографию, ультразвуковое исследование (УЗИ), а также цитологическое исследование выделений из соска.
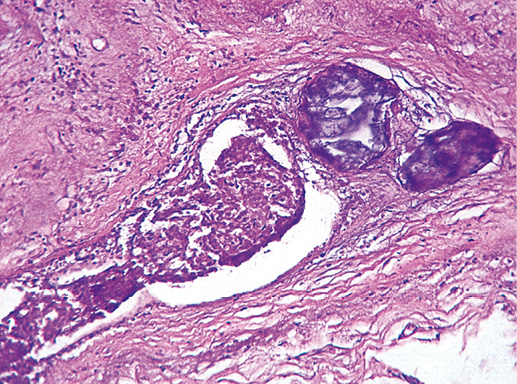
Внутрипротоковая папиллома — округлое образование с четкой границей размером 3–4 см, но возможны процессы, занимающие несколько сантиметров в диаметре. Внутрипротоковая папиллома представлена сосочковыми разрастаниями, состоящими из фиброваскулярной ножки, покрытой эпителием и миоэпителием (фото 20). Часто отмечают апокринизацию эпителия [5].
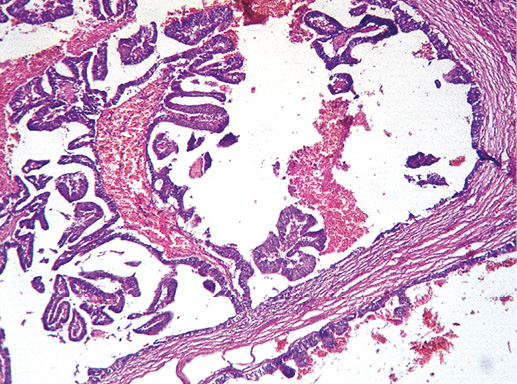
Фото 20. Внутрипротоковая папиллома. Гематоксилин-эозин, х 200
Фото 21. Внутрипротоковая папиллома. Видны отдельные сосочки с фиброзной стромой и однорядной эпителиальной выстилкой. Гематоксилин-эозин, х 200
Фото 22. Периферическая внутрипротоковая папиллома. Гематоксилин-эозин, х 200
Фото 23. Атипическая внутрипротоковая папиллома. Сосочки имеют грубоволокнистую соединительнотканную основу, миоэпителиальный компонент и один или несколько слоев эпителиальных клеток с гиперхромными ядрами. Гематоксилин-эозин, х 200
Термин «папилломатоз» молочной железы эксперты ВОЗ рекомендуют избегать и использовать термин «множественные внутрипротоковые папилломы».
Все внутрипротоковые папилломы имеют общий морфологический код в Международном классификаторе онкологических заболеваний — 8503/0.
Центральная внутрипротоковая папиллома
Гистологическое строение центральной и периферической внутрипротоковой папилломы одинаковое. Однако, учитывая большие размеры центральной папилломы, в ней можно отметить участки двух видов: протоковый и папиллярный. Папиллярные образования представлены фиброваскулярной ножкой, покрытой двумя слоями эпителия. Протоковый компонент имеет строение описанных выше протоковых гиперплазий. Опухоли, в которых преобладает протоковый компонент и склероз стромы, обычно называют «склерозирующая папиллома».
В центральных внутрипротоковых папилломах могут быть представлены участки пролиферации миоэпителия, апокринизация эпителия, плоскоклеточная, хрящевая и костная метаплазия, внутрипротоковая пролиферация эпителия, воспалительная инфильтрация. Отсутствие клеточной атипии, инвазии стромы позволит диагностировать центральную внутрипротоковую папиллому. Особенно кропотливой работы требуют папилломы с участками, имитирующими микроинвазию. Большую помощь в таких случаях оказывает иммуногистохимическое исследование компонентов базальной мембраны и миоэпителия. Чаще для этих целей применяют антитела, выявляющие коллаген IV типа и гладкомышечный актин.
Периферическая внутрипротоковая папиллома
В отличие от центральной внутрипротоковой папилломы, эта опухоль развивается у женщин более молодого возраста. Клиническое течение чаще протекает скрыто. Большие размеры папиллом могут пальпироваться. Маммография выявляет чаще множественные узловые образования с четкими контурами, возможны микрокальцинаты.
Характерный мультицентричный рост периферической внутрипротоковой папилломы может быть на фоне внутрипротоковой гиперплазии, карциномы in situ или инвазивного рака.
Термин «микропапиллома» применяют к малым формам периферической внутрипротоковой папилломы. Часто микропапилломы выявляют в больших фокусах аденоза молочной железы.
Атипическая внутрипротоковая папиллома
Эта форма внутрипротоковой папилломы выделена из-за ее важного прогностического значения, поскольку именно на фоне атипической внутрипротоковой папилломы чаще возникают инвазивные карциномы.
Внутрипротоковый папиллярный рак лишен (почти на всем протяжении) миоэпителиального клеточного слоя и характеризуется пролиферацией атипичного эпителия (фото 24). Часто бывает мультицентричный рост.
Фото 24. Внутрипротоковый папиллярный рак. Часть сосочков не имеет соединительной ткани в своей основе и состоит из атипичных эпителиальных клеток. Гематоксилин-эозин, х 400
Эта опухоль имеет свой морфологический код в Международном классификаторе онкологических заболеваний — 8503/2.