Атопобиум в мазке у женщин что это такое
Что такое бактериальный вагиноз (дисбактериоз влагалища)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чурсиной Ю.А., гинеколога со стажем в 7 лет.
Определение болезни. Причины заболевания
Бактериальный вагиноз — это инфекционное невоспалительное заболевание, при котором во влагалище происходит обильный рост определённых микроорганизмов и резкое снижение молочнокислых бактерий, обладающих защитными свойствами.
Причины бактериального вагиноза весьма разнообразны. К ним можно отнести как банальные нарушения интимной гигиены, так и более сложные ситуации.
К факторам, влияющим на микрофлору и способствующим возникновению болезни можно отнести:
Возможен ли бактериальный вагиноз у мужчин
Бактериальный вагиноз у мужчин невозможен. Однако мужчина может быть носителем инфекции, которая станет причиной бактериального вагиноза у женщины.
Бактериальный вагиноз у ребёнка
Биоценоз микрофлоры ребёнка формируется при прохождении через родовые пути матери. Если мама — носитель возбудителей бактериального вагиноза, то такая же флора будет и у ребёнка. В таком случае у девочки может развиться бактериальный вагиноз.
Влияние вагиноза на процесс зачатия и на беременность
Бактериальный вагиноз связан со следующими заболеваниями: бесплодие, невынашивание беременности, замершие беременности, преждевременные роды, хориоамнионит (инфицирование оболочек плода и жидкости, окружающих ребёнка в утробе матери) и истмико-цервикальная недостаточность (преждевременное открытие шейки матки при беременности). В основе этих заболеваний лежит хронический эндометрит, возникающий под влиянием возбудителей вагиноза.
Симптомы бактериального вагиноза
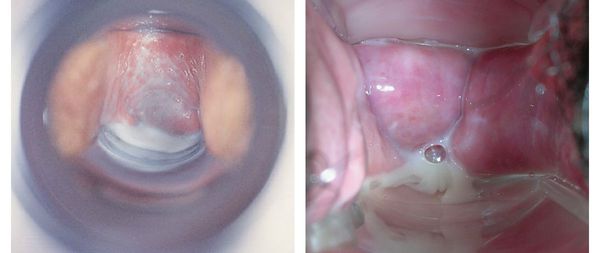
Основной признак бактериального вагиноза — это обильные жидкие однородные выделения из половых путей с неприятным запахом. Они могут быть серого или белого цвета.
Чувство жжения и зуда также характерны для вагинита — воспалительного процесса во влагалище. От бактериального вагиноза его отличает чувство сухости влагалища, а также покраснение и отёк его оболочки.
Патогенез бактериального вагиноза
У бактериального вагиноза нет одного конкретного возбудителя — он может быть вызван различными микроорганизмами. К наиболее частым причинам вагиноза относят не только упомянутые G.vaginalis, но и фузобактерии, пептострептококки, вейлонеллу, вагинальный атопобиум, а также бактерии Peptoniphilus, Prevotella, P. bivia и M. Mulieris. Чаще всего развитие болезни провоцирует сочетание 2-3 микроорганизмов и более.
Как передаётся бактериальный вагиноз
Классификация и стадии развития бактериального вагиноза
На данный момент какая-либо классификация и разделение на стадии заболевания отсутствуют. Кода в МКБ-10 (Международной классификации болезней), который бы соответствовал диагнозу «Бактериальный вагиноз», тоже нет. Для кодирования данного состояния используются другие коды. Чаще всего его относят к «N86. Другие воспалительные заболевания влагалища», что является неправильным и не всегда корректным.
Ранее использовалась классификация, предложенная Е.Ф. Кира в 1995 году. Согласно ей, выделяли четыре типа вагинального микробиоценоза — совокупности микроорганизмов, обитающих во влагалище:
Сегодня такая классификация не используется из-за значительного расширения познаний о микробиоценозе влагалища и появлении современных методов лабораторной диагностики.
Классификация бактериального вагиноза на основании микроскопического исследования:
Осложнения бактериального вагиноза
Чем опасен бактериальный вагиноз
Диагностика бактериального вагиноза
Диагностика бактериального вагиноза обычно не представляет существенных трудностей. Тем не менее при постановке диагноза часто можно встретить ошибки: как гипердиагностику (когда пациентке приписывается болезнь, которой у неё на самом деле нет), так и гиподиагностику.
Чаще всего правильно определить заболевание удаётся уже при первом обращении женщины к врачу. В таких случаях диагноз ставится на основании характерных жалоб, данных осмотра и Рh-метрии влагалищных выделений. Иногда может понадобится достаточно обширное клинико-лабораторное обследование.
Какие показатели важны для диагностики бактериального вагиноза
В диагностике бактериального вагиноза используются критерии R. Amsel. К ним относятся:
Диагноз «Бактериальный вагиноз» устанавливается при наличии минимум трёх признаков.
Также существует полуколичественная оценка мазков влагалищной жидкости, окрашенных по Граму, по шкале от 0 до 10. Сейчас этот метод практически не используется.
Для лабораторной диагностики бактериального вагиноза применяется метод PCR Real Time в рамках комплексного анализа микрофлоры влагалища. Существует ряд тест-систем, самыми распространёнными из которых являются Фемофлор 16+КВМ и Фемофлор скрин. Данные тест-системы позволяют получить достаточно полное представление об особенностях микробиоценоза влагалища женщины и назначить обоснованное лечение.
К клиническим методам диагностики относят различные экспресс-тесты: Fem-exam, BVBlue, Pip-activity TestCard. Однако все они диагностики широко не применяются в клинической практике. В основном это связано с их недостаточной чувствительностью.
Дифференциальная диагностика с трихомониазом, кандидозом и уреаплазмозом
Лечение бактериального вагиноза
К какому врачу обратиться
Лечением бактериального вагиноза занимается гинеколог.
Когда стоит обратиться к врачу
К врачу следует обратиться при появлении симптомов бактериального вагиноза: обильных выделениях из половых путей с неприятным запахом, зуде или жжении во влагалище и в области прямой кишки, нарушении мочеиспускания и болезненных ощущениях во время или после полового акта.
Как лечить вагиноз дома. Народные средства от бактериального вагиноза
Ни в коем случае нельзя заниматься самолечением — его должен назначать врач, иначе это может негативно сказаться на здоровье женщины.
Чем лечить бактериальный вагиноз
Для устранения бактериального вагиноза используют антисептические средства и различные комбинированные препараты. В настоящее время доказана эффективность двухэтапной схемы лечения бактериального вагиноза: первый этап заключается в применении антисептических средств, а второй — в восстановлении микрофлоры влагалища.
Существует достаточно много как зарубежных, так и российских рекомендаций и схем лечения данного заболевания. В соответствии с Евразийскими клиническими рекомендациями по рациональному применению антимикробных средств в амбулаторной практике, при устранении бактериального вагиноза следует использовать следующие препараты [7] :
Средства терапии первой линии:
Средства терапии второй линии:
Продолжительность и кратность приёма этих средств определяется врачом индивидуально. Кроме того, существует значительное количество комбинированных препаратов.
Эубиотики (пробиотики)
Для восстановления вагинальной микрофлоры могут быть использованы вагинальные капсулы с живыми лактобактериями и гель с молочной кислотой.
Особенности лечения у беременных
В первом триместре беременности не применяют препараты системного действия. Лечение проводят только местно, свечами, например «Клиндацином». Со второго-третьего триместра, помимо местного лечения, можно применять метронидазол и клиндамицин в таблетках.
Питание при бактериальном вагинозе
Соблюдение диеты на течение бактериального вагиноза не влияет. При лечении следует исключить алкоголь, так как применяемые препараты могут замедлить расщепление этилового спирта, в результате чего общее самочувствие ухудшится.
Прогноз. Профилактика
Прогноз при своевременно начатом лечении в большинстве случаев благоприятный. Иногда возможны рецидивы заболевания. При их возникновении необходим комплексный подход к пациентке, полное клинико-лабораторное обследование и исключение сопутствующих заболеваний, которые могут увеличивать риск повторного появления бактериального вагиноза. Также нужно проконсультироваться по вопросам питания и образа жизни.
В качестве профилактики возникновения бактериального вагиноза прежде всего нужно исключить такие факторы риска, как:
Существенный вклад в развитие и рецидивы заболевания вносят частые смены половых партнёров, тяжёлые сопутствующие заболевания, злоупотребление алкоголем, курение. Всего этого следует избегать.
Немаловажную роль в профилактике играет здоровый образ жизни, адекватная физическая активность и приверженность к правильному питанию — вегетарианская диета и повышенное потребление «быстрых» углеводов увеличивают риск рецидива.
Для предупреждения бактериального вагиноза нужно следовать рекомендациям по интимной гигиене:
Можно ли заниматься сексом при бактериальном вагинозе
Заниматься сексом при бактериальном вагинозе можно, так как он не относится к заболеваниям, передающимся половым путём. Однако бактериальный вагиноз ассоциирован с уреаплазмозом и микоплазмозом, поэтому клинические проявления могут возникнуть и у сексуального партнёра заражённой женщины. Кроме того, бактериальный вагиноз зачастую сопровождается характерным «рыбным» запахом и обильными выделениями, что может стать психологической преградой для полового акта.
Вагинальный атопобиум
Atopobium vaginae
Что такое вагинальный атопобиум
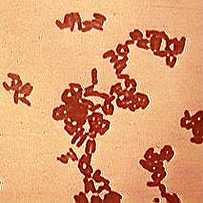
Атопобиум (Atopobium vaginae) принадлежит к семейству Coriobacteriaceae и представляет собой грамположительную анаэробную палочку,производящую в процессе своей деятельности различные органические кислоты (молочную,уксусную,муравьиную).Впервые был описан в 1999 Rodriguez и др.,обнаруживших его в вагинальном тампоне,взятом от здоровой женщины используя анализ 16S rRNA.
Когда встречается вагинальный атопобиум
Почему важно определение атопобиума
Определение Atopobium vaginae важно по нескольким причинам:
Маркер бактериального вагиноза
Вагинальный атопобиум считается высокоспецифичным маркером (специфическим признаком) бактериального вагиноза и его обнаружение свидетельствует о наличии у женщины этого заболевания,что особенно важно для диагностики бессимптомной формы бактериального вагиноза.Если это предположение будет окончательно доказано,то для диагностики бактериального вагиноза будет достаточно определить наличие Atopobium vaginae не прибегая к таким методам диагностики,как критерии Амселя,баллы Нугента,
определение лактобациллярной степени,что удешевит и ускорит диагностику.
Воспалительные заболевания малого таза
Практически доказана роль вагинального атопобиума в развитии рецидивирующих форм бактериального вагиноза и воспалительных заболеваний малого таза.
Целенаправленное лечение позволит предотвратить рецидивы бактериального вагиноза и развитие осложнений
Возможная патогенность для мужчин
Изучается патогенность вагинального атопобиума у мужчин и рассматривается возможность временного или стойкого его носительства мужчинами,что важно в понимании
инфицирования вагинальным атопобиумом их половых партнеров.Возможно патогенная роль вагинального атопобиума в развитии анаэробных баланопоститов у мужчин.
Как диагностируется вагинальный атопобиум
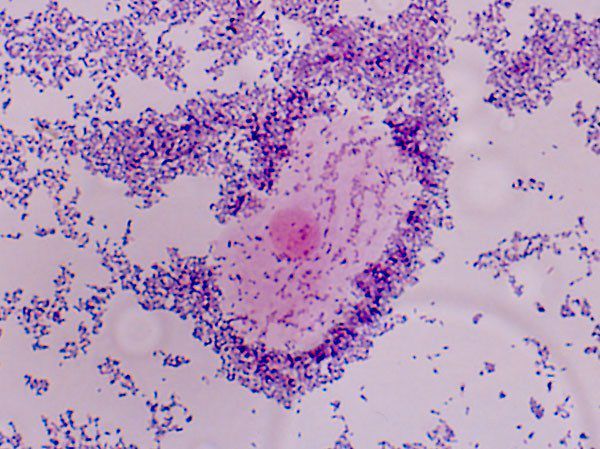
Atopobium vaginae не имеет специфических микроскопических признаков как G.vaginalis и Mobiluncus spp. и выглядит под микроскопом как обычная коринобактерия,которые довольно часто встречаются у здоровых женщин.Также возникают трудности с его определением с помощью культурального исследования.Поэтому основным методом диагностики вагинального атопобиума является полимеразная цепная реакция.
С мая 2007 года Ростовским научно-исследовательским институтом Роспотребнадзора (web) проводится диагностика Atopobium vaginae методом ПЦР в рамках научно-исследовательской программы.
Как лечатся состояния,связанные с атопобиумом
Лечение состояний и заболеваний,связанных с вагинальным атопобиумом заключается в местном или в системном применении препаратов лекарственных групп,в зависимости от формы заболевания и некоторых других состояний и факторов.
Мои публикации
Частота выявления Atopobium vaginae и Gardnerella vaginalis методом полимеразной цепной реакции у сексуально-активных женщин
Агапов С.А., Водопьянов А.С., Олейников И.П., Водопьянов С.О.
РостНИПЧИ Роспотребнадзора, г. Ростов-на-Дону
Вагинальный атопобиум (Atopobium vaginae) в настоящее время считается одним из возбудителем бактериального вагиноза (7).Было отмечено более редкое обнаружение A.vaginae у женщин с нормальной микрофлорой,чем у женщин с бактериальным вагинозом (3,6) и у девственниц (1).Для детекции A.vaginae предложены ПЦР (2,4) и ПЦР real time (5).Однкао число публикаций и количество проведенных исследований пока невелико,чтобы сделать однозначные выводы о специфичности A.vaginae для диагностики бактериального вагиноза.Нами было проведено исследование целью которого было определить частоту выявления G.vaginalis и A.vaginae у сексуально-активных женщин с нормальной микрофлорой и у женщин с бактериальным вагинозом и возможности использования метода ПЦР как скрининговой реакции для диагностики бактериального вагиноза
ЦЕЛЬ ИССЛЕДОВАНИЯ: Определить частоту выявления у сексуально-активных женщин G.vaginalis и A.vaginae у женщин с нормальной микрофлорой и у женщин с бактериальным вагинозом.
МЕТОДЫ: Методом ПЦР исследовались вагинальные образцы,взятые от 136 женщин в возрасте от 17 до 45 лет,имеющих 2 и более половых партнеров в год.A.vaginae выявлен в 43 случаях (31.6 %),G.vaginalis в 89 (65,4 %) от общего числа исследуемых образцов.Бактериальный вагиноз был выявлен у 48 (35.2%) женщин.Наличие бактериального вагиноза оценивали по наличию 3 и более критериев Амселя.Частота вывления A.vaginae и G.vaginalis у женщин с бактериальным вагинозом составила соответственно 36 (75 %) и 48 (100%),а у женщин без бактериального вагиноза (n=88) A.vaginae выявлен в 7 (7,9%) случаев,а G.vaginalis в 41 (46,5 %) случаев.
ЗАКЛЮЧЕНИЕ: Таким образом, Atopobium vaginae значительно чаще встречается у женщин с бактериальным вагинозом,чем у женщин с нормальной микрофлорой,что позволяет использовать его обнаружение с помощью ПЦР для скрининговой диагностики бактериального вагиноза.
Применение полимеразной цепной реакции для выявления колонизации A.vaginae уретры мужчин,половых партнеров женщин с бактериальным вагинозом.
Агапов С.А., Водопьянов А.С., Водопьянов С.О., Олейников И.П.
РостНИПЧИ Роспотребнадзора, г. Ростов-на-Дону
Где можно получить еще информацию
Подбор статей и резюме статей по теме из PubMed (National Library of Medicine)
посещений 138533 обновлено 11.07.10