Атрофические рубцы что это
Что такое рубцы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Силкиной Кристины Александровны, пластического хирурга со стажем в 9 лет.
Определение болезни. Причины заболевания
Практически у каждого человека на Земле есть рубцы: после операций, падений, оспы, ветрянки, у женщин иногда появляются растяжки (стрии), которые являются ничем иным, как атрофическими рубцами.
На заживление раны и, соответственно, на качество рубца влияют местные и общие факторы. Местные факторы:
Общие факторы, которые плохо поддаются контролю:
Симптомы рубцов
Симптомы рубцов отличаются в зависимости от типа рубца.
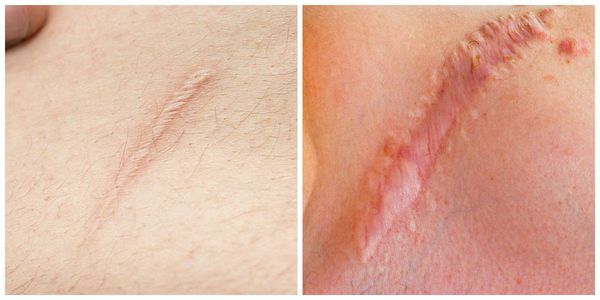
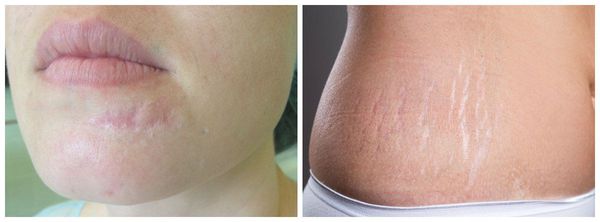
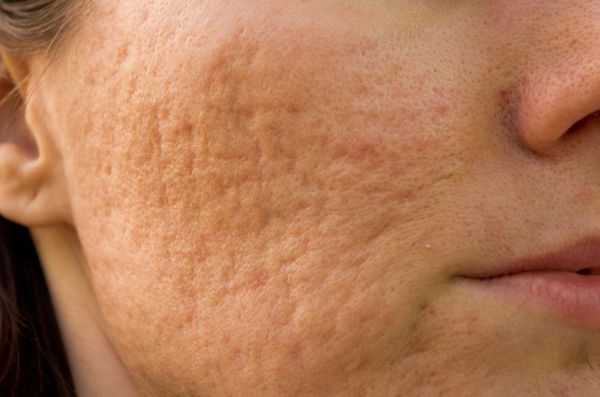
К атрофическим рубцам относятся растяжки, или стрии, постакне, а также последствия ветрянки и оспы. Такие рубцы расположены ниже уровня кожи, они как бы провалены. Формируются из-за замедления формирования новых коллагеновых и эластиновых волокон.
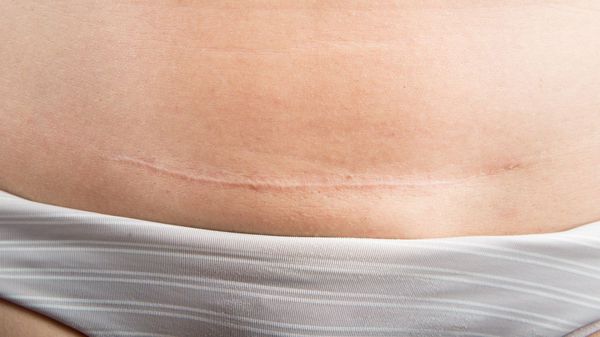
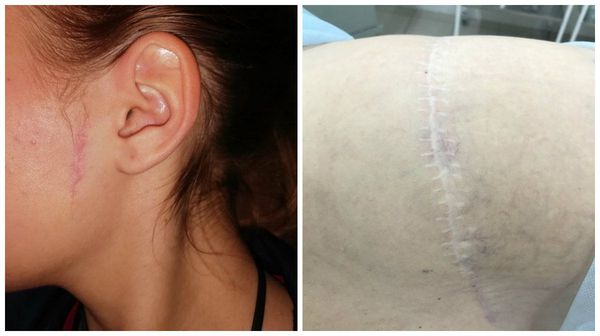
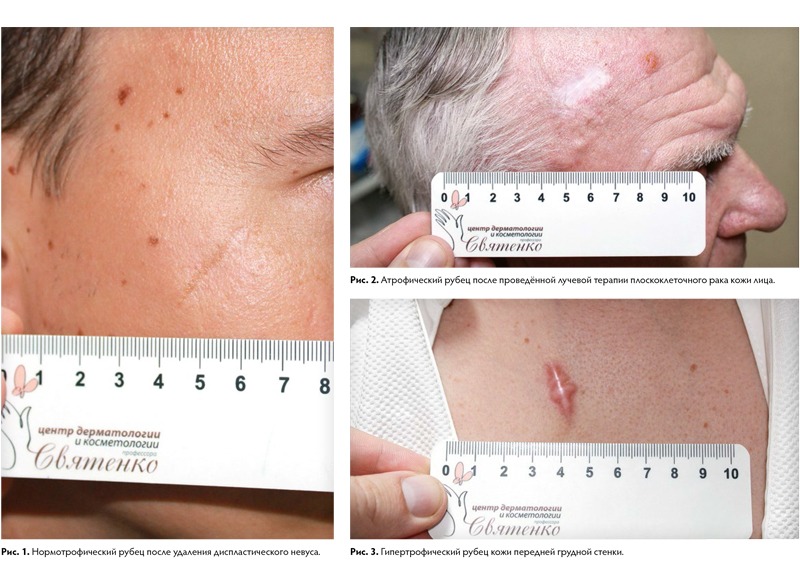
Нормотрофические рубцы. Это практически все рубцы после оперативных вмешательств, если они расположены по линиям натяжения кожи. Такие рубцы находятся на одном уровне с кожей, могут быть более или менее заметны. Иногда имеют шовные знаки или пигментацию, иногда это совсем тонкие царапины. Такие рубцы не доставляют боли и беспокойства.
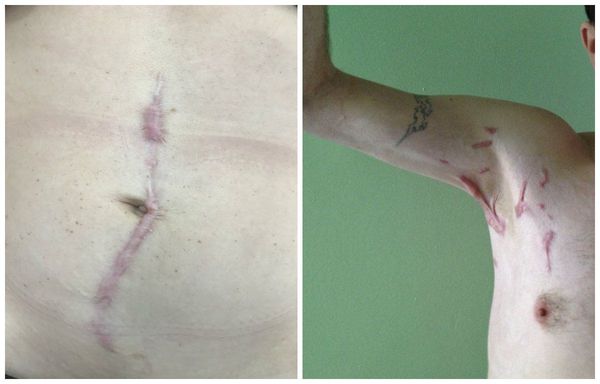
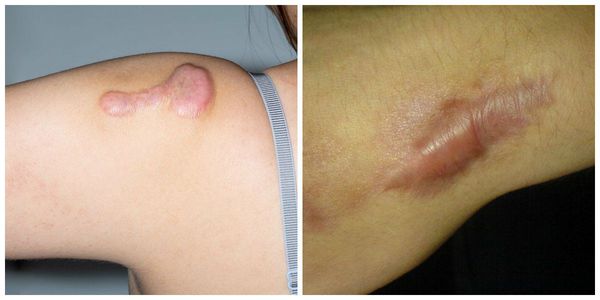
Гипертрофические рубцы в основном формируются при пересечении линий натяжения кожи, они красноватые, бугристые, возвышаются над поверхностью кожи, доставляют дискомфорт и эстетически беспокоят пациента. Иногда у пациента с детства есть склонность к гипертрофическому рубцеванию, иногда это следствие гормональных изменений. Например, у детей с 12 до 16 лет перестраивается работа организма и травма кожи может привести к образованию гипертрофического или келоидного рубца. Классический пример такого рубца:
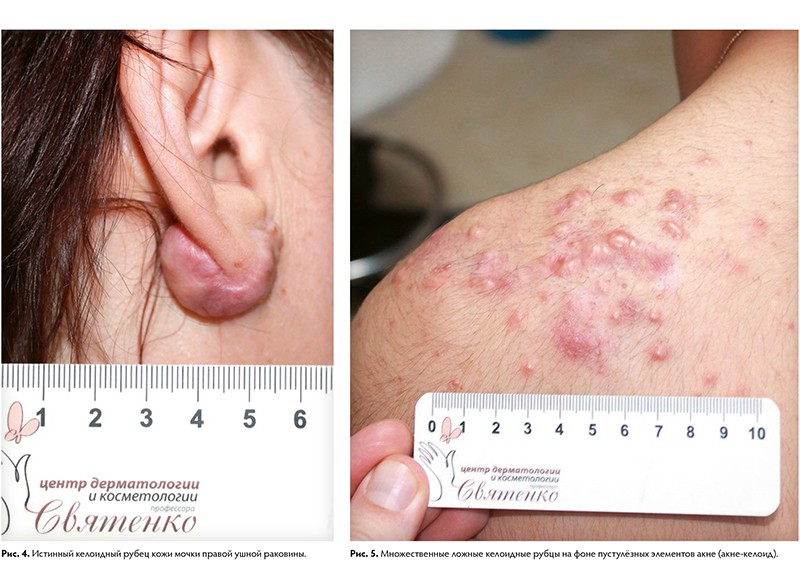
Излюбленным местом локализации являются мочки ушей и декольте. Здесь мельчайший прокол может вызвать такое бурное разрастание рубца, которое вовлечёт всю мочку. Такие рубцы ярко-розовые, иногда красноватые, зудят (особенно ночью), вызывают крайне неприятные ощущения, значительно возвышаются над поверхностью кожи.
Образование келоидных рубцов может быть генетически детерминировано, в этом случае пациент знает, что с детства у него развиваются келоиды. Причиной может быть огромное количество самых разнообразных мелких генетических дефектов, влияющих на любой из процессов течения раневого процесса: от количества и качества цитокинов до фактора некроза опухолей и количественного соотношения коллагена в коже. Кроме того, келоидные рубцы могут возникнуть при гормональной перестройке, например у подростков, беременных, иногда у женщин в климактерическом периоде, иногда у мужчин при активных занятиях спортом. Но бывает, что установить точную причину сложно: иногда даже обычные прыщи после воспаления перерастают в зудящие рубцы.
Патогенез рубцов
Российские авторы выделяют три основных типа заживления ран:
Заживление раны не зависит от её длины, а зависит от того, какой характер у травмы, была ли рана ушита и в какой срок была проведена хирургическая обработка. Например, в эстетической хирургии есть операция – бодилифтинг, которая совмещает обширную по травме абдоминопластику и иссечение тканей боков и спины. Рана получается циркулярной по всему телу, но адекватно ушитая она заживает первичным натяжением с образованием нормотрофического рубца.
Ведутся исследования такого интересного факта, что у плода при фетальной (внутриутробной) хирургии не образуются рубцы. Связано ли это с особым строением клеток у плода или большим количеством стволовых клеток, пока сказать нельзя, но исследования в этом направлении крайне интересны.
При прочих равных условиях качество рубцов определяется генетически и/или гормональными изменениями. Кроме того, крайне важно, как человек получил травму: резаные раны заживают более гладко, размозжённые или рубленные заживают с худшим результатом. Также имеет значение, есть ли дефект тканей, например, многие операционные раны тоже становятся некрасивыми рубцами, если был иссечён участок кожи и рана находится под натяжением.
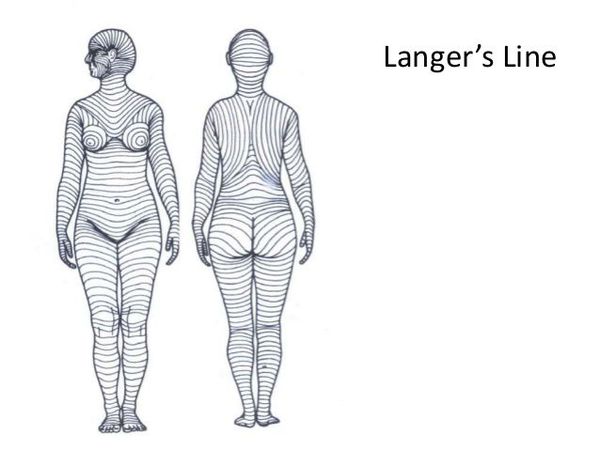
Линии натяжения — линии Лангера — это направление расположения в коже коллагеновых волокон, оно совпадает с формированием мимических морщинок и складок кожи. Волокна достаточно длинные, в коже они расположены пучками. Если кожа повреждается вдоль пучков, то рана получается узкой, линейной и заживает достаточно хорошо. Но если коллагеновые пучки пересекаются, кожа сокращается, рана зияет и заживление идёт хуже, а значит и качество рубца будет хуже.
Классификация и стадии развития рубцов
Как уже было отмечено, все рубцы делятся на нормотрофические, атрофические, гипертрофические и келоидные. Чтобы понять, как улучшить качество конкретного рубца (т. е. сделать его менее заметным, так как полностью избавиться от рубца невозможно), нужно понимать механизмы раневого процесса. А зная его, мы можем влиять на патогенез, заставляя процесс течь по нашему сценарию.
Стадии созревания рубца:
Эти стадии характерны для острой раны, в случае хронических ран (трофических язв, тяжёлых ран, которые не заживают дольше шести недель) процесс заживления будет отличаться в связи с иным течением биохимических процессов в ране.
Известна ещё одна классификация, которая определяет соотношение клеточных элементов и волокон в рубце. В ней выделяют три стадии:
Осложнения рубцов
Рубцы неблагоприятного качества заметны на видимых частях лица и тела. Как правило, такие рубцы изменяют функцию окружающих тканей, например, вызывают рубцовую контрактуру (стяжение тканей), выворот век, угла рта, из-за рубцов бывает невозможно согнуть или разогнуть пальцы и т. д. Иногда рубцы болят сами, а иногда в рубце спаян подлежащий нерв и это может выражаться болью или онемением кожи. Келоидные рубцы разрастаются и вызывают мучительный зуд. Нарушение рельефа кожи и контурные деформации часто развиваются после акне и гнойных воспалений.
Диагностика рубцов
Существование рубца на коже может констатировать любой нормально видящий человек. Рубцы внутренних органов и тканей сложнее поддаются диагностике, но в этой статье мы их не рассматриваем — они требуют отдельного обсуждения.
В диагностике заживления и формирования рубца редко требуются дополнительные методы исследования, кроме самых простых: осмотра и пальпации. Тщательный сбор жалоб и анамнеза — один из самых верных способов диагностики. Иногда используются УЗИ и МРТ для определения качества подлежащих тканей. Для оценки мягких тканей целесообразно выполнение МРТ. Оно считается более безопасным, его применяют детям и даже беременным женщинам. Однако при наличии металлоконструкций в организме пациента выполнение МРТ ограничено.
Лечение рубцов
Лечение уже сформированных рубцов должно основываться на типе рубца и его возрасте. Лечение может быть этапным (а значит длительным) и комплексным. В клиниках, где проводится комплексное лечение пациентов по эстетическим показаниям обычно разработаны протоколы реабилитации и лечения разных видов рубцов, поэтому пациент после эстетической операции начинает работать с косметологом практически с первого дня после травмы.
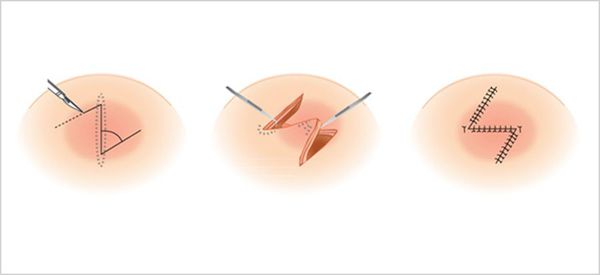
Возможно хирургическое и консервативное лечение. Хирургическое заключается в иссечение рубца, треугольной или другом виде пластики. Иногда достаточно выполнить пластику по Лимбергу. Метод основан на выкраивании и взаимном встречном перемещении двух смежных лоскутов треугольной формы, состоящих из кожи и подкожной жировой клетчатки. В этом случае нужно расположить линии рубца в большем соответствии с линиями натяжения кожи, чтобы перевести рубец из гипертрофического в длинный, но нормотрофический, не доставляющий беспокойства.
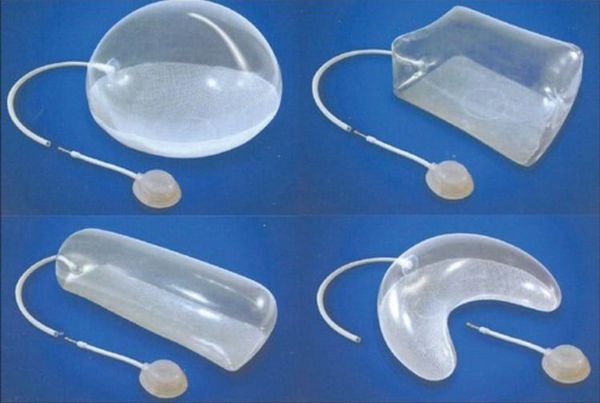
Обширные рубцы можно с успехом лечить методом экспандерной дермотензии, когда под рядом лежащий участок кожи укладывается экспандер. Экспандер представляет собой полый внутри силиконовый баллон, приспособленный к постепенному (в течение нескольких недель) введению в него физиологического раствора. Это приводит к постепенной дермотензии (растяжению) кожного покрова, который в дальнейшем используется для кожной пластики. Таким способом за несколько месяцев можно получить большое количество кожи, идентичной по цвету и текстуре (например, для закрытия волосистой части головы).
Также интересны методы лечения с помощью веропамиловой мази, ацемина, втирания витамина Е, применения препаратов цитокинов. Эти методы целесообразно развивать, так как они могут быть эффективны и полезны в выявлении процессов, происходящих в ране. Но на практике их бывает сложно применить ввиду длительности, трудозатратности или дороговизны лечения.
Атрофические рубцы лечатся долго, сложно и могут не давать выраженного эстетического результата. Используют пилинги, лазерное лечение, инъекции коллагена и гиалуроновой кислоты, а также дармабразию — сошлифовывание поверхности эпидермиса. Если при дермабразии действовать очень грубо, то она может привести к образованию новых рубцов. К хирургическим методам относится иссечение участка кожи с растяжками (ведь чаще всего это живот с множеством стрий).
На нормотрофические рубцы можно достаточно эффективно воздействовать терапевтическими методами для улучшения качества, например, мазать силиконовыми гелями, иммоферазой. Эти средства ускорят созревание рубца и быстрее превратят его из красного в белый. Кроме того, через месяц после травмы можно обкалывать рубец собственной плазмой крови или «Сферогелем», что поможет сделать рубец максимально размытым. Если рубец белее окружающей кожи, с большим успехом применяют его татуаж.
Гипертрофические рубцы хорошо поддаются лечению с помощью инъекций гормональных препаратов, использования гормональных мазей, аппликаций силиконового геля, например «Кело-кот» или «Дерматикс». Действие этих препаратов основано на окклюзионном эффекте (блокируется испарение влаги), увлажнении рубца и уменьшении синтеза коллагена. Инъекции кортикостероидов помогают добиться быстрого улучшения состояния гипертрофического или келоидного рубца. Порой на практике для превращения гипертрофического рубца в нормотрофический необходимы 1-2 процедуры инъекции. Келоидный рубец уже после первой процедуры перестаёт зудеть, что значительно облегчает состояние пациента. Принцип действия кортикостероидов основан на мощном противовоспалительном эффекте, угнетении деления фибробластов и повышении активности собственной коллагеназы.
Инъекциями ферментных препаратов типа гиалуронидазы, лонгидазы лечат не только рубцы кожи, но и глубокие рубцовые деформации типа контрактуры Дюпюитрена. Это рубцовое перерождение ладонных сухожилий, при котором пальцы согнуты к ладони и их полное разгибание невозможно.
Улучшит состояние гипертрофического рубца не только инъекция, но и фонофорез с этими ферментными препаратами, что повышает доступность лечения. Хирургическое лечение заключается в треугольной пластике рубца — выполняется переориентирование линии рубца, чтобы его направление совпадало с линиями натяжения кожи.
Способов лечения келоидных рубцов очень много, это говорит о том, что на 100 % действенного метода не существует. Значительно улучшает качество рубца и снимает зуд инъекция гормонов, например «Кеналога». Прессотерапия в исследованиях даёт достаточно хорошие результаты. Это терапия постоянным давлением, например, с помощью эластической давящей повязки. Осуществлять её можно с помощью компрессионного белья или силиконовых пластин. Экспериментально выявлено, что давление в 25 мм рт. ст. на каждый сантиметр кожи сдавливает сосуды, ограничивает их рост и размягчает рубец, вплоть до полного его сглаживания. Силиконовые пластины высушивают поверхность рубца, гасят патологическое воспаление в рубце и тоже значительно облегчают состояние пациента.
Как и с гипертрофическими рубцами, хорошего результата можно ожидать от местного применения ферментных препаратов («Ферменкол») или их инъекций в ткань рубца. Не рекомендуется проводить первичное иссечение келоидного рубца. Иначе на месте иссечённой ткани в ответ на воспаление разрастётся рубец ещё больших размеров. Если у человека имеется такое состояние гомеостаза, при котором в ответ на травму формируется келоидный рубец, логично предположить, что удаляя существующий келоид врач нанесёт новую травму больше предыдущей, а значит практически со 100 % вероятностью рубец тоже станет келоидным и вовлечет в процесс какое-то количество здоровой кожи. Этот вид рубцов нуждается во внимательном отношении, спешки в лечении быть не должно.
Прогноз. Профилактика
Чем рубцы моложе, тем легче на них воздействовать консервативными методами. Зрелым рубец становится через год, после этого изменить качество рубца без хирургического воздействия уже очень сложно.
Почему возникают атрофические рубцы и как происходит их удаление
Прошли времена, когда шрамы считали украшением и гордостью. Сегодня отметины, появившиеся на коже после травмы или операции, принято скрывать, и удаление атрофических рубцов с каждым годом становится все более популярной и востребованной услугой. Сегодня мы разберемся в причинах появления на коже неэстетичных патологий, способах предотвращения их появлениях и методах удаления.
Причины образования шрамов
Стоит понимать, что образование шрамов является естественной реакцией человеческого организма на повреждение кожных покровов. И удаление атрофических рубцов, по сути, удалением не является, т.к. в ходе процедуры можно лишь сделать их менее заметными. Но эстетическая польза от коррекции неоспорима, т.к. она избавляет от комплексов и помогает обрести уверенность в красоте и собственной привлекательности.
Причины образования атрофических рубцов различны. Это:
В среднем, шрам формируется около года. В процессе его формирования происходит замена поврежденной ткани соединительными волокнами. Главное отличие последних – отсутствие волосяных луковиц, сальных и потовых желез, меньшая эластичность по сравнению со здоровыми тканями.
Со временем в соединительной ткани образуются микрососуды, по которым в область травмы поступают питательные вещества. Затем начинается усиленное производство волокон эластина и коллагена. В норме процесс заживления завершается формированием нормотрофического, или плоского рубца, визуально неотличимого от окружающей кожи. Но в некоторых случаях, когда в поврежденной области вырабатывается недостаточное количество коллагена, формируется атрофический рубец. Он расположен ниже уровня кожных покровов и значительно бледнее здоровой кожи.
Удаление атрофических рубцов в СПб
Наиболее частые причины образования атрофических рубцов – ветрянка или угревая сыпь. Удаление их последствий, в первую очередь, это выравнивание кожных покровов и стимуляция организма к выработке собственного коллагена. Современная косметология предлагает различные способы решения проблемы, которые подбираются индивидуально, исходя из места локализации рубца, его размеров и «глубины». Среди них:
Стоит понимать, что полностью убрать шрам не получится. Но правильно подобранный комплекс процедур позволит сделать отметину минимально заметной для окружающих. Чтобы результат порадовал, а отражение в зеркале было почти идеальным, приходите на консультацию к специалистам нашей клиники. Опытный врач проведет визуальный осмотр и порекомендует эффективные методы удаления атрофического рубца.
Атрофические рубцы что это
Рассказываем о механике формирования рубцовой ткани, приводим типологию рубцов и описываем оптимальные методы коррекции каждого из них.
Введение
Нет ни одного человека на Земле, не знающего, что такое шрамы. Начиная с детского возраста, с момента нашего знакомства с внешним миром, открытия новых горизонтов и начала физической активности, неизбежны травмы, которые так или иначе ведут к рубцеванию. Этот процесс обеспечивает быстрое и качественное закрытие дефектов, препятствуя нарушению функции органа, распространению воспаления и присоединения инфекции.
За миллионы лет эволюции природа обеспечила нас эффективными механизмами заживления ран, однако не всегда для нас они приемлемы, учитывая частую эстетическую значимость объекта. Иногда и вовсе они принимают патологическую сторону, приводя к гиперкоррекции дефекта, вызывая неприятные ощущения, нарушение работы различных структур.
Механика возникновения и анатомия
Согласно определению, «рубец» (cicatrix) — это соединительная ткань, возникшая вследствие регенерации тканей после повреждения или воспаления. При повреждениях кожи восстановление происходит за счёт наиболее активного — базального — слоя эпидермиса. Сохранившиеся вблизи дефекта кератиноциты, через нейрогуморальные механизмы получив информацию о повреждении, начинают активно делиться и устремляются на дно раны, наползают с краёв, создавая сначала монослой клеток, а затем и многослойный пласт, под которым идёт завершение процесса репарации кожного дефекта и восстановление кожи.
При поражении кожи на данной глубине, под воздействием солнечного излучения, возможно появление гиперпигментаций. Особенно это касается кожи III и IV фототипов по Фитцпатрику. Возникающая при поражении петель капилляров воспалительная реакция, приводит к стимуляции тучных клеток, выделению большого количества биологически активных молекул, медиаторов воспаления, гистамина, стимулирующих синтетическую активность меланоцитов. В них образуется большее количество меланина, который передаётся кератиноцитам и вызывает очаговую посттравматическую гиперпигментацию.
При отягощающих обстоятельствах (присоединение инфекции, снижении иммунитета и др.) происходит углубление кожного дефекта ниже базальной мембраны, где располагаются меланоциты. В этих случаях после заживления дефекта на его месте может остаться депигментированное пятно или атрофичная кожа, а при полном отсутствии базальных кератиноцитов на базальной мембране — рубец.
Также депигментация кожи возможна: при I и II фототипах, химических травмах, наличии в анамнезе витилиго, дефиците микроэлементов (меди, железа, цинка, селена, тирозина и др.). Травмы кожи ниже гребешков эпидермиса на границе сосочкового и сетчатого слоёв дермы практически всегда заканчиваются рубцеванием.
В том случае, если на месте раны много придатков кожи с сохранившимися эпителиальными клетками, реактивность организма высокая, хорошее кровоснабжение, травма может заканчиваться без образования выраженных рубцов, но кожа при этом может быть тонкой, атрофированной, с депигментированными участками.
В случае вторичной инфекции, наличия сопутствующих отягощающих факторов, снижающих реактивность организма, возможно затяжное воспаление с неадекватной воспалительной реакцией, расширением и углублением площади деструкции и появлением гипертрофических и келоидных рубцов.
Рубцовая ткань — это «заплатка» из волокон коллагена, которая отличается от окружающей кожи: она менее эластична, более подвержена ультрафиолетовому излучению, в ней не восстанавливаются потовые, сальные железы и волосяные фолликулы.
Продукция коллагена — один из наиболее важных процессов в ранозаживлении, так как именно коллагеновыми волокнами замещается глубокий раневой дефект.
Синтез коллагена зависит не только от функциональной активности фибробластов, но и от биохимических процессов в ране, микроэлементного состава. Межклеточное вещество также выполняет не последнюю роль, так как обеспечивает межклеточное взаимодействие. Это своеобразный «суп», в котором «варятся» вышеуказанные ингредиенты, обеспечивая репаративные процессы.
Основным компонентом межклеточного матрикса является гликопротеид фибронектин. Фибробласты и макрофаги раны активно секретируют фибронектин для ускорения контракции раны и восстановления базальной мембраны.
Типы рубцов и методы их коррекции
По объёму образования тканей выделяют три формы нормального рубца: атрофический, нормотрофический и гипертрофический.
Атрофические — это рубцы, объём которых снижен по сравнению с окружающими тканями. Они тонкие, имеют молочно-белый или бледно-розовый окрас, часто на их поверхности находятся множественные телеангиэктатические сосуды, субъективных ощущений не вызывают. Учитывая особенность строения кожи, наиболее частые локализации для их возникновения — это кожа спины, передней грудной и брюшной стенок. Также атрофические рубцы возникают после перенесённой ветряной оспы, в местах везикулёзных высыпаний, вследствие их расчесывания, при пустулёзных высыпаниях угревой болезни (постакне), после проведения лучевой терапии при раке коже.
Для лечения данного вида рубцов могут быть использованы:
При формировании рубца молекулы клеточного фибронектина связываются друг с другом с помощью дисульфидных связей и вместе с коллагеном, эластином, гликозамингликанами заполняют межклеточный матрикс.
Нормотрофические — рубцы, которые не изменяют рельеф кожи, белесоватого цвета, со сниженной чувствительностью и нормальной эластичностью. В большинстве случаев они не требуют лечения. Возможно применение:
Для каждого вида рубцов характерны особенности локализации, причины формирования. Несмотря на отсутствие патологических изменений, они могут вызывать эстетические дефекты, доставлять беспокойство пациенту. Для каждого вида рубцов также существуют оптимальные методы коррекции.
Гипертрофическим рубец будет вследствие избытка продукции коллагена, однако при увеличенном объёме площадь такого рубца не будет превосходить площадь зоны повреждения. Гипертрофические рубцы могут иметь тенденцию к регрессии, как ранняя стадия формирования нормотрофического рубца, так и являться пограничным состоянием, если речь идёт о длительном временном периоде (более 6‑ти месяцев).
Чаще всего гипертрофические рубцы формируются на коже туловища, при массивных повреждениях. Инфицирование раны, трение, повторная травма в месте рубцевания могут провоцировать гипертрофию рубца.
С целью профилактики гипертрофии применяют силикон, который обеспечивает реполяризацию заряда на поверхности нитей коллагена, обеспечивая структурную организацию рубца. Также силикон препятствует испарению эндогенной воды с поверхности, улучшая трофику.
Основным методом лечения гипертофического рубца является внутрирубцовое введение депонированных кортикостероидов. Препаратом выбора в данном случае является триамцинолона ацетонид. Инъекции выполняются с интервалом в 4 – 5 недель, курс лечения, как правило, составляет 1 – 6 введений.
При возникновении контрактур, усиленного натяжения тканей рубца используют протеолитические ферменты.
Также для коррекции объёма рубца хорошо себя зарекомендовал эрбиевый лазер.
Последнее время для лечения различных рубцовых процессов активно используется инъекционная карбокситерапия: конкурентное замещение кислорода в нестабильной молекуле оксигемоглобина на углекислый газ. Процесс приводит к образованию стойкой молекулы карбоксигемоглобина и высвобождению кислорода, что положительно сказывается на трофике тканей, снижает показатель pH, стабилизирует мембраны клеток, препятствует активации воспалительных цитокинов.
Существуют также виды патологических рубцов: истинные и ложные келоидные рубцы. Келоидный рубец — опухолевидное разрастание грубой волокнистой соединительной ткани кожи. Развитие келоидов связывают с мутацией коллагена 7‑го типа и атипичной активностью фибробластов.
Для келоидных рубцов характерен быстрый, импульсный, безудержный рост, выходящий за пределы имеющегося повреждения и не зависящий от степени повреждения. Рост наблюдается в ранний период рубцевания и стабилизируется, как правило, к 3 – 6‑му месяцу от момента начала формирования. Для истинных келоидов характерно появление на неизменённой коже, без инициирующей травмы или воспалительного процесса. Излюбленной локализацией для возникновения у европеоидной расы является лицо, ушные раковины, область верхней половины туловища. Для лиц монголоидной и негроидной рас прослеживается тенденция их формирования на коже конечностей.
Ткань келоидных рубцов содержит незначительное количество капиллярных сосудов, тучных и плазматических клеток. Такие рубцы зачастую вызывают жалобы на зуд, жжение, покалывание, различные болевые ощущения, что и служит поводом для обращения к врачу.
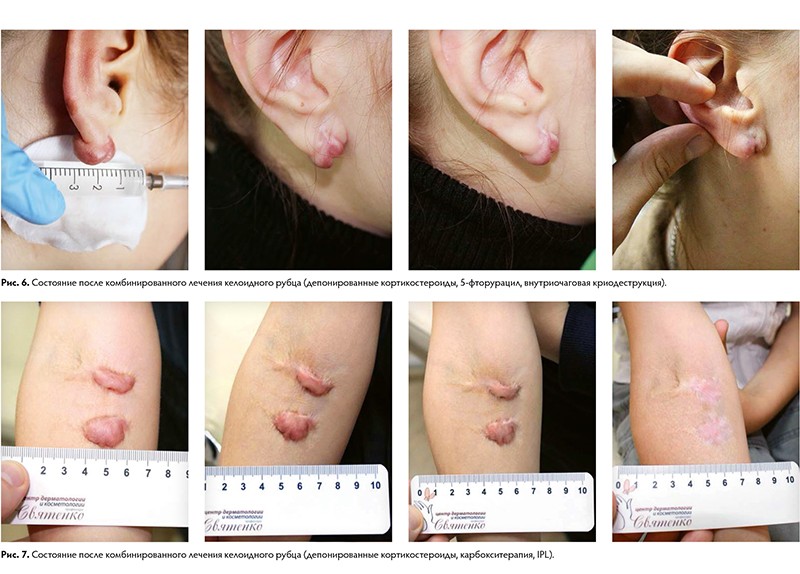
Наряду с инъекциями депонированных кортикостероидов для лечения келоидных рубцов используют:
Учитывая крайне агрессивное течение, применение хирургических методик в монорежиме не оправдано и ведёт к рецидивам до 100 % случаев.
Заключение
Верное определение типа рубца и правильный выбор метода коррекции позволяют врачу-косметологу справиться с этим эстетическим дефектом, значительно улучшить внешний вид и повысить качество жизни пациента.