Атрофический экзоцервицит что такое
6 эффективных способов избежать экзоцервицита
Здоровье есть само удовольствие или неизбежно порождает удовольствие, как огонь создает теплоту.
Содержание:
Женский организм – это нежный и хрупкий механизм, который требует постоянного ухода и щепетильного отношения к себе. Регулярное посещение гинеколога поможет своевременно распознать, предотвратить или начать необходимое лечение различных заболеваний и отклонений. Экзоцервицит ̶ одно из достаточно распространенных, но малоизвестных недугов женщин репродуктивного возраста. Так что это такое на самом деле и чем опасно данное заболевание? Экзоцервицит – это хронический или острый инфекционный процесс воспаления влагалищной части шейки матки.
Основные причины способствующие развитию экзоцервицита
У здоровой женщины бактериальная микрофлора влагалища имеет барьерную защиту и устойчива к различным микроорганизмам, но ряд определенных факторов может способствовать развитию недуга:
Выделяют несколько форм экзоцервицита
Учитывая возбудителя инфекции, заболевание разделяют на:
По характеру поражения бывает диффузный и очаговый.
Описание экзоцервицита выраженного в умеренной степени
В гинекологии существует такое понятие «умеренно-выраженный экзоцервицит». Что это такое на самом деле? Это слабо выраженный воспалительный процесс поверхностного или промежуточного слоя эпителия шейки матки. Симптомы те же, что и при остром недуге, но менее выражены. К общим проявлениям добавляются неуравновешенность в поведении, постоянная тревожность, излишний психоз.
Чтобы выявить умеренную форму заболевания, проводят специальный анализ – цитограмму. При помощи такого исследования можно распознать недуг на ранней стадии.
Цитограмма – это надежный способ выявления и контроля ряда отклонений в организме
Данный анализ позволяет:
Характеристика хронического экзоцервицита
Для выявления данной формы воспаления достаточно пройти обычный гинекологический осмотр, для подтверждения диагноза доктор может назначить дополнительные анализы.
При хроническом экзоцервиците влагалищный отдел шейки матки поражен стафилококками, стрептококками или грибами Кандиды – неспецифическое воспаление, а при специфическом – возбудителями являются уреаплазма, герпес и хламидии.
Эта форма недуга длится на протяжении не менее двух месяцев, с периодическими обострениями и ремиссиями.
Общие симптомы экзоцервицита
Для определенной формы воспаления характерны свои признаки, но есть проявления, которые объединяют их:
Комплекс диагностических мер для обнаружения экзоцервицита
Чтобы поставить или уточнить диагноз, врач проводит следующие исследования:
Базовые методы лечения экзоцервицита
С учетом того, какой возбудитель стал причиной болезни, пациентке назначают индивидуальное лечение, принимая во внимание особенности организма и степень развития недуга. Врачевание проводится в два этапа.
Дополнительно могут быть назначены:
Если не лечить экзоцервицит, то могут быть печальные последствия в виде бесплодия, появления доброкачественных и злокачественных опухолей, рака, развитие эрозий и прочего.
Профилактические меры экзоцервицита
Что делать во избежание заболевания?
Необходимо помнить, что лучшей профилактикой любой болезни является укрепление иммунитета, а при первых симптомах недуга немедленно обратиться к специалисту.
Лечение цервицита у женщин
Стойкий воспалительный процесс в шейке матки, спровоцированный травмой или патогенной средой в результате вагинального инфицирования. Воспаление проявляется болью при сексуальном контакте, менструациях, специфическими выделениями и кровотечениями. Опасность заболевания состоит в снижении защитной функции шейки, распространении инфекции на мочеполовую систему и перерастании поврежденных клеток в онкологию. Важно знать факторы риска для разных категорий женщин, чтобы начать лечение цервицита на раннем этапе.
Причины появления цервицита
Шейка матки представляет собой связующий канал от влагалища к матке. Ее функция – создавать барьер для нежелательных микроорганизмов, поэтому поверхность матки покрыта слизистой оболочкой. Если у женщины происходит гормональный сбой или снижение иммунитета, защитная реакция ослабевает, и организм легко поддается заражению патогенной средой.
Цервицит определяется как острая или хроническая форма воспаления шейки матки. Заболевание наблюдается чаще у женщин с 20 до 45 лет, но также встречаются в климактерическом периоде. Зависимость типа цервицита и возрастной категории определяется факторами, вызывающими изменения в органе. Причинами патологических нарушений становятся внутренние процессы или последствия внешнего воздействия:
В зависимости от того, в какой области воспалена слизистая шейки, причины цервицита отличаются. Эндоцервицит канала появляется при родовых травмах, распространении патогенной среды из-за воспаления в матке. Экзоцервицит развивается на фоне инфекций половой системы или мочевыводящих путей, дисбактериоза, травмах шейки матки при хирургических манипуляциях.
Цервицит формируется на внутренней стенке шейки, либо снаружи в зоне влагалища. При этом воспалительный процесс не ограничивается одной областью, а сопровождается осложнениями в виде эндометрита, вагинита, вульвита. Степень охвата зависит от формы распространения – очаговая или диффузная.
Последствия воспаления опасны и порой трудно обратимы. Со временем у женщины развивается гипертрофия стенок матки, растет риск онкологических перерождений клеток, дисплазии половых органов, бесплодия.
Бызова Татьяна Евгеньевна
Михальчук Диана Васильевна
Покшубина Светлана Дмитриевна
Заведующая отделением, акушер-гинеколог высшей квалификации, хирург-гинеколог
Ступина Светлана Вадимовна
Зарайская Зоя Петровна
Врач-гинеколог высшей квалификации
Классификация видов цервицита
Цервицит подразделяют на несколько основных видов:
Тип цервицита при определении методов лечения играет решающую роль. От места локализации, степени осложнений и причин зависит продолжительность терапии, выбор группы препаратов. Для медицинского заключения и назначения полного курса необходима предварительная диагностика у гинеколога.
Диагностика цервицита
Некоторые виды болезни протекают без явных симптомов, поэтому диагностика занимает важное место для формирования полной клинической картины. Диагностика цервицита включает:
После получения результатов врач сможет составить план лечения, спрогнозировать возможные осложнения. Этот этап составляет основу этапа подготовки и требует ответственного подхода. Важно выбрать врача с хорошим опытом в области гинекологии. В нашей клинике мы обеспечиваем не только комфортные условия, но и гарантируем результат для пациентов, прошедших полный курс терапии.
Методы лечения, особенности острой и хронической формы
Начинать терапию цервицита рекомендуется сразу после подтверждения диагноза у гинеколога. Курс лечения зависит от стадии воспаления, формы протекания и присутствия осложнений. Главная цель – ликвидировать провоцирующий фактор: грибок, инфекцию, вирус или другую причину.
Лечение цервицита основывается на антибактериальных и противовирусных препаратах, угнетающих нежелательную патогенную флору. Определив точную природу заболевания, врач назначает группу препаратов, соответствующую каждому случаю:
Острый диффузный цервицит требует комплексного подхода. Обширное распространение очагов негативно сказывается на репродуктивной системе и опасно патологическими осложнениями. Консервативная терапия дополняется лечением сопутствующих заболеваний: сальпингоофрита, вагинита. Пациенту назначаются антибиотики и спазмолитики. Поэтому лечение острого цервицита рекомендуется проходить полностью или частично в стационаре под контролем врача.
В качестве дополнения применяется местная обработка антисептиками, компрессы и ванночки. Если болезнь перешла в хроническую форму, и наблюдаются значительные очаги поражения, актуальной становится аппаратное лечение: лазер, криотерапия, диатермокоагуляция током (прижигание).
Нерожавшим пациентам детородного возраста, если в эндометрии нет атипичных признаков, в дополнении проводят физиопроцедуры электрофорезом. Для второй стадии развития подходит радиоволновое удаление поврежденных тканей. Метод используется в современных клиниках, отличается безопасностью и быстрым заживлением.
Лечение неспецифического цервицита и других его инфекционных форм проводится у обоих партнеров одновременно. Интимный контакт на период употребления медикаментов приостанавливается. После окончания курса врач проводит повторные исследования для подтверждения положительного эффекта.
Показания и противопоказания
Показаниями для обращения к врачу являются основные симптомы:
Детальное обследование определит подходящую схему терапии, эффективные препараты и методики. При выборе медикаментов важно учитывать аллергические реакции пациента, чувствительность к антибиотикам.
В случае обнаружения противопоказаний, гинеколог производит замену препарата на аналоги. Применение физиотерапии, аппаратной техники запрещено при подтверждении онкологии, эпилепсии, беременности, сахарного диабета, а также в период менструации.
Лечение экзоцервицита
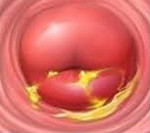
Экзоцервицит — воспалительное заболевание наружной поверхности шейки матки. Патологический процесс распространяется на участок шейки, выступающий в полость влагалища и заметный врачу при обычном гинекологическом осмотре с помощью зеркал.
В большинстве случаев наблюдается вовлечение в воспалительный процесс и слизистых оболочек влагалища — вагинит.
Причины экзоцервицита
Воспаление развивается в результате попадания патогенной флоры в половые пути или размножения условно-патогенной флоры.
Слизистая оболочка шейки матки в здоровом состоянии устойчива к микроорганизмам, поэтому зачастую для развития воспаления «необходимы» некоторые условия, ослабляющие естественные защиты:
Симптомы экзоцервицита
К общим признакам болезни относят:
Диагностика экзоцервицита
Воспалительный процесс на шейке матки визуализируется при обычном осмотре врачом. Однако изменения тканей очень часто сочетаются с другими сопутствующими инфекционно-воспалительными патологиями, поэтому требуется детальное исследование — кольпоскопия. Также обязательно проводится цитограмма — врач берет мазок на онкоцитологию. Этот анализ позволяет исследовать клеточный состав участка шейки, определить наличие воспалительного процесса. Бакпосев и обследование на ИППП методом ПЦР позволяет идентифицировать возбудителя заболевания, а значит, назначить верное лечение, с учетом чувствиьельности к антибактериальным препаратам.
Помимо основного комплекса диагностических мер могут потребоваться также:
Особенности лечения экзоцервицита
Лечение экзоцервицита шейки матки имеет две основные цели:
1. Устранение инфекции. По результатам бактериологических лабораторных анализов врач назначает антибактериальную терапию: применяются антибиотики системного действия, антисептические средства.
2. Восстановление нормальной структуры слизистой, нормальной микрофлоры. Это обеспечивается использованием средств, усиливающих регенерацию тканей, нормализующих флору влагалища.
Врач обязательно учитывает причины появления заболевания, в некоторых случаях терапия проводится одновременно с корректирующими мерами: приемом гормональных средств для нормализации эндокринных процессов, использованием иммуномодуляторов и общеукрепляющих препаратов, витаминов, минералов.
Хирургическое лечение может потребоваться только в том случае, если имеют место последствия длительного воспаления шейки матки. Однако, оно проводится только после снятия острых симптомов.
Упорное течение хронической формы заболевания может потребовать применения физиотерапевтических процедур: электрофореза, при котором электрод вводится во влагалище. Выбор препарата для физиотерапии определяется индивидуальными особенностями течения заболевания и наличия противопоказаний.
Важно соблюдать рекомендации врача во время лечения: проходить терапию одновременно с супругом/партнером, если причиной служит инфекция, передаваемая половым путем. Также следует воздерживаться от интимных контактов, посещения бань, бассейна, приема лежачих ванн.
Профилактика заболевания состоит в основном в регулярных визитах к врачу-гинекологу. Важно правильно подобрать средства контрацепции или ответственно подходить к планированию беременности, соблюдать гигиену и своевременно корректировать состояние при хронических эндокринных и прочих заболеваниях.
Получить консультацию опытного специалиста, пройти все необходимые обследования и лечение вы можете, записавшись в клинику «Семейный доктор». Наши квалифицированные гинекологи готовы оказать помощь в лечении деликатных заболеваний, а современное оснащение позволит пройти все процедуры в одном месте в короткое время.
Цервицит, эндоцервицит, экзоцервицит — невеселая семейка женских заболеваний
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?fit=826%2C550&ssl=1″ />
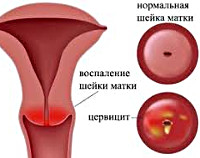
Цервицит – это группа заболеваний, связанных с воспалением разных отделов слизистой оболочки шейки матки. Сюда относятся непосредственно цервицит, эндоцервицит и экзоцервицит. Заболевание распространено: согласно статистике, более 50% женщин болели или болеют цервицитами. Патология требует обязательного лечения, поскольку легко переходит в хроническую форму и дает страшные осложнения.
Чем отличаются цервицит, эндоцервицит и экзоцервицит
Эти заболевания очень похожи и различаются только локализацией:
цервицит, эндоцервицит, экзоцервицит
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?fit=826%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?resize=895%2C596″ alt=»цирвицит» width=»895″ height=»596″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?w=895&ssl=1 895w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?resize=826%2C550&ssl=1 826w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?resize=768%2C511&ssl=1 768w» sizes=»(max-width: 895px) 100vw, 895px» data-recalc-dims=»1″ />
Почему начинается цервицит
Слизистая шейки матки — нежная и слабо защищена, поэтому вызвать воспаление на этом участке можно легко. Инфекция попадает в орган через половые пути, кровь и даже через прямую кишку.
Что будет, если не лечиться
Признаки цервицитов — эндоцервицит и экзоцервицит похожи
Процесс бывает острым и хроническим. Тяжесть течения зависит от степени патологии, ее вида и сопутствующих заболеваний. Острота симптомов зависит от состояния иммунитета.
В большинстве случаев симптомы обостряются после менструации.
Доктор на осмотре с кольпоскопом видит покрасневшую, отечную шейку матки с цервикальным каналом, из которого вытекают мутные, иногда обильные выделения.
Также помогают уточнить диагноз дополнительные симптомы:
Острый цервицит дает небольшую температуру, ощущение жара в области расположения матки. Хроническая форма характеризуется слабыми выделениями, не создающими дискомфорта.
Со временем происходит замещение цилиндрического эпителия плоским. Воспаление распространяется, вызывая образование инфильтратов, кист, уплотнение шейки матки.
Диагностика
Обычно этих анализов хватает, чтобы поставить точный диагноз при остром цервиците. При хроническом экзоцервиците дополнительно проводится биопсия шейки матки в первую фазу менструального цикла.
При остром цервиците в мазках обнаруживается много лейкоцитов, лимфоцитов, гистиоциты, цилиндрический эпителий с гипертрофированными ядрами, дистрофически измененный плоский эпителий. При хроническом цервиците есть клетки цилиндрического эпителия, часть клеток разрушена.
Бактериологическое исследование выявляет вид микроорганизмов и их чувствительность к антибиотикам. Цитоморфология мазка — обязательное обследование при цервиците — показывает структурные нарушения в клетках и результативность лечения.
Как лечат цервицит
Лечение цервицита определяется характером возбудителя и степенью поражения тканей шейки матки. В зависимости от возбудителя применяются антибиотики, противовирусные, противогрибковые и противопротозойные препараты. Если причиной стало одно из ЗППП, лечить нужно и полового партнера.
В комплексе применяется фитотерапия – спринцевание настоями ромашки, календулы и др. Но важно знать, что не все формы цервицита допускают спринцевания, поэтому это делается только по назначению гинеколога.
Почему не помогают антибиотики при самолечении?
Выбор препарата возможен только после сдачи и расшифровки результатов анализов. Антибиотики широкого спектра действия могут быть бесполезны, если цервицит вызван вирусом или грибком. Нет ни одного лекарства, одновременно уничтожающего все виды инфекции.
Важна и индивидуальная чувствительность возбудителя к антибиотикам. Если женщина уже принимала лекарства, лечась, например, от простуды, и не долечила цервицит (о котором не знала), возбудитель приобретает устойчивость к препаратам этой группы — они уже не помогут. В лаборатории делают пробы, подбирая лекарство, которое уничтожит бактерию или вирус.
Лечение вирусного цервицита
Наиболее сложным с точки зрения терапии считается цервицит, вызванный вирусом папилломы человека (ВПЧ). Проблема лечения заключается в том, что сам генитальный вирус устранить не удастся — медицина этого еще не умеет. Но можно снять симптомы болезни и вызвать ремиссию. Лечиться придется комплексом препаратов, включающим противогерпетические вещества, иммуностимуляторы, цитостатики и витамины.
Как лечится атрофический цервицит?
Если гинеколог диагностировал атрофический цервицит, сопровождающийся отмиранием тканей, назначаются препараты, содержащие эстрогены. Цель такого лечения — восстановление слизистой оболочки влагалища и шейки матки и нормализация микрофлоры женских половых органов.
Лечение хронического цервицита
Лечение хронической формы заболевания отличается от лечения острой формы, так как х ронические цервициты сложно поддаются лечению. Избавиться от них можно только с помощью комплексной терапии, лечения сопутствующих болезней и инфекций.
Помимо основной причины, нужно уделить внимание и сопутствующим факторам, которые способствуют прогрессированию заболевания. Так, нарушения иммунитета корректируются приемом иммуностимуляторов. Могут также назначаться гормональные препараты и активаторы обменных процессов, ускоряющие восстановление тканей шейки матки.
Антибиотики назначаются в форме таблеток для перорального применения, а также в виде местных кремов, гелей и свечей. После того как стихнет острая фаза патологии, можно назначить дезинфицирующие растворы для спринцевания влагалища и шейки матки. Их подберет врач.
Восстановительный период
Чтобы лечение прошло успешно, и болезнь не повториласьь, рекомендуется соблюдать следующие правила:
В период восстановления могут наблюдаться выделения, содержащие кровь, этого не стоит пугаться.
Профилактика цервицита
Где лечат цервицит в Санкт-Петербурге
Обнаружить цервицит, определить его форму и причину, а также разработать оптимальный для пациентки комплекс лечения в любой момент готовы специалисты высочайшего уровня квалификации, ведущие прием в гинекологическом отделении клиники Диана.
Современная аппаратная и лабораторная база, высокая квалификация и опыт врачей, индивидуальный подход к каждому пациенту позволяет медицинскому центру Диана лечить пациенток от воспалений половых органов, полностью восстанавливая женское здоровье.
Хронический цервицит
Хронический цервицит — это длительно текущий воспалительный процесс в слизистой влагалищной и надвлагалищной части шейки матки, который в ряде случаев распространяется на её соединительнотканный и мышечный слой. Во время ремиссии симптоматика ограничивается увеличением количества влагалищных выделений. При обострении объём выделений возрастает, они становятся слизисто-гнойными, пациентка отмечает боли внизу живота. При постановке диагноза учитывают данные расширенной кольпоскопии, бактериологических, серологических и цитологических анализов, гинекологического УЗИ. Для лечения используют антибиотики, гормональные препараты, эубиотики, иммунные средства.
МКБ-10
Общие сведения
Хронический цервицит — одна из наиболее распространённых гинекологических патологий. На его долю приходится более половины всех случаев выявленных воспалительных заболеваний органов малого таза (ВЗОМТ). По данным специалистов в сфере практической гинекологии, хроническим воспалением шейки матки страдает до четверти женщин репродуктивного возраста. С учётом малосимптомного течения процесса уровень заболеваемости может быть существенно выше.
Около 2/3 пациенток составляют женщины в возрасте от 25 до 45 лет, реже заболевание выявляют в период перименопаузы и крайне редко у девочек до наступления первой менструации. Наблюдается прямая корреляция между риском развития воспаления и сексуальной активностью пациентки.
Причины
В большинстве случаев хроническое воспаление слизистой шейки матки возникает на фоне недолеченного острого воспалительного процесса, однако оно может развиваться и постепенно, без ярких клинических признаков. Существуют две группы причин цервицита:
Важную роль в возникновении заболевания играют факторы риска. Хронический цервицит провоцируют:
Патогенез
Развитие заболевания определяется сочетанием нескольких патогенетических звеньев. Признаки воспалительного процесса выражены умеренно и локализованы преимущественно в эндоцервиксе. Слизистая цервикального канала становится отечной, утолщенной, складчатой. Отмечается полнокровие сосудов, формируются лимфогистиоцитарные воспалительные инфильтраты, клетки эпителия выделяют больше слизи.
В экзо- и эндоцервиксе замедляются регенеративные процессы и возникают дистрофические изменения. В нижних слоях слизистой разрастаются соединительнотканные элементы. Выводные отверстия желез перекрываются плоским эпителием с образованием наботовых (ретенционных) кист. По мере развития заболевания в воспаление вовлекаются соединительная ткань и мышцы шейки матки.
Клеточная и гуморальная иммунная система функционируют неполноценно: уменьшается количество В- и Т-лимфоцитов, угнетаются Т-зависимые иммунные реакции, нарушается фагоцитарная активность. В результате возбудители инфекции получают возможность персистировать как в шеечном эпителии, так и в клетках иммунной системы. В цервикальной слизи снижается уровень иммуноглобулинов G и M на фоне повышенного содержания IgA. Развиваются аутоиммунные процессы с явлением «молекулярной мимикрии» между чужеродными белками и белками собственных тканей.
Классификация
Хронический цервицит классифицируют с учётом этиологических факторов, степени распространённости и стадии воспалительного процесса. На основании этих критериев различают следующие формы заболевания.
По распространённости воспаления:
По стадии воспаления:
Симптомы хронического цервицита
Обычно заболевание протекает бессимптомно. В период ремиссии женщина отмечает скудные слизистые или слизисто-гнойные выделения из влагалища, которые становятся более обильными перед менструацией или сразу после месячных. Болевой синдром, как правило, отсутствует. Более заметны клинические признаки в период обострения. Увеличивается количество слизистых влагалищных выделений, мутнеющих или желтеющих за счёт появления гноя.
Пациентку беспокоят дискомфорт и тупые тянущие боли в нижней части живота, которые усиливаются во время мочеиспускания и при половом акте. После секса возникают мажущие кровянистые выделения. Если цервицит сочетается с кольпитом, женщина жалуется на незначительный зуд и жжение во влагалище.
Осложнения
При несвоевременном или неправильном лечении хронический цервицит осложняется гипертрофией шейки матки, появлением эрозий и язв на её слизистой оболочке, полипозными разрастаниями. Воспалительный процесс может распространиться на слизистую влагалища, бартолиновы железы, эндометрий, маточные трубы, яичники, другие тазовые органы. При хроническом течении воспаления чаще возникают дисплазии и повышается риск развития рака шейки матки. Изменение состава слизи, производимой эпителием цервикального канала, и анатомические нарушения вследствие воспаления могут привести к шеечному бесплодию.
Диагностика
Поскольку клинические проявления хронического цервицита неспецифичны и обычно слабо выражены, ведущую роль в диагностике играют данные физикальных, инструментальных и лабораторных исследований. Для постановки диагноза наиболее информативны:
Дополнительно пациентке могут назначаться анализы для определения уровня женских половых гормонов и состояния иммунитета. Дифференциальная диагностика проводится с туберкулёзом, раком, эктопией шейки матки. Для уточнения диагноза могут привлекаться онкогинеколог, фтизиогинеколог, дерматовенеролог.
Лечение хронического цервицита
Правильно подобранная комплексная терапия позволяет не только купировать признаки обострения, но и добиться стойкой ремиссии. В рамках лечебного курса пациентке назначают:
При наличии ретенционных кист назначают радиоволновую диатермопунктуру. В тех случаях, когда консервативное лечение неэффективно, или хронический цервицит сочетается с дисплазией, элонгацией, рубцовой деформацией и другими заболеваниями шейки матки, применяют оперативные методики — крио- или лазеротерапию, трахелопластику др.
Прогноз и профилактика
Прогноз заболевания благоприятный. Для своевременного выявления возможной цервикальной дисплазии пациентке после курсового лечения необходимо дважды в год проходить кольпоскопию, сдавать цитологические мазки и бакпосев. Профилактика хронического цервицита включает регулярные осмотры гинеколога, адекватное лечение воспалительных заболеваний женской половой сферы, обоснованное назначение инвазивных процедур.