Атрофировалась челюсть что делать
Атрофия костной ткани
Вам поставили диагноз атрофия костной ткани и вы переживаете по поводу будущей имплантации зубов? Не знаете, стоит ли выполнять наращивание челюстной кости? С чего начать решение данного вопроса? Эти и многие другие аспекты раскрыли эксперты – дочитайте материал до конца, чтобы знать все самое основное по этому поводу.
Атрофия костной ткани – что это такое?
Атрофия кости – это процесс постепенного убывания твердой ткани челюстной кости, при этом существенно сокращаются размеры альвеолярного гребня, появляются выраженные носогубные складки, челюсть уменьшается в размерах, происходит «опущение» лица. Резорбция (убыль) кости происходит чаще всего после операционного удаления корня, но с этой патологией человек может родиться.
Клинический случай: у человека зуб и корень были удалены давно, а на их место не был установлен имплант и протез. За год костная ткань атрофируется примерно на 25%.
Стоматология для тех,
кто любит улыбаться
Почему происходит атрофия костной ткани?
Перечислим основные причины атрофического процесса кости:
Что будет, если атрофия костной ткани будет прогрессировать?
Основные сложности, с которыми сталкиваются пациенты, таковы:
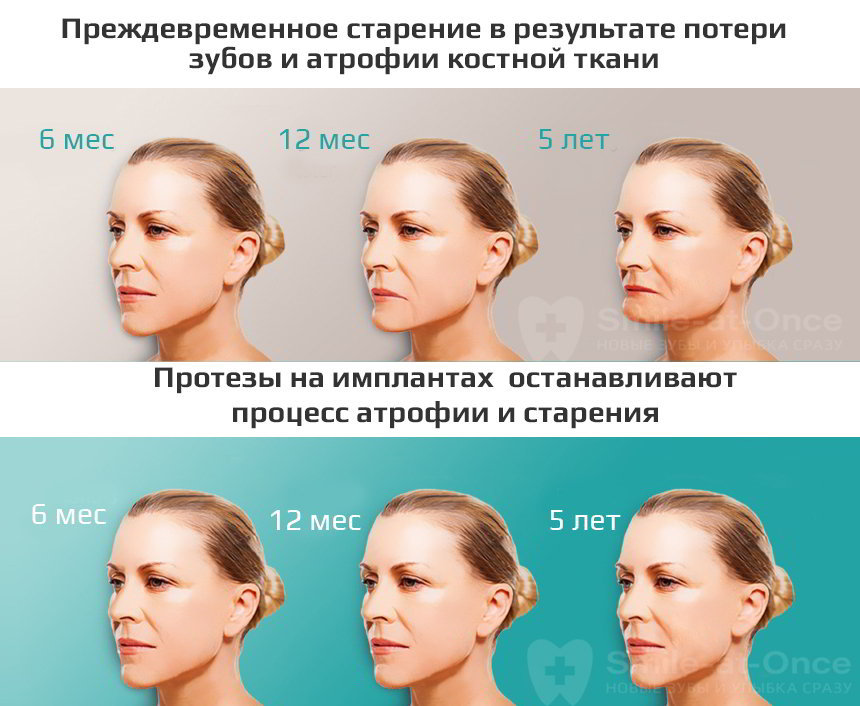
Это важно! Часто встречаются пациенты в возрасте 20 – 30 лет, но их лицо приобретает черты «старческого». Почему? Потому что у них как раз-таки развивается выраженные атрофические процессы костной ткани. Очень важно, а в юном возрасте, тем более, скорректировать этот момент, чтобы позаботиться о здоровье и красоте внешности.
Новейшая технология для протезирования и микропротезирования
Атрофия костной ткани: почему возникает и как бороться?
Как показывает практика, многие люди откладывают на длительный срок лечение зубов и тем более совсем не спешат их восстанавливать в случае утраты. Это связано с недостаточной осведомленностью о последствиях, со страхом врачей, с боязнью больших расходов. Однако упорное избегание стоматологов влечет за собой серьезные проблемы – если в первые месяцы после удаления не заняться восстановлением зуба, возникает истончение и атрофия костной ткани. А это уже не только эстетическая, но и функциональная проблема.
Почему челюстная кость сокращается
Когда у человека присутствуют все зубы во рту, жевательная нагрузка равномерно распределяется по всему альвеолярному гребню (т.е. давление получают десны, связочный аппарат и непосредственно кость, в которой располагаются зубные корни). Это естественный процесс, благодаря которому клетки кости получают питание, в них происходят обменные процессы. И таким образом кость сохраняет свой объем.
В случаях, когда зуб удаляется, костная ткань перестает получать нагрузку. При жевании все давление перераспределяется между оставшимися зубами. Поэтому питание клеток ткани нарушается, что приводит к ее рассасыванию. И постепенно происходит возникновение атрофии костной ткани челюсти.
На убыль костной ткани также влияют иные стоматологические проблемы, например, воспалительные процессы (кисты, гранулемы, пародонтит и периодонтит). В этих случаях происходит рассасывание ткани, поскольку клетки кости подменяются иными.
Существуют и другие причины, которые приводят к истончению кости:
Вся ли кость атрофируется?
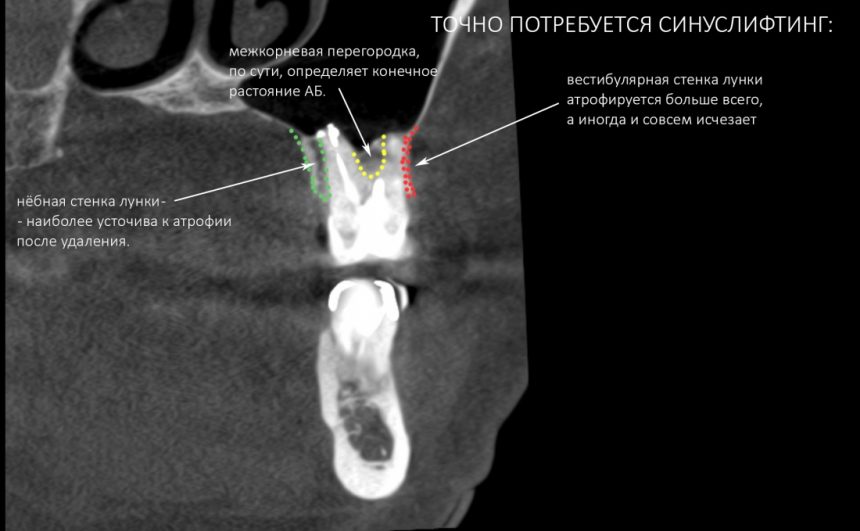
Наша челюстная кость состоит из нескольких отделов: центральный – это губчатый слой. В нем находятся зубные корни. Этот отдел самый пористый, поскольку именно в нем сосредоточено большое количество капилляров, а значит именно губчатый отдел подвергается атрофии в первую очередь. Под ним расположен базальный слой – он уже более крепкий, поскольку состоит из костных перегородок и капилляров в нем в разы меньше. Оба слоя охватывает оболочка или кортикальная пластина – она, как и базальный слой, очень плотная и атрофии не подвергается.
Далее, уже за базальным отделом, на верхней челюсти идут скуловая кость, а также контрфорсы – это силовые линии, которые равномерно распределяют давление на челюсти между всеми костными тканями черепа.
Какие могут быть последствия атрофии?
Варианты решения проблемы убыли кости
Основное решение проблемы убыли кости – это, конечно же, ее недопущение, т.е. профилактика. Это означает, что после удаления зуба нужно озаботиться вариантом его оперативного восстановления или защиты костной ткани от усадки. О первом варианте речь пойдет ниже, а вот второй подразумевает установку защитных барьерных мембран. Они устанавливаются в лунку удаленного зуба, при необходимости внутрь добавляется немного искусственной кости. Так удается восполнить недостающий объем кости, благодаря чему получится провести имплантацию зуба без применения процедуры наращивания (но это при условии, что не было возможности установить имплант сразу, т.е. в момент удаления зубного корня).
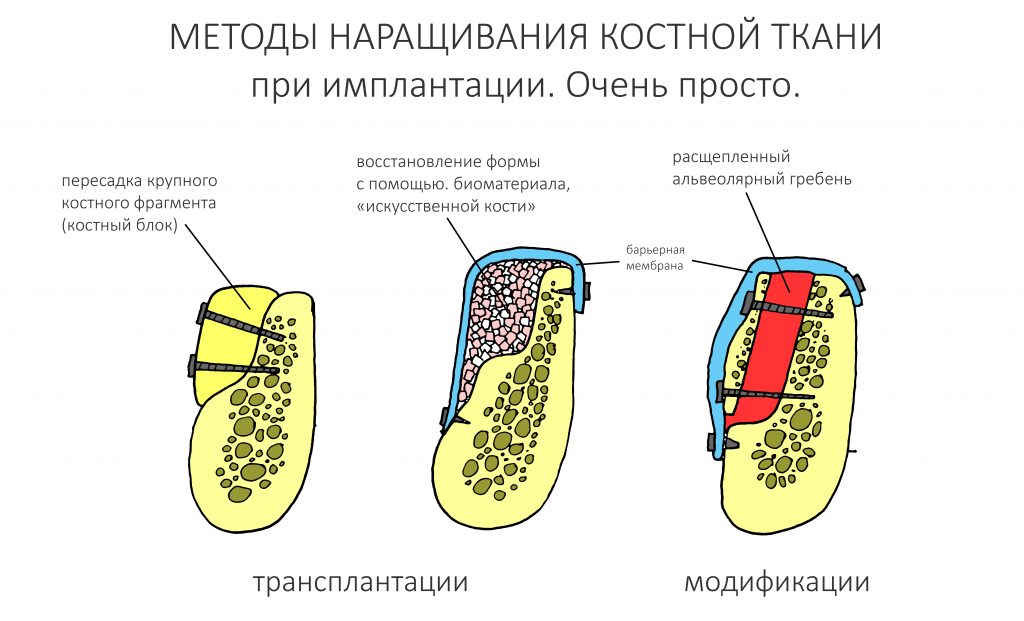
Итак, когда пациент сталкивается с такой проблемой, как атрофия, то восстановление костной ткани можно выполнить следующими методами:
Наращивание кости – процедура хоть и не сложная для опытного хирурга, но весьма специфичная (и для пациента в том числе). При пересадке костного блока делается минимум 2 разреза, а значит пациенту придется следить за состоянием сразу нескольких ранок. Плюс дополнительные материальные траты: особенно дорого стоит наращивание большого участка костной ткани.
«Стоимость проведения костной пластики – от 19-20 тысяч рублей. И это без учета самой имплантации. К тому же операция значительно удлиняет процесс лечения – минимум 3-4 месяца должно пройти, прежде чем можно будет использовать нарощенную кость для установки имплантов. Поэтому в своей практике мы применяем методы имплантации, которые позволяют отказаться от костной пластики. Для пациента это экономия и времени, и средств».
Возможности протезирования при атрофии
Проводится перед установкой имплантов, в ряде ситуаций – одновременно с их фиксацией. Используются искусственные костные аналоги, либо собственная кость пациента. Во втором случае вероятность достижения высокого результата гораздо выше, поскольку свои ткани приживаются лучше.
Метод, который позволяет провести восстановление зубов без костной пластики. В его основе – использование особых имплантов, которые фиксируются не только в губчатом слое, но также задействуют базальный отдел, кортикальную пластину, а в ряде ситуаций скуловую кость и черепные силовые линии. Дополнительная стабилизация имплантов достигается за счет моментальной установки протеза (на 1-3 день). Это же обусловливает борьбу с атрофией, ведь костная ткань получает привычную нагрузку, а значит в ней активируются естественные процессы обмена между клетками.
Протезирование при атрофии с помощью съемных конструкций возможно, но с одной оговоркой – такие протезы не компенсируют нагрузки на кость, она будет распределяться неравномерно и ткань начнет постепенно проседать. Вследствие чего протезы будут быстро деформироваться, у них будет маленький срок эксплуатации и возникнет потребность в частой замене.
Мостовидные конструкции опираются исключительно на живые зубы, соответственно, как и в случае со съемными протезами, нагрузка будет приходиться лишь на часть ряда. Поэтому кость вместе с десной в месте дефекта продолжит атрофироваться. Кроме того, два опорных зуба подлежат сильнейшей обточке.
ОНА ЖИВАЯ!
Да, обменные процессы в ней идут крайне медленно, а после гибели она, в отличие от мягких тканей, практически не меняет объёма и основных свойств – и это та причина, по которой многие люди, в т. ч. и стоматологи-имплантологи, воспринимают её слишком механистически, как обычный неживой материал для пиления и сверления. Такой отношение приводит к “столярно-слесарному подходу” к имплантации, который можно сформулировать одной фразой: “чем крепче вкрутил – тем лучше держится”. Впрочем, об этом я тоже писал. Про торки, и почему усилия >30 Нсм – это плохо, можно почитать здесь>>.
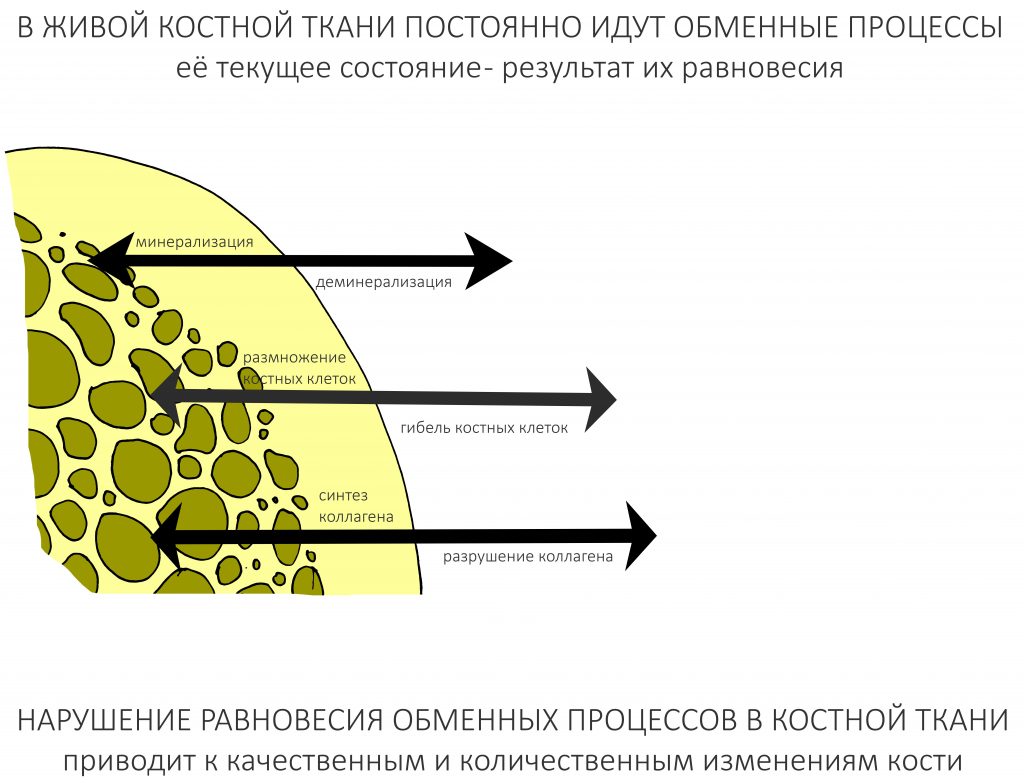
Второе, не менее важное – это то, что текущее состояние костной ткани является результатом биологического равновесия между процессами остеолизиса и остеогенеза. Иными словами, клетки кости делятся и умирают, коллагеновые волокна деградируют и образуются вновь, кальций приходит в костную ткань и уходит из неё – и всё это происходит постоянно и непрерывно.
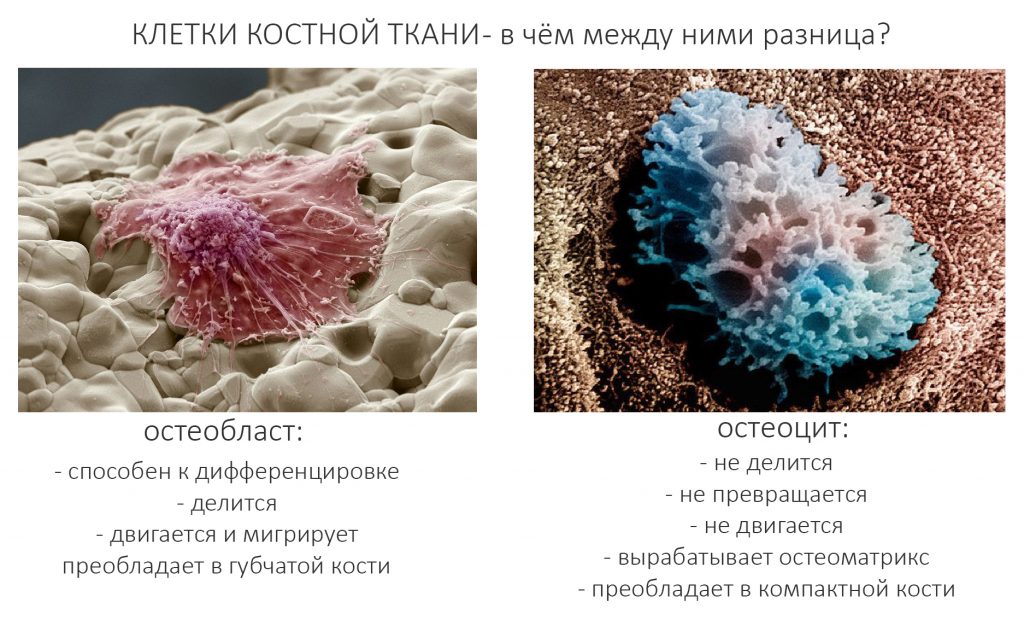
Третья вещь, что вы должны знать о костной ткани – так это то, что основной её компонент как по объёму, так и по массе, межклеточное вещество (остеоматрикс) участвует в регенерации исключительно опосредованно. Поэтому для “наращивания костной ткани” совершенно бесполезно пить кальций – и про это мы тоже уже писали. Как и про то, что источником “костеобразования” являются только живые клетки костной ткани, остеобласты и остеоциты. Между этими клетками есть принципиальная разница:
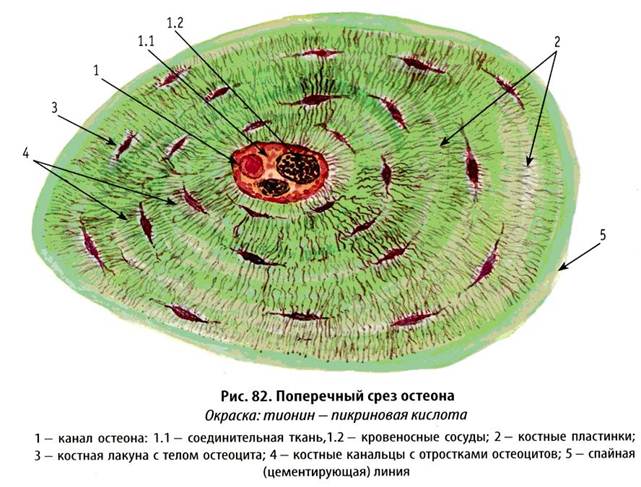
То есть, двигаются и размножаются только остеобласты. Остеоцит – это не способная к делению клетка, основная задача которой – продуцировать остеоматрикс, формируя вокруг себя структурную единицу костной ткани, остеон (картинка честно спижжена из какого-то учебника):
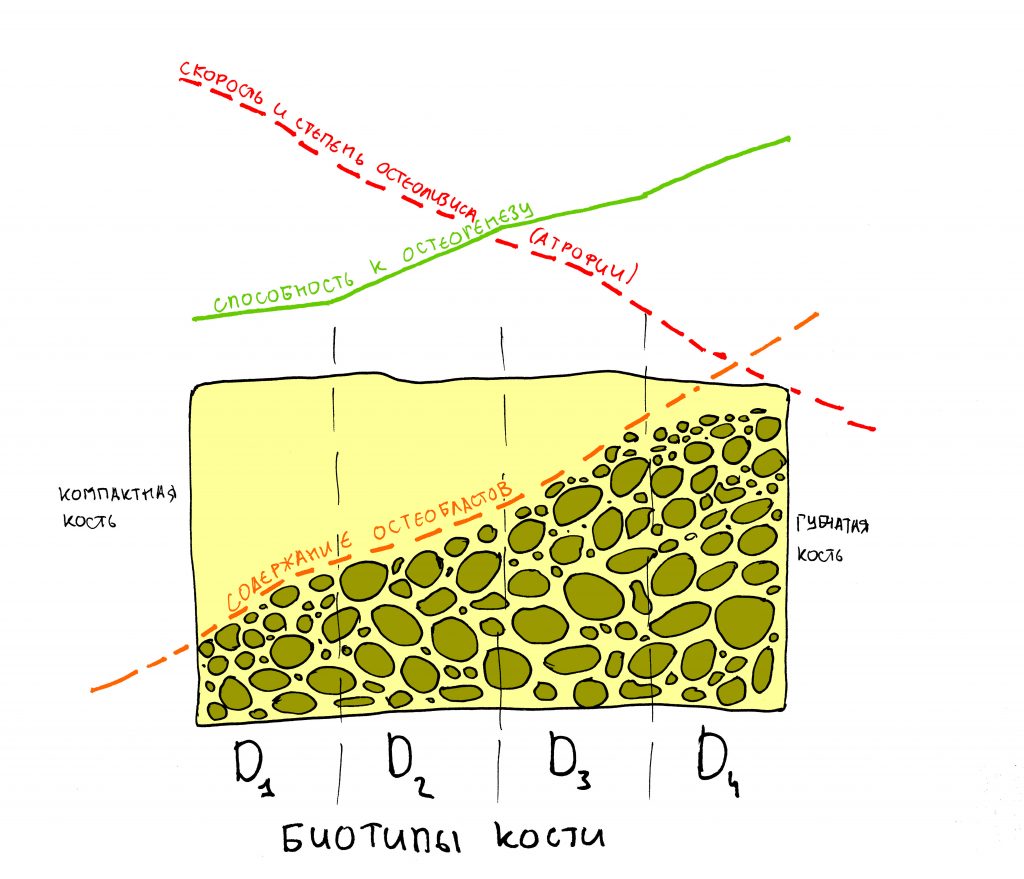
Следовательно, чем “плотнее” костная ткань, чем она тверже и прочнее – тем меньше в ней остеобластов, делящихся клеток, и тем больше в ней остеоцитов, клеток неделящихся. И, чем “плотнее” и “тверже” костная ткань, тем хуже она будет регенерировать, т. е. восстанавливаться после повреждения.
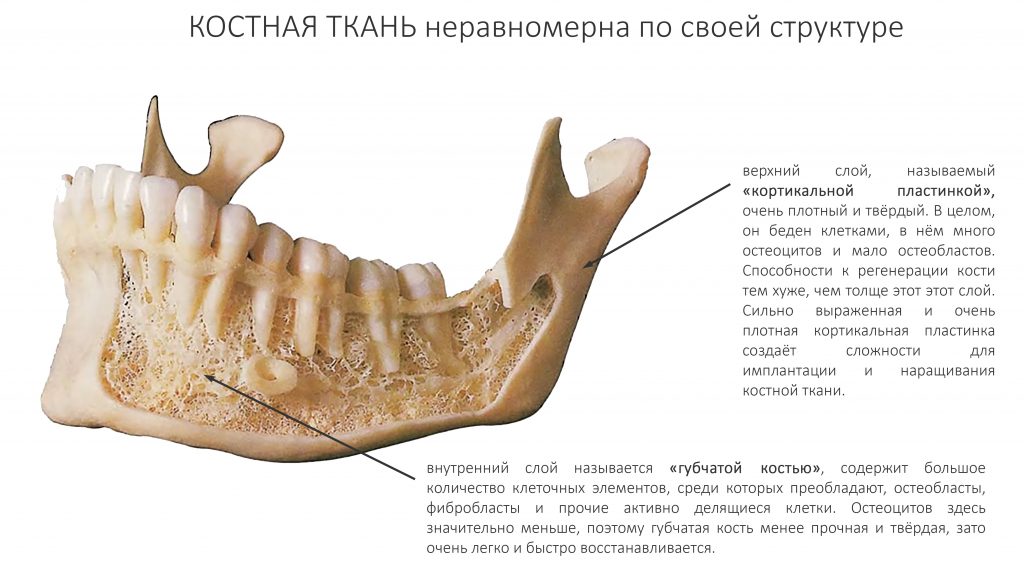
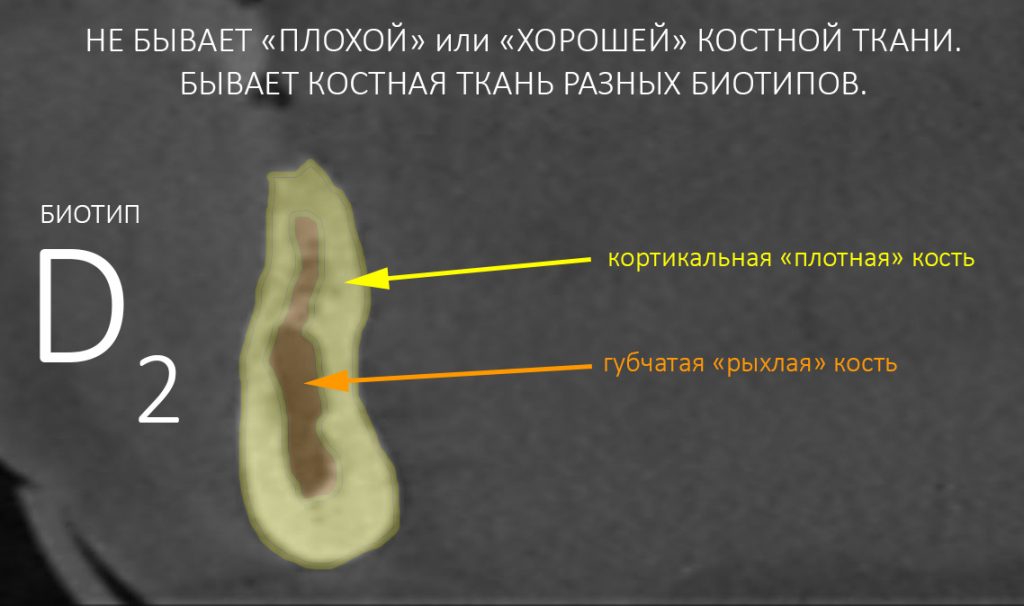
Четвертое – это то, что костная ткань неравномерна по структуре. У неё есть плотный кортикальный слой, называемый “компактной пластинкой” и рыхлая внутренняя часть, называемая “губчатой костью”.
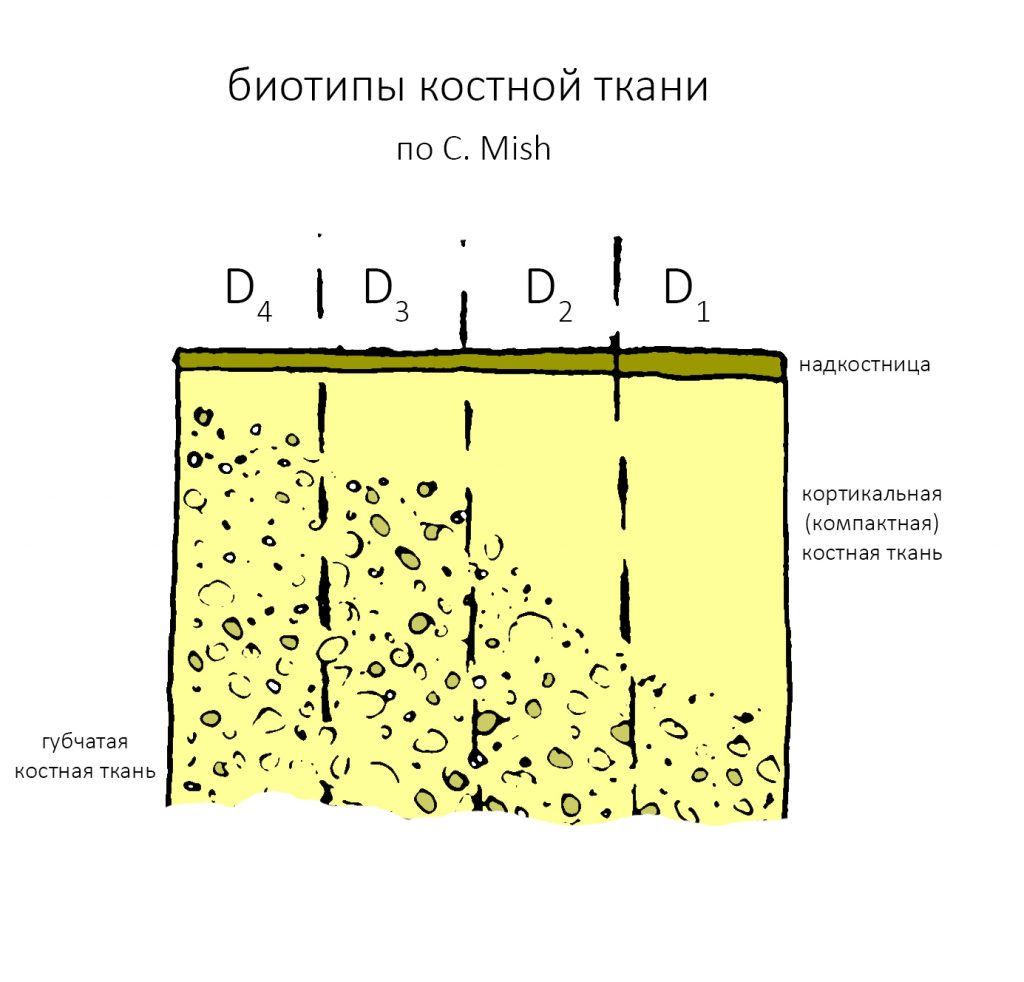
И, в зависимости от соотношения компактной пластинки и губчатой кости, альвеолярную кость принято делить на биотипы. О них мы говорили много-много раз, например здесь>>, здесь>> и тут>>:
Так вот, друзья, исходя из того, что мы знаем об остеогенезе и клетках костной ткани, регенерация костной ткани разных биотипов будет различаться. Зная это, мы можем адекватно выбирать метод наращивания костной ткани – и всегда добиваться хорошего результата лечения.
И, наконец, пятое, что нужно знать о челюстной костной ткани.
Её убыль – прямое следствие нарушения биологического равновесия, обмена веществ, остеогенеза и остеолизиса и т. д.
Каким образом происходит нарушение?
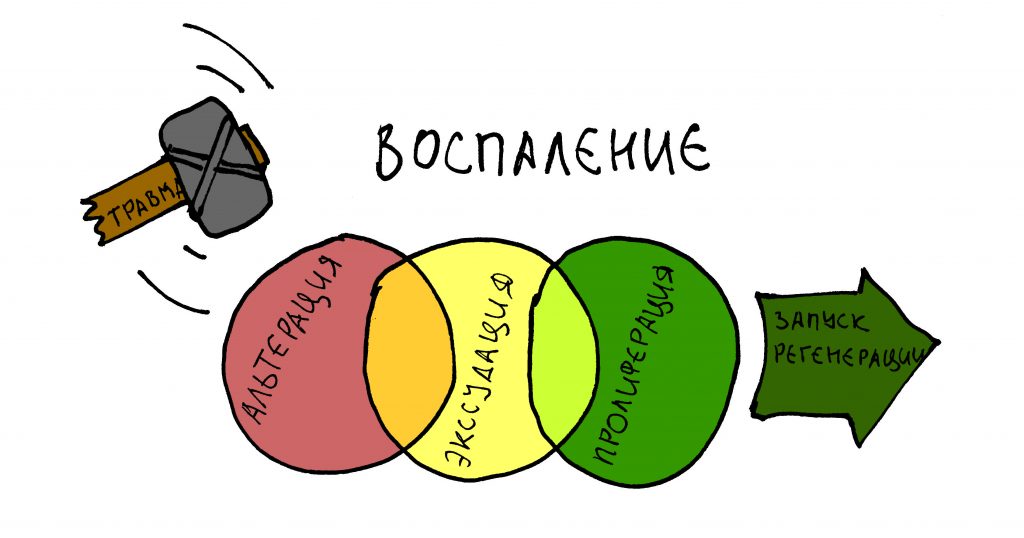
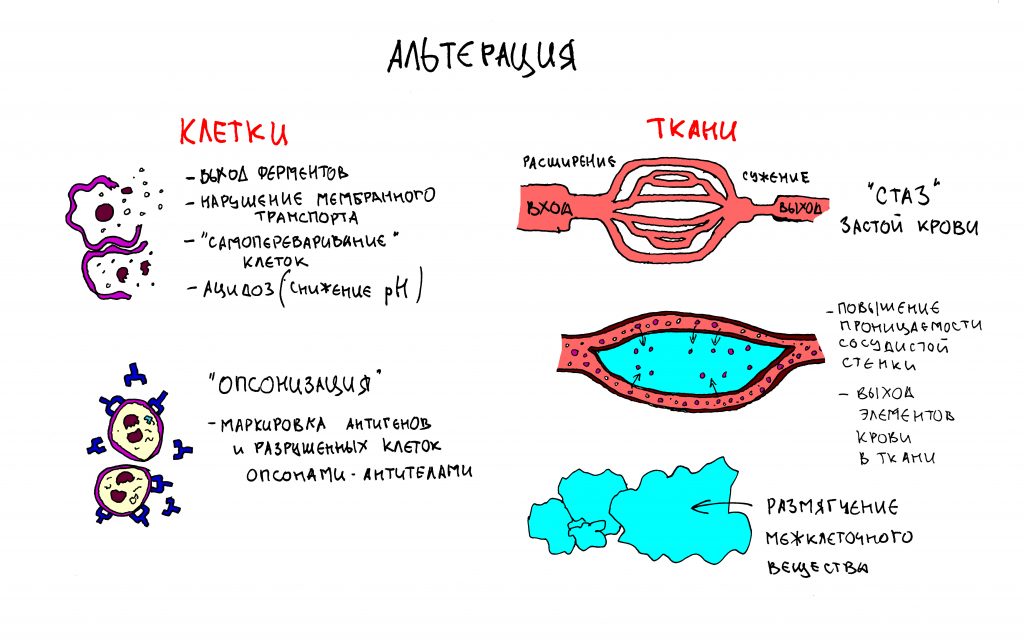
Любую хирургическую операцию, в том числе удаление зуба, организм воспринимает как травму и реагирует на неё соответствующей реакцией, воспалением.
Воспаление – это сложный патофизиологический процесс, состоящий из нескольких плавно перетекающих одна-в-другую стадий:
В ходе воспаления выделяется ряд биологически активных веществ (БАВ) запускающих фагоцитоз, в котором участвуют остеокласты и прочие макрофаги. Они уничтожают всё то, что считают повреждённым (а всё повреждённое маркируется заранее специальными соединениями, антителами).
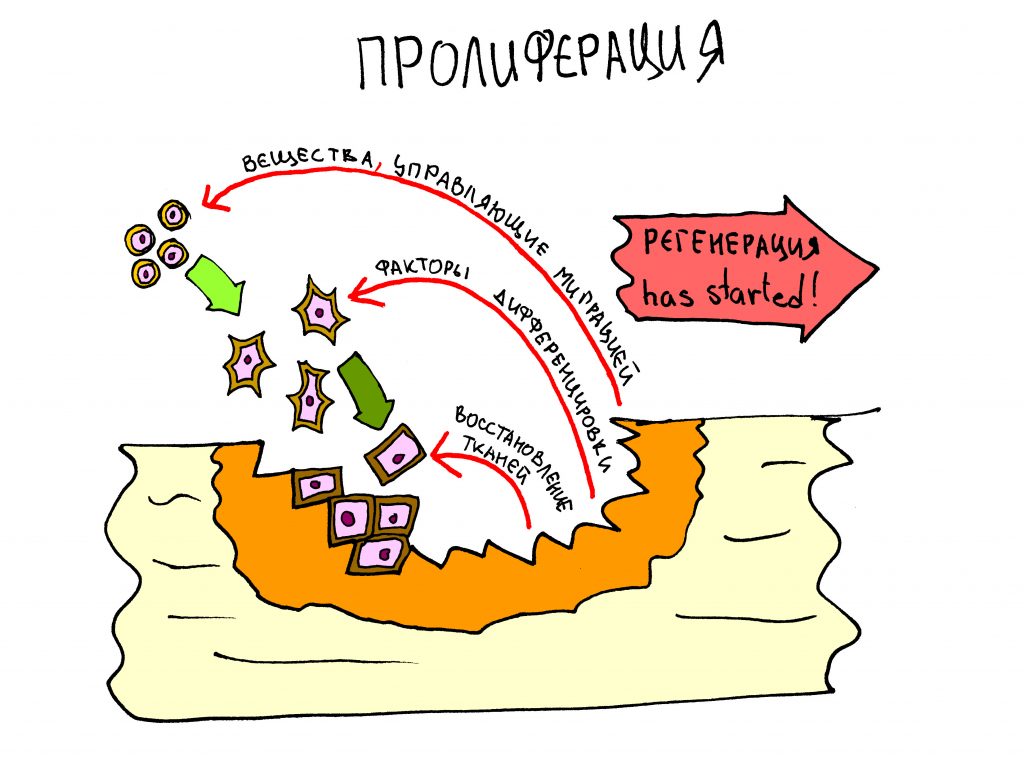
Так, запускается процесс остеолизиса – остеокласты жрут костную ткань, она уменьшается в объёме. И было бы всё очень печально, если бы остеокласты не дохли от своего обжорства – погибая, они выделяют целый ряд медиаторов, т. н. Белков Костного Морфогенеза (БКМ) или, на иностранщине, BMP (Bone Morphogenetic Proteins), которые активируют размножение и дифференцировку фибробластов и остеобластов. Иными словами, запускают остеогенез, рост новой кости:
И вот тут надо сделать пару важных замечаний:
– основные БАВ, запускающие фагоцитоз (белки цитокинового ряда и т. д.) выделяются во время альтеративной стадии воспаления, которая известна своей бурной симптоматикой. Да, друзья, отёк, боль, повышение температуры травмированного участка – всё это происходит в фазу альтерации.
– да, мы все боимся выраженной постоперационной (читай, “воспалительной”) симптоматики и многое делаем для того, чтобы она была как можно мягче. Но интересный факт – слабо выраженная стадия альтерации не даст нужного количества БАВ для запуска остеокластов, а они, в свою очередь – для регенерации костной ткани. Таким образом, между симптоматикой постоперационного воспалительного процесса и последующей регенерацией существует прямая положительная связь: чем более выражена альтеративная стадия воспаления, тем больше выделится управляющих остеогенезом факторов.
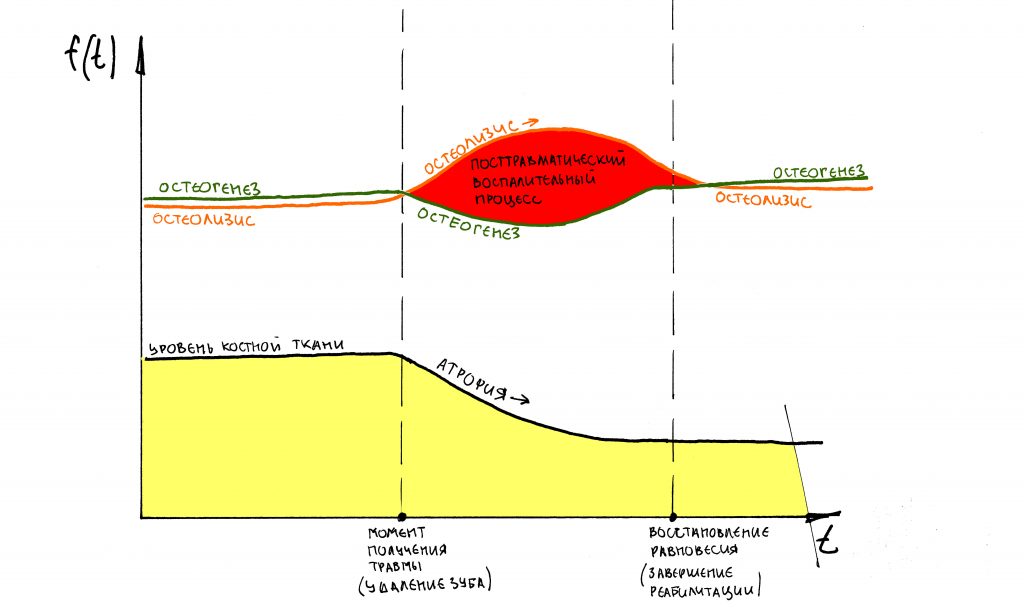
Фактически, посттравматический воспалительный процесс выводит наше уравнение “остеолизис-остеогенез” из состояния равновесия – из-за повышенной активности жрущих кость клеток, остеолизис перевешивает:
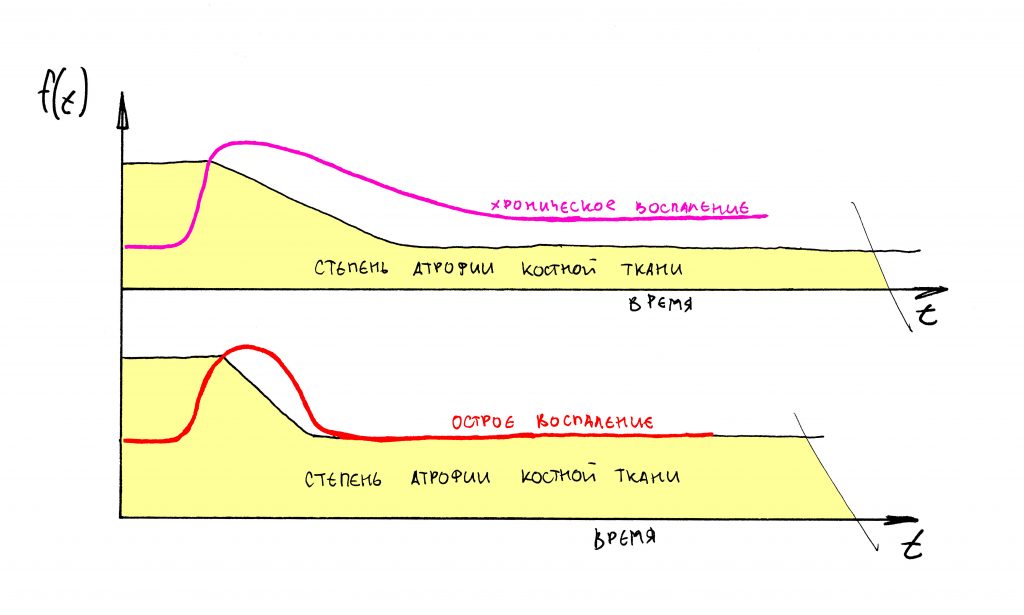
К счастью, этот процесс длится недолго. Постепенно, все процессы вновь уравновешиваются, скорость и степень остеолизиса почти сравнивается со степенью и скоростью остеогенеза.
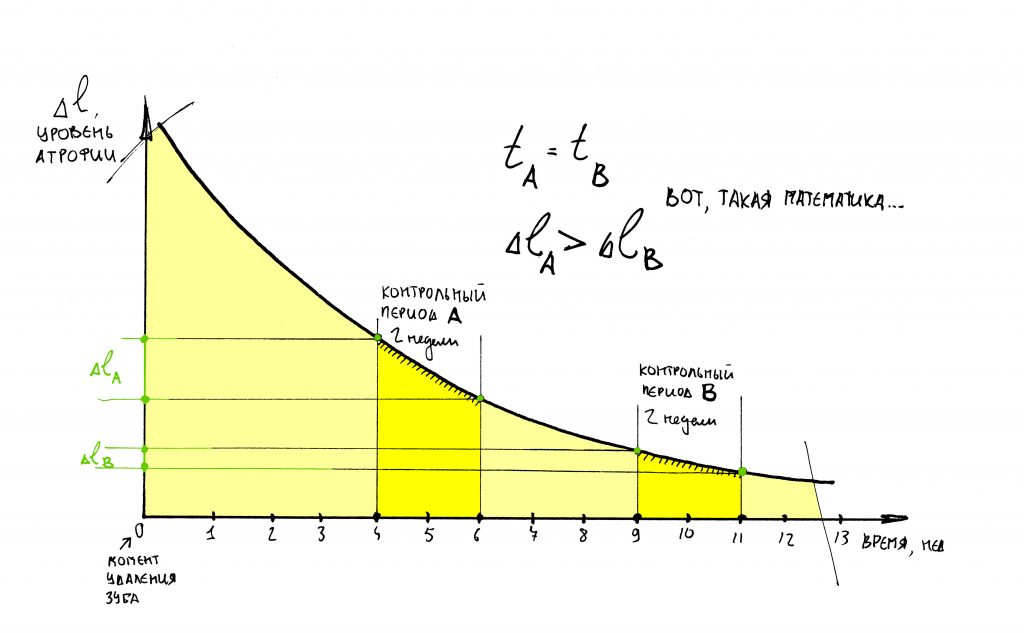
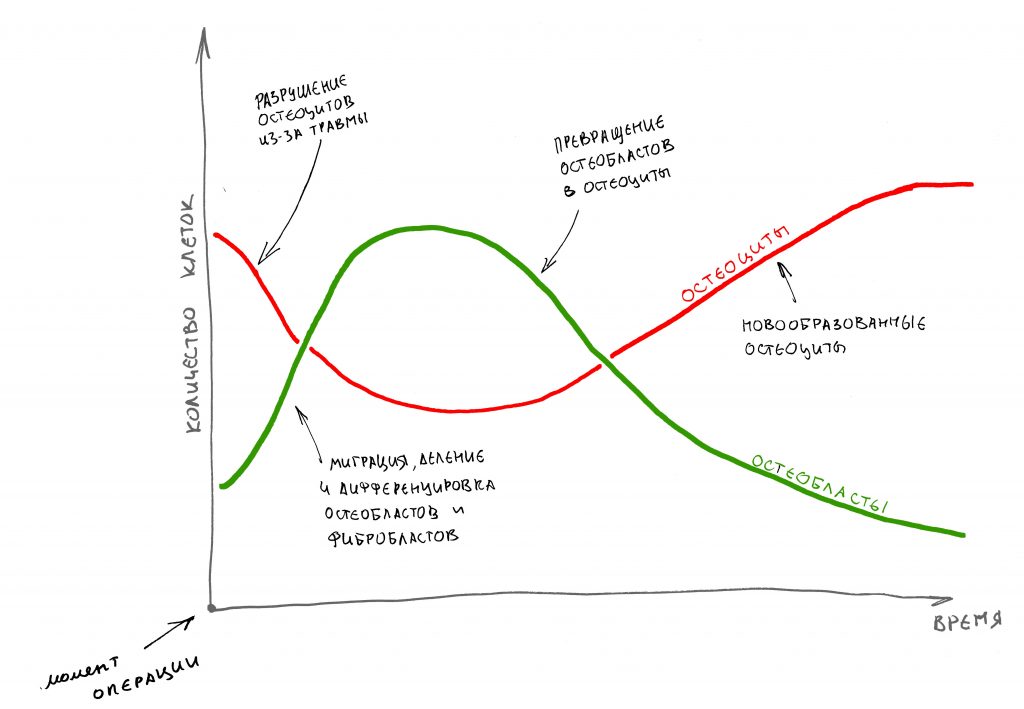
И процесс атрофии замедляется. Если привязать его ко времени и нарисовать график, то получим следующее:
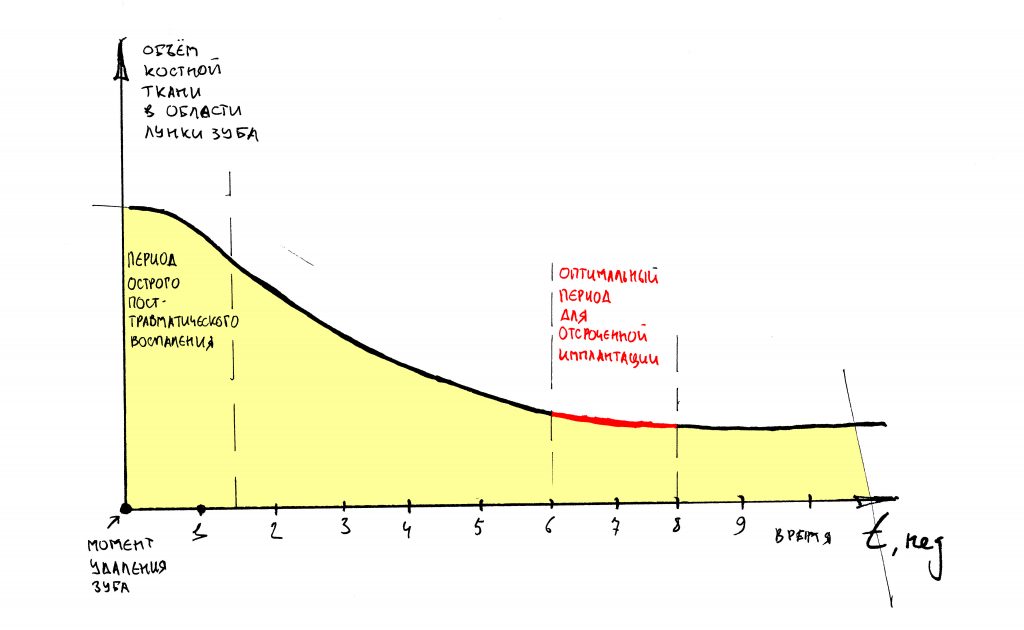
Проще говоря, наибольшая потеря объемов костной ткани происходит в первые 4-8 недель после удаления зуба. Затем, процесс замедляется – и, взяв промежуток времени от 18 до 24 месяцев после удаления, мы с удивлением отметим, что линейные размеры кости практически не меняются:
Но, вернёмся к биотипам костной ткани.
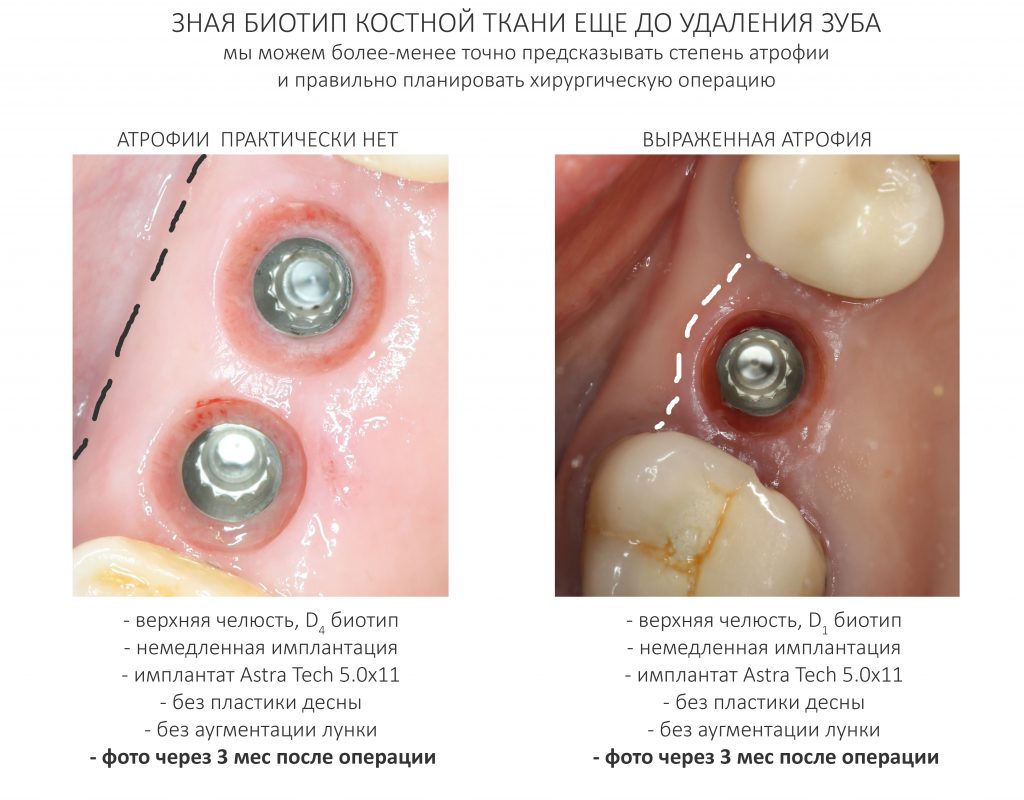
Если существует зависимость между биотипом альвеолярной кости и её регенеративными возможностями (остеогенезом), то, очевидно, есть взаимосвязь между биотипом и скоростью атрофии кости. И вы это неоднократно наблюдали – скажем, если мы видим очень сильно атрофированный альвеолярный гребень, то, как правило, он D1-D2 биотипа, а если форма и объем челюстной кости после потери зубов практически не уменьшаются на протяжение длительного времени, то на 146% D3-D4.
И это легко объяснить, зная, что костная ткань D3-D4 биотипа лучше кровоснабжается, в ней больше остеобластов, а обменные процессы в ней идут интенсивнее. Значительная и требующая остеопластики атрофия такого альвеолярного гребня возникает редко и, как правило, только в случаях очень-очень-очень травматичного удаления зубов, либо на фоне хронического воспалительного процесса, когда остеокласты и прочие макрофаги активны в течение очень-очень-очень большого промежутка времени.
А что на практике?
Знание принципов и закономерностей атрофического процесса, с одной стороны, рвёт шаблон и наше представление об остеопластике, но с другой – предоставляет весьма достоверный прогностический инструмент. С помощью него можно не только предсказать динамику изменения объёмов костной ткани после удаления и имплантации, но и внятно объяснить, в разных клинических условиях работают разные методы наращивания костной ткани.
Что мы знаем о пациенте?
Биотип костной ткани – это то, что мы можем определить по компьютерной томограмме еще до удаления зуба.
Как это использовать?
Зная взаимосвязь между биотипом и атрофией, можно более-менее достоверно определять показания, к примеру, для превентивной консервации лунки, в том числе, при немедленной имплантации.
И, по идее, такой внятный анализ и прогноз атрофии применительно к конкретному клиническому случаю должны заменить устоявшийся в современной имплантологии принцип “Все так делают!” или “Нас так учили!”.
Кроме того, мы можем предсказывать степень атрофии и определять, потребуется ли наращивание костной ткани при отсроченной имплантации даже до того, как зубы удалены.
Заключение
Ключевыми причинами атрофических изменений в костной ткани являются потеря функции (нагрузки) из-за удаления зубов и, как следствие, перестройка микрососудистого русла, нарушение обмена веществ и т. д.
При этом, “движущая сила” атрофии – это макрофагальная (в т. ч. остеокластическая активность), управляемая рядом биологически активных веществ, образующихся, в основном, в ходе воспалительного процесса.
В то же время, остеокласты и прочие макрофаги выделяют вещества, управляющие регенерацией, которые в простонародье называются Белками Костного Морфогенеза (БКМ). Последние активируют размножение и дифференцировку остеобластов и фибробластов – и костная ткань начинает расти.
Уменьшение объёма и линейных размеров костной ткани, в т. ч. после имплантации и остеопластики, будет продолжаться до тех пор, пока процессы остеолизиса и остеогенеза снова не придут в состояние биологического равновесия.
Быстрая потеря регенерата после наращивания кости, периимплантит или резкая убыль костной ткани вокруг имплантатов, может и должна быть рассмотрена как частный случай атрофического процесса, подчиняющегося тем же самым закономерностям, что и вообще. Иными словами, имеет место быть хроническое воспаление со всеми вытекающими.
А еще можно сделать ряд прикладных выводов.
История о том, что “чем больше ждёшь, тем меньше кости останется”, мягко говоря, не совсем правдива. Если пациент пришёл через год после удаления зуба с определённым объёмом костной ткани, то не имеет смысла его торопить и пугать атрофией. Всё, что должно было уменьшиться – уже уменьшилось. Не суетитесь. Спокойно делайте остеопластику и проводите имплантацию.
Немедленная имплантация практически не влияет на скорость и степень атрофии. Именно поэтому в некоторых ситуациях (между прочим, далеко не во всех) при немедленной имплантации нам необходима аугментация лунки с использованием биоматериалов.
Рекомендации о необходимости ждать по полгода с момента удаления зуба до имплантации не имеют под собой оснований. В ожидании более 4-6 месяцев от операции остеопластики до операции имплантации больше вреда, чем пользы. Почему? Читайте здесь>>
Завершая эту, иногда сложную для понимания статью, я хотел бы сделать небольшую ремарку.
Мы живём в мире готовых решений. Нам не надо готовить борщ (есть Яндекс.Еда), не надо чинить, обслуживать и даже заправлять автомобиль (есть Яндекс.Драйв), не нужно помнить Дни Рождения друзей (есть Фейсбук), не нужно уметь ориентироваться (есть Яндекс.Навигатор). Нам не надо читать книжки, чтобы самостоятельно найти ответы на свои вопросы (есть куча пабликов, где можно задать любой вопрос и получить тысячу ответов). Нам не надо знакомиться с девушками/юношами (есть PornHub).
Да, что уж говорить – вы пользуетесь Т9 в переписке, выбирая слова, которые предлагает вам компьютер! И вам совершенно не нужно знать, как это всё работает.
В медицине, в целом, в стоматологии, в частности – это устойчивый тренд. Все мы ждём, что появится какой-то волшебный метод остеопластики, который будет работать всегда и везде, без осложнений и т. д. И нам всё время пытаются внушить, что вот он, этот метод, он существует. Ты просто повтори его так, как это делает лектор или преподаватель – и всё. А если у тебя возникли проблемы – то лишь от того, что ты неправильно его повторил.
Вместо этой статьи я мог бы показать вам какой-нибудь красивый клинический случай с фотографиями “было-стало” и минимумом текста.
Возможно, кто-то из вас восхитился, кого-то стошнило бы от вида расчленёнки – но какую пользу вам принесла бы подобная публикация? Ну знали бы вы, что мы в CLINIC IN умеем делать остеопластические операции с красивым результатом – так все это и так знают!
Нет, друзья, иногда я вынужден рассказывать о малопонятных и скучных, на первый взгляд, вещах, которые, однако, важны для понимания принципов наращивания костной ткани, представления о том, что происходит с вами после хирургической операции и откуда берутся осложнения, необходимы для правильного планирования и прогнозирования стоматологической реабилитации с использованием дентальных имплантатов. Очень надеюсь, что я на верном пути.
Ведь, чем больше вы знаете – тем лучше для всех.
CLINIC IN вам в этом поможет.
Спасибо, что дочитали до конца.
С уважением, Станислав Васильев, имплантолог CLINIC IN.
Атрофия костной ткани челюсти
Многие пациенты думают, что достаточно лечить кариес, заниматься профилактикой заболеваний десен и всегда будет красивая улыбка.
Однако этого не достаточно, продолжать лечение нужно даже после удаления зуба. Удаление зуба требует своевременного протезирования. Протезирование с имплантацией зуба проходят в несколько этапов, сперва восстановление, потом хирургическое вмешательство, установка импланта. Возможно и удаление зуба с одномоментной имплантацией, в таком случае атрофии костной ткани не наступает.
Что подразумевают под понятием атрофия костной ткани челюсти?
Прежде чем говорить об атрофии костной ткани зубов, нужно разобраться в схеме «зуб-десна-челюсть».
Корни зуба располагаются в альвеолярной лунке челюсти, сами корни окружены связочным аппаратом.
Челюсть имеет название «альвеолярный отросток», она состоит из губчатого вещества находящегося в центральной части и глубинного базального слоя.
В центральной части и находятся кровеносные сосуды. При удалении моляра в кости остается пустое место. При незаполненности данного пространства его будут заполнять клетки десны, они растут намного быстрее, чем клетки костной ткани. При том, что если использовать искусственный материал, либо же поставить защитную мембрану, то объем все равно будет сокращаться, что и называется атрофией.
Атрофия костной ткани челюсти-это патологический процесс, который обозначает истончение челюстной кости.
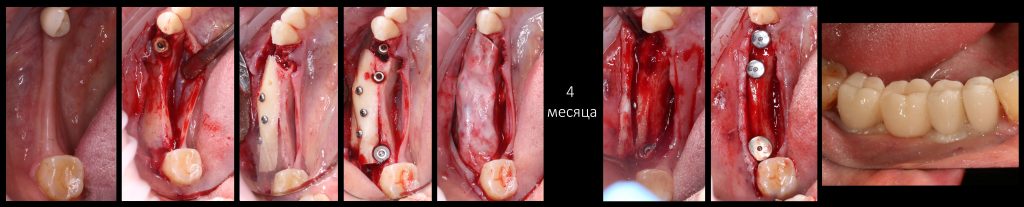
Примеры работ:
У вас наблюдаются симптомы атрофии костной ткани?
Запишитесь на консультацию к хирургу-имплантологу в НИЦ!
Почему возникает истончение?
Там где ранее был зуб была нагрузка, то есть при жевании данная часть функционировала. При отсутствии зуба кровеносные сосуды больше не питают клетки и они начинают сокращаться, так как нужды в них больше нет.
Причины атрофии костной ткани
Рассмотрим несколько факторов ведущих к атрофии челюстной кости.
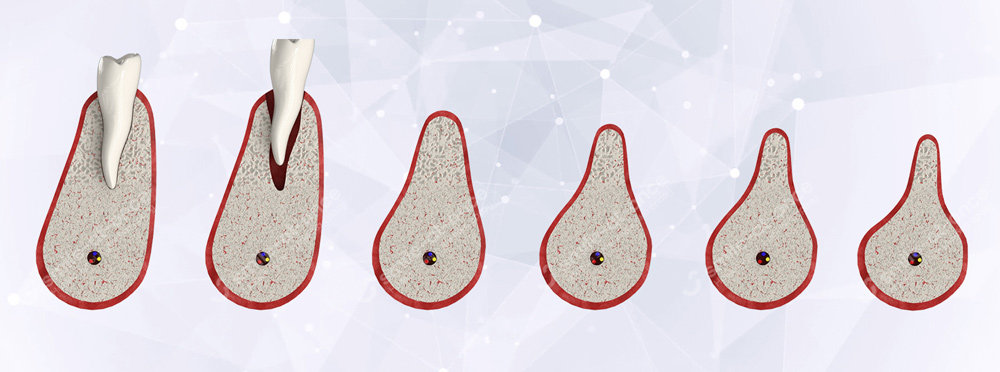
Степени сокращения костного материала
Патологический процесс не быстрый, делится на 4 этапа :
Первая степень самая легкая, то есть при проведении имплантации не требуется воссоздание объема костной ткани.
Вторая стадия характеризуется небольшим убыванием объема. Здесь тоже имплант можно установить, так как губчатого вещества еще хватает на установку протеза.
Третья выраженная стадия требует наращивания костной массы, без данной процедуры никак не выполнить установку импланта.
Последний этап означает полное отсутствие губчатого вещества.
Проблемы, к которым ведет атрофия костной ткани
Собственно говоря при деструкции, как и при долгом ношении протезов пациента будут сопровождать такие последствия как:
Как предотвратить процесс атрофии челюстной ткани?
Если нет противопоказаний, то данный метод безопасен и не несет за собой никаких минусов.
Синус-лифтинг возможен только на верхней челюсти.
В любом случае, какой из выше представленных способов протезирования подходит именно Вам, решает врач-стоматолог. Он подберет необходимое лечение, исходя из сложности ситуации, наличия противопоказаний, бюджета и общего состояния здоровья пациента.
Понравился материал? Поделись с друзьями!
Статьи по теме
Производители зубных имплантов: с какими брендами мы работаем
Подробно об имплантации All on 6, цене и преимуществах протезирования на 6 имплантах
Протезирование при полном отсутствии зубов с опорой на импланты
Если разрушено большинство зубов на одной или обеих челюстях, то не стоит отчаиваться. Современная стоматология предоставляет возможность восстановить функциональность зубного ряда даже при полной адентии.
Имплантация зубов под ключ: что это и как происходит
Имплантация зубов под ключ – комплекс мероприятий, конечный результат которых – приживление имплантов и установка постоянных коронок. Давайте рассмотрим этот комплекс подробнее.
Важные моменты протезирования зубов на имплантах
Цель дентальной имплантации – это надежное и быстрое восстановление всех функций зубочелюстной системы вне зависимости от уровня костного дефицита и присутствия различных заболеваний.
Имплантация верхней челюсти или нижней при полном отсутствии зубов
Имплантация зубов верхней челюсти с восстановлением зоны улыбки и жевательных единиц
Выпадают ли импланты зубов и почему
Отсутствие зубов: почему нужна имплантация и какая она бывает
Циркониевые импланты: плюсы и минусы
Вопросы-ответы по теме
Аутотрансплантация если зуб отсутствует
Имплантация единым блоком зубов нижней челюсти
Имплантация верхней челюсти под ключ
Когда можно провести второй этап имплантации
Примеры лечения по теме
У вас наблюдаются симптомы атрофии костной ткани?
Почему по вопросам лечения атрофии костной ткани лучше обращаться в клиники Немецкого Имплантологического Центра в Москве? Почему экспертную консультацию по вопросам костной пластики и имплантации зубов лучше доверять специалистам наших клиник?
Во-первых, мы являемся ключевыми партнерами ведущих мировых производителей имплантов, таких как Nobel, Straumann, Ankylos, XiVE, Astra Tech.
И в третьих, клиники Немецкого Имплантологического Центра являются лучшими стоматологическими клиниками в Москве и в России в области имплантации зубов и протезирования. Мы уверенно занимаем ПЕРВОЕ место в рейтинге частных стоматологических клиник с 2016 года.
Высочайший уровень сервиса, самые передовые технологии:
Обращайтесь, будем рады Вам помочь! Нажмите кнопку «Запишитесь на консультацию к хирургу-имплантологу в НИЦ!», заполните контактные данные, и наши менеджеры свяжутся с вами, чтобы обсудить удобное для вас время приема.