Атрофия сетчатки глаза что это такое и как
Что такое атрофия зрительного нерва? Причины возникновения, диагностику и методы лечения разберем в статье доктора Швайликовой И. Е., офтальмолога со стажем в 9 лет.
Определение болезни. Причины заболевания
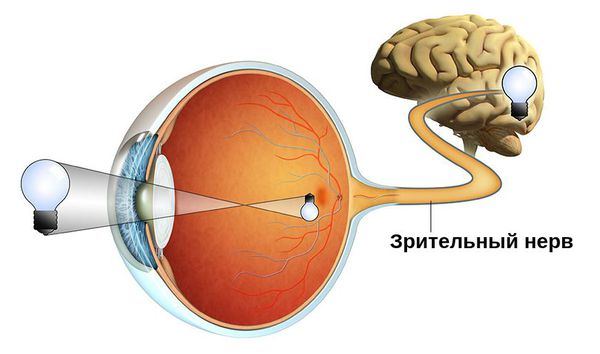
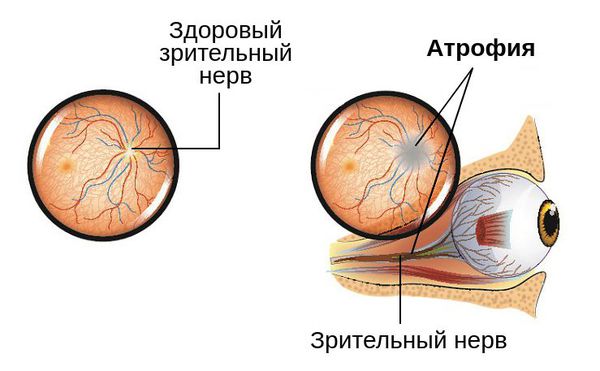
Атрофия зрительного нерва — это истончение и разрушение нервных волокон зрительного нерва, уменьшение количества ганглиозных клеток сетчатки, которые генерируют нервные импульсы и передают их от глаза в головной мозг. Повреждение нервных волокон происходит в результате их воспаления, отёка, сдавления, нарушения кровообращения, повреждения и замещения соединительной тканью.
В Международной классификации болезней (МКБ-10) атрофия зрительного нерва указана под кодом H47.2.
Зачастую эта патология является симптомом других офтальмологических, неврологических и системных заболеваний. Она сопровождается ухудшением зрения и может привести к необратимой слепоте.
Причина врождённой атрофии зрительного нерва
Причины приобретённой атрофии зрительного нерва
Существует множество причин развития атрофии. К основным офтальмологическим причинам относятся:
Травматическими причинами атрофии являются различные травмы черепа в результате автомобильной аварии, бытовых случаев, огнестрельного ранения. Они сопровождаются контузией, сдавлением, отрывом или разрывом зрительного нерва.
К причинам врождённой атрофии зрительного нерва относятся внутриутробные отравления, воспалительные заболевания матери во время беременности, неправильное ведение беременности и родов, родовые травмы, аномалии развития.
Генетическая причина возникновения атрофии наследуется от одного или обоих родителей в результате генетических нарушений: атрофии Лебера, юношеской атрофии зрительного нерва, оптикодиабетического синдрома и др.
Симптомы атрофии зрительного нерва
К признакам атрофии зрительного нерва относятся:
Патогенез атрофии зрительного нерва
Сам механизм развития заболевания заключается в деструкции (повреждении) нервных волокон. Они замещаются соединительной и глиозной тканью. Происходит заращение капилляров, питающих зрительный нерв, в результате чего происходит его истончение.
Классификация и стадии развития атрофии зрительного нерва
По этиологии (причине возникновения) атрофия может быть наследственной или приобретённой.
По патогенезу выделяют две группы заболевания:
По степени поражения атрофия бывает:
По локализации патологического процесса атрофия может быть односторонней и двусторонней.
По уровню поражения выделяют два типа атрофии:
По степени прогрессирования выделяют три формы атрофии:
Осложнения атрофии зрительного нерва
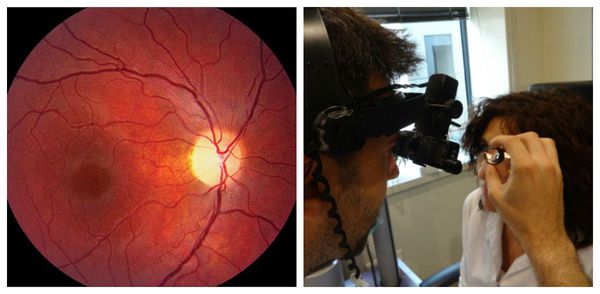
Диагностика атрофии зрительного нерва
Постановка диагноза основывается на жалобах пациента, клинической картине и ф ункциональных исследованиях:
Также диагностика атрофии зрительного нерва основывается на результатах инструментальных исследований:
Для комплексного подхода к лечению основного заболевания, на фоне которого развилась атрофия зрительного нерва, необходимо проконсультироваться с врачами других специальностей :
Лечение атрофии зрительного нерва
Какой врач лечит атрофию зрительного нерва
При появлении симптомов атрофии зрительного нерва следует обратиться к врачу-офтальмологу.
Вылечить пациента с атрофией зрительного нерва — непростая задача. Способность нервных клеток к регенерации очень ограничена. Выбор тактики лечения атрофии зрительного нерва зависит от вида патологического процесса: воспаление, токсическое поражение, сдавление, нарушение кровообращения.
Медикаметозное лечение
Местное лечение предполагает использование местных антибактериальных и противовоспалительных препаратов. Они вводятся под конъюнктиву либо заглазничное пространство путём капельного вливания (инстилляций) или инъекций.
Общее лечение направлено на решение основных задач:
Для проведения дезинтоксикационной терапии используют физрастворы (растворы глюкозы и гемодеза).
При борьбе с инфекцией показано применение противовирусных антибактериальных препаратов. Их выбор зависит от причины, вызвавшей атрофию зрительного нерва. Терапия может проводиться как местно, так и системно.
Аппаратные методы лечения
В последние годы для лечения атрофии зрительного нерва активно применяются следующие аппаратные методы лечения:
Прогноз. Профилактика
Исход болезни будет наиболее благоприятным, если своевременно начать лечение основного заболевания, определить причину развития атрофии и устранить её. Возможно сохранить и час тично повысить остроту зрения, однако полностью восстановить способность видеть невозможно. Без лечения у пациента может развиться полная необратимая слепота.
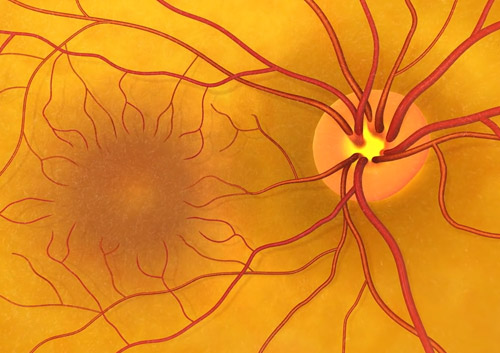
Атрофия сетчатки глаза
Термин «атрофия сетчатки» является собирательным. Его используют в офтальмологии для обозначения группы заболеваний, характеризующихся дистрофическим поражением ретины и снижением её функциональных способностей, сопровождающимся нарушениями центрального зрения. Ещё одно название этого патологического процесса звучит как «Возрастная макулодистрофия» (или «ВМД»).
Чаще всего заболевание диагностируют у пациентов старше шестидесяти лет. Чем больше возраст, тем выше риск его развития — именно поэтому именно старение организма считают главным фактором риска. В соответствии с медицинской статистикой частота заболеваемости среди пациенток женского пола выше, чем среди пациентов мужского.
Подробнее об атрофии сетчатки глаза
Механизм развития заболевания основан на ишемических явлениях, провоцирующих нарушение питания тканей сетчатой оболочки или ретины. Сама по себе она является внутренней глазной оболочкой, расположенной между стекловидного тела (изнутри) и сосудистой оболочкой (снаружи).
Содержа в себе светочувствительные сенсорные нейроны (фоторецепторы), она отвечает за восприятие, обработку, хранение и преобразование информации посредством электрических и химических сигналов и тем самым выполняет ряд важнейших функций.
Анатомически ретина представляет собой тонкую оболочку, которая состоит из зрительной и передней частей. Первая охватывает область вплоть до ресничного тела и состоит из десяти слоёв, каждый из которых выполняет определённую функцию, вторая не содержит фоторецепторов, а потому не чувствительна к свету.
Максимальное количество фоторецепторов (т.н. палочек и колбочек) содержится в области, которую называют жёлтым пятном или макулой. Она является областью максимальной остроты зрения с ямкой по центру, содержащей нейроны, и обеспечивает чёткость изображения и цветовое восприятие.
Из-за дефицита биологически значимых элементов и кислорода жёлтое пятно истощается, её ткани дегенерируют, что негативно отображается на центральном зрении. Начало подобных патологических изменений начинается в пожилом возрасте.
Этиология атрофии ретины
Современная офтальмология до сих пор не выявила причины развития атрофии пигментного эпителия и других слоёв сетчатки. Существует ряд теорий, исходя из которых инициирующим фактором заболевания может быть:
Виды атрофии ретины
Заболевание протекает в двух формах — сухой и влажной, которые нередко являются начальной и финишной стадией атрофии.
| Сухая форма | Влажная форма |
|---|---|
| Является наиболее распространённой, диагностируемой в 90% случаев. Развивается вследствие недостаточного количества полезных веществ, поступающих в макулу, и характеризуется скоплением отложений пигмента, который оказывает негативное воздействие на фоторецепторы. Патология прогрессирует медленно и сначала является односторонней. | Чаще всего влажная прогрессирующая атрофия сетчатки развивается на фоне сухой. Она является более опасной, поскольку отличается развитием новых кровеносных сосудов в ретине, которые растут в сторону макулы. В результате формируются рубцы, из-за которых пациент теряет возможность видеть. Подобные осложнения не редкость на фоне диабета и ожирения. |
Помимо этого, офтальмологи выделяют географическую атрофию сетчатки, которая получила своё название из-за того, что под её воздействием глазное дно приобретает вид, напоминающий географическую карту. В этом случае патологические процессы поражают пигментный эпителиальный слой ретины, из-за чего она приобретает необычную пятнистую пигментацию.
Клинические проявления атрофии сетчатки
Симптоматика на ранних стадиях проявляется невозможностью выполнять действия, требующие хорошего виденья мелких деталей (к примеру, чтения). Субъективная симптоматика заключается в появлении перед глазами пелены, которая не позволяет чётко видеть, в разнообразных дефектах зрения, при которых изображение искажается, а также в формировании скотом в центральной области зрительного поля.
В дальнейшем центральное зрение становится всё хуже, и этот процесс может быть медленным при сухой и быстрым при мокрой атрофии. Качество жизни пациента существенно ухудшается, поскольку он становится неспособным выполнять ряд действий.
Как диагностируют атрофию сетчатки?
Как правило, первичная диагностика не затруднена, поскольку субъективная симптоматика позволяет заподозрить именно атрофию. Подтвердить диагноз помогает целый спектр офтальмологических инструментальных исследований:
Лечение атрофии сетчатки
Тактику лечения атрофии сетчатки разрабатывает офтальмолог, руководствуясь индивидуальными показаниями пациента и данными диагностических исследований. Некоторые специалисты считают, что сухая атрофия не требует лечения, другие — полагают, что применение витаминных комплексов и фармакологических препаратов, укрепляющих стенки сосудов, позволяет существенно замедлить процессы утраты зрения.
Принято считать, что хорошего эффекта позволяет добиться диетотерапия, благодаря которой можно не только остановить дегенарацию ретины, но и сохранить способность чётко видеть даже в пожилом возрасте.
Лечение влажной атрофии предусматривает иные методы, которые заключаются в следующем:
Дистрофия сетчатки глаза
Дистрофия сетчатки глаза — это дегенеративное изменение ткани сетчатой оболочки. В зависимости от локализации различают центральную и периферическую форму заболевания. В данной статье мы рассмотрим центральную (макулярную) дегенерацию.
Существуют два вида макулодистрофии сетчатки — это влажная и сухая форма, давайте рассмотрим их.
Макулодистрофия сетчатки – «сухая форма»

Главной причиной заболевания является необратимый процесс старения всего организма человека, и в том числе его глазных органов. Также дистрофия сетчатки может быть следствием травмы, перенесенных воспалительных или инфекционных заболеваний, развитой близорукости, а иногда таким образом сказывается негативное влияние наследственности.
Курение, заболевания сердечно-сосудистой системы, излучение может провоцировать развитие заболевания.
Первые симптомы, по которым определяется дистрофия сетчатки глаза:
При обнаружении подобных изменений, крайне важно не медлить с обращением к офтальмологу для того, чтобы вовремя и правильно диагностировать болезнь. Начальные стадии заболевания поддаются лечению намного эффективнее, чем запущенная дистрофия сетчатки.

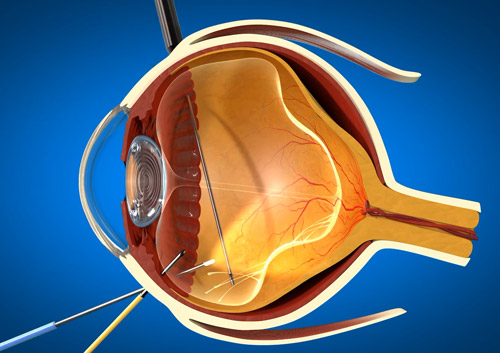
В зависимости от типа заболевания, дистрофия сетчатки подвергается лазерной коррекции или оперативному вмешательству. Процедуры, проводимые с помощью лазера, безболезненны и в качестве анестезии используются только специальные глазные капли. В результате такой операции удаляются накопившиеся шлаки с пораженного участка сетчатки. Обычно одной процедуры бывает достаточно, но в особых случаях врач может назначить ее повторно.
Хирургическое лечение зачастую направлено на сохранение зрительных функций у больных дистрофическими процессами глазного дна. Современный метод хирургической коррекции гемодинамики (отдельно или вместе с консервативным курсом лечения) заключается в использовании специальных препаратов, вводимых в стекловидное тело глаза и тем самым уменьшающих отек в центральной части сетчатки. Проводится такая операции также с использованием местной анестезии.
Дистрофия сетчатки глаза лечение и ход операции
Имплантант из коллагена (ширина – 6 мм, длина – 20 мм) пропитывается антиоксидантным или сосудорасширяющим препаратом и через разрез в конъюнктиве вводится в субтеноново пространство (нижненосовый или нижневисочный квадрант, 8 мм от лимба) без накладывания швов. На протяжении 10 послеоперационных дней проводятся закапывания против возникновения воспалений.
Результаты:
Коллагеновая губка «Ксенопласт» вводится в субтеноновое пространство для расширения сосудов за счет развивающегося асептического воспаления в окружающих его тканях микроциркуляторного русла. Этим стимулируется с новообразованными сосудами рост соединительной ткани.
По прошествии 1-2 месяцев с дня проведения операции в месте введения губки происходит формирование грануляционной ткани. Уже после 2-3 месяцев губка совершенно рассасывается, а степень васкуляризации новообразованных эписклеральных тканей остается довольно высокой.
Улучшение кровотока в сосудистой оболочке, которая участвует в кровоснабжении сетчатки и диска зрительного нерва является фактором, который приводит к повышению остроты на 61.4%, также и к расширению на 75,3%, поля зрения.
Операция, в ходе которой корректируется дистрофия сетчатки глаза, может проводиться неоднократно, однако не чаще, чем по истечению 2 месяцев со дня проведения предыдущей.
Показания:
Коррекция остроты зрения до 0,4 Д:
Не всем пациентам с диагнозом дистрофия сетчатки глаза могут рекомендовать оперативные вмешательства. Поэтому необходимо заранее знать об имеющихся противопоказаниях:
Также дистрофия сетчатки не лечится в период, когда в организме протекают любые воспалительные процессы, в том числе и касающиеся заболевания глаз.
Макулодистрофия «влажная форма»
Сейчас одним из методов наиболее эффективного лечения макулодистрофии «влажных» форм считается введение люцентиса (ингибитора роста новообразовывающихся сосудов) в стекловидное тело. Это приводит к замедлению прогрессии снижения центрального зрения, а также к восстановлению (частичному) остроты зрения примерно у 25-40% обратившихся пациентов, стабилизации ее у 95%. 0,05мл (0,5 мг).
Дистрофия сетчатки корректируется в несколько этапов: три первых инъекции частотой 1 р/месяц выполняют последовательно в течение трех месяцев. После этого лечение Люцентисом прекращается, наступает фаза стабилизации, и не реже 1 р/месяц проверяется острота зрения. Между двумя дозами вводимого препарата необходим интервал в 1 месяц. Лечение Люцентисом заболевания «Дистрофия сетчатки глаза» должен проводить только врач-офтальмолог, соблюдая асептические условия.
Фотодинамическая терапия
Еще одна наиболее эффективная лечебная методика, применяемая для лечения центральной дистрофии сетчатки «влажной» формы при формировании неоваскулярной субретинальной мембраны. Проводится лечение следующим образом: пациенту в вену вводят фотосенсибилизатор Визудин (специальное вещество, накапливающееся под сетчаткой в неоваскулярной патологической мембране). После этого облучается лазером (специалистом задаваемой длиной волны) центральная зона сетчатки, поглощаемая этим фотосенсибилизатором. Неоваскулярная патологическая мембрана разрушается под сетчаткой, в результате чего частично заболевание дистрофия сетчатки излечивается. Для устойчивого эффекта требуется 3 сеанса фотодинамической терапии, интервал между которыми 2-3 месяца.
Барраж макулярной области
Такая операция проводится с целью лечения определенных форм центральной дистрофии сетчатки «влажной». По кругу около центральной зоны сетчатки на нее наносятся лазеркоагуляты. Обычно после этой процедуры отек сетчатки проходит, с частичным или полным восстановлением зрительных функций.
Как и любая другая болезнь, дистрофия сетчатки легче предупреждается, чем лечится. Поэтому соблюдение несложных профилактических мероприятий, помогает снизить вероятность развития заболевания. А именно: здоровый образ жизни, сбалансированное питание, с необходимыми микроэлементами и витаминами, обязательное наличие умеренных физических нагрузок, систематическое посещение офтальмолога (достаточно одного-двух раз в год, при отсутствии жалоб) и обязательное лечение хронических заболеваний.
Периферическая дистрофия сетчатки: причины, симптомы и методы лечения
Под дистрофией сетчатки офтальмологи объединяют разнородные патологии, сопровождающиеся прогрессирующим отмиранием, то есть истончением ее тканей. В случае если очаги дистрофии располагаются в периферической части сетчатой оболочки глаза, многократно повышается риск ее надрыва, который чреват полной и необратимой утратой зрения.
Это заболевание одинаково часто встречается у молодых и пожилых пациентов и не имеет гендерных предпочтений, а симптомы становятся заметными только после значительного распространения патологических очагов. Именно этим и опасна периферическая дистрофия сетчатки глаза — более 50% диагнозов ставится, когда изменения стали необратимыми.
Причины
Наиболее распространенной причиной периферической дегенерации сетчатки офтальмологи называют нарушение рефракции по миопическому типу, то есть банальную близорукость. При этом заболевании глазное яблоко оказывается вытянутым вдоль передне-задней оси. При такой форме глаза его периферия постоянно находится в напряжении, из-за чего ухудшается кровоснабжение тканей, включая сетчатку. На последней формируются тракции — участки с чрезмерным натяжением, на которых со временем образуется разрыв. В него «просачивается» жидкая фракция стекловидного тела, которая приводит к отслаиванию сетчатой оболочки от сосудистой подложки. Таким образом эта часть зрительного аппарата окончательно утрачивает источники питания и отмирает.
По статистике, периферическая дистрофия сетчатки в 30-40% случаев вызвана именно близорукостью. На дальнозоркость же приходится не больше 8% всех диагнозов. У людей с нормальным зрением и отсутствием проблем с рефракцией такое поражение сетчатки диагностируется в 3% случаев.
Помимо врожденной или приобретенной миопии (близорукости), дистрофию могут спровоцировать:
Полезно знать! По статистике, наиболее подверженными периферической дистрофии сетчатки глаз являются обладатели светлой кожи и голубой радужки. У них основной причиной патологии, помимо перечисленных, становится травмирующее воздействие ультрафиолета на глаза.
Что касается возрастного распределения заболевания, у молодых пациентов его причинами чаще становятся нарушения рефракции, травмы и инфекции, а у пожилых дистрофия возникает на фоне сосудистых аномалий и возрастных изменений.
Симптомы
Для периферической дистрофии сетчатки характерны неспецифические симптомы, которые напоминают большинство нарушений зрения:
Перечисленные симптоматические проявления могут беспокоить пациента одновременно или появляться спорадически по одному. По мере увеличения размера патологических очагов они становятся более выраженными, а часть из них сохраняется навсегда. Это характерно для всех форм дистрофии сетчатки.
Диагностика
Выявить периферическую дистрофию сетчатки можно до появления симптоматики. Аномалия хорошо визуализируется в процессе обследования глазного дна следующими методами:
Наиболее информативным способом при постановке диагноза считается УЗИ глаза. Эта процедура позволяет выявить проблему до появления существенных дистрофических процессов, например, на этапе формирования тракций. Также она помогает установить причину заболевания, если ею стали изменения размера глаза по продольной оси, аномалии стекловидного тела, сосудистые мальформации и т. д.
Методы лечения
К сожалению, периферическая дегенерация сетчатки не поддается полному и безвозвратному устранению. Современная медицина предлагает пациентам с таким диагнозом комплексное лечение, направленное на приостановку распространения дистрофических очагов. На бессимптомных и ранних стадиях болезни используют консервативные методы терапии, состоящие преимущественно из медикаментов нескольких групп:
Если периферическая дистрофия сетчатки продолжает прогрессировать после 2 курсов консервативной терапии, используют физиотерапевтические процедуры:
Если и эти меры не привели к заметному замедлению прогрессирования болезни, проводят малоинвазивное или полноценное хирургическое вмешательство. Наиболее эффективной и малотравматичной считается лазерная коагуляция сетчатки, в процессе которой врач «припаивает» сетчатую оболочку к сосудистому основанию и одновременно устраняет рубцовые образования.
Если заболевание находится на запущенной стадии, когда стекловидное тело вышло через разрыв в сетчатке, проводят витрэктомию: удаляют стекловидное тело, фиксируют сетчатку и заполняют глазное яблоко полимером.
Прогноз
При своевременном выявлении дистрофических изменения в периферической области сетчатки прогноз благоприятный. Несмотря на то, что большинству пациентов не удается вернуть 100% зрение, они сохраняют визуальный контакт с внешним миром, могут обслуживать себя и работать. Улучшает прогноз отказ от вредных привычек и чрезмерных физических нагрузок. Даже при отсутствии заметных изменений к худшему пациентам с таким диагнозом необходимо дважды в год проходить обследование у офтальмолога.
Атрофия сетчатки глаза: причины и методы лечения
В офтальмологии под атрофией сетчатки понимают группу заболеваний, при которых происходит нарушение функциональных способностей этой части зрительного аппарата. Эта болезнь — частый спутник пожилого возраста, она неизменно связывается с естественным угасанием всех систем организма. По статистике ею чаще страдают женщины.
Причины
Основной причиной возникновения атрофии сетчатки глаза врачи называют ишемию, в процессе которой ухудшается питание тканей сетчатки, расположенной между стекловидным телом и сосудистой оболочкой глазного яблока. Под ишемией понимают ослабление кровоснабжения или полное его прекращение. В результате нее возникает острое или хроническое кислородное голодание тканей, приводящее к постепенному истощению сетчатки, то есть атрофии.
До настоящего момента офтальмологам не удалось окончательно сформировать перечень внутренних и внешних факторов, под действием которых начинается атрофия сетчатки. В перечень провокаторов ее развития входят явления, негативно отражающиеся на функционировании кровеносной системы в целом:
Точные причины заболевания в большинстве случаев остаются неустановленными. Офтальмологи склонны называть атрофию сетчатки естественным возрастным процессом, ведь понятие «плохое» кровоснабжение у пожилых можно применить практически ко всем органам. Однако это не означает, что патологию можно оставлять без внимания: без поддерживающей терапии она способна привести к полной слепоте.
Симптомы
Клиническая картина при атрофии сетчатки зависит от формы заболевания. Более легким и медленным течением отличается сухая атрофия. Она сопровождается увеличением пигмента в макуле — центральной части сетчатки. В результате этого происходит ослабление чувствительности фоторецепторов, отвечающих за центральное зрение. Для такой формы характерно:
Прогрессирование патологии при такой разновидности болезни происходит медленно. От появления первых признаков до существенной потери остроты зрения проходит несколько лет, а иногда десятилетий.
Влажная форма характеризуется усилением компенсаторных явлений: «наращиванием» новой сосудистой сети, направленных в область макулы. Со временем вновь образованные сосуды замещаются соединительной тканью, на них формируются рубцы, заходящие на макулярную область. При влажной форме прогрессирование симптомов происходит намного быстрее — от манифеста аномалии до полной слепоты может пройти несколько месяцев.
Диагностика
Диагноз атрофия сетчатки может быть поставлен после осмотра глазного дна. Для заболевания характерны очень специфические признаки: усиление пигментации макулы, разрозненные или сливающиеся атрофические очаги на сетчатке при сухой форме болезни, или отечность сетчатки с усилением сосудистого рисунка при влажной. Помогают определиться с диагнозом и субъективные жалобы пациента.
Для подтверждения диагноза используются инструментальные методы:
При выявлении сосудистых аномалий могут быть назначены дополнительные исследования: анализы крови на глюкозу и холестерин, общеклинические лабораторные анализы крови и мочи и т. д. Выписывает направления на обследования врач-офтальмолог. В дальнейшем могут быть привлечены врачи других специализаций: терапевты, хирурги, флебологи и кардиологи.
Методы лечения
После подтверждения диагноза атрофию сетчатки лечат по индивидуальной схеме. Она зависит от выявленных особенностей заболевания, имеющихся хронических недугов и общего состояния организма. При легкой степени, когда интенсивность ишемического процесса минимальна, а необратимые изменения не наступили, назначают поддерживающую терапию. Она состоит из медикаментов для перорального приема:
Дополняет консервативное лечение диета, направленная на восстановление текучести крови, уменьшение риска тромбоза, укрепление сосудистых стенок. Пациентам рекомендуется обогатить рацион продуктами, богатыми полезными для глаз веществами:
Для поддержания тонуса сосудов важно включить в меню больше круп и злаков. Они должны составлять не меньше 1/3 рациона. Твердые животные жиры, включая сливочное масло и жирные сливки, лучше заменить растительными маслами — оливковым, кунжутным, подсолнечным.
Важно! Грамотно составленная и тщательно соблюдаемая диета способна приостановить атрофические процессы в сетчатке и частично восстановить ее функции.
Влажная атрофия сетчатки глаза имеет более агрессивную форму, поэтому требует радикальных способов лечения. Помимо упомянутых ранее поддерживающих препаратов для ее устранения используют инвазивные методы:
Если болезнь приобретает агрессивный характер, проводят полноценную хирургическую операцию, направленную на восстановление обменных процессов в сетчатке и нормализации кровоснабжения. С этой целью делают:
После вмешательства требуется длительная реабилитация и пожизненный прием препаратов, направленных на сдерживание процесса ангиогенеза, то есть неконтролируемого разрастания сосудов.
Прогноз
Если у пациента диагностирована сухая атрофия сетчатки, прогнозы благоприятные — заболевание легко корректируется диетотерапией и консервативным воздействием. Иная ситуация наблюдается у больных с влажной формой заболевания. У них важную роль играет период обнаружения патологии: чем раньше это произойдет, тем выше шанс сохранить зрение хотя бы на текущем уровне.