Аутогемотерапия и плазмолифтинг чем отличается
Плазмолифтинг в эстетической косметологии

В статье подробно описан метод, используемый в эстетической косметологии, «плазмолифтинг». Особое внимание уделено способам, дозированию, вариантам введения и показаниям для процедуры плазмолифтинга в эстетической косметологии.
The article describes in detail the method used in aesthetic cosmetology, «plazmolifting». Special attention is paid to the methods, dosing, options introduction and indications for the procedure of plasmolifting in aesthetic cosmetology.
Плазмолифтинг — это эффективная и безопасная методика регенеративной медицины, основанная на принципах аутогемостимуляции. В отличие от аутогемотерапии, для плазмолифтинга используют не венозную кровь пациента, а выделенную из нее плазму, содержащую тромбоциты [1].
Суть метода плазмолифтинга заключается в инъекционном введении тромбоцитарной плазмы по принципу мезотерапии в глубокие слои дермы. Авторами метода, получившими патент на территории РФ, являются российские ученые: доктор медицинских наук Р. Ахмеров и кандидат медицинских наук Р. Зарудий. Они впервые применили плазмолифтинг для восстановления больных, перенесших челюстно-лицевые операции [2].
Сегодня метод с успехом применяется в косметологии и трихологии, стоматологии, ортопедии и травматологии, гинекологии, урологии и спортивной медицине.
Важнейшие функции плазмы крови обеспечиваются [4]:
1) факторами, стимулирующими клеточный рост;
2) факторами прикрепления и «распластывания» (матрикс);
3) транспортными белками, переносящими некоторые гормоны, минеральные вещества, липиды и т. д.
Большинство факторов роста присутствует в плазме крови в очень малых концентрациях (порядка 10–10 M). Некоторые из них оказывают влияние лишь на клетки строго определенного типа дифференцировки, например гематопоэтические факторы роста. Другие же обладают широким спектром действия. Эпидермальный фактор роста, например, стимулирует пролиферацию фибробластов, эпидермальных и глиальных клеток.
Среди гормонов инсулин является наиболее существенным для роста почти всех типов клеток в культуре. Так как он имеет короткое время полужизни и чувствителен к инактивации цистеином, его обычно вносят в среду в высоких концентрациях.
Глюкокортикоиды (гидрокортизон, дексаметазон) могут стимулировать или ингибировать размножение клеток в культуре в зависимости от типа клеток и плотности культуры. Они могут модулировать клеточную пролиферацию путем изменения ответа на факторы роста.
Некоторые клеточные линии требуют для роста особых стероидных гормонов (эстрадиола, тестостерона, прогестерона).
Плазма крови содержит также белки, функцией которых является связывание молекул с низким молекулярным весом. Альбумин связывает витамины, липиды (жирные кислоты, холестерин), стероидные гормоны и т. д. Железонасыщенный трансферрин необходим для большинства клеток в культуре, многие из которых обладают специфичными трансферриновыми рецепторами на поверхности [4].
Плазма крови является также источником различных липидов, необходимых для выживания и роста культивируемых клеток. Клеточные линии различаются по их потребности в жирных кислотах, фосфолипидах, лецитине и холестерине.
Роль различных неорганических элементов, содержащихся в плазме в следовых количествах (Cu, Zn, Co, Mn, Mo, Va, Se), выяснена не до конца, но известно, что многие из них действуют как кофакторы ферментов. SeO3 2– требуется для активации ряда ферментов, участвующих в метаболической детоксикации. Селен участвует также в инактивации свободных радикалов.
Таким образом, используемая в ходе процедуры плазма является собственным продуктом тела человека, содержащим множество полезных веществ, и, что самое главное, она не вызывает реакций отторжения и побочных эффектов [4]. Благодаря этому плазмолифтинг является на сегодняшний день одним из наиболее безопасных и при этом эффективных способов антивозрастной медицины.
Самой распространенной процедурой, связанной с введением плазмы внутридермально, является плазмолифтинг лица. Несмотря на всю простоту процедуры плазмолифтинга необходимо помнить, что эта процедура является прежде всего лечебной и требует соответствующего подхода. Во-первых, перед ее назначением обязательна консультация специалиста, сдаются стандартные анализы крови. Непосредственно за 2–3 дня до самой процедуры для ее эффективности следует соблюдать такие рекомендации:
В день проведения процедуры за 3–4 часа до ее начала не принимать пищу. Легче всего прийти натощак утром, поэтому лучше проходить сеанс в первой половине дня [5].
Техника проведения плазмолифтинга
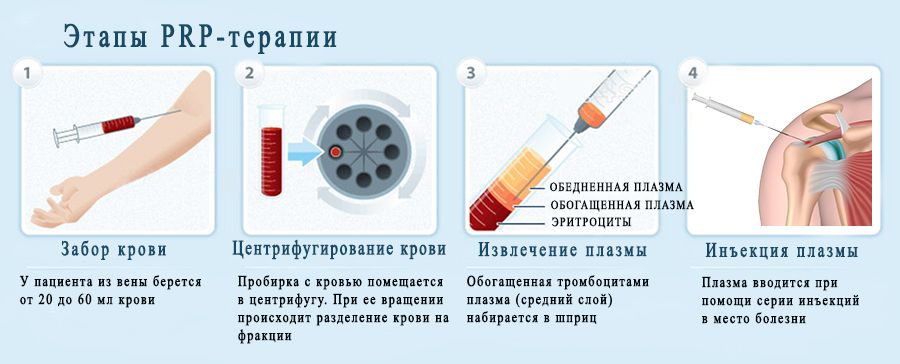
Техника проведения плазмолифтинга [6] следующая. Процедура начинается с взятия у пациента венозной крови в объеме 10–20 мл в пробирку, содержащую антикоагулянт и сепарационный гель (в зависимости от производителя). Затем, с помощью лабораторной центрифуги, кровь делят на фракции:
1) клеточную составляющую (эритроциты, лейкоциты);
2) плазму, богатую тромбоцитами (около 1 млн/мкл);
3) плазму, бедную тромбоцитами (менее 150 тыс/мкл).
Богатую тромбоцитами плазму методом микроинъекций вводят внутрь проблемных зон, предварительно обработанных антисептиком. Для обезболивания может применяться аппликационная анестезия (обезболивающий крем). В завершение процедуры проблемные участки повторно обрабатывают антисептическим средством.
Для предотвращения побочных эффектов авторами метода запрещается его модифицировать, добавляя в богатую тромбоцитами плазму любые другие компоненты, в том числе витамины, препараты для мезотерапии.
Продолжительность процедуры составляет 40–50 минут.
Только в 40% случаев положительный эффект виден уже после первой процедуры. Для получения выраженного эффекта необходимо проведение нескольких процедур.
Стандартный курс плазмолифтинга включает 4 сеанса с интервалом в 7–14 дней.
Для поддержания эффекта рекомендуется проводить плазмолифтинг ежегодно.
Эффект от проведенного курса может сохраняться до 2 лет.
Лечение угрей по методу плазмолифтинга
Многолетняя практика зарекомендовала плазмолифтинг как действенное средство от акне [1, 2]. Подкожное введение аутоплазмы запускает мгновенный процесс деления клеток. Тромбоцитарные факторы роста стимулируют синтез коллагеновых и эластиновых волокон, отвечающих за упругость и эластичность кожи. В тканях ускоряется межклеточный метаболизм, повышается местный иммунитет. В итоге нормализуется работа сальных желез, кожа приобретает красивый ровный цвет.
Разумеется, необходимо помнить, что эффект от плазмолифтинга наступает не сразу. Все зависит от состояния кожи пациента на момент обращения к врачу, анамнеза. Также нужно сразу предупредить пациента, что плазмолифтинг не может быть монопроцедурой в случае лечения акне, особенно тяжелых форм. Необходимы будут дополнительные лечебные мероприятия, такие как чистка, химические пилинги, различные маски, а также общая терапия в варианте витаминов, микроэлементов и даже антибиотиков и ретиноидов, в случае тяжелого течения патологического кожного процесса.
Плазмолифтинг и постакне
Процедуры введения аутоплазмы также активно используются в терапии постакне [7]. Обычно плазмолифтинг назначают в сочетании с химическими пилингами и аппаратными методами воздействия на проблемную кожу.
Плазмопластика
Плазмопластика (экофиллер, плазмофиллинг, плазма-гель, тромбоцитарный гель, контурная пластика PRP) — введение в кожу богатой тромбоцитами плазмы в виде сгустка, в качестве альтернативы синтетическим филлерам для контурной пластики. Метод недостаточно эффективен, поскольку сгусток достаточно быстро рассасывается, усваиваясь тканями, достойной альтернативы синтетическим филлерам, в плане получения «заполняющего эффекта», этот метод пока составить не может. Последующее термическое воздействие лазерами, аппаратами для RF-терапии возможно, но радикально проблемы не решает [2].
Лазерный плазмолифтинг
Лазерный плазмолифтинг (лазерная плазменная терапия, лазерный плазмогель) — под этими терминами может подразумеваться:
Побочные действия и осложнения плазмолифтинга
Побочные действия и осложнения при плазмолифтинге также возможны [1–3]!
Аллергические реакции при плазмолифтинге менее вероятны, чем при большинстве других методов мезотерапии, тем не менее полностью не исключены: возможны аллергические реакции на медикаменты, добавляемые в кровь перед центрифугированием для предотвращения ее свертывания, антисептики, анастезирующие крема, а также на металлы, из которых изготовлены иглы.
Кроме того, нельзя полностью исключить появления гематом в местах введения аутопрепарата, гиперемии сразу после и в течение 2–3 часов после процедуры.
Нельзя исключать инфекционный процесс, в случае несоблюдения правил асептики и антисептики врачом и пациентом.
Осложнениями также могут быть:
Ограничения при плазмолифтинге
Во избежание развития пигментаций в местах повреждения кожи иглой в течение нескольких дней после процедуры стоит избегать посещения солярия, воздействия прямых солнечных лучей, а также посещения саун и бассейнов.
Ожидаемый результат при плазмолифтинге
Показания к плазмолифтингу
Противопоказания для плазмолифтинга
Таким образом, использование собственной аутоплазмы пациента для коррекции возрастных изменений кожи нашло широкое применение в эстетической косметологии. На сегодняшний день плазмолифтинг можно назвать одной из самых популярных и достаточно недорогих косметологических процедур, с хорошим предсказуемым клиническим эффектом. Но все же есть одна ложка дегтя в этой бочке меда: ни один врач косметолог не имеет достоверных данных об отдаленных результатах использования аутоплазмы в косметологических целях! Поэтому к плазмолифтингу нужно относиться как к лечебной процедуре, а не профилактической и выполнять ее должен только специально обученный врач, четко понимающий, что он работает с биологически активным веществом — аутоплазмой.
Литература
ГБОУ ДПО КГМА МЗ РФ, Казань
Плазмолифтинг: что это за процедура и какие результаты она дает
Одно из передовых направлений в косметологии — методы регенеративной медицины. Самый известный из них, основанный на принципах аутогемотерапии — это плазмолифтинг. Почему он так популярен, насколько эффективен, какие результаты дает? Эти вопросы мы задали практикующему врачу-косметологу калининградского медицинского центра Class Clinic Елене Олеговне Стародубовой.
Чем плазмолифтинг отличается от похожих методик, например, аутогемотерапии?
Плазмолифтинг действительно основан на принципах аутогемотерапии, это тоже инъекционный и регенеративный метод, но не идентичный. При плазмолифтинге мы также, как при аутогемотерапии, используем собственный биоматериал пациента, но не кровь, а плазму. После её введения проявляется целый ряд регенеративных и повышающих жизнеспособность эффектов.
Как проходит процедура плазмолифтинга?
Мы берем кровь из вены и центрифугируем её в специальных пробирках, позволяющих получить плазму. Эта плазма, насыщенная тромбоцитами, а они содержат нужные для регенерации активаторы роста.
Какие именно процессы происходят при введении плазмы?
Когда плазма вводится пациенту, она запускает процессы регенерации и клеточного обмена веществ, активацию различных клеток, в том числе рост коллагеновых волокон, эластина и т.п. Существенно лучше становится микроциркуляция в тканях. За счёт этого активируются обменные процессы в тканях и органах, меняется даже цвет лица — разумеется, в лучшую сторону. Естественный тон кожи выравнивается, морщины разглаживаются.
Важно понимать, что плазмолифтинг, в отличие от аутогемотерапии — это метод местного воздействия. Эффекты, которые мы получаем, происходят в первую очередь локально. При этом нельзя не отметить позитивного влияния на общие процессы, идущие в организме. В итоге мы можем говорить о комплексном эффекте от плазмолифтинга. Пациенты отмечают улучшение качества жизни после применения этой процедуры.
Есть ли какие-нибудь особенности у подготовки к этой процедуре?
Да, безусловно. Нагрузку на печень перед плазмолифтингом нужно свести к минимуму. За три дня мы рекомендуем воздержаться от пищевой нагрузки на печень, исключаем алкоголь. В день процедуры назначается обильное питье. Предварительно обязательно пройти тесты на ВИЧ и гепатиты.
Какие противопоказания существуют для плазмолифтинга?
Это в первую очередь онкологические болезни, декомпенсированный сахарный диабет, гормональные патологии, беременность и лактация, инфекционные болезни, хронические заболевания в стадии обострения. Специфические противопоказания — это заболевания крови, ВИЧ, гепатиты и другие прогрессирующие заболевания печени.
Запишитесь на приём к Елене Олеговне Стародубовой на сайте или по телефону (4012) 33-44-55.
При записи на сайте действует скидка 20% на первичный приём.
Аутогемотерапия и плазмолифтинг чем отличается
Плазмолифтинг, PRP-терапия, введение плазмы в коленный сустав. Что это?
Плазмолифтинг (plasmolifting) или PRP-терапия коленного сустава (plasma rich platelet) – медицинская процедура, предназначенная для усиления регенераторных процессов в колене, устранения боли, улучшения функции сустава. Она применяется в лечении многих заболеваний – дистрофических, травматических, воспалительных. Чаще всего используется при гонартрозе или травме колена.
Что это?
PRP – это плазма крови, богатая тромбоцитами. В процессе лечения используется собственная плазма пациента. Её готовят из аутологичной крови непосредственно перед введением в колено.
Тромбоцитами называют форменные элементы крови, выполняющие функцию формирования кровяного сгустка. Путем склеивания они изначально формируют «пробку» в поврежденных сосудах. Это происходит сразу после травмы. Затем тромбоциты предоставляют свою поверхность для формирования основных реакций плазменной коагуляции крови.
Не так давно была установлена ещё одна важнейшая функция тромбоцитов. Оказалось, что они выделяют большое количество факторов роста и принимают участие в регенераторных процессах.
В норме концентрация в крови тромбоцитов составляет от 180 до 360 тысяч клеток в мкл. Даже такого количества достаточно, чтобы несколько ускорить регенераторные процессы. Но они протекают быстрее и интенсивнее, если тромбоцитов в сустав вводится много. Поэтому плазму предварительно готовят. Из неё убирают другие форменные элементы крови. Концентрация тромбоцитов увеличивается в 5 и больше раз.
Установлено, что максимальный регенераторный потенциал тканей достигается при воздействии на них плазмой, содержащей от 1 миллиона тромбоцитов в 1 мкл. Дальнейшее повышение не дает существенных преимуществ. Если же количество тромбоцитов превышает 1,8 млн, могут быть усилены воспалительные реакции. Поэтому слишком большая концентрация этих клеток не рекомендована к применению для внутрисуставного введения.
Принцип метода
Метод PRP в лечении коленных суставов основан на усилении регенерации внутрисуставных тканей. Благодаря богатой тромбоцитами плазме быстрее восстанавливаются хрящи, мениски, связки и другие ткани.
Ещё в древности врачи обратили внимание на тот факт, что травматические повреждения, сопровождающиеся формированием гематомы, заживают значительно быстрее. Причины этого были установлены лишь в последние десятилетия. Выяснилось, что тромбоциты выделяют ряд веществ, ускоряющих регенерацию. Это факторы роста:
Эти вещества имеют полипептидную (белковую) структуру. Они имеют различное назначение. Но все перечисленные соединения принимают участие в регенерации тканей. Они стимулируют митотическую активность клеток, ускоряют их рост и деление.
Плазмолифтинг (PRP терапия) коленного сустава дает возможность значительно увеличить интенсивность репаративных процессов как мягких, так и костных тканей. В медицине богатая тромбоцитами плазма применяется всё чаще. Она используется при любых травмах: повреждениях мягких тканей, разрывах мышц и связок, переломах костей. Все виды тканей регенерируют быстрее в случае присутствия достаточного количества тромбоцитов.
Показания
Среди заболеваний коленного суставапоказаниями к использованию PRP считаются следующие заболевания и состояния:
Артроз коленного сустава или гонартроз. Дегенеративно-дистрофическое заболевание, связанное с постепенной деградацией суставных хрящей. Применение PRP на 1-2 стадиях позволяет улучшить регенераторные процессы в хрящевой ткани. Благодаря такому эффекту достигается существенное замедление развития патологического процесса. При помощи PRP врачам удается устранить многие симптомы артроза, отсрочить необходимость в эндопротезировании колена, а то и отказаться от операции полностью, если применяется эффективная схема консервативной терапии, в которой PRP является одним из элементов.
Травмы. Колено часто травмируют спортсмены. Чаще всего это разрывы связок, повреждение менисков. Встречаются внутрисуставные переломы. Если врач приходит к выводу, что консервативного лечения достаточно, он может использовать PRP для ускорения заживления повреждений. В противном случае они могут восстанавливаться очень долго. Этот процесс занимает недели, а то и месяцы.
Операции. После проведенных артроскопических хирургических вмешательств на колене следует реабилитационный период. Он продолжается до тех пор, пока восстановятся все повреждения тканей. Для ускорения этого процесса может использоваться PRP.
Дефекты суставной поверхности. PRP применяется при дефиците хрящей суставных поверхностей любого происхождения. Причиной могут быть травмы, артроз, воспалительные заболевания колена, метаболические патологии, псориаз, системные поражения соединительной ткани и другие болезни. При небольшом дефекте возможно усиление регенераторных процессов PRP. При значительной площади истончения хряща показано хирургическое лечение.
Как делают?
У пациента берут кровь из локтевой вены. Затем он ожидает проведения внутрисуставной инъекции в течение 20 минут. За это время готовится препарат. Используется центрифугирование. Оно может быть одно- или двухэтапным. В первом случае удается лучше сохранить целостность тромбоцитов, во втором получается их более высокая концентрация.
После приготовления PRP выполняется внутрисуставное введение полученной плазмы. Место инъекции обезболивается анестетиком. Поэтому пациент не ощущает значительной боли во время процедуры. По переносимости её можно сравнить с внутримышечной инъекцией – неприятно, но вполне терпимо.
Некоторые пациенты ощущают чувство распирания внутри сустава. Особенно в случаях, когда вводится большой объем плазмы. После инъекции врач просит пациента выполнить сгибательные и разгибательные движения в коленном суставе, чтобы плазма лучше распространилась в суставной полости. Через 10 минут пациент уходит домой. Госпитализация и дополнительное наблюдение ему не требуется.
Плазма может использоваться курсами различной продолжительности. Чаще всего PRP вводят 1 раз в неделю. Всего требуется от 3 до 7 инъекций. Схема лечения подбирается индивидуально. Врач формирует её, исходя из клинической ситуации и целей применения обогащенной тромбоцитами плазмы.
Эффективность при артрозе
Когда ждать результата, зависит от целей применения PRP и показаний к лечению. В любом случае он не развивается мгновенно. PRP – не обезболивающий препарат. Обогащенная тромбоцитами плазма лишь усиливают регенерацию тканей, а процесс этот занимает достаточно много времени.
При артрозе коленного сустава максимальный эффект развивается спустя 3-6 месяцев после начала лечения. Лишь отдельные пациенты отмечают уменьшение болевого синдрома после первой инъекции. У остальных первые результаты достигаются в течение месяца от начала терапии.
В сравнительных исследованиях PRP показывает гораздо лучшие результаты, чем внутрисуставное введение глюкокортикоидов. Эти различия особенно заметны при гонартрозе 3 степени. Болевой синдром у пациентов при этом методе лечения менее выражен. К тому же, PRP более благоприятно влияет на хрящ – плазма стимулирует его регенерацию, в то время как глюкокортикоиды напротив, оказывают хондротоксичный эффект.
По данным E.Kon 80% людей остались удовлетворены итогами проведенного лечения после серии инъекций богатой тромбоцитами плазмы при остеохондрозе. Результаты оценивались через 5 недель. Другое исследование показалось, что результаты лечения оценили как положительные 67,3% пациентов через полгода после проведения PRP-терапии при артрозе коленного сустава. В группе контроля этот показатель был всего 4,3%.
Ещё в одном исследовании было подсчитано среднее количество времени, которое проходит с момента выполнения первой инъекции до получения терапевтического результата. Таковым пациенты считали уменьшение клинических симптомов. Этот период составил 17,63 суток.
Следует заметить, что PRP оказывает два основных эффекта: противовоспалительный и репаративный. При опросе пациентов учитывается только кратковременный симптоматический эффект. Он быстрее развивается после введения обогащенной тромбоцитами плазмы, но быстрее и уходит после завершения курса терапии. Первые результаты лечения обусловлены гиперплазией синовиальной оболочки и модуляцией уровня цитокинов в суставной полости.
В то же время основной эффект PRP – это хондрогенез. Но этот процесс происходит слишком медленно. Пациенты не могут его ощутить. Только сравнивания симптоматику и рентгенологические показатели основной и контрольной группы исследователям удается получить данные об эффективности PRP-терапии коленного сустава спустя несколько месяцев после проведения курса лечения.
После операции
PRP-терапия колена используется после хирургических операций на связках и менисках. Есть немало исследований, демонстрирующих эффективность этой процедуры для ускорения восстановления внутрисуставных структур.
Одной из частых областей применения остается разрыв передней крестообразной связки колена. Она сама не может полностью восстановиться при полном разрыве. Поэтому для нормализации её сращивания (лигаментизации) применяют хирургическое лечение. Используются свободные аутотрансплантаты.
Есть разные их виды. Применяются STG (собственные сухожилия) и ВТВ-трансплантаты («кость-сухожилие-кость»). И в первом, и во втором случае введение PRP в колено позволяет достичь значительных положительных результатов лечения.
В первую очередь PRP проводится для ускорения реабилитационного периода. Исследования показывают, что при использовании STG-трансплантатов срок лигаментизации составляет в среднем 369 дней (около 1 года), в то время как использование PRP сокращает этот срок до 177 дней (6 месяцев). То есть, сроки уменьшаются в 2 раза.
Ещё более значительных результатов удается добиться при использовании PRP-терапии колена после применения ВТВ-трансплантата для восстановления передней крестообразной связки. Средние сроки лигаментизации составляют около 1 года. При использовании PRP его удалось сократить до 3,5 месяцев.
Исследования демонстрируют, что лигаментизация после операции проходит значительно лучше у больных, получающих PRP-терапию, чем в группе контроля. Правда, результаты лучше лишь спустя 4-6 месяцев после хирургического вмешательства. Проведенное обследование пациентов через 1 год показывает, что конечные результаты одинаковые.
Тем не менее, PRP-терапия позволяет значительно сократить сроки восстановления пациентов после операции. Это особенно важно для профессиональных спортсменов, которые желают как можно скорее вернуться в тренировочный процесс.
Безопасность
ПРП-терапия коленного сустава относится к числу самых безопасных методов лечения. Риска осложнения нет. Исключение составляет человеческий фактор. Врач может не попасть иглой в сустав или занести инфекцию, если не соблюдает правила асептики и антисептики.
Но если вы обращаетесь к высококвалифицированному специалисту, имеющему богатый опыт проведения подобного рода медицинских манипуляций, то процедура пройдет гладко. При деформации сустава, если врачу трудно попасть в его полость, может использоваться УЗИ. Поэтому нет риска повреждения здоровых тканей в процессе PRP-терапии.
Сам препарат для введения в суставную полость готовится из крови пациента. Поэтому исключен риск передачи инфекции или аллергических реакций. Собственная кровь не несет антигенной нагрузки. Она полностью безопасна.
Преимущества
PRP имеет множество преимуществ по сравнению с другими методами терапевтического воздействия. Они заключаются в следующем: