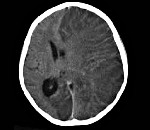
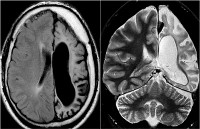
Аутоиммунный энцефалит что это
Аутоиммунный энцефалит
У большинства пациентов были положительны тесты на антитела NMDAR в спинномозговой жидкости; реже тесты были положительными на антитела к NMDAR в сыворотке. ( чувствительность тестирования антител NMDAR на антитела CSF выше, чем у сывороточных антител).
В более ранних исследованиях для расчета интратекального синтеза IgG использовались скорость 24-часового интратекального синтеза IgG и индекс IgG, однако есть определенные ложноположительные результаты, поскольку предполагалось, что способность альбумина и IgG проходить через BBB не имеет ничего общего с нарушение функции BBB. В настоящее время гистограмма Reibergram используется для оценки иммунной функции ЦНС. IgGLoc представляет собой локально синтезированный IgG, и его доля в общей концентрации Ig в спинномозговой жидкости выражается как IgG IF.
NLR ( соотношение нейтрофилов к лимфоцитам )
NLR может быть индикатором для прогнозирования прогрессирования заболевания у пациентов с аутоиммунным энцефалитом и может быть связано с плохим прогнозом
Предыдущие исследования показали, что анти-NMDAR-энцефалит встречается в основном у женщин молодого и среднего возраста с тератомой. Это исследование показало, что средний возраст составлял 30,04 ± 12,56 года, в то время как 54,8% пациентов составляли женщины. Между тем, частота тератом яичников у пациенток составила 11%. Одно исследование показало, что пациенты с анти-NMDAR-энцефалитом имеют низкий уровень опухолей в Китае. 50% пациентов имели продромальные симптомы, такие как неспецифическое вирусоподобное заболевание. Считается, что вирусная инфекция имеет отношение к патогенезу энцефалита против NMDAR.
Это вызывает воспаление и приводит к дисфункции ВВВ. Аутоантитела могут попасть в ЦНС через поврежденный ВВВ. Более того, у пациентов с энцефалитом против NMDAR часто развивается гипертензия и симпатическое возбуждение, что может увеличить проницаемость ВВВ.. В нормальных условиях альбумин и иммуноглобулины, полученные из плазмы, с трудом пересекают ВВВ и попадают в ЦНС. Когда BBB поврежден, сывороточный альбумин может попасть в CSF, что увеличивает количество белка в CSF. Таким образом, он может служить индексом для оценки целостности BBB. В настоящее время QAlb обычно используется для отражения целостности BBB.
Основные методы лечения включают иммунотерапию, противоопухолевую терапию и симптоматическую поддерживающую терапию. Иммунотерапия в основном включает иммунотерапию первой линии (внутривенное введение глюкокортикоидов, внутривенный иммуноглобулин и плазмаферез) и иммунотерапию второй линии (циклофосфамид, ритуксимаб, азатиоприн, микофенолятмофетил и т. д.). Исследователи обнаружили, что по сравнению с пациентами, которым не выполнялась резекция опухоли, у пациентов, перенесших более своевременные операции, более заметно снижались гиповентиляция и двигательные расстройства. Поэтому пациентам с тератомой яичника необходимо как можно скорее удалить опухоль. После диагностики энцефалита против NMDAR ранняя иммунотерапия может снизить тяжесть и смертность заболевания. Пациенты с повышенным давлением спинномозговой жидкости, повышенным NLR и поступлением в отделение интенсивной терапии с большей вероятностью получают иммунотерапию второй линии
Аутоиммунные энцефалиты: когда вы подозреваете аутоиммунный энцефалит и какова роль тестов на антитела (Neurology, февраль 2018)
Обзор

Как-то недавно обсуждали с Уважаемым коллегой тему аутоиммунных энцефалитов и вот попалась мне на глаза статья из журнала по неврологии от февраля 2018 г.: «Когда вы подозреваете аутоиммунный энцефалит и какова роль тестов на антитела?».
Аутоиммунный энцефалит (АЭ) является видом неинфекционного нейровоспаления, которое все чаще распознается как причина острого/подострого прогрессивного изменения психического статуса с разнообразными клиническими фенотипами. Некоторые случаи АЭ связаны со специфичными аутоантителами к разным структурам, включая поверхностные молекулы, а также внутриклеточные структуры. Однако, очень часто тесты на антитела дают отрицательный результат, и в таких случаях врач должен установить диагноз на основании клинических фенотипов, результатов теста цереброспинальной жидкости, и методов нейровизуализации.
Недавно опубликованный документ рекомендует установление диагноза АЭ на основании клиники. На это имеется 2 причины: тесты на антитела не всегда имеются в наличии во многих больницах, и результаты тестирования на антитела, положительные ли, либо отрицательные, не являются чувствительными или специфичными. Практическая трудность в диагностике АЭ и в интерпретации результатов тестов осложняется тем фактом, что всё новые антитела обнаруживаются и вводятся в практику с очень быстрой скоростью, и известные антитела уже обнаруживаются у пациентов с менее подозрительной клиникой, у таких как с изолированным впервые проявившемся психозе.
К тому же, чувствительность и специфичность определенных тестов на антитела, зависит от применяемого лабораторией метода тестирования. Имеющиеся методы тестирования включают:
— непрямую иммунофлюоресценцию и иммуногистохимию тканей, которая является отличным скрининговым инструментом на наличие антител к нервным тканям.
— Вестерн-блот, который наилучшим образом подходит для обнаружения антител связывающихся с цитозольными или ядерными антигенами.
— методы радиоиммунопреципитации полезны для обнаружения антител к ионным каналам.
— методы ELISA широко имеются, распространены и быстрые, но имеют ограничения ввиду ложноположительных результатов от свзязывания с пластиковой ячейкой пластины ELISA.
Методы тестирования основанные на клетках, в которых целевой антиген нативно экспрессирован в клетках млекопитающего на стеклах для микроскопии, и где связывание интересующих антител обнаруживается путем применения античеловеческих вторичных антител, этот метод дает улучшенную специфичность перед другими методами тестирования, но эти методы требуют обученного специалиста и не всегда имеются в наличии.
Еще больше затуманивает ситуацию то, что у многих пациентов с вызванными антителами ЦНС-синдромами, может не быть никаких данных об воспалении на МРТ и в результатах тестов цереброспинальной жидкости.
Необходимо рассматривать множество дифференциальных диагнозов с похожими на АЭ проявлениями (смотрите вложенный файл с дифференциальными диагнозами).
Учитывая такую непростую ситуацию с диагностикой и лечением аутоиммунных энцефалитов, редакция журнала Neurology решила спросить неврологов по всему миру (из 3х континентов и представляющих разные системы здравоохранения и разные популяции пациентов):
— если клинические проявления пациента соответствуют диагнозу аутоиммунного энцефалита, но результаты тестов на антитела отрицательны, может ли врач установить диагноз аутоиммунного энцефалита?
— более того, какие факторы вы рассматриваете когда принимаете такое решение, и должно ли лечение назначаться независимо от тестирования антител в подозрительных случаях?
Неврологов также попросили дать экспертный подход к двум показательным случаям потенциально подозрительных на аутоиммунный энцефалит (случаи во вложенном файле):
-Случай 2 : мужчина 40 лет с сахарным диабетом 1го типа поступает в вашу больницу с впервые проявившимися судорогами. Глюкоза крови нормальна. При неврологическом осмотре нет каких либо дефицитов, кроме легкого ухудшения краткосрочной памяти. В течение следующей недели, у пациента происходят перемежающиеся подтвержденные на ЭЭГ судороги, исходящие из правой височной доли. МРТ головного мозга высокого разрешения показало гиперинтенсивность Т2 сигнала в правом гиппокампе и без другой патологии. В анамнезе нет фебрильных судорог и без семейного анамнеза эпилепсии. Расширенные анализы на инфекции отрицательны.
Далее даются ответы 3х экспертов.
Невролог из США (ассистент профессора неврологии Университета Калифорнии):
Подход при подозрении на АЭ и обследование на АЭ:
«Были предложены критерии, чтобы помочь в выявлении и диагностике клинических случаев аутоиммунных энцефалитов (и с положительными антителами, и аутоиммунных энцефалитов с отрицательными антителами), и эти критерии могут помочь врачам. АЭ имеет дифференциальные диагнозы поэтому критически важным является оценка пациента на инфекционные и аутоиммунные причины (некоторые из которых могут быть паранеопластическими). При подозрении на АЭ, я обычно предпочитаю отправить оба, и кровь и цереброспинальную жидкость на тесты на антитела. Методы тестирования антител в настоящее время таковы, что некоторые антитела более чувствительны при тестировании сыворотки крови (например антитела LGI1), в то время как другие антитела более чувствительны при тестировании цереброспинальной жидкости (например NMDAR). Тестирование всей панели антител является предпочтительным, учитывая что клинические фенотипы данных синдромов накладываются друг на друга. Также имеется вероятность наличия более одного вида антител. Как и со всеми диагностическими тестами, важно интерпретировать результаты тестов на антитела в клиническом контексте. Другими словами, изолированно диагностические тесты не устанавливают диагноз. Также важно учитывать, что АЭ может быть антителоотрицательным. Антителоотрицательный аутоиммунный энцефалит может развиться по причине: 1) нечувствительности имеющихся в настоящее время методов тестирования антител (и чувствительность также сильно зависит от спецификаций тестирования, включая имеет ли тест клеточную основу, либо включает ли тест тестирование сыворотки крови или цереброспинальной жидкости с применением срезов мозга грызунов); 2) если присутствуют новые или недавно обнаруженные нервные или глиальные антитела, на которые пока нет лабораторных тестов; 3) Воспаление ЦНС может быть не катализировано антителами, либо не связано с антителами. Обследование цереброспинальной жидкости или сыворотки крови на новые виды антител в научно-исследовательской лаборатории может помочь в данных случаях.
Подход к лечению:
Когда другие дифференциальные диагнозы были адекватно рассмотрены на основании дополнительного клинического анамнеза (включая путешествия и контакты), тщательного физикального осмотра и диагностики специфичных инфекционных заболеваний с учетом местных эпид.факторов, то если бы я клинически подозревал АЭ, то я бы назначил эмпирическую срочную иммунносупрессивную терапию с применением глюкокротикоидов и рано рассмотрел бы в/в иммунноглобулин G, либо плазмаферез пока ожидаются результаты тестирования аутоантител подтверждающих АЭ. Тщательное исключение других возможных причин является ключевым диагностическим критерием на оба, и антителоположительного и антителоотрицательного аутоиммунного энцефалита, и это включает тщательный мониторинг и клиническую переоценку, особенно когда вы начали эмпирическую иммунносупрессию. Если диагноз остается вероятным антителоотрицательным АЭ, я бы тогда продолжил по пути дальнейшей эмпирической иммунносупрессивной терапии, взвешивая пациент-специфические факторы при выборе среди большого количества имеющихся иммунносупрессивных методов лечения.
Обсуждение Случая 1 и 2:
Касательно Случая 1, учитывая наличие нейропсихиатрического синдрома, результат МРТ головного мозга за энцефалит, и наличие лимфоцитарного плеоцитоза в цереброспинальной жидкости, то данный клинический синдром соответствует лимбическому энцефалиту. Учитывая возраст пациентки и клинический фенотип, наиболее вероятной аутоиммунной причиной будет NMDAR-антительный энцефалит. Необходимо инициировать прицельный поиск злокачественного новообразования, как минимум УЗИ или МРТ таза на предмет тератомы яичника, учитывая подозрение на NMDAR энцефалит. Будет важным рассмотреть проведение КТ или МРТ грудной клетки/живота/таза и FDG-PET всего тела следующим шагом, особенно если NMDAR антитела окажутся отрицательными.
Невролог из Великобритании (профессор неврологии, глава Оксфордской научно-исследовательской лаборатории по аутоиммунной неврологии):
Подход при подозрении на АЭ и обследование на АЭ:
Подход к лечению:
Я не жду результатов тестирования на антитела чтобы начать лечение. В конце концов, я все равно буду основывать свой диагноз на клинической картине больше чем на основании результатов любого теста. Мы проводим лечение многих пациентов с подозрением на АЭ исключительно на основании подозрения по клинике. Например, недавно я проводил лечение мужчины с впервые появившимися очень частыми фокальными судорогами, который прогрессировал до энцефалопатии в течение нескольких дней. После нормального результата структуры на сканировании головного мозга, было очень мало по дифференциальной диагностике. В таких случаях, мы можем спокойно лечить таких пациентов, так как неотложное лечение с применением коротких курсов стероидов очень маловероятно причинит какой-то вред пациенту. Я применяю в/в пульс-терапию стероидами как терапию первой линии. Я очень часто применяю плазмаферез совместно с лечением стероидами. Как терапию второй линии, я все больше склоняюсь к плазмаферезу, чем к в/в иммуноглобулину. Хотя данные показывают эквивалентность, я замечаю что плазмаферез имеет большую эффективность. С плазмаферезом мы заметили, что уровень антител в цереброспинальной жидкости падает удивительно быстро. В/в иммуноглобулин не требует седации, но в таком медицинском центре как Оксфорд мы можем выполнять плазмаферез без катетеризации центральных вен, с низким риском инфицирования. При получении отрицательных результатов тестов на антитела, необходимо пересмотреть ваш диагноз, но очень редко когда это приведет вас к изменению подхода, так как клинические проявления настолько типичны, и распространенные дифференциальные диагнозы очень легко исключить (с помощью вирусной ПЦР цереброспинальной жидкости на вирусный энцефалит). Мы можем считать диагноз АЭ установленным после исключения других диагнозов. В нашей практике у нас был только один пациент, которому был изменен диагноз.
Обсуждение Случая 1 и 2:
Невролог из Индии (невролог и директор Института Мозга в Индии):
Подход при подозрении на АЭ и обследование на АЭ:
Аутоиммунный энцефалит и психические расстройства
Из-за разнообразия антигенов, на которые нацелены аутоантитела, аутоиммунный энцефалит является клинически гетерогенным, поражая как мужчин, так и женщин, начиная с лиц раннего возраста и заканчивая людьми старше 80 лет. Общие симптомы включают в себя широкий спектр психопатологических и неврологических симптомов. Психопатологические симптомы обычно проявляются на ранних стадиях развития болезни, но могут появляться и в течение болезни.
Вегетативные проявления, такие как гипертермия и / или тахикардия, также часты. У некоторых пациентов неврологические симптомы не проявляются во время болезни (первый эпизод и возможные рецидивы).
Иногда терапии могут помочь обычные психотропные препараты, в том числе нейролептики, бензодиазепины и вальпроевая кислота, но их действие является неполным и временным. Нейролептики следует использовать с осторожностью, потому что у
50% пациентов с анти-NMDAR-энцефалитом, которых лечат нейролептиками, может развиться непереносимость, для которой характерны высокая температура, ригидность мышц, мутизм или кома, а также биомаркеры рабдомиолиза, предполагающие нейролептический злокачественный синдром.
У 70% пациентов клиническое течение начинается с вирусоподобных продромов (лихорадка, тошнота, диарея), возникающих за
1 или 2 недели до появления психопатологических и / или неврологических симптомов, ведущих к госпитализации.
Аутоиммунный энцефалит в настоящее время хорошо распознается с помощью сравнительно легкой клинической и биологической диагностикой. Последняя основано на обнаружении поликлонального иммуноглобулина G (IgG), направленного против субъединицы GluN1 NMDAR в CSF. Хотя присутствие IgG обнаруживается в большинстве случаев, другие подтипы иммуноглобулина также могут быть выявлены. Различие между подтипами иммуноглобулинов IgG, IgA и IgM является существенным с точки зрения распространенности, патогенеза и клинической картины.
50% ). Первоначально отнесенный к категории паранеопластических заболеваний, аутоиммунный энцефалит также обнаруживается у пациентов без опухолей. Лечение основано на резекции опухоли ( если она есть), и иммунотерапии первой линии: кортикостероиды, сочетающиеся с внутривенными иммуноглобулинами (IVIg). Обмен плазмой возможен и показал свою эффективность, но его труднее осуществлять в условиях вегетативной нестабильности пациента или при плохом комплайенсе.
Большинство пациентов реагируют в течение нескольких недель на лечение первой линии, но пациенты с энцефалитом NMDAR типа являются самыми резистентными к терапии среди всех форм аутоиммунного энцефалита. Раннее лечение позволяет добиться хорошего результата у 80% пациентов, но выздоровление идет медленно ( более двух лет). Для почти 50% пациентов, которые не отвечают на лечение первой линии, рекомендуется иммунотерапия второй линии с ритуксимабом или циклофосфамидом или с обоими этими препаратами. Как правило, частота улучшения лучше для пациентов с опухолью (80%) по сравнению с пациентами без опухоли (48%).
Несмотря на это лечение второй линии, рецидив может произойти в 20-25% случаев. Для предотвращения рецидивов иммуносупрессивное лечение может быть продолжено с использованием микофенолата мофетила или азатиоприна в течение одного года.
Антитела, обнаруженные у пациентов, представляют собой иммуноглобулины G, классы IgG1 и IgG3. Они нацелены на ионотропный рецептор глутамата, NMDAR и, точнее, GluN1, обязательную субъединицу рецептора. Синдромы, наблюдаемые при аутоиммунном энцефалите, в целом похожи на те, которые описаны в фармакологических или генетических моделях разрушения антигенов (например, с кетамином и ухудшением памяти и депрессивным поведением у мышей ). Обнаружение антител против NMDAR иммуногистохимическим методом на срезах головного мозга грызунов свидетельствует о высоком окрашивании гиппокампа, умеренном окрашивании коры и ограниченном окрашивании мозжечка хорошо коррелирует с психопатологической и неврологической симптоматикой. Различные исследования, выполненные с использованием моделей на животных и in vitro, позволяют предположить, что антитело снижает поверхностную экспрессию и общую плотность NMDAR, что приводит к изменению синаптической пластичности и синаптической передачи. Эти данные указывают на прямую патогенную роль антител в патогенезе NMDAR.
Анти-AMPAR-энцефалит также относится к аутоиммунному энцефалиту с антителами, направленными на ионотропный глутаматный рецептор.
Энцефалит Расмуссена
Энцефалит Расмуссена — это прогрессирующий энцефалит, затрагивающий только одну гемисферу головного мозга и имеющий хроническое течение. Клинически представляет собой сочетание кожевниковской эпилепсии, когнитивного снижения и очагового сенсомоторного дефицита. В ходе диагностики сопоставляются данные анамнеза, неврологического осмотра, ЭЭГ, периметрии, томографических исследований головного мозга. Терапия включает противоэпилептическую, глюкокортикостероидную, иммуномодулирующую или иммуносупрессивную составляющие. Возможно хирургическое лечение, целью которого является «выключение» пораженной гемисферы из функционирования ЦНС.
МКБ-10
Общие сведения
Энцефалит Расмуссена — прогрессирующий очаговый энцефалит с хроническим течением, характеризующийся наличием кожевниковской эпилепсии, очагового сенсомоторного неврологического дефицита и когнитивных расстройств. Подробная информация о нем впервые была предоставлена медицинскому сообществу в 1958 году американским врачом Т. Расмуссеном. Как отдельная нозологическая единица энцефалит Расмуссена выделен относительно недавно. Заболевание является крайне редким. Сам Расмуссен в течение 35 лет наблюдал лишь 51 случай подобного энцефалита.
Заболеванию подвержены только дети. Около 85% случаев приходится на возраст до 10 лет. Пик заболеваемости попадает на возрастной период от 5 до 8 лет. Единичные варианты, когда энцефалит Расмуссена дебютирует до 1 года или после 14-летнего возраста, считаются атипичными. Характерно начало энцефалита после перенесенного инфекционного заболевания (чаще ОРВИ). В литературе по неврологии указаны случаи, когда энцефалит Расмуссена сочетался с прогрессирующей гемиатрофией лица.
Причины
В настоящее время этиопатогенез не установлен. В качестве гипотез рассматриваются 2 варианта: вирусная этиология и аутоиммунный генез заболевания.
Патоморфология
Морфологически энцефалит Расмуссена отличается очаговым характером возникающих изменений. Патологические процессы распространяются на одну долю или одну гемисферу мозга. В отдельных случаях при раннем дебюте заболевания имеет место двусторонний характер морфологических изменений, однако всегда выявляется первичный очаг поражения. Варианты с распространением патологического процесса на вторую гемисферу мозга являются прогностически неблагоприятными и зачастую приводят к гибели пациентов.
Симптомы энцефалита Расмуссена
Базовым симптомокомплексом выступает кожевниковская эпилепсия — сочетание парциальных судорожных эпиприступов с миоклониями. Наиболее часто наблюдаются простые (без утраты сознания) моторные фокальные приступы, локализующиеся в лице или одной из конечностей. Они могут носить клонический или тонический характер. Возможна вторичная генерализация пароксизмов с переходом в клонико-тонический генерализованный эпиприступ. Миоклонии — фокальные мышечные подергивания — носят практически постоянный характер. В начале заболевания они могут отсутствовать, появляются через несколько месяцев или возникают вместе с очаговым неврологическим дефицитом спустя 1,5-2,5 года после дебюта эпиприступов.
Очаговая симптоматика представлена в основном центральным гемипарезом, контралатеральным пораженной гемисфере. Наблюдаются сенсорные нарушения по проводниковому типу, гемианопсия, афазия (при нарушениях в доминантном полушарии). Когнитивные расстройства, сопровождающие энцефалит Расмуссена, сводятся к прогрессирующим нарушениям памяти, внимания, праксиса и приводят к развитию олигофрении. Сочетаются с психическими отклонениями.
Стадии энцефалита Расмуссена
Диагностика
В продромальном периоде в связи с отсутствием очаговой симптоматики постановка точного диагноза весьма затруднительна. В активной стадии невролог при обследовании выявляет наличие центрального гемипареза с усилением рефлексов и пирамидными знаками, постоянные миоклонические сокращения, нарушения речи, повышенную психическую истощаемость, снижение памяти и внимания и пр. нарушения.
Дифференциальная диагностика проводится с:
Лечение энцефалита Расмуссена
Консервативная терапия включает противоэпилептическое лечение и попытки патогенетической терапии, направленной на замедление прогрессирования атрофических изменений в мозге. Сопровождающие энцефалит Расмуссена эпилептические приступы относятся к резистентным формам эпилепсии.
Консервативная терапия
Антиконвульсантную терапию обычно начинают с назначения вальпроатов. Препаратами выбора также являются топирамат, леветирацетам и фенобарбитал. Резистентность пароксизмов заставляет врачей переходить на комбинированную терапию. Рекомендованы сочетания вальпроатов с топираматом или леветирацетамом, топирамата с леветирацетамом. У некоторых пациентов эффективно сочетание вальпроатов с карбамазепином, хотя последний противопоказан в качестве монотерапии по причине усугубления миоклонических проявлений. Отдельные авторы указывают на временный антиконвульсивный эффект внутривенных инфузий больших доз ноотропила.
Относительно методов патогенетической терапии пока не существует единого мнения. Применяется иммуносупрессивное и иммуномодулирующее лечение, назначение противовирусных фармпрепаратов и глюкокортикостероидов. Последнее время в качестве стартового лечения все чаще используют терапию иммуноглобулинами. По мере прогрессирования симптоматики к ним добавляют кортикостероиды (дексаметазон, метилпреднизолон). При отсутствии положительного результата такой терапии переходят к иммуносупрессии с использованием азатиоприна или циклофосфана. Однозначных данных о результативности противовирусного лечения с применением зидовудина, ацикловира, интерферона пока нет. Возможно проведение плазмафереза, иммуносорбции.
Хирургическая тактика
Хирургическое лечение на ранних стадиях энцефалита позволяет добиться устойчивой ремиссии у 23-52% пациентов. Оно проводится нейрохирургами и заключается в функциональной или анатомической гемисферэктомии. В первом случае производится «выключение» пораженного полушария путем пересечения всех его связей, во втором — хирургическое удаление полушария или его части.
Прогноз
В большинстве случаев энцефалит Расмуссена имеет неутешительный прогноз. За исключением единичных случаев спонтанной стабилизации заболевания, у пациентов отмечается тяжелейший двигательный и когнитивный дефицит. Летальный исход может наступить в период от 3 до 15 лет со времени дебюта энцефалита.