Бакперазон или цефтриаксон что лучше
Стратегические подходы к выбору цефалоспориновых антибиотиков при инфекциях дыхательных путей
Проблема рациональной антибиотикотерапии остается одной из самых сложных в клинической практике. Если ранее врач в вопросе выбора лекарственного препарата ориентировался на его эффективность, переносимость и безопасность, то сегодня этого оказыва
 |
Проблема рациональной антибиотикотерапии остается одной из самых сложных в клинической практике. Если ранее врач в вопросе выбора лекарственного препарата ориентировался на его эффективность, переносимость и безопасность, то сегодня этого оказывается недостаточно. Фактор удобства приема препарата и, что особенно непривычно для нашего понимания, вопросы цены и стоимости лечения в условиях серьезного ограничения финансирования здравоохранения часто могут оказаться определяющими. На приобретение лекарственных средств лечебные учреждения тратят 15–20% своего бюджета, причем 50–60% этих расходов приходится на долю антибактериальных препаратов, что заставляет пересмотреть существующие и искать новые подходы к их применению.
Путаница, возникающая при использовании различных антибактериальных препаратов, в том числе и цефалоспориновых антибиотиков (ЦА), связана с недопониманием или просто незнанием основных принципов клинической химиотерапии. В связи с этим мы хотели бы остановиться на некоторых ошибках и «заблуждениях» практикующих врачей, возникающих при назначении антибактериальных препаратов, на примере ЦА, а также определить их место в лечении инфекции дыхательных путей.
Часто от практикующих врачей приходится слышать о безусловных преимуществах IV поколения препаратов перед III, III поколения перед II и т. д. Это абсолютно неверно. Такая точка зрения приводит к использованию «резервных» и мощных препаратов при лечении банальной инфекции, способствует развитию резистентности, а значит, лишает возможности применять препараты первых поколений и, наконец, вызывает значительное и неоправданное увеличение стоимости курса лечения.
ЦА занимают одно из важных мест в лечении инфекций верхних и нижних дыхательных путей. Наиболее ответственным этапом в антибактериальной терапии данной категории пациентов является выбор первоначального препарата. От адекватности выбора зависит эффективность и безопасность лечения, а также его комфортность, переносимость, стоимость, эпидемиологическая ситуация.
Анализ имеющихся данных об использовании ЦА в России за 1997–1998 гг. позволяет выявить предпочтения врачами того или иного препарата (группы препаратов) и определенных методов его введения. Как видно из рис. 1, при назначении цефалоспориновых антибиотиков подавляющее большинство врачей выбирают парентеральные препараты.
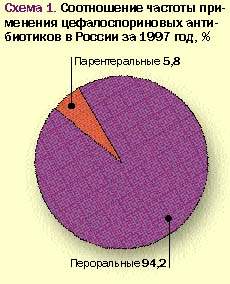 |
Данный факт лишь подтверждает, что в нашей стране пероральные лекарственные средства, и особенно пероральные цефалоспорины, очень мало популярны и практически не используются. Такое отношение к таблетированным формам отражает некоторый консерватизм практических врачей, связанный с тем, что еще 15-20 лет назад существовавшие тогда пероральные средства не выдерживали сравнения с парентеральными препаратами ни по эффективности терапии, ни по ее переносимости. Лишь последние десятилетия с момента создания первого перорального цефалоспорина — цефалексина и появления новых пероральных бактерицидных препаратов эта лекарственная форма несколько укрепила свои позиции не только в амбулаторной, но и в стационарной практике. Однако радикально на положении дел это не сказалось.
Очевидно, что такая форма назначения препаратов имеет безусловные преимущества. Это проявляется и в возможности амбулаторного ведения больного, и в удобстве приема препарата, и в снижении риска постинъекционных осложнений и длительности пребывания в стационаре, и даже в избавлении от психологического дискомфорта, связанного с инъекциями.
Наличие антибактериальных препаратов в двух формах — для парентерального и перорального применения — делает возможным их использование для проведения так называемой ступенчатой терапии. Суть такого лечения состоит в назначении внутривенного или внутримышечного препарата и в последующем, через двое-трое суток после достижения клинического эффекта, переводе на пероральный прием. Возможность проведения ступенчатой терапии одним и тем же препаратом является существенным преимуществом данного лекарственного средства перед его аналогами. Ступенчатая терапия предоставляет клинические и экономические преимущества как пациенту, так и лечебному учреждению.
На основании приведенных данных трудно понять логику выбора цефалоспоринового антибиотика того или иного поколения и принципы, которыми руководствуется врач при назначении препарата. Анализ использования цефалоспориновых антибиотиков по поколениям (см. рис. 2 и 3) свидетельствует о предпочтительном назначении препаратов I и III поколений, причем из препаратов III поколения (61%) половина приходится на цефотаксим, а из препаратов I поколения большая часть приходится на цефазолин.
 |
В клинической практике врач начинает проводить антибактериальную терапию, в большинстве случаев не имея результатов микробиологической верификации инфекционного агента, а зачастую и без перспектив получения такого рода данных. Поэтому при выборе антибактериального препарата по-прежнему приходится ориентироваться на сведения, полученные из литературы, данные микробиологического мониторинга, а также на особенности клинической ситуации. Все это позволяет с большей или меньшей долей вероятности определить этиологический инфекционный агент с учетом клинической формы инфекции дыхательных путей (пневмония, хронический бронхит, синусит и т. д.), возраста (дети, старики), сопутствующих заболеваний (сахарный диабет, хроническая алкогольная интоксикация, лечение глюкокортикоидами и цитостатиками). Необходимо также иметь в виду особенности развития инфекции в амбулаторных условиях или в стационаре (лечение по поводу другого заболевания, пребывание в реанимации) при соответствующей эпидемиологической ситуации. Следует отметить, что при выборе препарата важно отличать «госпитальную», или нозокомиальную инфекцию, возникшую спустя двое суток после поступления в стационар, от «амбулаторной» инфекции, долечиваемой в стационаре. В последнем случае тактика антибактериальной терапии должна существенно отличаться.
Таким образом, ориентировочная этиология бронхолегочной инфекции служит основанием для выбора среди ЦА конкретного препарата (или поколения препаратов) с соответствующей антимикробной активностью.
У больных с амбулаторной инфекцией верхних и нижних дыхательных путей, основными возбудителями которых являются стрептококки, Н. influenzae, Moraxella catarrhalis, — препаратами выбора могут быть ЦА I или II поколения. В амбулаторных условиях предпочтение следует отдавать оральным цефалоспоринам (цефаклор, цефуроксим аксетил, цефтибутен). В то же время необходимо иметь в виду недостаточную активность ЦА в целом в отношении атипических бактерий (8–35% в этиологии «домашней» пневмонии) и некоторых анаэробных микроорганизмов, вероятность влияния которых увеличивается у больных с хроническими синуситами и отитами.
При обострениях хронического бронхита особое значение приобретают препараты, высокоустойчивые к действию b-лактамаз, продуцируемых как грамотрицательными, так и грамположительными микроорганизмами (цефуроксим аксетил), и обладающие высокой активностью против Н.influenzae (цефтибутен).
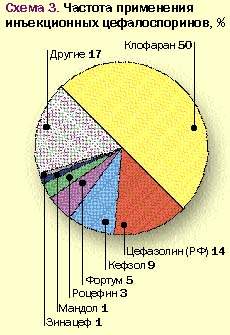 |
При выявлении показаний для госпитализации больных с «домашней» инфекцией, подразумевающих более тяжелое течение, чаще обнаруживаются Streptococcus pneumonia, Staphylococcus aureus, Н.influenzae и Еntеrobacteriacea. В этом случае более обосновано назначение парентеральных цефалоспоринов II поколения (цефуроксим, цефамандол). Однако именно в таких ситуациях чаще всего и допускаются ошибки: при госпитализации больного в стационар с «домашней» пневмонией нередко назначают бензилпенициллин, аминопенициллины и ЦА I поколения (малоэффективные ввиду высокой резистентности патогенной флоры), либо, для «перестраховки» и при наличии в стационаре, ЦА III поколения (цефотаксим, реже цефтриаксон). Однако более обосновано — и это определяется спектром активности препарата — назначение ЦА II. Среди больных, получающих терапию в стационаре по поводу инфекций нижних дыхательных путей, преобладают нетяжелые случаи. Поэтому идеология назначения ЦА II поколения в качестве «стартовых» препаратов должна доминировать как с позиции адекватной клинической эффективности, экономической целесообразности, так и с позиции сохранения резерва в более тяжелых ситуациях.
Выбор ЦА в качестве первоначального антибиотика при внебольничной пневмонии у больных моложе 60 лет без сопутствующей патологии следует считать, по-видимому, не всегда оправданным. Это обусловлено этиологически широким спектром пневмоний в данной ситуации, который может включать не только пневмококки и Н.influenzae, но и так называемые атипичные возбудители — Мусорlаzma pneumоniaе, Legionella, Chlamidia pneumоniaе, которые не чувствительны к цефалоспоринам всех генераций. Между тем рациональная эмпирическая антибактериальная терапия бронхолегочных инфекций, в том числе пневмоний, должна предусматривать выбор препарата, по возможности активного против всех вероятных в данной ситуации возбудителей. К сожалению, сегодня трудно назвать препарат, полностью удовлетворяющий этим требованиям, за исключением нового поколения фторхинолонов или «респираторных» фторхинолонов. Некоторые из них — например, грепафлоксацин — проходят сейчас в нашей стране регистрацию. В случаях назначения ЦА при данном варианте пневмоний предпочтение следует отдавать ЦА I и II поколения. Применение в подобных ситуациях ЦА III поколения нерационально ввиду высокого риска развития резистентности. Выбор конкретного препарата среди ЦА I–II поколения должен осуществляться исходя из преимущества лекарственных форм, фармакокинетических свойств, стоимости и др. При нетяжелых пневмониях возможно назначение оральных цефалоспоринов. При этом необходимо иметь в виду их различную противомикробную активность по отношению к различным микроорганизмам. Так, например, цефтибутен обладает наибольшей активностью в отношении Н.influenzae, а цефуроксим аксетил — в отношении S.аureus.
Общие принципы выбора первоначального ЦА сохраняются и у больных пневмонией на фоне тяжелых сопутствующих заболеваний (ХОЗЛ, сердечная недостаточность, сахарный диабет, алкогольная интоксикация и др.) и в возрасте старше 60 лет. Этиологическое значение в данной клинической ситуации приобретают Н.influenzae, S.аureus, некоторые грамотрицательные микроорганизмы (Е.соli, Сlebsiella), возрастает частота бета-лактамазопродуцирующих бактерий. В связи с этим возрастает значение препаратов, активных в отношении названных возбудителей. Известно, что противомикробное действие ЦА при переходе активности от первого поколения к последующим характеризуется снижением противостафилококковой активности и преобладанием активности против некоторых грамотрицательных микроорганизмов. Ценным свойством является устойчивость ЦА II поколения к b-лактамазам. В связи с этим врач должен ориентиро-ваться в данной ситуации на цефалоспорины II или по крайней мере III поколения.
Иной подход, определяющий выбор ЦА для лечения бронхолегочной инфекции, наблюдается у больных с «госпитальной» инфекцией. Госпитальные пневмонии занимают особое место среди всех внутрибольничных инфекций из-за тяжести течения и трудностей терапии. Основными возбудителями госпитальных пневмоний являются грамотрицательные микроорганизмы семейства Еntеrobacteriacea — Сlebsiella, Protei, Enterobacter, Providencia, Serracia, а также Staphylococcus аureus, как чувствительный, так и устойчивый к метициллину. Вероятность этиологической роли того или иного инфекционного агента при госпитальных пневмониях определяется особенностями клинической ситуации (послеоперационный период, пребывание в реанимации, искусственная вентиляция легких и т. д.). У больных реанимационных и ожоговых отделений, с иммунодефицитами и муковисцидозом основным микроорганизмом бактериальных осложнений является синегнойная палочка, выявляемая в 70–95% случаев. Наряду с ней у таких больных высевается золотистый стафилококк или гемофильная палочка, устойчивая к ЦА II–III поколения. Основное место в лечении госпитальных пневмоний среди ЦА занимают препараты III (цефтазидим, цефоперазон) и IV поколений (цефпиром, цефепим). С учетом вероятности этиологической роли Pseudomonas aeruginoza в соответствующих ситуациях (ИВЛ, наличие трахеостомы, предшествующая глюкокортикоидная терапия) назначаемые ЦА должны обладать антисинегнойной активностью. Среди имеющихся в распоряжении врача ЦА наибольшей активностью в отношении Pseudomonas aeruginoza обладают цефалоспорины III поколения (цефтазидим, цефоперазон) и IV поколения (цефпиром), которые, однако, не имеют серьезных преимуществ в отношении синегнойной палочки перед цефтазидимом. Появление в терапевтическом арсенале ЦА IV поколения расширяет возможности антибактериальной терапии госпитальных пневмоний с высокой вероятностью грамотрицательной флоры, в том числе золотистого стафилококка, и могут рассматриваться как препараты ургентных ситуаций.
| Цефалоспорины, открытые более 50 лет тому назад, продолжают занимать прочные позиции в лечении различных бактериальных заболеваний, несмотря на появление новых антимикробных средств. Цефалоспориновые антибиотики подразделяются на четыре поколения, отличающиеся по спектру действия, антибактериальной активности, стабильности в присутствии b-лактамаз, фармакокинетическому профилю. Все это наряду с многообразием лекарственных форм и стоимостью определяет их различные показания. Очевидно, что по мере появления новых поколений цефалоспориновых антибиотиков в клинической практике возникает немаловажная проблема дифференцированного назначения препарата с учетом свойств как самого антибиотика, так и особенностей инфекционно- воспалительного процесса у конкретного больного |
Таким образом, рациональный выбор первоначального ЦА для лечения инфекций верхних и нижних дыхательных путей определяется в первую очередь вероятностью этиологической роли того или иного микроорганизма в конкретной клинической ситуации. Такой подход требует от практического врача (а именно от него зависит адекватный выбор препарата) умения выявлять особенности каждого случая пневмонии (эпидемиологическую обстановку, фоновую патологию, факторы риска и др.) и ориентировки в антимикробном спектре назначаемого антибиотика. Однако в клинической практике при выборе ЦА, как, впрочем, и других антибиотиков, приходится наряду с ориентировочной этиологией бронхолегочной инфекции учитывать и другие факторы. Среди последних имеет значение фармакокинетика препарата, наличие разнообразных лекарственных форм, риск развития побочных эффектов, стоимость и др.
В настоящее время не окончательно определено место пероральных препаратов III поколения в клинической практике, так как их сравнительная клиническая и бактериологическая эффективность мало отличается от препаратов II поколения. Более того, как было сказано выше, преимущество цефалоспоринов III поколения состоит в их высокой активности в отношении b-лактамазопродуцирующих бактерий, наиболее часто вызывающих серьезные стационарные инфекции. Но поскольку в этом случае больные находятся в стационаре, то уже более обоснованно получают парентеральную терапию. В то же время ввиду сниженной активности в отношении грамположительных бактерий, часто являющихся причиной именно амбулаторной инфекции, назначение препаратов III поколения имеет меньше преимуществ перед препаратами II поколения.
Цель антибактериальной терапии состоит не только в достижении клинического эффекта, но и в полной эрадикации возбудителя, т. е. бактериологической эффективности. Это в основном определяется адекватным дозированием препарата для достижения необходимой концентрации в очаге инфекции. Высокая степень накопления препарата в тканях является необходимым требованием к лекарственному веществу.
ЦА первого поколения хуже проникают в ткани, что уменьшает степень бактериальной эрадикации.
Данные о биодоступности оральных ЦА следует иметь в виду при дифференцированном назначении их больным с сопутствующей патологией кишечника, связанной с нарушением всасывания, а также при одновременном приеме антисекреторных препаратов, антацидов, с учетом влияния пищи на всасывание ЦА.
Знание путей элиминации ЦА наряду с оценкой функционального состояния печени и почек (возраст, сопутствующая патология) также может определять выбор более адекватного для данной ситуации препарата. Выбирая ЦА для лечения тяжелых госпитальных пневмоний, например, у новорожденных и стариков или у больных с патологией почек, при наличии почечной недостаточности предпочтение следует отдать цефоперазону с учетом его преимущественно билиарной экскреции.
При дифференцированном выборе ЦА необходимо учитывать риск развития побочных эффектов. Наиболее типичны реакции гиперчувствительности (лихорадка, кожная сыпь), гематологические синдромы (цитопения, эозинофилия), нарушения со стороны желудочно-кишечного тракта (тошнота, рвота, диарея), печени (повышение активности трансаминаз), почек (повышение уровня креатинина), ЦНС (головная боль), флебиты при внутривенном введении. Поэтому анамнестические и клинико-лабораторные данные о наличии у больных какой-либо патологии должны влиять на выбор соответствующего препарата.
Флебиты часто возникают при введении цефалотина, цефотаксима, цефепима. Цефуроксим, цефоперазон, цефтибутен могут вызывать анемию (чаще гемолитическую), а при назначении цефалотина, цефамандола, цефотаксима, цефтазидима иногда выявляются фиксированные на эритроцитах антитела. Повышение активности печеночных ферментов возможно на фоне лечения цефоперазоном, цефтриаксоном, цефтазидимом, цефуроксимом. Уровень креатинина может повышаться при лечении цефалексином и цефподоксимом. Оральные цефалоспорины чаще всего вызывают нарушения со стороны желудочно-кишечного тракта (тошнота, рвота, диарея). При лечении парентеральными ЦА отмечено увеличение протромбинового времени, за исключением цефтазидима, не влияющего на синтез факторов протромбинового комплекса и показатели свертываемости крови. Возможны реакции гиперчувствительности (кожная сыпь, лихорадка, эозинофилия) на фоне применения почти всех ЦА III поколения.
Таким образом, дифференцированный выбор ЦА для лечения инфекций верхних и нижних дыхательных путей должен базироваться на учете и адекватной оценке многих факторов, включающих как особенности клинической ситуации, так и антимикробную активность и фармакокинетические характеристики назначаемого препарата.
Антибиотики нового поколения: за и против
Антибиотики – это вещества биологического или полусинтетического происхождения. Применяются в лечебной практике для борьбы с болезнетворными микробами, вирусами. До появления этих медпрепаратов статус неизлечимых болезней был у брюшного тифа, дизентерии, пневмонии, туберкулеза. Сегодня лечение заболеваний инфекционного характера возможно с применением 1-6 поколения антибиотиков.
На этот момент фармакологическая индустрия выпускает более 2000 разновидностей лекарственных средств подобного типа. Медики описали действие около 600 позиций, а во врачебной практике используются порядка 120-160 препаратов.
Важно! При любом заболевании принимать антибиотики рекомендуется после консультации с врачом. В противном случае может развиться антибиотикорезистентность (снижение чувствительности патогенных микроорганизмов к антибактериальным средствам).
Классификация антибиотиков
Все антибактериальные средства можно разделить на 5 категорий по характеристикам и спектру применения. Рассмотрим эту классификацию подробнее:
Спектр действия
Различают антибактериальные средства:
По составу
Антибактериальные препараты делят на 6 групп:
Поколения препаратов. У передовых антимикробных препаратов насчитывается уже шесть генераций. Например, пенициллин был первым средством природного происхождения, тогда как третья или шестая генерация – это уже улучшенная версия, которая включает в состав сильнейшие ингибиторы. Зависимость прямая: чем новее генерация, тем эффективнее воздействие препаратов на патогенную микрофлору.
По способу приема. Пероральные – принимают через рот. Это различные сиропы, таблетки, растворимые капсулы, суспензии. Парентеральные – вводятся внутривенно или внутримышечно. Они быстрее дают эффект, чем пероральные лекарства. Ректальные препараты вводятся в прямую кишку.
Важно! Принимать антибиотики допускается только после консультации с врачом, иначе разовьется антибиотикорезистентность.
Антибактериальные средства нового поколения
Отличие последних генераций антибиотиков от их ранних версий в более совершенной формуле действующего вещества. Активные компоненты точечно устраняют только патологические реакции в клетке. Например, кишечные антибиотики нового поколения не нарушают микрофлору ЖКТ. При этом они борются с целой «армией» возбудителей инфекций.
Новейшие антибактериальные препараты делятся на пять групп:
Рассмотрим несколько известных противомикробных средств импортного и российского производства.
Амоксициллин – импортный противомикробный препарат из группы пенициллинов. Используется во врачебной практике для лечения бактериальной инфекции. Эффективен при кишечных инфекциях, гайморите, ангине, болезни Лайма, дизентерии, сепсисе.
Авелокс – медпрепарат последней генерации из группы фторхинолонов. Отличается сильнейшим воздействием на бактериальные и атипичные возбудители. Не вредит почкам и ЖКТ. Используется при острых, хронических заболеваниях.
Цефалоспорины – антибиотики третьего поколения. К этой группе относят Цефтибутен, Цефтриаксон и другие. Используются для лечения пиелонефрита, пневмонии. В целом это безопасные средства с малым количеством побочных действий. Однако их нужно принимать только после консультации с врачом. Медпрепаратов много, а какой именно выбрать – порекомендует специалист.
Дорипрекс – импортный противомикробный препарат синтетического происхождения. Показал хорошие результаты при лечении пневмонии, запущенных интраабдоминальных инфекций, пиелонефритах.
Инваз – антибактериальное средство из группы карбапенемов. Выпускается в ампулах для парентерального способа применения. Показывает быстрый эффект при лечении бактериальных расстройств кожи, мягких тканей, инфекциях мочевыводящих путей, пневмонии, септицемиях.
Аугметин – полусинтетический пенициллин третьей генерации с добавлением усиливающих ингибиторов. Педиатрами признается лучшим комплексным медпрепаратом для лечения детских гайморита, бронхита, тонзиллита и других инфекций дыхательных путей.
Цефамандол – антибактериальное средство российского производства. Относится к группе цефалоспоринов третьего поколения. Используется для лечения кишечных инфекций, возбудителей инфекций половых органов. Как противомикробное средство обширного диапазона воздействия применяется при простудных заболеваниях.
Лучшие антибактериальные препараты широкого диапазона действия
Противомикробные средства новой генерации обычно синтезируют из природного сырья и стабилизируют в лабораториях. Это помогает усилить эффект лекарства на патогенную микрофлору.
Какие препараты самые сильные? Врачи относят к таким антибактериальные средства широкого спектра воздействия. Приведем ниже краткий список препаратов по названиям:
Резюме
Мы рассмотрели российские и импортные антибиотики широкого спектра действия, кратко описали классификацию препаратов. Ответим на вопрос: какие антибактериальные средства выбрать?
Важно понимать, противомикробные лекарства для обширного применения обладают токсичностью, поэтому негативно влияют на микрофлору. Кроме того, бактерии мутируют, а значит препараты теряют свою эффективность. Поэтому антибактериальные средства с новейшей структурой будут в приоритете, чем их ранние аналоги.
Самолечение антибиотиками опасно для здоровья. При инфекционном заболевании первым делом нужно обратиться к врачу. Специалист установит причину болезни и назначит эффективные антибактериальные средства. Самолечение «наугад» приводит к развитию антибиотикорезистентности.
Цефтриаксона натриевая соль : инструкция по применению
Описание
Состав
Каждый флакон содержит: активное вещество – цефтриаксон (в виде цефтриаксона натриевой соли) – 500 мг или 1000 мг.
Фармакотерапевтическая группа
Антибактериальные средства для системного применения. Цефалоспорины третьего поколения.
Фармакологическое действие
Бактерицидная активность цефтриаксона обусловлена подавлением синтеза клеточных мембран микроорганизмов. Цефтриаксон ацетилирует мембраносвязанные транспептидазы, нарушая перекрестную сшивку пептидогликанов, необходимую для обеспечения прочности и ригидности клеточной мембраны бактерий.
Цефтриаксон активен in vitro в отношении большинства грамотрицательных и грамположительных микроорганизмов. Цефтриаксон характеризуется высокой устойчивостью к большинству бета-лактамаз (как пенициллиназ, так и цефалоспориназ) грамположительных и грамотрицательных бактерий.
Распространенность приобретенной устойчивости может изменяться географически и со временем для отдельных видов, поэтому при лечении тяжелых инфекций необходимо учитывать местную информацию о резистентности возбудителей к цефтриаксону.
Обычно чувствительные виды
Грамположительные аэробы: Staphylococcus aureus а (метициллин-чувствительные штаммы), Staphylococci коагулазоотрицательные а (метициллин-чувствительные штаммы), Streptococcus pyogenes (группа A), Streptococcus agalactiae (группа В), Streptococcus pneumoniae, Streptococci группы Viridans.
Грамотрицательные аэробы: Borrelia burgdorferi, Haemophilus influenzae, Haemophilus parainfluenzae, Moraxella catarrhalis, Neisseria gonorrhoeae, Neisseria meningitidis, Proteus mirabilis, Providencia spp., Treponema pallidum.
Виды, которые могут приобретать устойчивость
Анаэробы: Bacteroides spp., Fusobacterium spp., Peptostreptococcus spp., Clostridium perfringens.
Грамположительные аэробы: Enterococcus spp., Listeria monocytogenes.
Грамотрицательные аэробы: Acinetobacter baumannii, Pseudomonas aeruginosa, Stenotrophomonas maltophilia.
Анаэробы: Clostridium difficile.
Другие: Chlamydia spp., Chlamydophila spp., Mycoplasma spp., Legionella spp., Ureaplasma urealyticum.
a все метициллин-устойчивые стафилококки устойчивы к цефтриаксону.
b уровень резистентности >50% по меньшей мере в одном регионе.
c штаммы, продуцирующие расширенный спектр бета-лактамаз, всегда резистентны.
Показания к применению
– острый средний отит;
– осложненные инфекции мочевыводящих путей, включая пиелонефрит;
– инфекции костей и суставов;
– осложненные инфекции кожи и мягких тканей;
Цефтриаксона натриевая соль может применяться для:
– лечения обострения хронической обструктивной болезни легких у взрослых;
– лечения диссеминированного Лайм-боррелиоза (в ранних (II стадия) и поздних (III стадия) периодах болезни) у взрослых и детей, включая новорожденных с 15-дневного возраста;
– предоперационнной профилактики хирургических инфекций;
– лечения пациентов с нейтропенией и лихорадкой, которая предположительно связана с бактериальной инфекцией;
– лечения пациентов с бактериемией, вызванной или предположительно вызванной какой-либо из вышеперечисленных инфекций.
Цефтриаксона натриевая соль должна назначаться совместно с другими антибактериальными средствами, когда возможный диапазон этиологических факторов не соответствует спектру его действия.
Следует учитывать официальные руководства по надлежащему использованию антибактериальных средств.
Способ применения и дозы
Доза зависит от типа, локализации и тяжести инфекции, чувствительности возбудителя, от возраста пациента и состояния функций его печени и почек.
Дозы, указанные в таблицах, приведенных ниже, являются рекомендованными дозами для применения при этих показаниях. В особенно тяжелых случаях следует рассматривать целесообразность назначения самых высоких доз из указанных диапазонов.
Взрослые и дети старше 12 лет (масса тела ≥50 кг)
| Доза* | Кратность применения** | Показания |
| 1-2 г | 1 раз в сутки | Негоспитальная пневмония. Обострение хронической обструктивной болезни легких. Интраабдоминальные инфекции. Осложненные инфекции мочевыводящих путей (в том числе пиелонефрит). |
| 2 г | 1 раз в сутки | Госпитальная пневмония. Осложненные инфекции кожи и мягких тканей. Инфекции костей и суставов. |
| 2-4 г | 1 раз в сутки | Пациентам с нейтропенией и лихорадкой, вызванной бактериальной инфекцией. Бактериальный эндокардит. Бактериальный менингит. |
*При установленной бактериемии рассматриваются наиболее высокие дозы из приведенного диапазона.
**При назначении препарата в дозе более чем 2 г в сутки рассматривается возможность применения препарата 2 раза в день.
Показания для взрослых и детей старше 12 лет (масса тела ≥50 кг), которые требуют специального режима введения препарата:
Острый средний отит
Как правило, достаточно однократного внутримышечного введения препарата в дозе 1-2 г. Ограниченные данные свидетельствуют о том, что в тяжелых случаях или при отсутствии эффекта от предшествующей терапии может быть эффективно внутримышечное введение цефтриаксона в дозе 1-2 г в сутки в течение 3 дней.
Предоперационная профилактика хирургических инфекций
Однократное введение перед операцией в дозе 2 г.
Однократное внутримышечное введение в дозе 500 мг.
Рекомендованные дозы 0,5 г или 1 г один раз в день увеличивают до 2 г один раз в день при нейросифилисе, продолжительность лечения – 10-14 дней. Рекомендации по дозировке при сифилисе, в том числе при нейросифилисе, основаны на ограниченных данных. Необходимо принимать во внимание национальные и местные руководства.
Диссеминированный Лайм-боррелиоз (ранняя (II) и поздняя (III) стадия)
Применять в дозе 2 г один раз в сутки в течение 14-21 дня. Рекомендуемая продолжительность лечения варьирует. Необходимо принимать во внимание национальные и местные руководства.
Для детей с массой тела 50 кг и более дозы соответствуют дозам взрослых пациентов.
Новорожденные, младенцы и дети от 15 дней до 12 лет (масса тела
Побочное действие
Частота развития побочных эффектов приведена в следующей градации: очень часто (≥1/10); часто (≥1/100,
Противопоказания
• гиперчувствительность к цефтриаксону, другим цефалоспоринам или к любому из вспомогательных веществ;
• тяжелые реакции гиперчувствительности (например, анафилактические реакции) на любой другой тип бета-лактамных антибактериальных препаратов (пенициллины, монобактамы, карбапенемы) в анамнезе;
• недоношенные новорожденные до возраста 41 недели (гестационный возраст + хронологический возраст)*;
• доношенные новорожденные (до 28 дней жизни):
– при наличии гипербилирубинемии, желтухи, гипоальбуминемии или ацидоза, состояний, при которых возможно нарушение связывания билирубина*;
– если им требуется (или может потребоваться) внутривенное введение кальция или содержащих кальций растворов из-за риска образования преципитатов кальциевой соли цефтриаксона.
*Исследования in vitro показали, что цефтриаксон может вытеснить билирубин из его связи с сывороточным альбумином, что увеличивает риск билирубиновой энцефалопатии у этих пациентов.
Лидокаин нельзя использовать в качестве растворителя ни для одного из способов введения!
Передозировка
Симптомы: тошнота, рвота, диарея.
Гемодиализ и перитонеальный диализ не снижают сывороточную концентрацию цефтриаксона. Специфический антидот отсутствует.
Лечение: симптоматическая терапия.
Меры предосторожности
Реакции гиперчувствительности: как и по поводу других бета-лактамных антибактериальных средств, поступали сообщения о серьезных и внезапных смертельных реакциях гиперчувствительности на цефтриаксон. В случае развития тяжелых реакций гиперчувствительности лечение цефтриаксоном следует немедленно прекратить и начать проведение адекватных лечебных мероприятий. Перед началом лечения следует установить, имеются ли у пациента в анамнезе тяжелые реакции гиперчувствительности на цефтриаксон, на другие цефалоспорины или на другие бета-лактамы. С осторожностью следует применять цефтриаксон пациентам с нетяжелыми реакциями гиперчувствительности на другие бета-лактамные препараты в анамнезе. Были зарегистрированы сообщения о тяжелых кожных побочных реакциях (синдром Стивенса-Джонсона или токсический эпидермальный некролиз), однако частота развития этих реакций неизвестна.
Взаимодействие с кальцийсодержащими растворами: были описаны случаи отложения нерастворимых солей цефтриаксона кальция в тканях легких и почках у недоношенных и доношенных новорожденных в возрасте менее 1 месяца, имевшие летальный исход. По крайней мере, в одном из этих случаев цефтриаксон и кальций вводили в разное время и по разным системам для внутривенного введения. В имеющихся научных данных нет сообщений о подтвержденных случаях образования внутрисосудистых осадков у пациентов, кроме новорожденных, получавших цефтриаксон и кальцийсодержащие растворы или любые другие содержащие кальций лекарственные средства. Исследования in vitro показали, что новорожденные имеют повышенный риск образования осадков цефтриаксона кальция по сравнению с пациентами других возрастных групп.
Для пациентов любого возраста не следует использовать в качестве растворителей при разведении цефтриаксона для внутривенного введения кальцийсодержащие растворы (например, раствор Рингера и раствор Хартмана) или вводить одновременно с цефтриаксоном другие кальцийсодержащие растворы, даже при использовании разных венозных доступов и разных инфузионных систем. Тем не менее, пациентам старше 28-дневного возраста цефтриаксон и кальцийсодержащие растворы можно вводить последовательно один за другим, если инфузионные системы имеют разные венозные доступы, или если инфузионные системы меняются или тщательно промываются между инфузиями с физиологическим солевым раствором, чтобы избежать образования осадка.
У пациентов, требующих длительной инфузии кальцийсодержащего парентерального питания, лечащим врачом должен быть рассмотрен вариант использования альтернативных антибактериальных средств, для которых вероятность выпадения осадка отсутствует. Если нет возможности отказа от использования цефтриаксона у пациента, требующего непрерывного питания, растворы парентерального питания и цефтриаксона можно вводить одновременно, но с помощью различных внутривенных систем в различные венозные доступы. Другой вариант: введение раствора парентерального питания приостановить на время введения цефтриаксона и тщательно промыть инфузионную систему между введениями двух растворов.
Применение у детей: безопасность и эффективность цефтриаксона у детей установлена для доз, описанных в разделе «Способ применения и дозы». Исследования показали, что цефтриаксон, как и некоторые другие цефалоспорины, может вытеснять билирубин из связи с сывороточным альбумином. Применение цефтриаксона противопоказано у недоношенных и доношенных новорожденных из группы риска по развитию билирубиновой энцефалопатии.
Иммунологически опосредованная гемолитическая анемия: наблюдались случаи развития иммунологически опосредованной гемолитической анемии у пациентов на фоне лечения цефалоспоринами, включая цефтриаксон. Описаны тяжелые случаи гемолитической анемии у взрослых пациентов и детей, включая случаи с летальным исходом. Если у пациента на фоне лечения цефтриаксоном развивается анемия, следует оценить вероятность ее развития на фоне приема цефалоспоринового антибиотика и прекратить его введение до установления этиологии анемии.
Длительная терапия: при длительном лечении следует регулярно контролировать полный анализ крови.
Колит/Избыточный рост нечувствительных микроорганизмов: имеются сообщения об ассоциированном с антибактериальным средством колите и псевдомембранозном колите в случае применения почти всех антибактериальных средств, включая цефтриаксон. Тяжесть колита может варьировать от легкой степени до опасной для жизни. Поэтому важно учитывать этот диагноз у пациентов, у которых наблюдается диарея во время или после лечения цефтриаксоном. Следует рассмотреть вопрос о прекращении терапии цефтриаксоном и назначении специфического лечения Clostridium difficile. В данном случае не следует применять лекарственные средства, которые подавляют перистальтику. Как и в случае применения других антибактериальных средств на фоне лечения цефтриаксоном могут отмечаться суперинфекции, вызванные нечувствительными микроорганизмами.
Тяжелые нарушения функций печени и почек: при тяжелой почечной и печеночной недостаточности рекомендуется проводить клинический мониторинг безопасности и эффективности.
Влияние на лабораторные тесты: при лечении цефтриаксоном могут отмечаться ложноположительные результаты пробы Кумбса, пробы на галактоземию, определение глюкозы в моче (при определении глюкозы в моче неферментативным методом). Определение глюкозы в моче во время применения цефтриаксона должно проводиться ферментативно.
Натрий: один флакон Цефтриаксона натриевой соли 500 мг содержит около 1,8 ммоль натрия. Один флакон Цефтриаксона натриевой соли 1000 мг содержит около 3,6 ммоль натрия. Это необходимо принимать во внимание у пациентов, находящихся на диете с низким содержанием натрия.
Антибактериальный спектр действия: цефтриаксон имеет ограниченный спектр антибактериального действия и может быть непригодным в качестве единственного препарата для лечения некоторых видов инфекций, за исключением случаев, когда возбудитель уже подтвержден. При полимикробных инфекциях, когда предполагаемые возбудители включают микроорганизмы, устойчивые к цефтриаксону, необходимо рассмотреть возможность приема дополнительных антибиотиков.
Билиарный литиаз: если при ультразвуковом исследовании (эхографии) наблюдаются затемнения, следует оценить вероятность выпадения в осадок соли цефтриаксона кальция. Затемнения, ошибочно принимаемые за камни в желчном пузыре, обнаруживаются на эхограммах желчного пузыря чаще при применении доз цефтриаксона 1000 мг в сутки и более. Особую осторожность следует соблюдать при применении цефтриаксона в педиатрической практике. Такой преципитат исчезает после прекращения терапии цефтриаксоном. Преципитаты цефтриаксона кальция редко ассоциируются с симптомами. В симптоматических случаях рекомендуется проводить консервативное лечение и рассмотреть целесообразность отмены терапии цефтриаксоном на основании специальной оценки соотношения пользы и риска.
Билиарный стаз: у пациентов, получавших цефтриаксон, были зарегистрированы случаи панкреатита, возможно, вызванного непроходимостью желчных путей. У большинства пациентов присутствовали факторы риска билиарного стаза и билиарного сладжа, например, предшествующая основная терапия, тяжелое заболевание и полное парентеральное питание. Не следует исключать триггерный фактор или кофактор образования желчных преципитатов вследствие применения цефтриаксона.
Нефролитиаз: были зарегистрированы случаи обратимого нефролитиаза, который исчезал после отмены цефтриаксона. В симптоматических случаях необходимо ультразвуковое исследование (эхография). Решение о применении цефтриаксона у пациентов с нефролитиазом или гиперкальциемией в анамнезе должно приниматься врачом на основании специальной оценки пользы и риска.
Применение во время беременности и в период лактации
Беременность: цефтриаксон проникает через плацентарный барьер. Данные об использовании цефтриаксона беременными женщинами ограничены. В исследованиях на животных цефтриаксон не оказывал прямого или косвенного неблагоприятного воздействия на развитие эмбриона/плода, на перинатальное и послеродовое развитие. Исходя из этого применение цефтриаксона во время беременности возможно, если ожидаемая польза превышает потенциальный риск, особенно в первом триместре беременности.
Грудное вскармливание: цефтриаксон выделяется в грудное молоко в низких концентрациях и в терапевтических дозах никакого эффекта на грудного ребенка не ожидается. Тем не менее, нельзя исключать возможный риск развития диареи и грибковой инфекции слизистых оболочек. Следует принимать во внимание возможность сенсибилизации. Следует либо прекратить грудное вскармливание, либо прекратить/воздержаться от терапии цефтриаксоном, учитывая преимущество грудного вскармливания для ребенка и пользу терапии для женщины.
Фертильность: исследования не показали никаких признаков неблагоприятного воздействия на фертильность мужчин и женщин.
Влияние на способность к управлению автотранспортом и другими потенциально опасными механизмами
Во время лечения цефтриаксоном могут возникать нежелательные эффекты (например, головокружение), которые могут влиять на способность управлять транспортом и другими механизмами (см. раздел «Побочное действие»). Пациентам следует проявлять осторожность при управлении транспортными средствами или другими механизмами.
Взаимодействие с другими лекарственными средствами
Кальцийсодержащие лекарственные средства: для приготовления растворов цефтриаксона для внутривенного введения из порошка, содержащегося во флаконах, или для дальнейшего разведения приготовленного раствора, нельзя использовать кальцийсодержащие растворители, такие как раствор Рингера или раствор Хартмана из-за возможности образования осадка. Также теоретически возможно образование осадка вследствие взаимодействия цефтриаксона и кальция при смешивании цефтриаксона с кальцийсодержащими инфузионными растворами в одном венозном доступе. Цефтриаксон не следует вводить одновременно с кальцийсодержащими внутривенными растворами, в том числе в виде непрерывных инфузий кальцийсодержащих растворов, таких как растворы парентерального питания через Y-соединения.
Допускается введение цефтриаксона и кальцийсодержащих растворов пациентам, за исключением новорожденных, последовательно один за другим при условии, что инфузионная система тщательно промывается физиологическим раствором между введениями во избежание выпадения осадка. Исследования in vitro с использованием плазмы взрослых и пуповинной крови новорожденных показали, что новорожденные имеют повышенный риск выпадения осадка вследствие взаимодействия цефтриаксона с кальцием.
Пероральные антикоагулянты: одновременное применение цефтриаксона с пероральными антикоагулянтами (лекарственные средства группы антивитаминов К) может усилить их эффект и увеличить риск кровотечений.
Рекомендуется частый контроль международного нормализованного отношения (МНО) и соответствующий подбор дозы лекарственных средств группы антивитаминов К, как во время, так и после окончания терапии цефтриаксоном.
Аминогликозиды: имеются противоречивые данные о возможном повышении нефротоксичности аминогликозидов при их одновременном применении с цефалоспоринами. В таких случаях необходим строгий клинический мониторинг уровней аминогликозидов (и функции почек).
Хлорамфеникол: в исследовании in vitro наблюдался антагонизм между хлорамфениколом и цефтриаксоном.
Не поступало сообщений о взаимодействии между цефтриаксоном и пероральными кальцийсодержащими лекарственными средствами, а также о взаимодействии между цефтриаксоном при его внутримышечном введении и кальцийсодержащими лекарственными средствами при их внутривенном или пероральном введении. Одновременное применение пробенецида не уменьшает элиминацию цефтриаксона.
Сильнодействующие диуретики: при одновременном применении больших доз цефтриаксона и сильнодействующих диуретиков (например, фуросемида) нарушений функции почек не наблюдалось.
Согласно литературным данным, цефтриаксон фармацевтически несовместим с амсакрином, ванкомицином, флуконазолом и аминогликозидами.
Условия хранения
В защищенном от влаги и света месте при температуре не выше 25° С.


