Базалиома что это и как лечить
Что такое базалиома (базальноклеточный рак)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лисового В. А., онколога со стажем в 10 лет.
Определение болезни. Причины заболевания
Почему развивается рак, в частности на коже, точно сказать нельзя. Известно, что преобразование клетки из доброкачественной в злокачественную происходит в результате ряда нарушений в её геноме. Также выявлена группа неблагоприятных факторов, которые по отдельности или в совокупности оказывают влияние на развитие карциномы (рака) кожи:
Индивидуальными факторами риска могут быть:
Симптомы базалиомы
Какой-то одной типичной локализации у базалиомы нет, но обычно рак кожи появляется на открытых участках кожи и участках, подвергающихся инсоляции (облучению солнечной радиацией): лицо, волосистая часть головы (особенно у облысевших пациентов), шея, спина.
Патогенез базалиомы
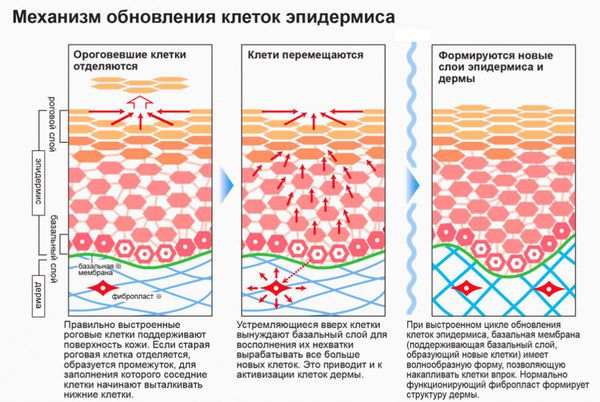
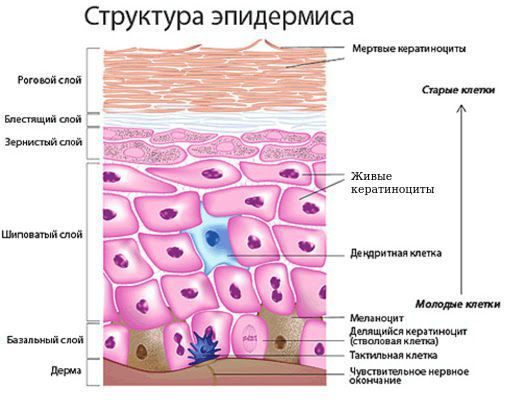
Базальноклеточный рак кожи развивается из эпидермальных стволовых клеток. Они существуют в организме на любой стадии развития, с их помощью кожа в течение жизни постоянно обновляется.
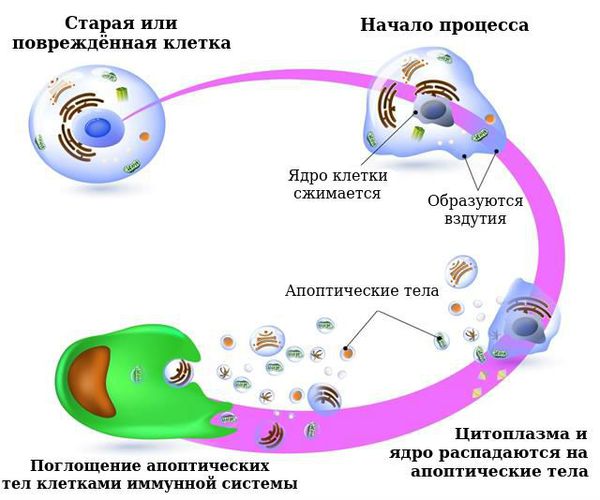
Появление любого злокачественного новообразования — следствие сбоя в работе организма. В норме иммунная система уничтожает дефектные клетки до того, как они переходят к бесконтрольному делению. Если по каким-то причинам защитные механизмы не срабатывают, опухоль увеличивается в размерах и становится неуязвимой для клеток-киллеров (клеток врождённого иммунитета, способных убивать опухолевые и заражённые вирусом клетки).
Чтобы защитить организм от влияния вредных факторов (инсоляции, химических канцерогенов и др.), в коже работают естественные механизмы восстановления. Когда в ДНК клетки происходят «поломки», защитные силы организма стараются восстановить их. Если это не удаётся сделать, запускается механизм запрограммированной клеточной смерти — апоптоз.
Иногда повреждаются гены-супрессоры, которые отвечают за профилактику развития злокачественных новоообразований. Например, ген Fas-лиганд (FasL) в норме контролирует, чтобы здоровые клетки не превращались в раковые, он же запускает уничтожение дефектных клеток. Однако при постоянном воздействии на кожу вредных факторов, активность этого гена снижается и он хуже справляется со своими функциями.
Классификация и стадии развития базалиомы
Классификация базальноклеточного рака по клиническим проявлениям :
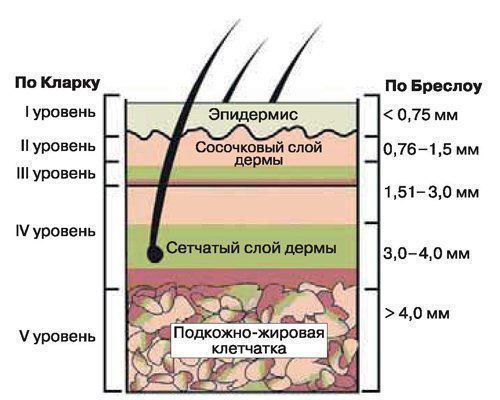
При диагностике базальноклеточного рака в области головы и шеи используют классификацию Американского объединенного комитета по раку (American Joint Committee on Cancer — AJCC). Она составлена на основе общепринятой международной системе TNM (tumor, nodus и metastasis):
Поскольку базалиома растёт очень медленно, чаще всего её обнаруживают на ранних стадиях. В этом случае удаётся полностью удалить опухоль. Поэтому при базальноклеточном раке определение стадии развития не настолько важно, как при других формах рака кожи.
Осложнения базалиомы
Среди осложнений базалиомы можно отметить риск рецидива. Встречаются случаи, когда базальноклеточный рак рецидивирует даже после успешного лечения. Также возникновение базалиомы может увеличить вероятность развития других типов рака кожи, например плоскоклеточной карциномы (опухоли кератиноцитов). О писаны случаи метаплазии, когда базальноклеточный рак видоизменяется и превращается в плоскоклеточный. По этой причине базалиома может быть опасна для жизни, поскольку плоскоклеточный рак метастазирует.
Диагностика базалиомы
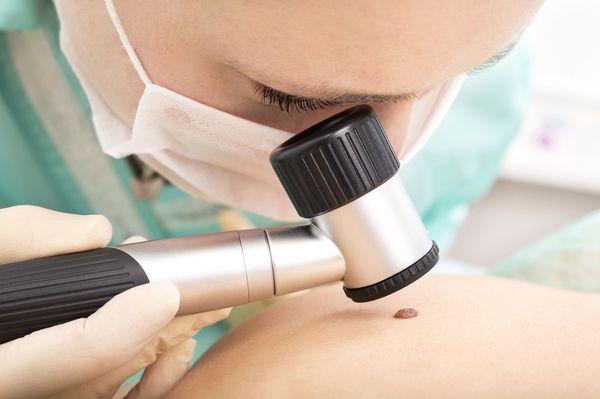
Успех лечения базалиомы зависит от того, насколько своевременно будет диагностировано заболевание. Диагностика рака кожи, в том числе базалиомы, в большинстве случаев не представляет сложности. Дерматологу достаточно провести визуальный осмотр и собрать анамнез.
Цифровая дерматоскопия позволяет хорошо рассмотреть большие участки кожи, сделать карту родинок. Проводится такое исследование автоматически, при помощи аппарата FotoFinder Bodystudio ATBM. Результаты обследования сохраняются в базе данных, что позволяет отслеживать малейшие изменения при регулярных осмотрах. Для отслеживания динамики роста родинок достаточно одного обследования в год.
Всем больным до начала лечения проводят рентгенографию грудной клетки. Она позволяет обнаружить метастазы в лёгких. В качестве дополнительных исследований могут быть назначены:
Лечение базалиомы
При раке кожи на ранних стадиях предпочтительно хирургическое лечение. Врачи полностью удаляют новообразование и небольшой участок окружающей кожи (в пределах 5 мм от видимой границы опухоли). Это необходимо, чтобы наверняка избежать продолжения опухолевого роста.
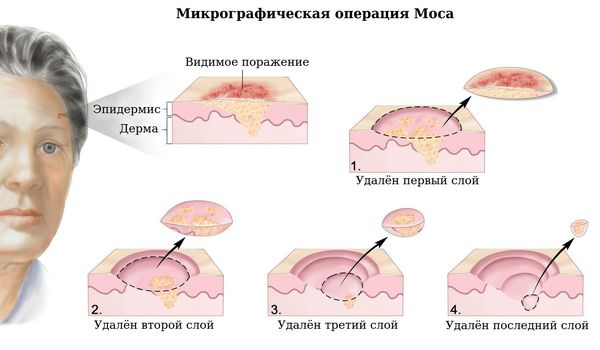
Микрографическая операция по системе Моса (MOHS) считается одним из стандартов помощи при базальноклеточном раке. Этот метод позволяет удалять опухоли, расположенные в труднодоступных местах. Такая операция избавляет хирурга от необходимости делать широкий отступ, тем самым позволяя удалять меньше ткани, чем при других операциях. Это даёт наилучший эстетический результат (например, при поражении кожи вокруг глаз). Операция проходит под местной анестезией. Хирург, исследуя края опухоли под микроскопом на предмет наличия раковых клеток, послойно удаляет видимую опухоль вместе с тонким слоем окружающей её ткани. Каждый снятый слой отправляется в лабораторию для анализа. Операцию заканчивают, когда данные исследования срезов ткани свидетельствуют о том, что хирург достиг здоровых тканей.
Одним из альтернативных вариантов удаления базалиомы является криотерапия, или криодеструкция, — уничтожение опухоли посредством низких температур. Она подходит для лечения рака кожи на ранних стадиях, до метастазирования.
Существуют новые классы лекарственных препаратов, которые помогают дольше контролировать опухолевый процесс и повысить выживаемость среди пациентов. В первую очередь это таргетные препараты. Они применяются для лечения редких форм базалиомы, когда рак метастазирует вглубь кожи, достигая мышечной и костной тканей. Таргетные препараты действуют «прицельно» на раковые клетки. Они перекрывают кислород молекулам, питающим опухоль, тем самым нарушают механизм размножения раковых клеток.
Прогноз. Профилактика
Базальноклеточная карцинома редко распространяется на другие части тела, поэтому лечение почти всегда оказывается успешным, особенно если удаётся выявить заболевание на ранней стадии.
Исходя из факторов риска, наиболее обоснованной мерой профилактики является защита от ультрафиолетового облучения, в связи с чем рекомендуется:
Рак кожи: симптомы, стадии, фото
В Сети огромное количество материала о раке кожи. К сожалению, информация, которая представлена не в виде научных статей и не на сайтах дерматоонкологов, не выдерживает никакой критики.
В этой статье я отвечу на многие животрепещущие вопросы: «как распознать у себя рак кожи?», «опасен ли рак кожи?», «какие варианты лечения рака кожи существуют?» и другие.
Виды рака кожи
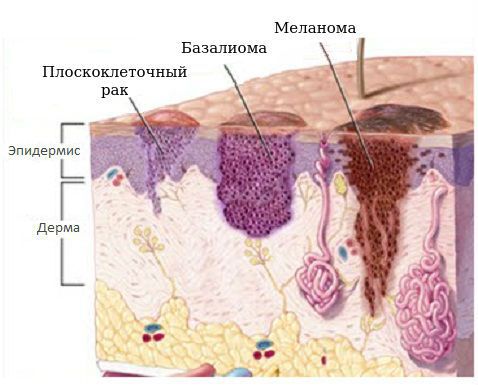
Существует 3 вида часто встречающихся злокачественных опухолей кожи. Они различаются как по частоте заболеваемости (т. е. шансу заболеть), так и по степени опасности для жизни – базалиома, плоскоклеточный рак и меланома.
Меланома – одна из редких и опасных опухолей кожи. Она составляет всего 4 % от общего количества злокачественных образований кожи, но является причиной почти 80 % смертей при этой локализации. О меланоме можно подробно прочитать здесь.
Записывайтесь на вебинар «Канцерогены в косметике: правда, ложь и. маркетинг»
Базальноклеточный рак кожи
Симптомы и признаки
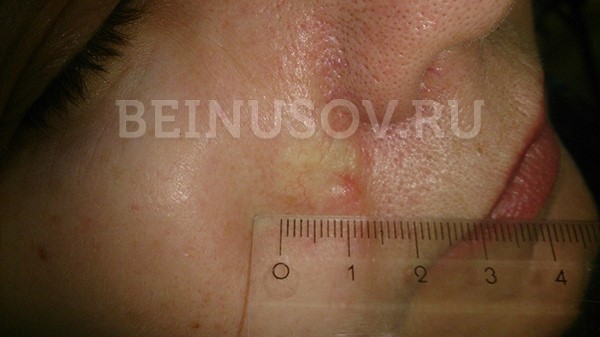
Наиболее часто базалиома возникает на коже носа, чуть реже на лице и значительно реже – на остальных частях тела.
Пик заболеваемости приходится на возраст старше 40 лет. Самой молодой пациентке, которой по гистологии установили диагноз базалиома, было 39 лет.
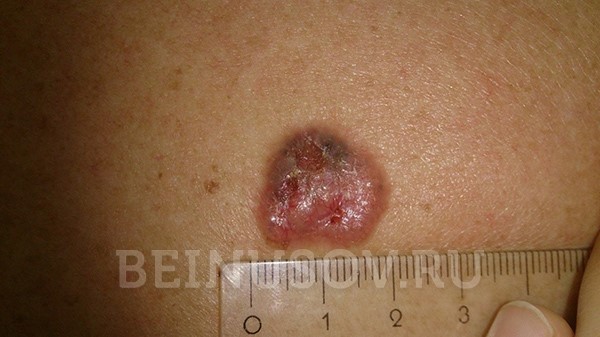
То, как выглядит базальноклеточный рак кожи, зависит от формы:
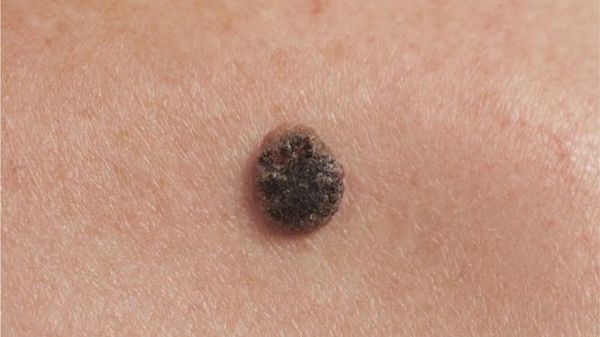
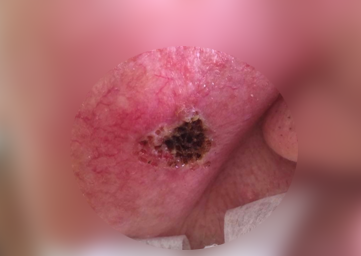
Узловая форма базалиомы
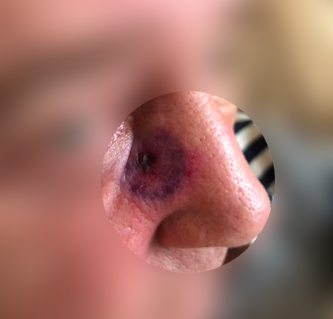
Кроме того, на поверхности узловой базалиомы может быть еще один характерный признак – изъязвление.
Узловая базалиома с изъязвлением
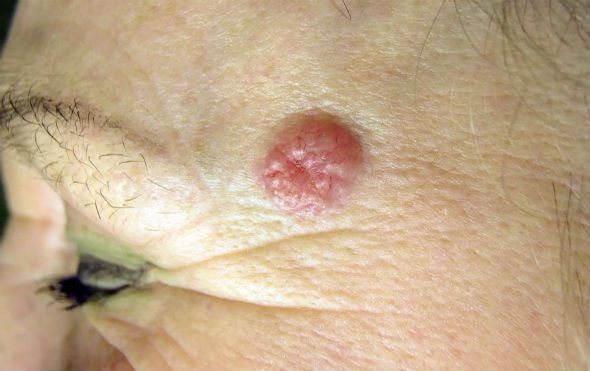
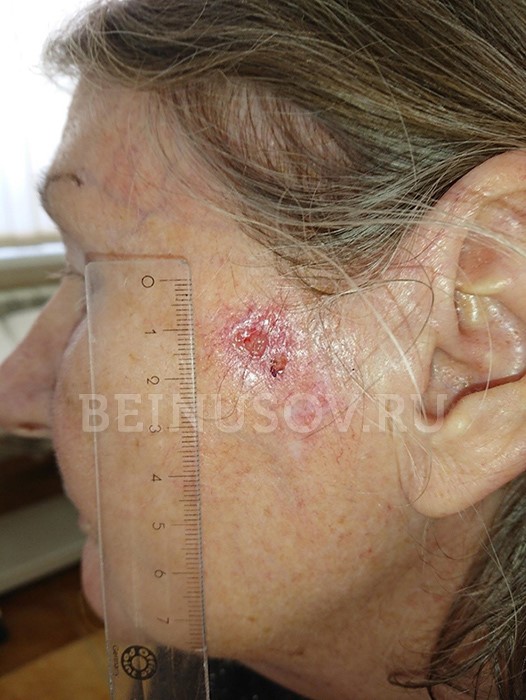
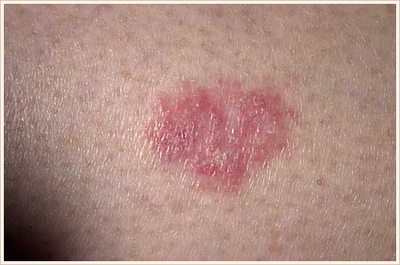
Поверхностная форма базалиомы
Склеродермоподобная форма базалиомы
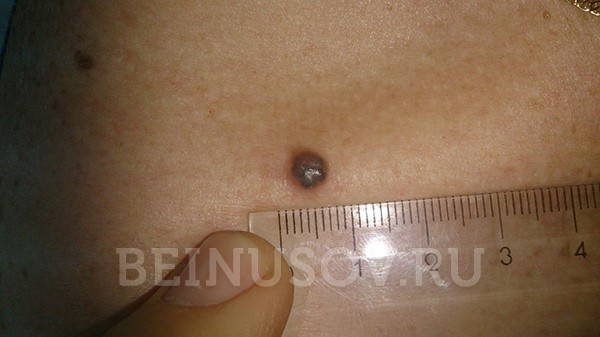
Пигментная форма базалиомы
Язвенная форма базалиомы
Фото в начальной стадии
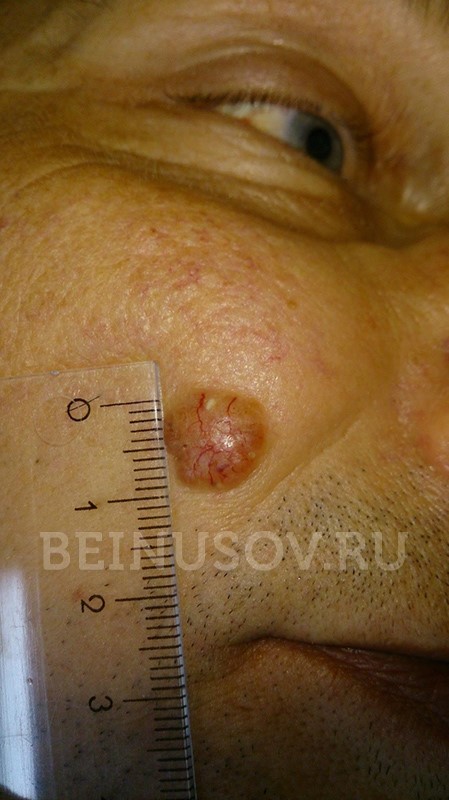
К сожалению, базальноклеточный рак кожи крайне сложно диагностировать на ранних стадиях, т. е. при минимальных размерах. Вот несколько фотографий:
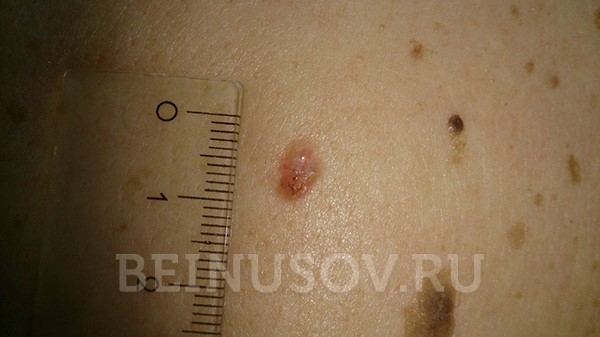
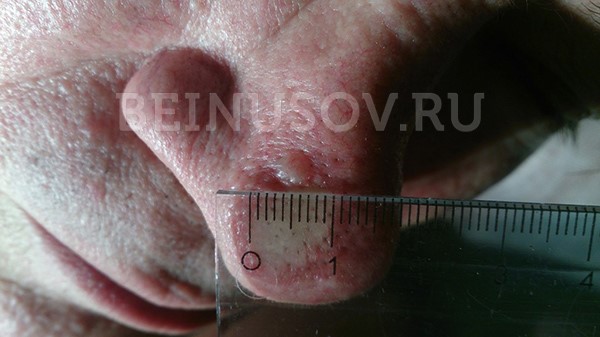
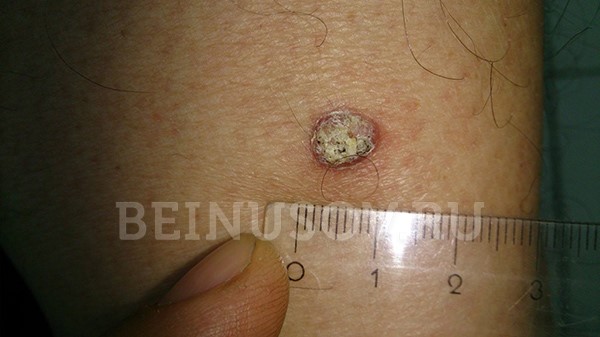
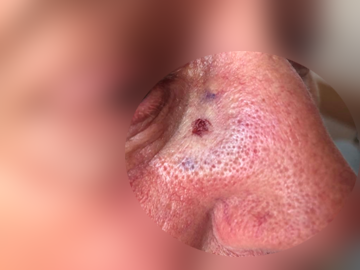
Базалиома кожи носа, узловая форма, размер 5 мм
Базалиома, узловая форма, 3 мм в диаметре
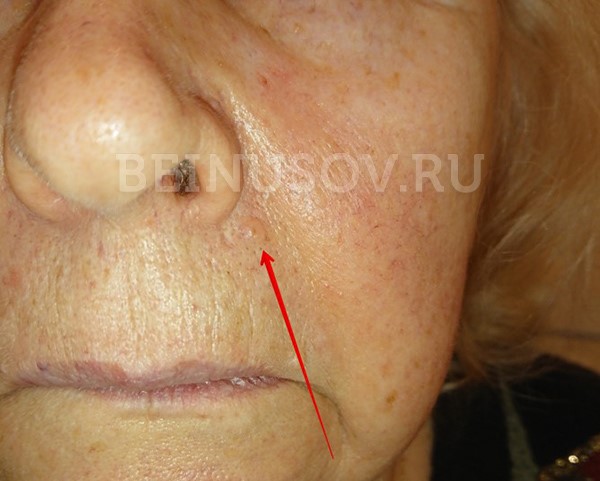
Узловая базалиома височной области, диаметр 2 мм
Диагностика базалиомы на ранних стадиях, при маленьких размерах опухоли, может представлять значительные трудности. Только сочетание комплексного осмотра всей кожи, тщательного выяснения истории существования образования и дерматоскопии поможет в установке диагноза базалиома на ранней стадии.
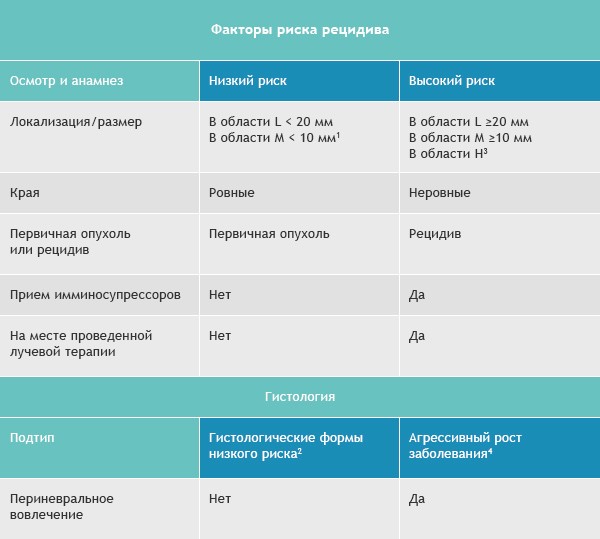
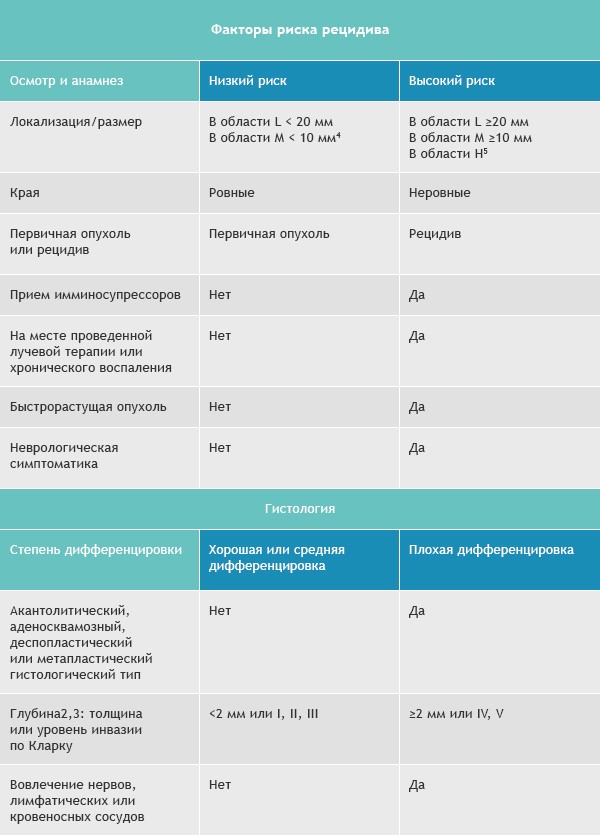
Базалиомы с высоким и низким риском рецидива (NCCN, 2018)
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
Для присвоения опухоли статуса «высокий риск рецидива» достаточно только одного из факторов из правого или левого столбца.
Лечение базалиомы
Основной целью лечения базальноклеточного рака является полное удаление опухоли с максимальным сохранением косметических свойств и функций тех частей тела, где развилось это новообразование.
Как правило, наилучший результат обеспечивается хирургическими методами. Однако желание сохранить функциональность и косметические свойства может привести к выбору лучевой терапии в качестве основного метода лечения.
В зависимости от степени риска рецидива (см. выше) подход к лечению базалиомы может различаться.
У пациентов с поверхностной формой базалиомы и низким риском рецидива, когда хирургия или лучевая терапия противопоказаны или неприменимы, могут быть использованы следующие методы лечения:
Микрографическая хирургия по Mohs может быть рекомендована пациентам с высоким риском рецидива.
Химиотерапия при базалиоме включает препараты-ингибиторы сигнального пути hedgehog – висмодегиб (эриведж) и сонидегиб (одомзо). Эти препараты могут помочь в случае, когда хирургические методы, как и лучевая терапия, неприменимы или противопоказаны.
Что нужно знать о базалиоме?
Плоскоклеточный рак
Встречается реже, чем базалиома, второй по частоте вид рака кожи и имеет чуть менее благоприятный прогноз. Однако необходимо отметить, что течение заболевания значительно менее злокачественное, чем при меланоме.
Метастазы возникают относительно редко – в среднем в 16 % случаев [1]. У больных плоскоклеточным раком кожи размером менее 2 см 5-летняя выживаемость составляет около 90 %, при больших размерах и прорастании опухоли в подлежащие ткани – менее 50 % [1].
Может возникать на любых участках тела, в том числе на гениталиях и на слизистых, однако наиболее часто – в местах, подверженных попаданию солнечных лучей.
Симптомы и признаки
То, как выглядит плоскоклеточный рак кожи, зависит во многом от клинической формы заболевания.
Ороговевающая форма – возвышение или ровная поверхность, покрытая роговыми чешуйками, которые могут нарастать и отваливаться. При повреждении может кровоточить.
Ороговевающая форма плоскоклеточного рака кожи
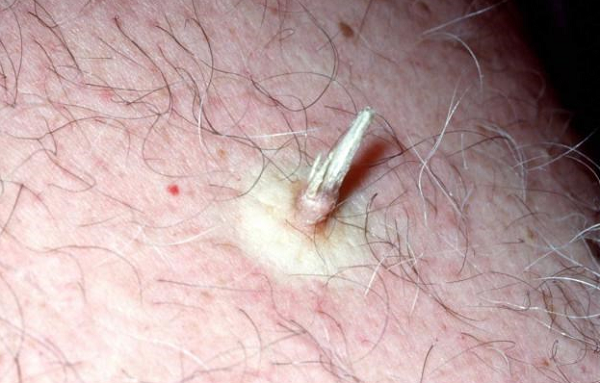
Необходимо помнить, что под маской кожного рога может скрываться именно ороговевающая форма плоскоклеточного рака. В связи с этим подобные образования всегда стоит удалять только с гистологическим исследованием:
Кожный рог следует удалять с гистологией – под его маской может скрываться ороговевающая форма плоскоклеточного рака
Неороговевающая эндофитная форма (растущая в направлении окружающих тканей). Чаще всего выглядит как длительно не заживающая рана или язва, которая может со временем углубляться и расширяться.
Неороговевающая эндофитная форма плоскоклеточного рака кожи
Экзофитная неороговевающая форма плоскоклеточного рака кожи выглядит как узел, возвышающийся над уровнем кожи. Поверхность узла может быть эрозирована или мокнуть.
Экзофитная неороговевающая форма плоскоклеточного рака кожи
Фото в начальной стадии
Под начальной стадией плоскоклеточного рака понимается состояние, когда злокачественный процесс ограничен эпидермисом – самым верхним слоем кожи. Обозначается в диагнозе как in situ или внутриэпидермальный плоскоклеточный рак. Это заболевание не представляет опасности для жизни, если удалено полностью.
Существует 2 формы этой фазы заболевания:
Болезнь Боуэна
Чаще всего представлена одиночными плоскими бляшками, с четкими границами, асимметричной формой, неровными краями. Размер достигает 7–8 мм. Образование может постепенно увеличиваться, на поверхности часто отмечается шелушение либо образование корочек.
Цвет красный или коричневый, располагается на любых участках тела. [3]
От себя добавлю, что в моей практике гистологически подтвержденная болезнь Боуэна встретилась всего один раз. Выглядела как небольшое (3 х 4 х 3 мм) телесного цвета уплотнение с гладкой поверхностью на коже ствола полового члена у мужчины 43 лет.
Эритроплазия Кейра
Вторая форма рака кожи начальной стадии, которая развивается наиболее часто на коже крайней плоти полового члена или головке. Значительно реже заболевание поражает женские наружные половые органы.
Наиболее частый внешний вид эритроплазии Кейра – ярко-красное пятно с четкими границами, влажной блестящей поверхностью [3].
Лечение плоскоклеточного рака кожи (NCCN, 2018)
Как и в случае с базалиомой, для плоскоклеточной карциномы выделяют группы высокого и низкого рисков рецидивирования и метастазирования.
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
Основные принципы и методы лечения при плоскоклеточном раке – такие же, как и при базалиоме.
Основная цель – сохранить функциональность и косметические качества. Наиболее эффективным принято считать хирургический метод – удаление опухоли с захватом 4–6 мм здоровых тканей при низком риске рецидивирования и метастазирования. Для опухолей с высоким риском рекомендована микрографическая хирургия по Mohs либо иссечение в более широких границах, чем при низком риске.
Лучевая терапия применима в случаях, когда другие методы не могут быть использованы. При химиотерапии плоскоклеточного рака могут применяться препараты платины (цисплатин, карбоплатин), а также ингибиторы EGFR (цетуксимаб).
Как не заболеть раком кожи? Чего избегать?
Солнечный свет. Наиболее доказанной причиной появления обоих видов рака кожи, впрочем, как и меланомы, является воздействие солнечного света. Если вы любите бывать в жарких странах, у вас светлые волосы и кожа или ваша работа связана с длительным пребыванием на солнце – стоит серьезно озаботиться защитой от ультрафиолета.
Предраковые заболевания кожи – следующий фактор, который может предшествовать развитию плоскоклеточной формы: актинические (солнечные) кератоз и хейлит, лейкоплакия, папилломавирусная инфекция слизистых оболочек и гениталий. Этот вид опухоли может развиться также на фоне рубцовых изменений после ожогов или лучевой терапии.
Контакт с канцерогенами
Различные химические вещества могут приводить к развитию рака кожи: мышьяк и нефтепродукты.
Ослабленная иммунная система. Люди, принимающие иммуносупрессоры после трансплантации органов, или носители ВИЧ-инфекции имеют повышенный риск развития рака кожи плоскоклеточного типа.
Резюме
Рак кожи в подавляющем большинстве случаев – не смертельное заболевание. На ранних стадиях он лечится вполне успешно, в арсенале врачей много разных методов. В случае агрессивных форм или длительного течения без лечения рак кожи может представлять опасность для жизни.
Список литературы
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
Лечение базалиомы кожи без рецидива – фотодинамическая терапия базалиомы
Фотодинамическая терапия базалиомы
Эффективное лечение базалиомы за одну процедуру – без операции, без рецидива, без рубцов и шрамов
д.м.н., профессор Афанасьев Максим Станиславович, онколог, хирург, эксперт по фотодинамической терапии базалиомы.
Базалиома, или базальноклеточный рак кожи, – сложное заболевание. Медицина предлагает много методов лечения, но все они травматичны, чреваты формированием серьезных косметических дефектов, развитием отдаленных осложнений, и ни один не избавляет от рецидивов в будущем.
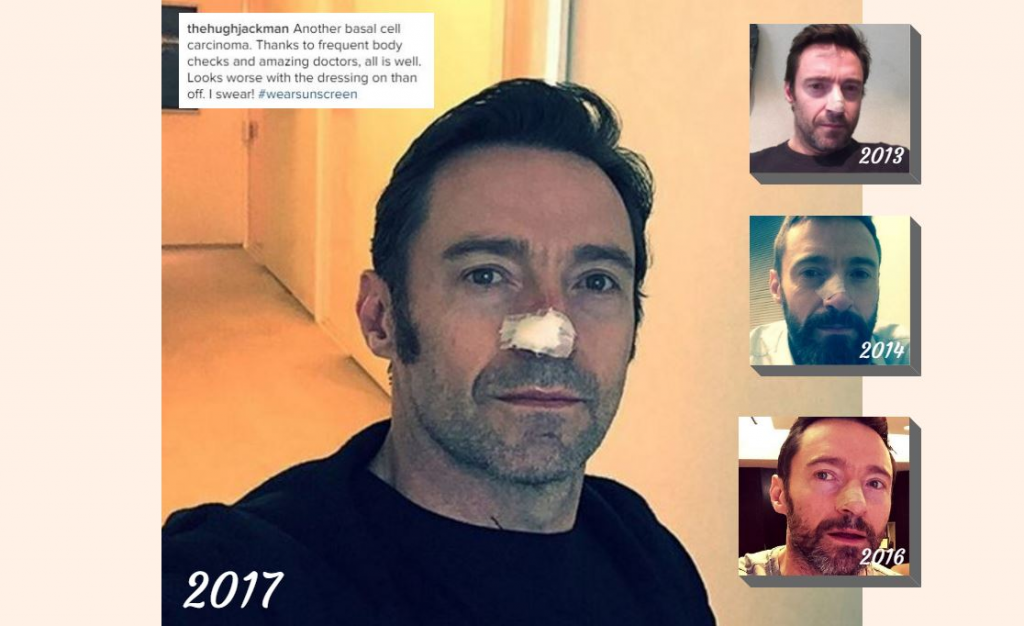
Даже голливудским звездам, которым доступны самые высокотехнологичные и дорогостоящие методы лечения, приходится проходить лечение базальноклеточного рака кожи годами. Самый известный пример – Хью Джекман. Актер с 2013 года борется с болезнью, чтобы сохранить нос. И пока это ему удается. Но на фоне уже шестого рецидива у Джекмана есть серьезный риск его утраты.
Хью Джекман начал борьбу с базалиомой на носу в 2013 году. Он очень дисциплинированный пациент. Но не смотря на активное лечение, актер имеет уже шестой рецидив болезни.
К сожалению, ни один из существующих методов лечения не гарантируют избавления от базалиомы навсегда. И если даже Хью Джекман, имеющий доступ к самой современной медицинской помощи, не может избавиться от проблемы, то возникает закономерный вопрос – лечится ли это заболевание? Можно ли вылечить базалиому?
Нужно ли удалять базалиому, если она не беспокоит?
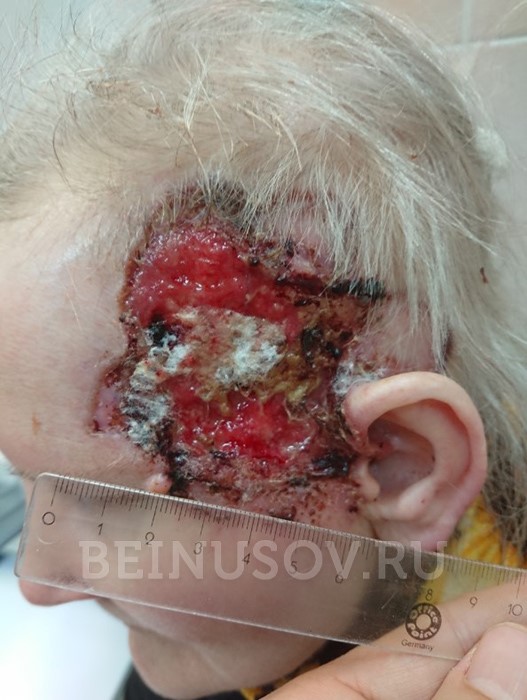
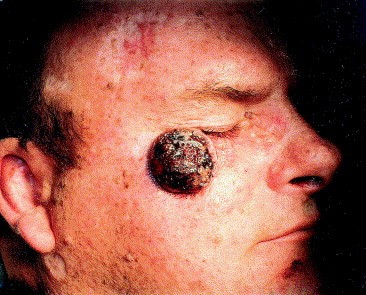
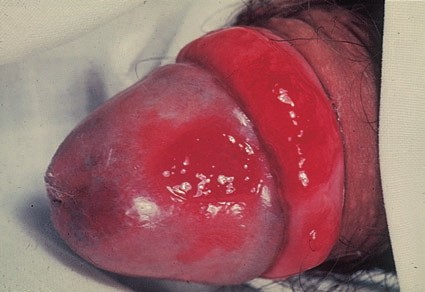
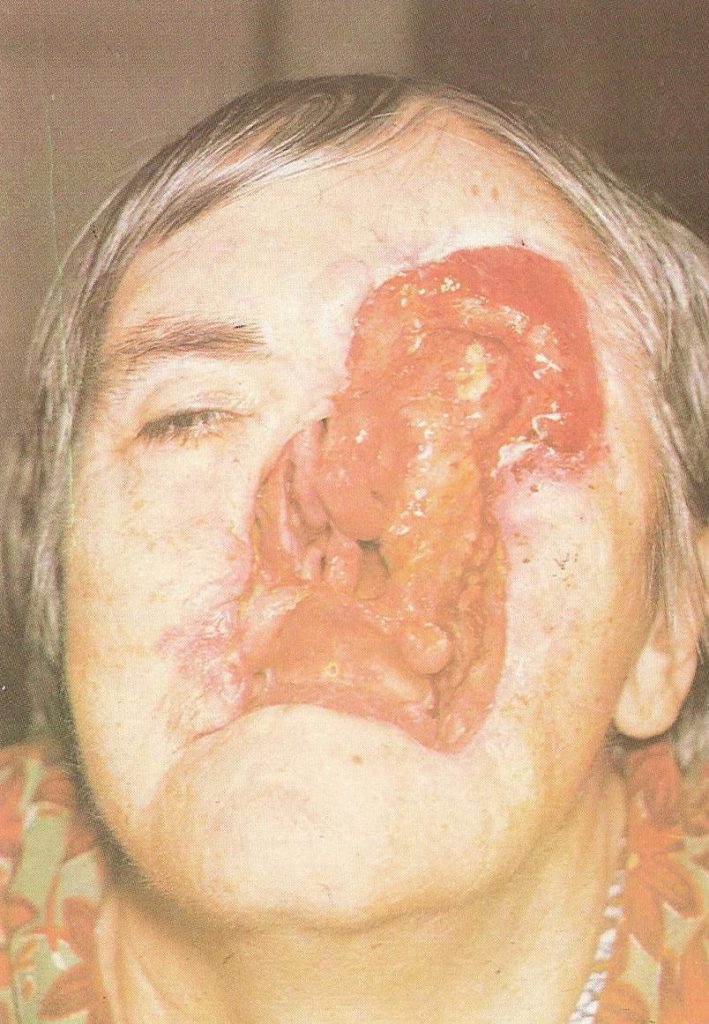
Многие относятся к лечению базалиомы слишком снисходительно. Так как эта форма рака отличается медленным ростом и почти никогда не метастазирует, врачи редко настаивают на лечении и обычно не предупреждают о последствиях отказа. И если для пожилых пациентов такая тактика с натяжкой может считаться оправданной, то для молодых людей – а за последние 10 лет базалиома очень сильно «помолодела» – она не выдерживает никакой критики. При таком подходе пациент относится к своему незначительному на первый взгляд заболеванию несерьезно, и принимает решение ничего с ним не делать. Очень часто лечение ограничивается применением так называемой «зеленки». Но я считаю, что Хью Джекман прав в своем настойчивом стремлении избавиться от базалиомы. И не только по причине эстетического дефекта. Лечение необходимо. Базалиома – опухоль, которая хоть и медленно, но постоянно растет. Самостоятельно она никогда не проходит. Рано или поздно она преодолевает кожный покров, прорастает в мышцы и нервы, внедряется в хрящи и необратимо нарушает работу органов. Если базалиома располагается на лице, она в буквальном смысле разрушает его. Базалиома в области глаза или носа, разрастаясь, может привести к их потере. Базалиома головы со временем способна разрушить череп и прорасти до мозга. Надо ли говорить, что эти процессы еще и крайне болезненны?
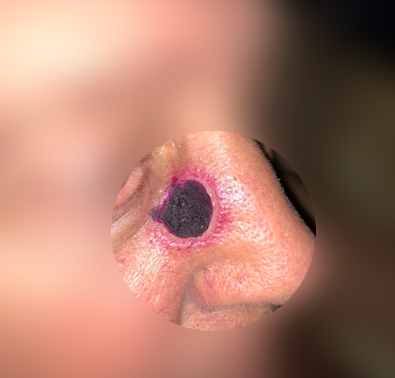
Запущенная базалиома (на фото) не поддается лечению. Поэтому начинать лечение заболевания необходимо на ранних его стадиях.
На этой стадии базалиома практически не поддается лечению, ведь вместе с базалиомой необходимо будет удалить часть органа или орган целиком.
Врага нужно знать в лицо
Перед продолжением нашего разговора я должен рассказать вам об одной разновидности базалиомы, которую невозможно распознать на стадии диагностики. Примерно в 6% случаев лечение базалиомы не дает никакого эффекта – удаление базалиомы заканчивается рецидивом, и она снова появляется на том же месте. А после очередного удаления весь процесс повторяется. Такую форму базальноклеточного рака называют упорно рецидивирующей базалиомой. К большому сожалению, современная медицина не имеет ни одного эффективного средства борьбы с упорно рецидивирующей базалиомой. Пока не разгадан механизм, почему она возвращается. Тем не менее, даже для такой форы базалиомы основатель ФДТ в России, профессор Евгений Филлипович Странадко, рекомендует в качестве метода выбора использовать исключительно фотодинамическую терапию. Ведь в случае проявления упорно рецидивирующей базалиомы предстоит неоднократное лечение, косметический эффект которого будет полностью зависеть от выбранного на раннем этапе способа ее удаления. Надо понимать, что любое хирургическое лечение – это всегда лечение «минус ткань», калечащее лечение. Только ФДТ позволяет проводить эффективное лечение без удаления здоровых тканей и получать эстетический результат даже на фоне упорно рецидивирующей базалиомы.
Какое лечение базалиомы кожи использовали до появления ФДТ
Ниже представлены основные на сегодня методы лечения базалиомы:
Чтобы понять разницу, давайте остановимся на них подробнее.
Хирургическая операция при базалиоме: особенности метода и его недостатки
Хирургическое удаление базалиомы обычно проводится лазером, скальпелем или радиоволновым скальпелем с обязательным захватом 5 мм здоровых тканей. К хирургическим методикам относится также метод криодеструкции – удаление базалиомы азотом, и метод Моса. Настоятельно советую не соглашаться удалять базалиому скальпелем – обычно этот метод оставляет после себя грубый рубец. На ранних стадиях удаление базалиомы хирургическим путем дает хороший эффект. Поэтому совсем небольшие и доступные образования до 2-3 миллиметров имеет смысл убирать хирургически. Я и сам предпочитаю этот метод: процедура проходит просто, быстро и не требует особой реабилитации.
Недостатки хирургического метода:
Не стоит доверять информации, будто операция по удалению базалиомы имеет низкий процент рецидив. Эта цифра актуальна только для небольших образований. При удалении базалиом свыше 2-3 мм рецидивируют обычно более половины из них.
Рецидив базалиомы требует повторной операции. Но после второго-третьего рецидива операция обычно невозможна: представьте, что происходит с зоной, в которой с каждым удалением базалиомы дополнительно удаляют 6 мм здоровой ткани.
Дальше имеет смысл познакомиться с ограничениями каждого хирургического метода в отдельности.
Удаление базалиомы лазером: особенности метода и его недостатки
Удаление базалиомы Сургитроном: особенности метода и его недостатки
Радиоволновое удаление базалиомы, или электрокоагуляция, или лечение электроножом, – еще один хирургический метод. В этом случае для удаления образования используется наконечник с тонкой проволокой. Когда по проволоке пропускается электрический ток определенной частоты, она приобретает свойства скальпеля. Чаще всего лечение базалиомы радиоволнами выполняется на медицинской аппаратуре американской фирмы «Сургитрон», которое и дало второе название методу. Этот метод хорош тем, что после его применения остается ткань для биопсии – патоморфолог сможет оценить полноту удаления базалиомы и исключить более агрессивную форму рака. Недостаток у электрокоагуляции такой же, как у всех хирургических методик – высокий процент рецидивов для всех новообразований, превышающих 2 мм. Нужно быть морально готовым и к тому, что иссечение базалиомы кожи радиоволнами оставляет после себя рубец.
Криодеструкция базалиомы: особенности метода и его недостатки
Криодеструкция, или криотерапия – это прижигание базалиомы жидким азотом. Метод дешев и достаточно широко распространен. Впрочем, и рассчитывать на чудо не стоит. Удаление базалиомы криодеструкцией имеет очень серьезный недостаток: глубину воздействия жидкого азота на ткани никак невозможно контролировать. То есть после лечения базалиомы азотом есть риск как оставить в коже очаги поражения, так и, наоборот, задеть слишком большие участки здоровых тканей. В последнем случае после прижигания базалиомы высока вероятность развития обширного рубца. Лечение базалиомы криодеструкцией имеет и еще один недостаток. Так как метод не дает возможности оценить, удалена опухоль полностью или нет, базалиома после криодеструкции вполне может возобновить свой рост и со временем потребует повторного удаления.
Метод Моса: особенности метода и его недостатки
Это высокотехнологичный и дорогой метод лечения, который требует специального оборудования, особой подготовки хирурга и наличия в клинике собственной патоморфологической лаборатории. Он предназначен для достижения высокого эстетического результата лечения опухолей на лице, шее, ногах и руках, на половых органах. Вероятно, именно этим методом проводится лечение Хью Джекмана. Операцию Моса можно сравнить (весьма вольно, конечно) с использованием слайсера: ткани удаляются тонкими слоями, слой за слоем и незамедлительно направляются в лабораторию. Процедура повторяется до тех пор, пока в срезе не перестают обнаруживаться опухолевые клетки. Так как вся операция проводится под контролем патоморфолога, нет необходимости удалять базалиому «с захватом» 6 мм здоровых тканей. Операция отличается высокой эстетикой, и при нехватке кожи на оперируемом участке ее заменяют имплантатами.
Облучение базалиомы: особенности метода и последствия после облучения базалиомы
Лучевые, или радиационные, методы лечения применяются только при наличии противопоказаний к альтернативным методикам. Это метод выбора для сложно расположенных (например, на лице), глубоких или слишком больших опухолей до 5 см, которые невозможно пролечить хирургически. Назначается они и пожилым пациентам с противопоказаниями к хирургическому лечению. Так как применение метода всегда сопровождается осложнениями, его используют преимущественно для пожилых людей старше 65 лет. Облучение базалиомы кожи проводится:
Применение того или иного метода не всегда определяется рациональностью. Близкофокусная рентгенотерапии представлена в каждом онкологическом диспансере, поэтому чаще всего пациентов направляют именно на нее. Электронные установки дороги и сложны, поэтому ими оснащены буквально единичные клиники. Давайте рассмотрим, как действует лучевая терапия на базалиому. Считается, что лечение базалиомы лучевой терапией отрицательно влияет на ДНК клеток опухоли. Ионизирующее излучение делает невозможным их дальнейшее деление, базалиома после лучевой терапии перестает расти и со временем разрушается. Часто встречается информация, будто лучевое лечение базалиомы не имеет каких-то серьезных последствий. К сожалению, это неправда. Облучение базалиомы кожи вызывает массу осложнений, которых невозможно избежать. Поэтому лечение базалиомы облучением часто сравнимо со стрельбой из пушек по воробьям, так как побочные эффекты такого лечения зачастую превышают тяжесть самой болезни.
Вот лишь примерный список осложнений лучевого метода лечения:
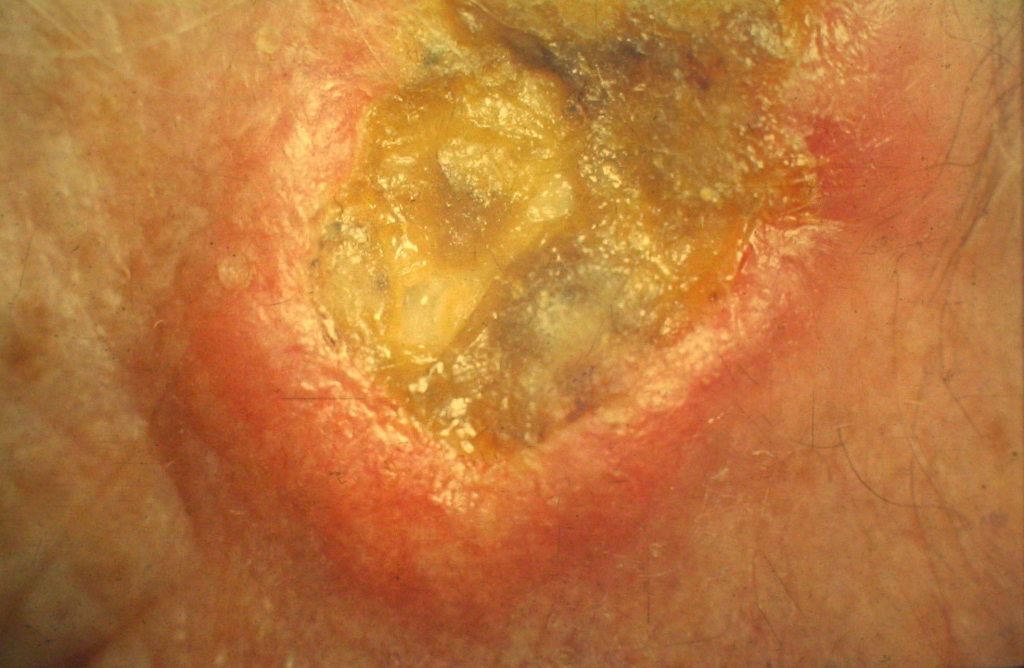
1. Лучевая терапия при базалиоме кожи вызывает развитие дерматита и незаживающей лучевой язвы, которая не рубцуется на протяжении нескольких недель.
Так выглядит лучевая язва
Если в начале лечения кожа в зоне обучения только краснеет и зудит, то к третьей неделе терапии развивается незаживающая ярко-красная язва. Она очень легко инфицируется, имеет крайне неприятный запах, и с большим трудом затягивается только через 1,5 месяца после окончания лечения.
2. Лучевая язва всегда заживает с образованием рубца. Это создает не только дефект мимики, но и сильно затрудняет лечение базалиомы в случае ее рецидива.
3. Невозможно заранее предсказать, как подействуют радиоактивные частицы. С одной стороны, лечебная радиация направлена на интенсивно делящиеся клетки, а это основное свойство злокачественных новообразований: излучение повреждает клетки базалиомы и делают их нежизнеспособными.
Но с другой стороны само лучевое воздействие обладает высокими мутагенными свойствами. Здоровая ткань также попадает под воздействие радиации, и ДНК здоровых клеток повреждаются.
Так изначально безопасная базалиома с высокой вероятностью «перерождается» в метастазирующие формы рака – например, в плоскоклеточный рак кожи.
Опасность развития этого осложнения сохраняется всю оставшуюся жизнь после облучения базалиомы. Именно по этой причине лучевое лечение не проводят пациентам моложе 50 лет. Из-за высоких рисков осложнений не применяется лучевое лечение и при рецидиве базалиомы.
4. Если базалиома возникла на голове, облучение приводит к выпадению волос в зоне воздействия, которые после окончания лечения вырастают ломкими и тусклыми.
5. Риск осложнений возрастает пропорционально глубине проникновения базалиомы и интенсивности облучения.
6. При лечении опухолей, расположенных вблизи глаз, может возникнуть катаракта.
7. Лечение базалиомы облучением приводит к изменениям в работе сальных и потовых желез в области воздействия излучения.
8. Анатомически трудные места не лечатся ни одним из методов лучевой терапии.
9. При лучевом лечении базалиом на лице риск рецидивов выше, чем на других участках кожи.
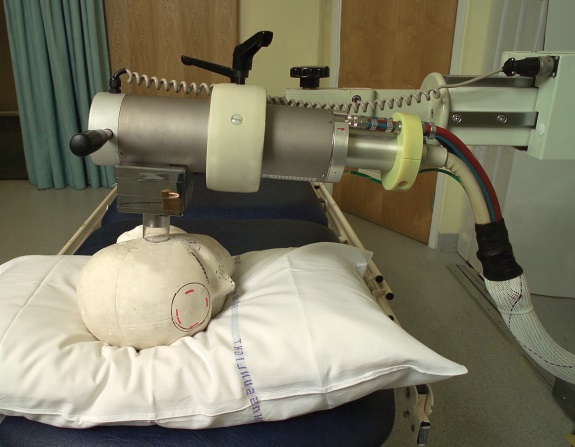
Близкофокусная рентген-терапия: особенности метода и его недостатки
Чаще всего под лучевым методом лечения подразумевают близкофокусную рентген терапию – установками для ее проведения оснащены все специализированные онкодиспансеры. В этом случае облучение выполняется коротковолновым рентгеновским излучением.
Так выглядит аппарат для близкофокусной рентген-терапии.
Так как глубина воздействия этого излучения колеблется от нескольких миллиметров до 7 – 8 см, дозировка и количество сеансов рассчитывается индивидуально. Близкофокусная рентген-терапия эффективна только на начальных стадиях базалиомы и применяется только на доступных участках кожи. Например, уголок носа считается сложным для обработки. Имеет этот метод и свой недостаток. Рентгеновское излучение хорошо поглощается плотными тканями – например, костями. Поэтому при близком расположении базалиомы над костью – в области ушных раковин и на голове – рекомендуется лучевая терапия электронами.
Электронная терапия базалиомы: особенности метода и его недостатки
Бета лучи называются электронами. Соответственно, лечение бета-лучами называется электронной терапией. По сравнению с рентгеновским, электронное излучение считается более щадящим, избирательным и узконаправленным. Электроны поглощаются тканями одинаково и независимо от их плотности. В отличие от рентгеновских лучей, энергия которых с нарастанием глубины теряется, энергия электронного пучка нарастает до пика на определенной глубине, а затем резко падает. Все это означает, что при правильном расчете дозы облучение минимально травмирует здоровые ткани вокруг опухоли. Также электронная терапия позволяет облучать большие участки кожи при множественных базалиомах. Но и у лечения методом электронной терапии есть ограничения. С одной стороны – это дороговизна оборудования. С другой стороны – методика показана на запущенных стадиях – размер базалиомы должен быть не менее чем 4 см2, так как аппарат достаточно трудоемок в настройке и не позволяет фокусировать поток на меньшую площадь. Не применяют электронное облучение и для лечения базалиомы в области глаз: современная радиология не имеет эффективной защиты органа зрения.
Лекарственное лечение базалиомы
Большие и запущенные неоперабельные опухоли ведут химиотерапией. Но эффективность такого лечения не очень высокая.
Рецидив базалиомы в рубце – пожалуй, самое страшное последствие лечения базалиомы классическими методами Нужно понимать, что почти все существующие методы лечения приводят к формированию рубца, который представляет из себя плотную соединительную ткань, слабо пронизанную сосудами и плохо снабжаемую кровью. При этом рецидив базалиомы происходит в зоне ее исходной локализации – то есть, всегда в зоне рубца. К сожалению, в этом случае ФДТ теряет свою эффективность – микроциркуляция рубца не позволяет фотосенсибилизатору накопиться в достаточной концентрации. Соответственно, рецидив базалиомы в рубце слабо поддается каким-либо альтернативным методам лечения, кроме хирургического. Так, выполнив операцию по удалению базалиомы всего один раз, вы становитесь заложником хирургического метода.
Как лечить базалиому, чтобы вылечить. Лечение базалиомы методом ФДТ
ФДТ – эффективная методика безрецидивного лечения базалиомы за одну процедуру. Большой личный опыт лечения базалиомы при помощи ФДТ позволяет мне уверенно говорить о том, что:
В чем суть методики
Фотодинамическое удаление базалиомы кожи начинается с капельницы – пациенту в кровь вводят препарат фотосенсибилизатор, который повышает светочувствительность тканей. Фотосенсибилизатор обладает особым свойством задерживаться только в старых, атипичных, поврежденных и раковых клетках. Через 2-3 часа после введения ткани по особой схеме облучаются лазером. Фотосенсибилизатор активируется светом и вступает в сложную фотохимическую реакцию, в результате которой выделяется токсические соединения и активные формы кислорода, которые разрушают раковые клетки. Длительность процедуры зависит от размеров и количества опухолей и занимает от 20 минут до 2,5 часов.
Именно такое прицельное воздействие на раковые клетки и обеспечивает полноценное удаление опухоли и великолепный эстетический результат после процедуры.
Так ли все просто?
Конечно, процедура ФДТ совсем не так проста, как может показаться на первый взгляд. Для получения гарантированного результата она требует очень качественного оборудования, высочайшего мастерства, ювелирной точности и строго индивидуального разработанного плана лечения. Для каждого пациента я разрабатываю собственный протокол лечения, который зависит от возраста, анамнеза, размера и локализации опухоли, сопутствующих заболеваний. Обязательно выполняю диагностику и дифференцировку опухоли:
Такая процедура позволяет точно диагностировать базальноклеточный рак кожи и исключить более агрессивный – плоскоклеточный. Перед процедурой тщательно рассчитываю дозировку фотосенсибилизатора, а также интенсивность и время лазерного воздействия. Скрупулезно контролирую мощность лазерного излучения в ходе процедуры. Соблюдение протокола ФДТ и индивидуальный подход позволяет мне с первого раза добиваться хороших результатов лечения на уровне 96 %. К слову, далеко не всем прошедшим обучение ФДТ специалистам удается запускать необходимую фотохимическую реакцию и добиваться излечения. Хочу поделиться с вами, как выглядит неправильная реакция тканей в ходе выполнения так называемой ФДТ.
На фотографии представлена гипертермия – ожог ткани, которого не должно быть после правильно выполненной процедуры ФДТ. По реакции тканей я понимаю, что никакой фотохимической ракции в этом случае не произошло, даже если перед процедурой пациенту ввели фотосенсибилизатор и использовали лазер. Представленный на фотографии результат лечения не дает права называть его ФДТ. Поэтому после завершения лечения пациент не получит тех преимуществ методики, о которых я говорил выше.
Не берусь утверждать, помогла эта процедура, или нет: фото предоставлено коллегами, и дальнейшая сдуьба пациента мне не известна. Ниже представлены фотографии, которые покажут, как выглядит зона лечения после ФДТ.
Фотохимическая реакция может сопровождаться побелением тканей в зоне воздействия, как показано на фотографии.
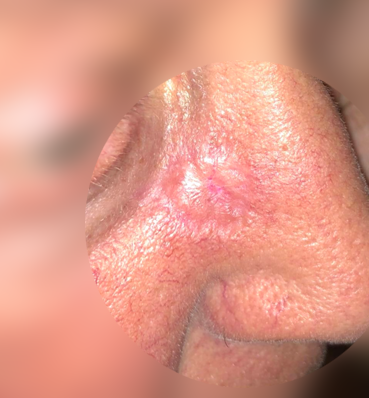
Через 5 дней после ФДТ зона облучения темнеет, что говорит об эффективности проведенного лечения, которое приведет к гибели базалиомы.
После выздоровления остается незначительный и малозаметный рубец.
Реабилитация
Почему метод ФДТ слабо представлен в Европе и США
Многие пациенты задают мне резонный вопрос – почему если метод ФДТ так эффективен, то он мало известен в США и Европе? Главная причина такого положения вещей – завышенная стоимость фотосенсибилизатора в этих странах – себестоимость препарата там составляет около 3 000 долларов США. Это высокая цена, соответственно, ФДТ базалиомы не оплачивается страховыми компаниями. А если метод не используется, то он не развивается или развивается очень слабо. Я занимаюсь фотодинамической терапией более 10 лет, и накопленный опыт позволяет мне добиваться полного излечения самых сложных опухолей.