дцп атактическая форма что это
Дцп атактическая форма что это
Атаксический детский церебральный паралич (ДЦП), называемый некоторыми авторами непрогрессирующей врожденной атаксией (Esscher et al, 1996; Steinlin et al., 1998), по результатам европейских исследований встречается с частотой 0,09 на 1000 живых новорожденных (SCPE, 2002), что соответствует 4,3% от общего числа случаев ДЦП. Непрогрессирующая атаксия несомненно является гетерогенным состоянием. Её патогенетический механизм мало изучен, а нозологическая интерпретация неоднозначна. Термин используется для предварительной классификации случаев, когда мозжечковые симптомы и признаки выступают на первый план, а не в случае атаксической диплегии, описанной ранее.
Непрогрессирующая мозжечковая атаксия в большинстве случаев имеет врожденный характер, даже если клинические проявления не вызывают подозрений до одного года или двух лет, когда дети обычно начинают ходить.
а) Этиология и патогенез. По результатам двух исследований (Steinlin et al., 1996 и Essher et al., 1998) описаны изменения при визуализации, выявленные у детей с непрогрессирующей мозжечковой атаксией. В ходе одного из исследований (Esscher) МРТ было проведено 51 ребенку, а КТ — 30 детям; в ходе второго исследования (Steinlin) 15 из 27 пациентов было проведено МРТ. В отличие от других типов ДЦП, повреждения обнаруживались в исключительных случаях. Более чем в 50% при нейровизуализации были получены нормальные результаты; приблизительно в 40-50% отмечалась гипоплазия мозжечка различной степени выраженности, не связанная со степенью двигательных нарушений.
Частота семейных случаев заболевания среди доношенных и недоношенных детей была высокой, на основании чего позникло предположение о важности генетических факторов для развития атаксического ДЦП. У большинства детей отмечалась задержка умственного развития.
Пренатальные факторы играют основную роль в этиологии непрогрессирующей мозжечковой атаксии (Hagberg et al., 1975b; Sanner, 1979; Clement et al., 1984; Kvistad et al., 1985; Wichman et al., 1985; Tomiwa et al., 1987). Явные пренатальные факторы имелись в 25% случаев (Hagberg et al., 1975b), а в 41% случаев явных причин выявлено не было, но пренатальное происхождение заболевания имело вероятный характер. Генетические факторы были обнаружены в ходе многих исследований (Hagberg et al., 1972; Sanner, 1973; Sanner и Hagberg, 1974; Clement et al., 1984; Kvistad et al., 1985; Wichman et al., 1985; Tomiwa et al., 1987), тем не менее, имеются противоречия в некоторых случаях, сочетающихся с генетическими синдромами, такими как синдром Джиллеспи или синдром врожденной атаксии с фиксированным мидриазом с аутосомно-доминатнтым типом наследования, или в сочетании с «несиндромными» формами.
Подробно описан синдром нарушения равновесия (Hagberg et al., 1972) (см. ниже с наследованием по рецессивному типу, но распространение его ограничивается определенными регионами Швеции (Sanner, 1973).
Семейная врожденная непрогрессирующая атаксия была зарегистрирована во многих странах мира, отмечаются аутосомно-рецессивные (Mathews et al., 1989; Pascual-Castroviejo et al., 1994), аутосомно-доминантные (Furman et al., 1985; Tomiwa et al., 1987) и сцепленные с Х-хромосомой доминантные (Fenichel и Phillips, 1989) или рецессивные (Young et al. 1987) случаи. Недостаточно четко зафиксировано соответствие между характером патологических изменений (атрофическими или диспластическими) и типом наследования (Guzzetta et al, 1993). Часто встречаются спорадические случаи. Клиническая и патологоанатомическая дифференцировка различных форм затруднена, а такие заболевания как болезнь Нормана и синдром нарушения равновесия обладают многими общими характеристиками, несмотря на то, что они встречаются в разных популяциях. Таким образом, точная нозологическая картина синдрома нарушения равновесия не ясна.
Сходным образом, простая или преимущественно полушарная атрофия мозжечка может быть детерминирована генетически (Clement et al., 1984) и иногда наследуется сцеплено с Х-хромосомой (Young et al., 1987).
б) Патологическая анатомия. Патологическая анатомия атаксического ДЦП точно не известна. Причиной могут быть как диспластические, так и деструктивные (или атрофические) повреждения, но их практически невозможно дифференцировать на основании визуализации. Истинная природа повреждений может не поддаваться определению без патологоанатомического исследования. Аплазия червя мозжечка (Bordarier и Aicardi, 1990) может быть причиной врожденной атаксии, но даже полное отсутствие червя мозжечка может не сопровождаться клиническими проявлениями, как в случае мальформации Денди-Уокера. С другой стороны, большинство пациентов с синдромом Жубера, когда сохранены значительные остатки червя мозжечка, обычно страдают атаксией и нарушением равновесия. Слабая корреляция также выявлена между патологоанатомическими изменениями и клиническими проявлениями при дисплазии полушарий. Отсутствие одного полушария мозга редко сочетается с клиническими проявлениями, и даже выраженная двусторонняя гипоплазия или отсутствие полушарий в редких случаях оставалось бессимптомным (Friede, 1989).
При рассмотрении КТ 29 пациентов с атаксическим ДЦП в 11 случаях были получены нормальные результаты, а у 8 пациентов выявлены аномалии задней черепной ямки, в то время как аномалии полушарий мозга, в особенности теменной области, были выявлены в 16 случаях (Miller и Cala, 1989).
Атрофические повреждения включают постасфиксическое повреждение мозжечка в пренатальном или постнатальном периоде, а также возможные «дегенеративные» заболевания, такие как врожденная атрофия гранулярного слоя (Pascual-Castroviejo et al., 1994), которая во многих случаях является генетическим заболеванием. Предполагается возможность приобретенной природы заболевания, так как сходные нарушения встречаются у котят, рожденных от кошек, зараженных вирусом кошачьей панцитопении. Атрофия полушарий может существовать одновременно с задней мозговой грыжей (Evrard и Caviness, 1974).
в) Клинические проявления. Атаксический ДЦП характеризуется потерей упорядоченной мышечной координации, т.е. отмечаются аномалии амплитуды, ритма и точности движений (SCPE, 2002). Типичные проявления включают атаксию туловища, приводящую к нарушению баланса. Со стороны верхних конечностей типичной является реакция промахивания, т.е. избыточность или недостаточность направленных движений; другим типичным признаком является тремор, в основном медленный интенционный тремор. Низкий тонус также является одним из основных симптомов. По результатам исследования SCPE отмечалась явная задержка развития моторики, а 10% детей не научились ходить самостоятельно. Когнитивные функции соответствовали диапазону задержки умственного развития (2/3 случаев, половина из которых расценивалась как тяжелая); проблемы со зрением были описаны более чем у 50% пациентов, а в 20-30% случаев развивалась эпилепсия. Клинические проявления варьировали в каждом случае. У некоторых детей типичная атаксия с поражением нижних и верхних конечностей, дисметрией и интенционным тремором становилась явной к 2-3 годам. Данные случаи, определяемые как «простой» атаксический ДЦП (Hagberg et al., 1972; 1975b), в целом не характеризовались пирамидными знаками.
Многие дети с такой формой заболевания были способны ходить к возрасту 3-4 лет, тем не менее, они часто падали. Большинство пациентов приспосабливается к своим отклонениям, и даже при проблемах с письмом относительно небольшой процент может посещать общеобразовательную школу. У некоторых детей отмечается сочетание микроцефалии, припадков и заметной задержки умственного развития (Pascual-Castroviejo et al., 1994). В других случаях основным отклонением является нарушение контроля тонуса положения тела, особенно баланса в положении стоя. При вертикальном положении такие дети имеют склонность падать и не способны использовать механизмы, которые в норме поддерживают равновесие и предотвращают последствия потери опоры. У некоторых пациентов не отмечается дисметрии или атаксии верхних конечностей. Такие случаи соответствуют синдрому нарушения равновесия (Hagberg et al., 1972). Тем не менее, у большинства пациентов статический мозжечковый синдром сочетается с некоторыми нарушениями функций полушарий мозжечка, и разделение атаксии на два типа может быть затруднено. Дети с преимущественным статическим мозжечковым синдромом обычно начинают ходить очень поздно, после 6 лет, или не ходят вообще, и многие из них страдают тяжелой задержкой умственного развития или аутистическими проявлениями (Sanner и Hagberg 1974; Clement et al., 1984).
Несмотря то, что атрофия червя мозжечка являлась постоянным признаком синдрома нарушения равновесия (Hagberg et al, 1972), результаты недавних исследований свидетельствуют о том, что данные КТ могут быть нормальными при всех формах атаксического ДЦП, и корреляция между клиническими и рентгенологическими проявлениями непостоянна (Wullner et al., 1993). Только в 25% случаев (Miller и Cala, 1989) нарушения равновесия обнаруживались аномалии червя мозжечка.
г) Дифференциальная диагностика. Атаксический ДЦП не следует путать с физиологической плохой координацией маленьких детей или детей с выраженной задержкой основных этапов развития. Простая неуклюжесть может быть причиной диагностических ошибок (Gubbay, 1985). Наибольшие сложности представляет дифференциальная диагностика с прогрессирующими атаксиями при этом уточнение диагноза потребует времени, так как некоторые прогрессирующие мозжечковые атаксии характеризуются очень медленным течением. В действительности такие заболевания как синдром Маринеску-Шегрена иногда расцениваются как форма ДЦП. Тем не менее, появление катаракты, а позднее — специфической миопатии препятствует неправильной диагностике. Дегенерация гранулярного слоя, хотя и расценивается иногда как дегенеративное заболевание, не сопровождается прогрессированием клинических симптомов и признаков и неотличима от нескольких других форм ДЦП в связи с атрофией или гипоплазией мозжечка. Болезнь Пелицеуса-Мерцбахера представляет собой особую диагностическую ценность, так как ее клинические проявления могут имитировать непрогрессирующий атаксический ДЦП, а сцепленное с Х-хромосомой наследование делает диагностику чрезвычайно важной для генетического консультирования.
МРТ является очень полезным исследованием и позволяет выявить отсутствие или чрезвычайно ограниченную миелинизацию на снимках в Т1-режиме и интенсивный сигнал белого вещества на снимках в Т2-режиме (Silverstein et al., 1990).
Редактор: Искандер Милевски. Дата публикации: 10.12.2018
Атаксический церебральный паралич ( Атонически-астатическая форма ДЦП )
Атаксический церебральный паралич — это разновидность ДЦП, которая возникает при поражении мозжечка или лобно-мосто-мозжечкового пути. Риск развития патологии повышается при недоношенности, действии тератогенных факторов, родовой травме. Атактическая форма паралича проявляется мышечной гипотонией, атаксией, мозжечковой дизартрией, а также интеллектуальными нарушениями различной степени тяжести. Диагностика болезни предполагает оценку неврологического статуса, нейровизуализацию (церебральные УЗИ, КТ либо МРТ), электрофизиологические методы (ЭНМГ, ЭЭГ). Лечение включает медикаменты, комплексную реабилитацию, ортопедическую помощь.
МКБ-10
Общие сведения
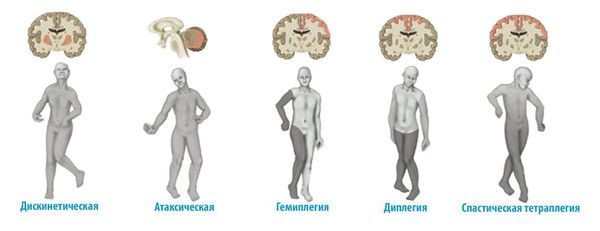
Детский церебральный паралич (ДЦП) встречается с частотой 2-3,6 случая на 1000 живорожденных доношенных детей, 9-40 случаев — на 1000 недоношенных. Атаксическая (атонически-астатическая) форма составляет до 9,2% всех случаев церебрального паралича, уступая спастической диплегии (69,3%), гемипаретической форме (16,3%). ДЦП считается основной причиной детской неврологической инвалидности в мире, требует больших ресурсов для проведения пожизненной реабилитации и социализации пациентов.
Причины
Атаксический церебральный паралич является полиэтиологическим заболеванием: в современной неврологии известно более 400 стрессовых факторов, нарушающих нормальное формирование нервной системы у плода. Ведущей причиной считается поражение мозговых тканей в разные периоды онтогенеза, проявляющееся полиморфными неврологическими симптомами. Предрасполагающие факторы повреждения структур ЦНС объединяются в следующие группы:
Патогенез
Патофизиологической основной атаксического варианта болезни являются нарушения мышечного тонуса, цепных установочных выпрямительных рефлексов. При этом у таких детей сохранены безусловные позотонические рефлексы. Основным отличием ДЦП от других форм центральных парезов считается время поражения — до 80% структурно-функциональных нарушений ЦНС происходит антенатально, в остальных 20% случаев предрасполагающие факторы действуют интранатально.
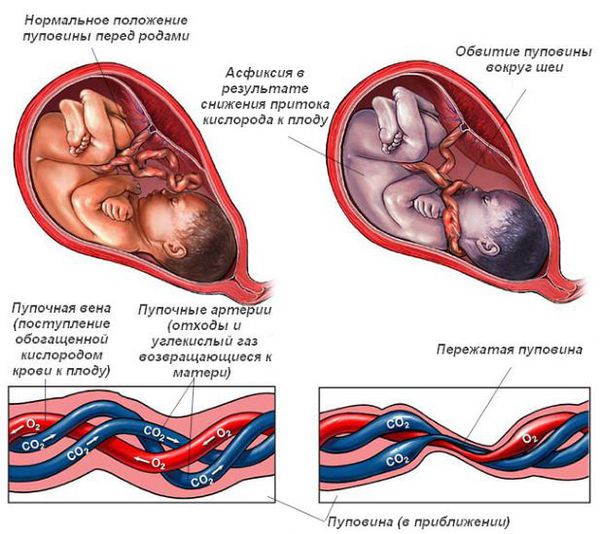
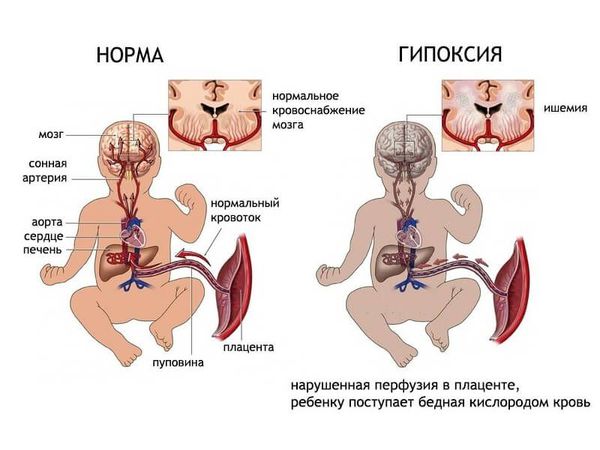
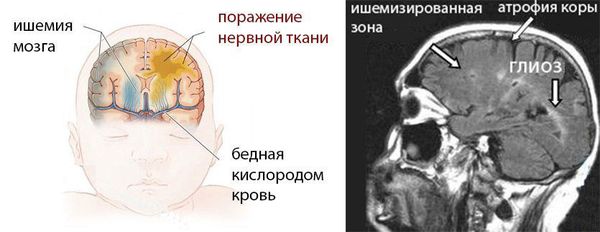
Тип изменений нервной ткани зависит от ведущей причины патологии. При хронической гипоксии плода угнетается синтез нуклеиновых кислот, нарушаются процессы миелинизации нервных волокон, снижается число нейронов. При родовых травмах происходит некроз церебральных тканей, внутримозговые кровоизлияния, расстройства кровообращения и ликвородинамики. Роль в патогенезе также играет ацидоз, гипогликемия, другие метаболические сдвиги.
Атаксический вариант церебрального паралича формируется при грубых нарушениях лобно-понтинно-мозжечкового пути, либо при внутриутробном органическом заболевании головного мозга с преимущественным вовлечением мозжечка. В результате мышечных дисфункций формируются патологические синергии и установки в суставах плечевого и тазового пояса, которые затем перерастают в стойкие контрактуры.
Симптомы
Атаксический тип болезни манифестирует гипотонией мышц, из-за чего дети выглядят вялыми, их произвольные движения обеднены, зачастую наблюдается слабый крик, недостаточно активное сосание материнской груди. На фоне снижения мускульного тонуса постепенно появляются патологические установки предплечий и кистей рук, повышается напряжение приводящей мускулатуры бедер, мышц стоп.
Сухожильные и периостальные рефлексы у детей, страдающих атаксическим параличом, повышены, а установочные рефлексы начинают формироваться к 1,5-3 годам. Длительно сохраняются лабиринтные, шейные тонические рефлексы. Мозжечковые нарушения проявляются тремором рук, особенно при целенаправленных движениях, неустойчивостью в положении стоя, шаткой неуверенной походкой. Также у детей страдает артикуляция.
Когда лобно-мосто-мозжечковый путь тотально поражен, отмечаются грубые расстройства психомоторных показателей: у новорожденных практически не развиваются функции сидения, стояния, ходьбы. У 15-20% больных возникает судорожный и гипертензионный синдром. У детей формируются грубая задержка психического и речевого развития: коэффициент интеллекта составляет от 20 до 50 единиц, что соответствует средней степени умственной отсталости.
Осложнения
Наиболее серьезными последствиями атаксического церебрального паралича являются грубые когнитивные расстройства (более 60% пациентов), эписиндром (35%), невротическая симптоматика (65%). Более 80% детей сталкиваются с астеническим синдромом, у 70% больных выявляются вегетативные дисфункции. Сопутствующие повреждения черепных нервов проявляются косоглазием, тугоухостью, псевдобульбарным синдромом.
Со временем у больных атонически-астенической формой ДЦП нарастают ортопедические патологии: деформации стоп (эквинусная, вальгусная, варусная), контрактуры суставов конечностей. Тяжелый моторный дефицит ограничивает самообслуживание, трудовую деятельность. Более грубые нарушения определяются у страдающих тотальным органическим повреждением структур лобно-понтинно-церебеллярного пути.
Диагностика
При первичном обследовании пациента у детского невролога выявляется задержка психоречевого развития, нарушения моторной сферы — мышечные гипотонии, расстройства позы и произвольных движений, патологические контрактуры. Для постановки диагноза требуется детальная информация о течении беременности, родов, неонатального периода. Для подтверждения диагноза атаксического церебрального паралича применяется комплекс исследований, в который включены:
Лечение атаксического церебрального паралича
Консервативная терапия
Медикаментозное лечение при атаксическом параличе носит ограниченный характер, поскольку пока не разработаны лекарства для предупреждения или уменьшения признаков заболевания. Препараты назначаются для ликвидации осложнений, замедления прогрессирования ДЦП. Всем больным показаны витаминно-минеральные комплексы, обладающие общеукрепляющим действием. Дифференцированная терапия, подобранная детским неврологом индивидуально для ребенка, включает:
Для устранения контрактур, восстановления подвижности в конечностях требуется помощь детских ортопедов. Применяются различные ортезы для придания телу физиологического положения: шины, лонгеты, воротники и валики. При осложненных формах поражения костно-мышечной системы рекомендованы ортопедические операции по стабилизации позы, вправлению вывихов, устранению деформаций конечностей.
Реабилитация
Помощь пациентам с атаксическим церебральным параличом требует участия мультидисциплинарной команды специалистов, куда входят детские неврологи, ортопеды, логопеды, специалисты по физиотерапии и лечебной физкультуре. Реабилитационные мероприятия желательно начинать как можно раньше, в идеале до 4-месячного возраста младенца, и проводить непрерывно в течение всей жизни. Комплексный подход включает следующие направления:
Прогноз и профилактика
При изолированном поражении мозжечка прогноз благоприятный, у детей наблюдается достаточный уровень двигательного развития и социальной адаптации. Такие больные при правильной реабилитации сохраняют навыки самообслуживания, частичную трудоспособность. Вовлечение в процесс всего корково-мосто-церебеллярного пути отличается неблагоприятным прогнозом, поскольку пациенты имеют тяжелую инвалидность.
Комплекс профилактики детского церебрального паралича включает сохранение репродуктивного здоровья населения, тщательную подготовку пары к зачатию, предупреждение тератогенных воздействий на плод во время беременности. Немаловажную роль играет правильное ведение родов, исключение акушерского травматизма. Особое внимание уделяется беременным с экстрагенитальными патологиями либо уже имеющим детей с врожденными церебральными аномалиями.
Что такое детский церебральный паралич (ДЦП)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Морошек Е. А., детского невролога со стажем в 13 лет.
Определение болезни. Причины заболевания
Детский церебральный паралич (ДЦП) — это заболевание, при котором движения у ребёнка ограничены или отсутствуют, а поддержание вертикальной позы и ходьбы затруднено. Часто сопровождается сниженным интеллектом, задержкой речи и эпилепсией.
ДЦП формируется в результате пороков развития головного мозга до рождения или сразу после. Причины, которые мешают развиваться головному мозгу, патологически воздействуют на плод во время беременности или на мозг новорожденного ребёнка в первые недели жизни.
Моторные нарушения при церебральных параличах часто сопровождаются:
Единой причины формирования ДЦП не существует. Как правило, это комплекс факторов, которые повлияли на развитие и созревание головного мозга плода и ребёнка. Условно все факторы можно разделить на три основные группы:
Резус-конфликт также может стать причиной ДЦП, но только если помимо него были другие причины развития патологии.
Чем больше неблагоприятных факторов воздействовало на плод во время беременности и на ребёнка после рождения, тем выше риск формирования ДЦП. Например, гипоксия мозга плода на протяжении всей беременности может привести к недостаточному развитию головного мозга как структурно, так и функционально. К моменту рождения в головном мозге могут сформироваться кисты, которые в последующем будут играть роль очага, провоцирующего эпилепсию. Недоразвитость двигательных путей (нервов, которые отвечают за совершение движений) приводит к патологии двигательной функции.
В процесс могут быть вовлечены зоны мозга, которые отвечают за речь. Формируется системное недоразвитие речи в виде моторной или сенсомоторной дисфазии — нарушения речи с поражением корковых центров. Если повреждены моторные зоны, ребёнок понимает обращённую речь, но не может говорить (дизартрия). Если повреждены сенсорные зоны, ребёнок не понимает обращённую речь, проговаривает случайные слова. При смешанных формах может отсутствовать как способность воспринимать речь, так и разговаривать.
Симптомы детского церебрального паралича
Клиническое проявление ДЦП у детей зависит от формы заболевания и может характеризоваться самыми разными патологическим изменением мышечного тонуса:
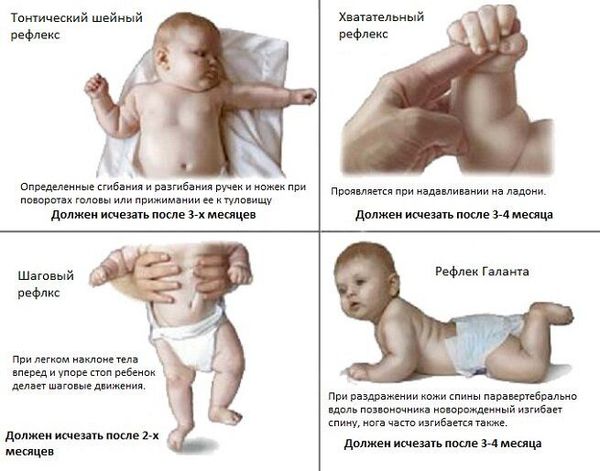
Ранние признаки формирования ДЦП можно наблюдать с рождения. По мере созревания и роста ребёнка они могут модифицироваться и проявляться по разному. К ранним признакам относятся:
Если доношенный ребенок к 3 месяцам не удерживает голову, к 6 месяцам не переворачивается, к 10 месяцам не ползает и не сидит, то обязательно нужно обратить на это внимание, не ждать пока он наверстает упущенное, а сразу обращаться к детскому неврологу.
Основные клинические симптомы уже сформированного церебрального паралича [1] :
Патогенез детского церебрального паралича
Патогенез формирования ДЦП — это сложный процесс внутриутробного и родового поражения мозга, который влечет за собой и многообразие клинических проявлений. Патоморфологические изменения в нервной системе многообразны. У 30–40 % детей имеются аномалии развития мозга:
Дистрофические изменения мозговой ткани являются следствием глубоких циркуляторных расстройств — недостаточно питания в тканях мозга из-за недостаточного кровотока мозга. Они проявляются диффузным или очаговым глиозом (смертью мозговых нейронов и замена их на неспецифическую рубцовую ткань), кистозной дегенерацией, атрофией коры больших полушарий, порэнцефалией (кистозными полостями в тканях мозга), отложениеми солей.
Наряду с описанными изменениями могут обнаруживаться недостаточно сформированная оболочка нервных проводников, нарушение разделения нервных клеток и их аксонов, патология межнейрональных связей и сосудистой системы мозга и другие изменения.
Классификация и стадии развития детского церебрального паралича
Выделяют три стадии заболевания: ранняя, начальная остаточная (резидуальная) и остаточная.
• В ранней стадии патология, возникшая у плода при внутриутробном поражении мозга или поражении в процессе родов, могут вызывать ощутимые нарушения регуляции тонуса мышц и подавлять врожденные двигательные рефлексы. Выявляется отчётливый гипертензионный синдром (повышение внутричерепного давления, которое характеризуется головной болью и раздражительностью) и судороги. Со стороны двигательной системы отмечается угнетение всех или части врожденных рефлексов: защитного — нет поворота головы в сторону, рефлекса опоры — нет выпрямления ног, хватательного рефлекса, ползания и других. Судорожный синдром может наблюдаться с первых дней жизни. Очень рано, иногда к концу второго года жизни, формируется функциональный кифоз или кифосколиоз в поясничном и грудном отделах позвоночника. Одним из наиболее тяжелых симптомов в отношении прогноза являются торсионные спазмы (медленное сокращение мышц, вытягивающее ноги, руки и туловище), которые приводят к вынужденному положению (чаще скручиванию туловища или переразгибанию туловища).
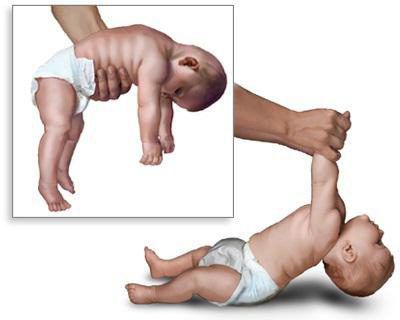
• Вторую стадию заболевания, в зависимости от причин ДЦП, рассматривают как начальную резидуальную или начальную резидуально-хроническую. Она начинается сразу после того, как проходят острые проявления. Эта стадия характеризуется тем, что установочные рефлексы не формируются или формируются недостаточно. У детей с ДЦП появление рефлексов задерживается до 2-5 лет и более, либо они не формируются совсем, в то время как тонические рефлексы продолжают нарастать. Показателен отрицательный симптом Ландау: здоровый ребенок, поддерживаемый на весу в горизонтальном положении, примерно с полугода начинает поднимать голову, разгибать туловище и выносить руки вперед; ребенок с ДЦП не может этого сделать и повисает на руках врача. Нарастают патологические содружественные движения. Проявляются контрактуры — ограничения в подвижности суставов.
Осложнения детского церебрального паралича
У детей, которые не могут самостоятельно передвигаться и часто находятся в лежачем состоянии, сохраняется высокий риск развития пневмонии, инфекций мочевыделительной системы, нейрогенных запоров, аспирации верхних дыхательных путей слюной и пищей. Эти особенности развиваются из-за низкой подвижности. Дыхание ослаблено, грудная клетка не работает так, как у здоровых детей, которые постоянно активны.
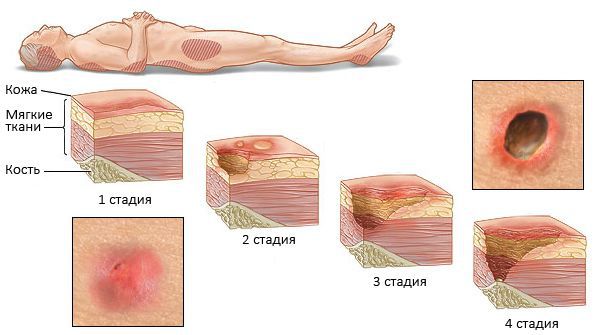
При недостаточном уходе и подвижности ребенка от сильной мышечной спастичности могут возникать пролежни — повреждение целостности кожи. Когда ребенок долго лежит в одном положении, кости под действием силы тяжести давят на мягкие ткани (мышцы, жир, кожа). Их питание (кровообращение) нарушается, и они отмирают. Профилактикой пролежней является частая смена положения, использование различных валиков и подушек, которые подкладывают под опасные места — крестец, пятки и коленные суставы.
Диагностика детского церебрального паралича
Дети первого года жизни, особенно рожденные раньше срока, требуют особого внимания со стороны врача невролога. Если ребёнок родился раньше срока, то при оценке нервно-психического развития необходимо учитывать степень недоношенности, коррегировать возраст (из фактического возраста вычитать то количество недель, которое он «не досидел» в утробе), но при этом не надеятся, что при наличии отклонений ребёнок сам компенсирует разницу. Родители объективно не могут оценить все факторы, влияющие на развитие ребёнка, и определить риск формирования ДЦП. На динамическом осмотре малышей невролог уже в первый месяц жизни может выставить риски формирования заболевания.
Головной мозг нужно обязательно обследовать с помощью нейросонографии (УЗИ головного мозга, НСГ). Она проводится у детей в период, пока остаётся незакрытым родничок (до 1,5 лет жизни), и показывает структурные изменения головного мозга.
При необходимости проводят МРТ головного мозга. Магниторезонансная томография — исследование, которое позволяет получить информацию о функции и строении мозга, выявить патологию и посмотреть, как болезнь протекает в динамике. По сравнению с НСГ, на МРТ лучше визуализируется структура мозга, что позволяет найти очень мелкие патологические образования.
ЭНМГ (электронейромиография) позволит провести дифференциальную диагностику поражения центральной нервной системы от периферической и других нейромышечных заболеваний (спинальная мышечная атрофия, миопатиия, миастения и другие).
Часто требуется консультация генетика, особенно при нормальном акушерско-гинекологическом анамнезе и родах, чтобы правильно поставить диагноз и прогноз заболевания.
Для контроля развития тазобедренных суставов необходимо проводить рентгенографию тазобедренных суставов в прямой проекции с расчетом индекса Реймерса. Это индекс миграции головки бедренной кости из вертлужной впадины, который показывает наличие подвывиха и определяет тактику ведения пациентов ортопедом (врач решает, оперировать или не оперировать в случае отклонений).
Лечение детского церебрального паралича
Можно выделить неско лько основных подходов к лечению ДЦП:
Лечебные подходы применяют в зависимости от степени тяжести ДЦП и возраста ребёнка. Функциональная терапия, консервативное ортопедическое лечение и постуральный менеджмент могут быть использованы с самого раннего возраста. Ботулинотерапия обычно применяется с 2-х летнего возраста. Применение этих подходов в сочетании с непрерывным длительным лечением и коррекцией всех коморбидных (сопутствующих) нарушений обеспечивает высокую эффективность комплексного лечения. Оральные антиспастические препараты при ДЦП часто применяют ограничено из-за развития системных побочных эффектов.
Неотъемлемой частью реабилитационного процесса детей с ДЦП является психолого-логопедическая помощь и социальная адаптация. Она заключается в о бучении детей навыкам речи, общения с другими детьми, окружающими, развитии мелкой моторики, обучении навыкам самообслуживания.
Ортопедическое лечение помогает устраненить контрактуры и деформации, а также создать рациональное положение ребенка. Лечение включает специальные лечебные укладки в часы отдыха и сна, этапную коррекцию контрактур с помощью гипсовых шин и циркулярных повязок. Большое значение имеет профилактика вторичных деформаций и контрактур у детей в период бурного роста в 5-7 лет и затем с 12-15 лет, когда отмечается тенденция к образованию и рецидиву контрактур.
При стойких контрактурах проводят оперативное лечение, но не ранее чем в 3-летнем возрасте, так как до этого происходит активный костный рост и при раннем оперативном лечении могут возникать рецидивы из-за роста ребенка. В современной нейроортопедии стараются как можно дольше отсрочить оперативное лечение, чтобы не вызвать откатов в дальнейшем.
Прогноз. Профилактика
Прогноз при ДЦП определяется формой паралича. Для оценки перспектив реабилитационного лечения и социальной адаптации решающую роль играет состояние интеллекта и речевых функций пациента, а также наличие сопутствующих синдромов.
Профилактика ДЦП возможна с момента рождения ребенка и заключается в ранней реабилитации. В зависимости от тяжести можно как предотвратить формирование ДЦП, так и улучшить исход, если невозможно полностью нивелировать заболевание.