дуральные мешки в позвоночнике что это такое
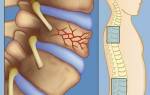
Дуральный мешок позвоночника: что это такое
То, зачем нам нужен позвоночник, известно, наверное, всем. Мы знаем, что он помогает сохранять вертикальное положение. Что он своего рода пружина, распределяющая нагрузку при движении тела в пространстве. Кроме этого, хребет выполняет роль защитного барьера для спинного мозга, расположенного в позвоночном канале.
Деформации в спинном хребте отражаются на работе других систем организма. Смещения, искривления, травмы отрицательно сказываются на качестве жизни человека и поэтому требуют неотложной медицинской помощи. В статье мы расскажем, дуральный мешок позвоночника: что это такое, для чего он нужен, поговорим об особенностях строения и характеристике получаемых травм.
О дуральном мешке
Дуральный мешок (ДМ) — это одна из оболочек, покрывающих спинной мозг. Он находится под защитой хребта, который нивелирует механическое воздействие. Поскольку данная оболочка спинного мозга плотно соединена с другими, её отдельно, как правило, не рассматривают. Искривления или другие повреждения позвоночного столба отражаются на состоянии этой оболочки.
Строение
Для лучшего понимания, что являет собой эта оболочка, рассмотрим его строение. Как было выше сказано, это прослойка между позвоночником и спинным мозгом для защиты последнего от механических повреждений.
По перечисленным выше причинам отделять ДМ от хребта бессмысленно. Они неразрывно связаны. 32-34 последовательных фрагментов (позвонков) соединены суставами и образуют спинной стержень. Спинномозговой канал образовывается за счет отверстий в позвонках.
Хребет отделяет от спинного мозга три слоя:
Внутри дурального мешка находится жидкость. Она называется ликвор.
Строение и функции самого спинного мозга указаны в таблице ниже.
| Название | Строение | Функции |
|---|---|---|
| Серое вещество | Скопление нервных клеток | Рефлекторный ответ на различные раздражители |
| Белое вещество | Пучки нервных волокон, покрытых миелином | Проведение сигналов от головного мозга к органам и обратно |
| Задние корешки | Тела и аксоны чувствительных нервов | Восприятие раздражения и сигнализация о нём в спинной мозг |
| Передние корешки | Аксоны двигательных нервов | Передача сигнала рабочим органам |
Спинной мозг размером меньше ДМ. Это дает возможность нервным окончаниям свободно дрейфовать внутри. Дуральный мешок можно назвать твердым чехлом для мозга, поскольку он сохраняет герметичность.
В позвоночном канале он начинается от отверстия в районе затылка и тянется вплоть до третьего позвонка пояснично-крестцового отдела. Дуральный мешок примечателен своеобразными «оттопыриваниями» в форме пирамиды, которые окружают каждый позвонок. Их функция – в окружении нервных окончаний. Внутри мешка множество фиброзных пучков, которые укрепляют его структуру. Больше всего их в районе задней связки.
Отделение твердого слоя от паутинного обеспечивается субдуральным пространством, расположенным от черепа до крестца. Но все равно связь между всеми слоями очень плотная. В самой ДМ нет нервных болевых рецепторов, и его повреждение не должно доставлять боли. Но если он поврежден, значит, автоматически поврежден и соседний слой, где иннервация есть, и боль все равно чувствуется – настолько крепкое взаимодействие прослоек.
Судя по описанию его строения, легко понять, что от других оболочек его вычленить сложно, как, например, легкие, печень или другие органы. Паутинную и мягкую прослойки отделить еще трудней за счет очень плотного взаимодействия между ними.
Главные причины компрессии дурального мешка
Взаимосвязь между позвоночником и дуральным мешком такая, что если б мы могли сделать отдельный снимок хребта и отдельно мешка, то получили б одинаковое изображение. Каждое отклонение в позвоночном столбе отражается на твердой оболочке спинного мозга. Самыми распространенными причинами деформаций считаются межпозвоночные грыжи и дегенеративные изменения, связанные с остеохондрозом. Эта патология постепенно разрушает структуры позвонков и хребта, создавая деформации.
Развитие болезни начинается с периодических болей в спине, на которые обычно не обращают внимания. Но со временем она прогрессирует, поражая все больше костных фрагментов. Впоследствии возникают межпозвонковые грыжи и смещение позвонков. За счет этих изменений дуральный мешок сдавливается. Все это сопровождается сильными болями и, конечно, необходимостью в серьезном лечении. Поэтому крайне важно не игнорировать периодично возникающие боли в спине.
Главными причинами возникновения остеохондроза принято считать:
Клиническая картина при деформации спинномозгового канала
Симптоматика межпозвоночной грыжи, вызванной остеохондрозом и повлекшей за собой деформацию дурального мешка, отличается в зависимости от места образования. В разных отделах позвоночника она проявляется с небольшим отличием. Но есть нечто общее, что объединяет симптомы, и может помочь в диагностике – это болевой синдром. Во всех отделах хребта наличие грыжи сопровождается сильной болью.
При патологии в шейном отделе боль отдает в руку или голову. Дополнительно наблюдается головокружение, тошнота, «мушки» перед глазами, шум в ушах.
Если поражение в грудном отделе, боль в груди или спине часто воспринимается человеком, как сердечная. А если в поясничном отделе, то к болям в пояснице часто добавляется покалывание и онемение пальцев ног. При нагрузке боль усиливается.
Характерные особенности
Как выше уже было сказано, дуральный мешок — это твердый цилиндрический футляр спинного мозга. Может ли его деформация вызвать боль у человека? Да, может. Потому что любое, даже незначительное отклонение в строении ДМ вызывает изменение соседних тканей. Это и вызывает болезненные ощущения.
Любая компрессия автоматически нарушает иннервацию позвонков и тканей. Наиболее распространенными недугами такого типа являются остеохондроз и грыжа межпозвонкового диска.
Виды грыж межпозвоночного диска
Выделяют такие виды межпозвонковых грыж: секвестрированные (в которых грыжа фактично отделена от диска и находится в ликворе), и несеквестрированные (связь с диском сохранена).
По местоположению грыжи разделяют на:
Что интересно, боль в спине человек ощущает благодаря коре головного мозга, куда информация приходить по нейронам. Спинной мозг рецепторов, которые отвечают за болевые ощущения, не имеет.
Связь межпозвонковой грыжи с дуральным мешком
Если на позвоночный столб посмотреть под другим углом, то можно представить последовательность соединенных между собой деталей с отверстием посередине. Дуральный мешок — это чехол, проходящий по этим отверстиям и содержащий в себе спинной мозг. В нижней части столба позвоночный нерв параллельно идет с ДМ и любая деформация мешка отражается на иннервации поясницы.
Если длительное время игнорировать боли в спине, то существует риск усугубить грыжу и даже стать инвалидом. Вначале проявится утрата чувствительности, а потом реален паралич. Поэтому нельзя игнорировать даже редкие боли в спине или шее. А если они сопровождаются тошнотой, онемением конечностей, подволакиванием ног или другими симптомами, существенно ухудшающими качество жизни, необходима срочная медицинская помощь.
Методики диагностики
Для диагностики деструктивного изменения дурального мешка хребта принято использовать три методики.
Принцип работы КТ состоит в компьютерном анализе рентгенологических снимков пораженной части тела с помощью программы. Методика проигрывает МРТ в точности исследования разных деформаций ДМ. Используется реже. Преимуществом этого способа является оперативность в получении результата, низкая доза облучения. И если МРТ чувствительно к случайному изменению тела пациента во время обследования, то КТ в этом плане выигрывает.
МРТ дает возможность провести более точную диагностику, чем КТ. Дополнительным преимуществом магнитно-резонансной томографии является возможность исследовать фиброзные ткани, сосуды и нервы. Методика абсолютно безвредная – единственное неудобство состоит в необходимости сохранять неподвижность тела при томографии. Принцип работы основан на том, что томограф считывает колебание энергии в теле и передает сигнал на компьютер. А далее с помощью специальных программ сигнал превращается в изображение.
Результаты дают возможность узнать в каком месте повреждение, состояние спинномозгового канала, наличие воспаления. При МРТ обследуют такие уровни в позвоночнике:
Ультразвуковое исследование проигрывает в точности МРТ и КТ. Для обследования вначале нужно обратиться к неврологу. Он после осмотра выписывает направление на диагностику.
Лечение болезни
Если у человека регулярно болит спина и он страдает от многочисленных симптомов, указывающих на деформацию дурального мешка, ему нужно срочно обратиться к неврологу. После получения результатов всех обследований больному назначается лечение.
В комплекс лечения входят следующие компоненты.
Как видно, способов помочь больному с деформацией твердой оболочки существует немало. К каждому есть и противопоказания, и «побочки». Поэтому категорически запрещено заниматься самодиагностикой и самолечением, и при наличии признаков патологий локомоторной системы нужно обращаться к специалисту. Чем быстрей, тем лучше.
Процедуры и лечение назначает лечащий врач, основывая свое решение на результатах обследований и анализов, а также индивидуальных особенностей организма. Учитывая сложность недуга, практически все случаи требуют отдельного, индивидуального рассмотрения.
Народная медицина
При патологиях, в ходе развития которых нарушается структура твердой оболочки, иногда используют народные средства. Сразу нужно оговорить, что основная цель лечения — максимально возможное устранение деформации. И для этой цели народные средства выступают только дополнительным ресурсом. К сожалению, использование ванн, мазей, отваров не устранит грыжу.
Деформация дурального мешка
Лечение в нашей клинике:
Очень часто при проведении МРТ обследования пациенту говорят о том, что него дуральный мешок деформирован. Это довольно опасное состояние, поскольку твердые оболочки спинного мозга обеспечивают безопасность его структур. При оказании давления на них со стороны тканей позвоночника или растущих опухолей возможно смещение (дислокация) сегментов спинного мозга. Это негативно сказывается на иннервации отдельных участков тела человека.
Любая деформация дурального мешка требует незамедлительного обращения к врачу. Лучше всего записаться на прием к неврологу или вертебрологу. Эти доктора обладают всей необходимой профессиональной компетенцией для того, чтобы поставить точный диагноз и разработать правильный и безопасный курс лечения.
В Москве вы можете записаться на бесплатный прием к вертебрологу или неврологу в нашей клинике мануальной терапии. Здесь ведут прием опытные доктора. Они смогут оказать вам необходимую помощь в восстановлении здоровья позвоночного столба.
Стенки дурального мешка деформированы – что это значит
Итак, мы начали статью с того, что пациенты о деформации дурального мешка спинного мозга узнают обычно только при проведении обследования МРТ. Как правило, оно назначается при подозрении на грыжу межпозвоночного диска, разрыв фиброзного кольца, стеноз спинномозгового канала и т.д.
Стенки дурального мешка вплотную прилегают к костным тканям позвоночного столба. Затем следует паутинная оболочка спинного мозга. Непосредственно к нему прилегает мягкая оболочка. Таким образом, оболочек 3. Дуральный мешок – наружная.
Для того, чтобы понять, что это значит – дуральный мешок деформирован, необходимо ознакомиться с некоторыми сведениями из анатомии и физиологии позвоночного столба. Это не только опорный механизм человеческого тела. В первую очередь это вместилище спинного мозга – центральной части вегетативной нервной системы.
От спинного мозга отходят корешковые парные нервы. Они разветвляются от отвечают за иннервацию отдельных участков тела. Каждый корешковый нерв несет в себе аксоны трех типов: моторного (двигательного), сенсорного (чувствительного) и смешанного. По первому типу от центральной нервной системы к миоцитам поступает сигнал о том, что необходимо сократиться или расслабиться. По второму типу аксонов в головной мозг поступает информация о результатах взаимодействия организма с факторами окружающей среды, его состояния, работоспособности.
Все нервные импульсы проходят внутри спинного мозга и с помощью окружающего его ликвора.
Любое изменение в уровне давления внутри дурального мешка провоцирует замедление или ускорение процессов передачи нервного импульса. Это чревато различными нарушениями. Боле того, деформация дурального мешка практически всегда способствует изменению уровня внутричерепного давления. Поэтому при обнаружении подобной патологии нужно как можно быстрее обращаться за помощью к опытным врачам.
Спинномозговой канал формируется за счет овальных отверстий. Это соединения тел позвонков и дугообразных отростков. Помимо этого у тел позвонков существуют остистые и дополнительные отростки (унковертебральные в шейном отделе, реберные в грудном).
В боковых поверхностях тел позвонков есть фораминальные отверстия. Через них выходят наружу корешковые нервы. Тела позвонков между собой разделены при помощи хрящевых межпозвоночных дисков. Это образования, состоящие из плотного фиброзного кольца и внутреннего студенистого тела (желеобразная структура). Диск отлично распределяет амортизационную нагрузку и защищает корешковые нервы от компрессионного воздействия. Но у него есть один существенный недостаток.
Полностью отсутствует собственная кровеносная сеть. Диск может получать жидкость и питательные вещества только во время диффузного обмена между фиброзными кольцами, замыкательными пластинками и паравертебральными мышцами.
Замыкательные пластинки – это структуры, которые отделяют тела позвонков от фиброзных колец дисков. Они испещрены капиллярными кровеносными сосудами. Обеспечивают поступление жидкости и питания в ткани надкостницы и межпозвоночного диска.
Паравертебральные мышцы располагаются рядом с позвоночным столбом. Они поддерживают его в вертикальном положении. При сокращении выделяют жидкость, обогащенную питательными веществами, витаминами и минералами, необходимыми для полноценного восстановления хрящевых тканей.
Помимо этих структур существует связочный аппарат, который фиксирует позвоночный столб. Но он также нуждается в диффузном питании, поскольку собственной кровеносной сети у него тоже нет. Короткие поперечные связки располагаются между соседними телами позвонков. Желтые короткие связки связывают между собой остистые отростки. Передняя и задняя длинные связки проходят от копчика и до затылка. Они фиксируют в целом позвоночный столб.
При различных нарушениях баланс взаимодействия всех структур позвоночного столба меняется. Происходят различные патологические изменения. Именно они и являются потенциальными причинами деформации дурального мешка.
Причины компрессии дурального мешка
Компрессия дурального мешка может быть внешней или внутренней. Во втором случае давление оказывается изнутри. Это может быть опухоль спинного мозга, высокое давление ликвора, воспаление паутинной оболочки спинного мозга и т.д. Очень часто подобное осложнение наблюдается при полиомиелите, клещевом энцефалите и туберкулезе спинного мозга.
Гораздо чаще дуральной мешок компрессирован с внешней стороны. Основные причины развития данной патологии включают в себя:
Помимо этих потенциальных причин не следует исключать вероятность прорастания метастазов из брюшной полости. Также существует вероятность развития геморрагического инсульта спинного мозга. Особенно часто происходит кровоизлияние в паутинную оболочку, которая отделяет дуральный мешок и мягкий оболочки спинного мозга.
Очень важно своевременно обращаться за медицинской помощью при появлении первых же признаков неврологического неблагополучия. Запишитесь на бесплатный прием невролога в нашей клинике мануальной терапии в Москве.
Умеренная деформация дурального мешка шейного и поясничного отделов
Поражение этой твердой оболочки спинного мозга в грудном отделе встречается очень редко. Чаще всего это следствие каких-то серьезных травматических поражений костной ткани. При остеохондрозе и его осложнениях чаще всего встречается деформация дурального мешка поясничного отдела. Это проявляется клиническими признаками стеноза спинномозгового канала:
Обратите внимание, что умеренная деформация дурального мешка на протяжении длительного периода времени может протекать совершенно без симптомов. Поэтому пациент узнает о ней во время прохождения МРТ по случаю обследования с целью исключения вероятности выпадения межпозвоночной грыжи. Советуем внимательно относиться к своему здоровью. Ведь даже умеренная деформация твердой оболочки спинного мозга – это высокая вероятность развития геморрагического или ишемического инсульта. В результате развития подобной патологии вы рискуете остаться инвалидом до конца своей жизни. Реабилитация очень трудная и долгая и редко дает положительные результаты.
На втором месте по частоте распространения стоит деформация дурального мешка шейного отдела. Эта патология может сопутствовать остеохондрозу, искривлению позвоночника, нестабильности положения тел позвонков и подвывиху атланта.
Очень опасное патологическое состояние. При нём чаще всего пациента беспокоят следующие симптомы:
При проведении обследования выявляется значительное повышение уровня внутричерепного давления, расширение сосудов глазного дна. У некоторых пациентов развивается ишемия миокарда (ИБС), аритмия, артериальная гипертензия.
Лечение деформации дурального мешка позвоночника
Деформация дурального мешка позвоночника – это патологическое состояние, которое требует незамедлительного начала лечения. К сожалению, на сегодняшний день не существует таких фармакологических препаратов, которые позволили бы восстановить структуру твердой оболочки спинного мозга. Воздействовать на неё можно только методами мануальной терапии.
Поэтому для проведения полноценного безопасного для вашего здоровья курса лечения необходимо обращаться в клиники мануальной терапии по месту жительства. В Москве вы можете записаться на бесплатный прием к вертебрологу или неврологу в нашей клинике «Свободное движение».
Мы используем следующие методы лечебного воздействия:
Курс лечения разрабатывает врач индивидуально для каждого пациента. Поэтому вам необходимо обратиться на первичный бесплатный прием в нашей клинике мануальной терапии. Опытный доктор расскажет вам обо всех перспективах и возможностях использования данных методов лечения в вашем индивидуальном случае.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
В последние годы интерес к проблеме дегенеративно-дистрофической патологии позвоночника значительно возрос. Причем это относится как к нейрохирургам, так и к врачам нехирургических специальностей: неврологам, мануальным терапевтам, реабилитологам. Значительно возросло количество публикаций, диссертаций, посвященных этой проблеме. Однако, несмотря на это, пациенты до сих пор недоумевают от множества вариантов лечения их «грыжи диска». Неврологи пугают очень плохими исходами хирургического лечения и советуют ждать, пока не парализует. Мануальные терапевты и многие лекари с рекламных щитов, размещенных вдоль городских магистралей, со страниц газет и журналов гарантируют «безоперационное лечение грыжи диска». И все ссылаются на «негативные последствия» и «большой процент неудач» при хирургическом лечении грыжи межпозвонкового диска.
Врач, осматривающий больного должен четко дифференцировать вертебральный и корешковый синдромы, а так же их сочетание. Когда пациент жалуется на боли в спине, без иррадиации в ногу или руку, то к «грыже диска» это отношения не имеет. Надо искать причины в мышцах спины, межпозвонковых суставах, связках. Причиной такого состояния, особенно на ранних стадиях, могут быть антеро- или ретролистезы, нестабильность позвоночно-двигательного сегмента. И такие боли хорошо поддаются нехирургическим способам лечения, по крайней мере, с них надо начинать. Если пациент жалуется на боли или слабость, нарушения чувствительности в ноге (-ах) или руке (-ах) корешкового или корешково-медуллярного генеза, то естественно, необходимо исключать компрессионный характер поражения. Пациента направляют на МРТ и электрофизиологическое (электронейромиографию, транскраниальную магнитную стимуляцию) исследования. Если пациент предъявляет жалобы на боль в ноге, например в зоне иннервации левого S1 корешка и на боли в спине, то нейрохирург, обнаруживший левостороннюю грыжу диска на уровне L5-S1, должен предупредить больного, что операция позволит избавиться от боли в ноге, а боль в спине надо лечить другими способами. Ибо пациент, как правило, ожидает, что операция решит все его проблемы со спиной раз и навсегда!
К сожалению, многие проблемы возникают на этапе инструментальной диагностики. Часто диагноз грыжи диска определяют по данным компьютерной томографии (КТ), причем низкого качества. И некоторым нейрохирургам этого достаточно для операции. При отсутствии оссификации грыжи диска и задней продольной связки (а это свидетельствует о большой давности процесса) – судить о мягкотканной грыже диска, состоянии связок, дурального мешка, спаек и т.д. весьма проблематично (рис. 1).
Данные миелографии 20 лет назад можно было брать за основу инструментального подтверждения грыжи диска при соответствующей клинической картине. В настоящее время, когда имеются высокопольные магнитно-резонансные (МРТ) томографы, рассматривать миелографию как метод диагностики патологии позвоночника можно, скорее, как исключение и вынужденную меру при отсутствии современных методов нейровизуализации (рис. 2).
Отсутствие протоколов исследования позвоночника при той или иной патологии приводит к ошибкам диагностики и интерпретации послеоперационных изменений. Так, МРТ позвоночника, выполненная на слабых аппаратах, мощностью 0,12-0,14-0,2 Тесла – не может выявить все детали состояния позвоночного столба, его канала. Поэтому, для получения качественных снимков необходимы аппараты, мощностью от 1 Тесла и выше. Необходимо выполнение срезов во всех трех плоскостях: сагиттальной, аксиальной и фронтальной (рис. 3).
На сагиттальных срезах в Т1 и Т2 взвешенных изображениях обязательно должны быть показаны не только центральный отдел позвоночного столба, но и межпозвонковые отверстия, до места выхода спинномозгового нерва из него (диагностика фораминальной компрессии корешков). На фронтальных срезах необходима визуализация мест отхождения спинномозговых нервов от твердой мозговой оболочки до выхода их под ножкой позвонка. Аксиальные срезы должны быть представлены в Т2 взвешенном изображении (тогда хорошо дифференцируются темные ткани диска и связок от светлого изображения спинномозгового канала), и они должны показывать все срезы, начиная от вышележащего позвонка (5-10 мм от нижнего края), проходить через весь диск и заканчиваться на нижележащем позвонке (5-10 мм от верхнего края). Потому, что фораминальные и экстрафораминальные грыжи не видны на срезе, проведенном через центральные отделы диска. Т1 взвешенное изображение актуально при проведении исследования с контрастированием, в случае дифференциального диагноза с опухолью корешка или спинного мозга. На МР томограммах должны быть видны паравертебральные мышцы, причем, как длинные разгибатели спины, так и пояснично-подвздошные мышцы. Во-первых, количество в них мышечной массы и соединительной ткани показывает степень их тренированности, во-вторых, в этих мышцах бывают абсцессы или гнойные натёчники, определяющие болевой синдром.
Очень часто пациенты приходят и говорят, что у них три, пять, или более грыж диска. А когда посмотришь МРТ, то это или протрузии диска или небольшие остеофиты соседних позвонков с фиброзным кольцом между ними.
При МР томографии в послеоперационном периоде очень часто рубец фиброзного кольца и задней продольной связки в том месте, где был их разрыв в момент грыжеобразования, выстоящий в просвет позвоночного канала на несколько миллиметров врачи кабинетов МРТ называют рецидивной грыжей диска. Больной – в истерике! На самом деле корешки не компримированы (рис. 5).
Эти специалисты не учитывают отсутствие сзади желтой связки, величину позвоночного канала, отсутствие костных остеофитов, медиальных отделов фасеточного сустава. Поэтому пациенты, обеспокоенные таким заключением, при этом не имеющие никакой симптоматики начинают лечиться заново.
Что такое грыжа диска? Это болезнь, которую мы оперируем? Прооперировали эту болезнь и человек стал здоровым? Вспомним что такое болезнь.
Условия нормального функционирования позвоночника – это сохранение его подвижности и силы окружающих его мышц (мышечного корсета). Проблемы начинают возникать при несоответствии нагрузок, падающих на позвоночный столб, тем, что могут выдержать мышцы. Вначале происходит перенапряжение мышц, они не успевают отдохнуть, восстановиться, начинается их патологический спазм – у человека появились боли в спине (так называемый, миофасциальный болевой синдром напряжения). На этом этапе больного лечат многие специалисты и, надо сказать, весьма успешно (массаж, ЛФК, физиопроцедуры, плавание, отдых, миорелаксанты, нестероидные противовоспалительные средства). При продолжающихся нагрузках (езда в машине, длительные статические нагрузки – стояние, сидение, физический труд и т.д.) мышцы не справляются со своей функцией и тогда начинают страдать связки – возникают их мелкие надрывы, рубцевание, отложение кальция и исход – гипертрофия и оссификация. На этом этапе у больного возникает болевой синдром в спине – и тоже консервативная терапия приносит положительный эффект. Параллельно процессам дегенерации в мышцах и связках – происходит увеличение нагрузки на суставы и диски. Суставы гипертрофируются, возникающий артроз вызывает боли в спине и с переменным успехом больные получают консервативное лечение. При стойких болевых синдромах иногда врачи производят денервацию суставов. Неспособность мышц, связок и суставов выдерживать нагрузки, ложащиеся ежедневно на позвоночный столб приводит к процессу дегенерации диска, разрывам фиброзного кольца и к грыжеобразованию (рис. 6).
Но если больному объяснить, что защитить свой позвоночник можно только собственными мышцами с одной стороны и уменьшением на него неадекватных нагрузок – с другой стороны, результат лечения будет другой.
Каковы же принципы послеоперационного лечения? Мы делим послеоперационный период на 4 этапа.
I Этап. Острый послеоперационный. Первые 5-7 дней. Пациента активизируем на 1-3 сутки, разрешаем ходить в корсете. Запрещаем сидеть 1-1,5 месяца для того, чтобы послеоперационная рана зажила без грубых рубцов и в дальнейшем в области доступа не было боли. Через 5 суток больному назначаем ЛФК в положении лежа, направленную на работу мышц спины и брюшного пресса. Ношение корсета назначаем на срок 1-1,5 мес.
II Этап. Ранний послеоперационный. С 7-х суток до 1-1,5 месяцев. Пациент начинает выполнять растяжку ног, рук. Задача состоит в том, чтоб на месте соприкосновения разорванного грыжей диска фиброзного кольца и корешка не возникла спайка между корешком и окружающими тканями. Если корешок все время будет подвижен (а это достигается высокоамплитудными движениями ног), то он не будет подпаян к диску и в дальнейшем у пациента не будет корешковых болей. Так же пациент продолжает выполнять ЛФК в положении лежа и стоя. Обязательно день начинает с утренней разминки 10-15 минут, позволяющей подготовить мышцы к повседневным нагрузкам.
IV Этап. Полноценной жизни. Для поддержания качества жизни пациент должен каждое утро начинать с разминки, ходить в бассейн не реже 1 раза в неделю и в фитнес клуб не реже 2-х раз в неделю. Для адекватного восстановления мышц необходимо не реже 2-3 раз в году делать по 10 сеансов массажа и желательно 1 раз в неделю – поддерживающий сеанс. А так же целесообразно регулярное посещение бани. Это основное направление. Все детали подбираются индивидуально с учетом возможностей больного и его сопутствующих болезней.
Для оценки результатов хирургического лечения больных с грыжами межпозвонковых дисков необходимо проводить научное исследование. Для этого нужно определить цель. Для определения влияния определенного фактора на что-то необходимо, чтобы все остальные параметры в исследуемой выборке были одинаковыми, кроме этого фактора. И группа отличалась только разными значениями этого фактора. Если мы хотим определить влияние размеров грыжи диска или способа хирургического лечения на исход через три года – мы должны подобрать пациентов приблизительно одного возраста, с одинаковым уровнем поражения, с одинаковым анамнезом, приблизительно одной весовой категории, с идентичными методами предоперационной диагностики (клиническая картина + МРТ, электрофизиологические методы), которым исключена другая патология (нестабильность, аномалии развития, предшествующие операции, полинейропатии, демиелинизирующие процессы и т.д.), с одинаковым образом жизни и послеоперационной реабилитации в течение этих трех лет. Нельзя смешивать в одну группу больных с одноуровневым и многоуровневым поражением – эти пациенты на заведомо разных стадиях болезни. Необходимо, чтобы все больные были прооперированы по одной методике, лучше – одним хирургом. И тогда еще много факторов будут неучтены (особенности соединительной ткани, наследственность, совершенствование хирургических навыков у хирурга, неординарные ситуации в послеоперационном периоде, и т.д.). Не стоит в эту группу включать пациентов, которым врач сделал операцию не на том уровне, не выявил сопутствующую патологию (нестабильность, спондилолистез) и соответственно сделал не тот объем операции. Для полноценности оценки исходов нужна контрольная группа со всеми теми же параметрами, но не оперированные.
Сделать такое исследование крайне трудно. Поэтому понимание этиологии, патогенеза развития заболевания позволяет не только правильно лечить больных, но и осознавать свою небольшую хирургическую роль в лечении этого заболевания. Лечение должно быть направлено на этиологические, патогенетические факторы развития болезни, а это значит, что значительно больше мы можем помочь больным на ранних этапах заболевания, когда хирургическую стадию болезни еще можно избежать.
Эта статья опубликована в журнале «Consilium medicum» (2009 год, том 11, № 9, с. 5-10).