дыхание при диабетической коме характеризуется тем что оно
Что такое кома диабетическая? Причины возникновения, диагностику и методы лечения разберем в статье доктора Макаровой Татьяны Игоревны, эндокринолога со стажем в 11 лет.
Определение болезни. Причины заболевания
Норма глюкозы в плазме крови — 4-5,9 ммоль/л, в капиллярной крови — 3,3-5,5 ммоль/л.
В зависимости от уровня глюкозы в крови диабетическую кому делят на два вида:
Кетоацидотическая кома сопровождается нехваткой инсулина, высоким уровнем гликемии (более 14 ммоль/л) и нарушением углеводного обмена — метаболическим ацидозом: помимо гликемии, в крови повышается уровень кетонов (более 5 ммоль/л), а в моче — уровень ацетона. В результате этого кислотно-щелочного баланс крови сдвигается в сторону кислой среды, т. е. рН крови снижается.
Причины кетоацидотическаяой комы:
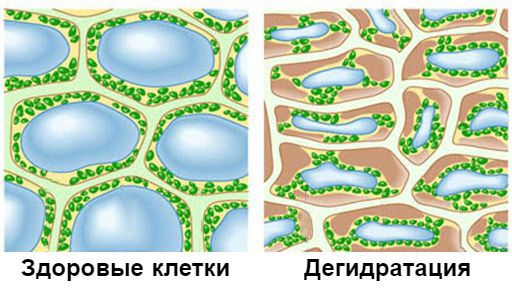
Гиперосмолярная кома возникает на фоне такого острого состояния, как гиперосмолярный гипергликемический синдром. У больного повышается уровень глюкозы (обычно больше 33 ммоль/л) и концентрация электролитов в плазме (330-500 мосмоль/л), сгущается кровь и утрачивается жидкость, приводя к выраженному обезвоживанию. В результате таких изменений нарушается микроциркуляция в головном мозге. При этом уровень кетонов не превышает норму, а pH крови не уменьшается.
Факторы развития гиперосмолярной комы:
Симптомы диабетической комы
Симптомы гипогликемической комы. Перед потерей сознания возникает состояние гипогликемии, в клинике которого выделяют адренергические и нейрогликопенические симптомы.
Адренергические признаки обусловлены запуском контринсулярных гормонов, которые нейтрализуют действие инсулина. Их активность приводит к следующим симптомам:
Нейрогликопенические признаки возникают вследствие дефицита глюкозы в головном мозге. К ним относятся:
Симптомы кетоацидотической комы. В клинической картине данного вида комы выделяют четыре формы:
Симптомы гиперосмолярной комы. Клиника развивается постепенно, в течение нескольких дней. У пациента возникают следующие жалобы:
Симптомы лактацидемической комы. Данное состояние развивается быстро. Ему предшествуют:
Патогенез диабетической комы
Основа развития гипогликемической комы — снижение уровня глюкозы, поступающей к клеткам центральной нервной системы. Это приводит к развитию дефицита энергии, кислородному «голоду».
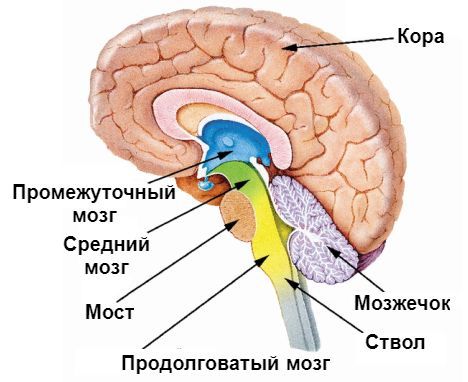
Первые реакции головного мозга на гипогликемию возникают при снижении глюкозы до 3,8 ммоль/л. По мере падения уровня сахара поражаются различные отделы головного мозга: сначала страдает кора, затем нарушается работа подкорковых структур и мозжечка, что обуславливает симптомы гипогликемии (нарушение координации, головную боль, спутанность речи и др.). В последнюю очередь поражается продолговатый мозг, что и является причиной летального исхода.
Развитие диабетического кетоацидоза, который предшествует кетоацидотической коме, начинается с дефицита инсулина, из-за которого происходят следующие изменения:
Патогенез гиперосмолярной гипергликемической комы до конца неясен. Известно, что для него характерно повышение гликемии и осмолярности крови (концентрации её активных элементов, в частности электролитов) натощак. При этом проявления кетоза и ацидоза не возникают. В случае относительной недостаточности инсулина (т. е. сахарного диабета 2-го типа) повышения гликемии и осмолярности не достаточно для расщепления жировой ткани и образования кетоновых тел, но при этом организм не может подавить образование глюкозы печенью.
Классификация и стадии развития диабетической комы
Развитие гипогликемической комы имеет пять стадий:
После этого наступает период олигоурии (уменьшения объёма мочи), а затем — анурии (отсутствия мочи). В дальнейшем наступает обезвоживание, присоединяются неврологические проявления и потеря сознания.
Осложнения диабетической комы
Диагностика диабетической комы
Диагностика гипогликемической комы проводится на основании информации об истории болезни, наличия сахарного диабета, приёма сахароснижающих таблетированных препаратов или инсулина. По результатам лабораторных исследований наблюдается низкий уровень глюкозы — менее 2,2 ммоль/л.
Для кетоацидотической комы характерна высокая гликемия, повышенная концентрация кетонов в моче и крови. Также в моче возникает белок, а в крови увеличивается уровень мочевины и остаточного азота.
Лечение диабетической комы
Лечение кетоацидотической комы состоит из пяти компонентов:
Прогноз. Профилактика
Прогноз при своевременной помощи пациенту с легкой гипогликемией благоприятный. В случае тяжёлой гипогликемии всё зависит от того, в какой стадии комы находился человек и развились ли у него осложнения.
Профилактика гипогликемической комы:
При возникновении лёгкой гипогликемии необходимо съесть 4 куска или 4 чайные ложки сахара (2 ХЕ), также допустим приём углеводов в жидкой форме (200 г сладкого сока или чая). Если гипогликемия вызвана приёмом большой дозы инсулина, то необходимо съесть 2 ХЕ быстрых углеводов (например кусок хлеба).
Кома при сахарном диабете
Данный вид осложнения развивается при абсолютной или относительной недостаточности инсулина в организме, а также при нарушении утилизации глюкозы тканями, которое развивается у больных с тяжелой формой инсулинзависимого сахарного диабета. Кетоацидотическое состояние развивается неожиданно, но обычно ему предшествует ряд провоцирующих стресс-факторов, таких как неверно подобранная доза инсулина, смена препарата, прекращение введения инсулина по какой-либо причине, грубое нарушение диеты, злоупотребление алкоголем, нарушение техники введения инсулина, повышение потребности в инсулине из-за особенностей состояния организма (беременность, отравление, хирургическое вмешательство, инфекции и др.).
Концентрация кетоновых тел в крови у здоровых людей находится в диапазоне до 100 мкмоль/л, тогда как в моче можно обнаружить лишь следы ацетона. Если течение сахарного диабета переходит в стадию декомпенсации, в печени из-за метаболических изменений образуется большое количество кетоновых тел (до 1000 ммоль/л за сутки). Такое количество кетоновых тел не может быть выведено из организма мышцами и почками, поэтому их скопление приводит к кетоацидозу. Усугубляет состояние образование порочного круга, когда в результате развития кетоацидоза в крови отмечается снижение уровня иммунореактивного инсулина, относительная или абсолютная недостаточность инсулина только нарастает.
При подозрении на развитие кетоацидотической комы больного следует незамедлительно госпитализировать с целью проведения необходимого комплекса реанимационных мероприятий.
Лактатацидотическая кома чаще развивается на фоне шокового состояния, интоксикации, сепсиса, обширной кровопотери, сердечно-сосудистой и почечной недостаточности. Несмотря на то, что печень в норме способна перерабатывать более 3 тысяч ммоль молочной кислоты, из-за состояния тканевой гипоксии, сопровождающей вышеперечисленные патологические процессы, способность к переработке молочной кислоты становится значительно меньше образующегося лактата. Если больным производится внутривенное введение растворов, содержащих ксилит, сорбит, фруктозу и другие сахара, это также является провоцирующим моментом для развития лактатацидотической комы.
Начало этого вида комы обычно внезапное, характеризующееся признаками угнетения сознания (апатией, сонливостью, бредом), а также стремительной потерей аппетита, тошнотой, рвотой, мышечными болями. При осмотре кожные покровы больного бледные, холодные. Воздействие молочной кислоты на сердечно-сосудистую систему проявляется учащенным пульсом, снижением артериального давления, нарушением возбудимости и сократительной способности миокарда, парезом периферических сосудов, коллапсом.
Больные с первыми признаками комы нуждаются в скорейшей госпитализации. Подтверждение диагноза лактатацидотической комы проводят, опираясь на данные лабораторных исследований, а именно на высокую концентрацию молочной кислоты и пирувата в крови, а также нарушение кислотно-щелочного баланса в сторону закисления.
Гиперосмолярная кома развивается обычно у больных, страдающих инсулиннезависимым сахарным диабетом легкой и средней степени тяжести, в качестве лечебных мероприятий у которых проводится диетотерапия и прием лекарственных средств, понижающих уровень сахара в крови. Это осложнение часто развивается у больных пожилого возраста, ограниченных в движении, а также при таких сопутствующих патологических процессах, как ожоги, переохлаждения, инфекционные заболевания почек и мочевыводящих путей, легких, поджелудочной железы, инфаркт миокарда и пр., которые усугубляют процесс нарушения кровоснабжения. При высокой концентрации сахара в крови отмечается усиление выведения мочи из организма почками, в результате чего развивается обезвоживание, приводящее в свою очередь к сгущению крови и затруднению её движения по мелким сосудам. Следствием таких микроциркуляторных нарушений становится дефицит мозгового кровоснабжения.
Развитие гиперосмолярной комы растянуто по времени. Первыми признаками являются постоянное чувство жажды, увеличение объема мочи, общая слабость. Нарастание обезвоживания приводит к заторможенности и помутнению сознания, галлюцинациям, судорогам, парезам рук и ног. При первых же признаках надвигающегося осложнения больных следует госпитализировать с целью незамедлительного восстановления водно-солевого метаболизма посредством введения инфузионных растворов.
Развивается данное осложнение сахарного диабета из-за стремительного снижения уровня глюкозы в крови, причиной которому может стать передозировка инсулина или других препаратов, снижающих уровень сахара, либо чрезмерные физические нагрузки, приводящие к резкому расходу глюкозы. Если больной не принял пищу после инъекции инсулина, это тоже может стать причиной развития гипогликемии.
Развитие гипогликемической комы всегда внезапное. Предвестниками надвигающейся комы являются повышенная тревожность, дрожь, потливость, мелькание «мушек» перед глазами, чувство онемения языка и губ, резкое чувство голода. При отсутствии коррекции состояния на этом этапе у больного отмечается появление судорог, возбуждение, повышение артериального давления. В дальнейшем можно наблюдать угнетение сознания, усиленную потливость, замедление дыхания и постепенное исчезновение рефлексов.
Лечебные мероприятия, направленные на профилактику и устранение коматозного состояния у больных сахарным диабетом
Схема лечения диабетической комы складывается главным образом из ряда ключевых принципов:
1. ликвидация недостатка инсулина и нормализация углеводного метаболизма;
2. максимально скорое восстановление запасов жидкости в организме;
3. восстановление баланса электролитов внутри клеток и в межклеточных средах и кислотно-щелочного гомеостаза;
4. нормализация уровня глюкозы и её запасов в организме;
5. коррекция патологических состояний и заболеваний, спровоцировавших развитие диабетической комы;
6. восстановительные лечебные мероприятия, направленные на поддержание функционирования всех жизненно важных органов.
Ряд из вышеперечисленных мероприятий следует начать проводить при первых признаках надвигающейся комы до госпитализации больного. К ним можно отнести устранение обезвоживания и нормализацию гемодинамики путем внутривенного введения изотонического раствора хлорида натрия, а также инсулинотерапию при кетоацидотической коме, предполагающую введение физиологических доз инсулина, подавляющих процессы расщепления жиров, образования глюкозы альтернативным путем, образования кетоновых тел.
Введение инсулина в такой ситуации возможно в двух вариантах:
1. Вводят больному 20 Ед инсулина внутримышечно в область плеча (дельтовидную мышцу), а после каждый час по 5-10 Ед под контролем уровня глюкозы и кетоновых тел в крови и моче. При снижении уровня сахара до уровня 11-13 ммоль/л, введение инсулина продолжают подкожно. Если же в течение двух часов с момента начала внутримышечного введения инсулина уровень глюкозы не снижается, переходят к внутривенному введению инсулина, причем капельное введение более целесообразно, так как позволяет вводить одновременно и жидкости, восстанавливающие электролитный баланс.
Независимо от того, какой из вышеперечисленных методов инсулинотерапии для предупреждения развития комы был использован, после снижения уровня глюкозы в крови до 11-13 ммоль/л физиологический раствор для инфузии заменяют на 5% раствор глюкозы, чтобы восстановить запасы гликогена и профилактировать состояние, характеризующееся понижением уровня глюкозы в крови ниже нормы. Когда больной начинает самостоятельно принимать жидкость и пищу, требуемую дозу инсулина вводят дробно, а через несколько дней, если причина развития диабетической комы устранена, больному вводят обычные для него дозы инсулина.
Основным преимуществом инфузионного введения инсулина малыми дозами, бесспорно, является отсутствие процесса накопления его в тканях, что заметно сокращает вероятность передозировки в условиях постоянного контроля за уровнем сахара в крови.
Восстановление электролитного баланса зависит также от срочного устранения дефицита ионов калия, так как недостаток калия влечет за собой развитие таких серьезных осложнений, как сердечные блокады, паралич интеркостальных мышц с развитием удушения, атония желудочно-кишечного тракта с непроходимостью кишечника. Следует помнить, что даже при незначительной нехватке калия для его возмещения требуется перелить калийсодержащий раствор, содержание калия в котором будет в два раза выше недостачи, так как больше половины его теряется в первые сутки с мочой.
Необходимость введения калия может возникнуть не сразу, а через несколько часов от начала регидратации, поэтому уровень калия в крови больного следует держать под постоянным контролем. Специалисты считают, что даже в случае нормального или незначительно сниженного уровня калия в крови больного, поступившего в стационар, следует вместе с началом инсулинотерапии и терапии по восстановлению объема жидкости включать и введение хлорида калия, так как оба процесса способствуют развитию гипокалиемии. Часть дефицита калия может восполняться посредством калийсодержащих пищевых продуктов (мясных бульонов, фруктовых соков).
Помимо всего прочего, диабетическая кома характеризуется снижением уровня органических и неорганических соединений фосфора в крови, которое усугубляется из-за введения инсулина. Восстановление запасов фосфора является одним из неотложных мероприятий при коррекции диабетической комы, так как ионы фосфора выполняют такие важные функции, как утилизация глюкозы, доставка кислорода к тканям, установление макроэргических связей. В качестве заместительной терапии используют введение комплексного препарата моно- или бифосфата калия, совмещая процесс устранения дефицита фосфора с калиевой терапией.
Наряду с тем, что принципы коррекции гиперосмолярной комы аналогичны таковым при кетоацидотической коме, существует ряд отличий, включающих в себя отсутствие необходимости введения щелочных растворов, увеличение общего количества вводимой внутривенно жидкости. Кроме того, введение растворов долджно сопрвоождаться постоянным контролем за венозным давлением. Так как чувствительность к инсулину при гиперосомолярной коме превышает таковую при кетоацидотической коме, количество инсулина, вводимого больному, будет меньше. Несмотря на разработку и внедрение оптимальных схем лечения гиперосомолярной комы, количество летальных исходов достаточно высокое (20-60%), поэтому прогноз в этом случае хуже, чем при кетоацидозе.
Устранение лактатацидоза возможно лишь при диагностировании состояния на ранних стадиях и устранения причин, способствующих его развитию. Так при лактатацидотической коме типа А, развившейся в результате тканевой гипоксии из-за шокового состояния, анемии, левожелудочковой недостаточности, первоочередной задачей является проведение оксигенотерапии, восстановление объема циркулирующей жидкости с помощью вливаний электролитов, коллоидных растворов, плазмы и компонентов крови. с целью расширения стенок сосудистого русла больным назначают изадрин, эуспиран и другие вазодилалаторы. Использование сосудосуживающих средств нежелательно, так как может провоцировать усиление лактатацидоза и приводить к ухудшению состояния больного.
При лактатацидозе типа Б, к которому, наряду с сахарным диабетом, приводит почечная или печеночная недостаточность, злоупотребление алкоголем и врожденные нарушения метаболизма углеводов, корррекционные мероприятия должны быть направлены на устранение причины патологического состояния, для чего проводят длительное введение раствора бикарбоната натрия под контролем ЭКГ, показателей центрального венозного давления, уровня калия, кальция и газов крови. Если лактатацидотическая кома развивается на фоне сердечно-сосудистой недостаточности или инфаркта миокарда, при которых использование растворов бикарбоната натрия противопоказано, для коррекции применяют трисамин или триоламин, который способствует повышению щелочного резерва крови за счет снижения концентрации ионов водорода.
Уровень летальности при лактатацидотической коме самый высокий (70-80%), поэтому важна своевременная диагностика сахарного диабета, предполагающая проведение лечебных мероприятий, обеспечивающих стабильную компенсацию углеводного обмена.
Осложнения сахарного диабета
Основной причиной развития осложнений сахарного диабета является поражение сосудов вследствие длительной декомпенсации сахарного диабета (длительной гипергликемии – высокого сахара крови). Прежде всего страдает микроциркуляция, то есть нарушается кровоснабжение по мельчайшим сосудам