еда в больницу что приготовить
Что приготовить на случай госпитализации? Список от заболевшей коронавирусом
«До приезда скорой приготовьте рюкзак или сумку, где будет все необходимое для госпитализации. Если в первый приезд вас не забрали, но вы не выздоровели, оставьте собранным, станет однозначно хорошо — разложите по местам.
2. Ваши лекарства, которые принимаете всегда, и препараты, которые могут понадобиться (от давления, тахикардии, аллергии, желудка, мазь от синяков и отеков, успокоительное). В инфекционном не терапия, много чего нет или не хватает, поэтому привычную мини-аптечку возьмите обязательно.
Глюкометр, тонометр, нормальный ртутный градусник.
3. Кружку без металлических элементов, ложку, вилку.
4. Нижнее белье (женщинам желательно топики, а не бюстгальтеры), футболки, удобные спортивные или домашние штаны (я беру ещё простые хлопковые сарафаны, мальчикам не актуально).
Минимум три комплекта.
5. Тапочки резиновые.
6. Телефон, зарядку и наушники с гарнитурой, пауэрбанк с зарядкой.
7. Влажные салфетки (большую упаковку), сухие салфетки.
8. Полотенце (не белое) спортивное. Быстро сохнет, в отличие от махровых.
9. Маникюрный набор, маленькое зеркало, расческу, резинки для волос, женщинам — запас тампонов и прокладок, даже если вы ничего не ожидаете в ближайшие недели.
10. Для относительно бодрых: зубную щетку и пасту, мини-шампунь и бальзам, гель для душа или жидкое мыло, простые кремы типа пантенола, увлажняющего, бальзам для губ, твёрдый дезодорант.
11. Для не бодрых: пенку для полости рта, сухой шампунь, гигиеническую пенку для тела, присыпка, заживляющий крем (типа бепантена). Трубочки сгибающиеся в блистерах. Памперсы и пеленки — если врач считает необходимым или если некому потом привезти.
12. Чай в пакетиках, чтобы каждый упакован в отдельный блистер. Какие-то сухие снеки типа галет, орехов, батончиков, сушеных ягод (то, что вы привычно едите, ничего экспериментального).
13. 2-3 полиэтиленовых пакета с ручками, 2-3 небольших пакета без ручек.
Что вам может понадобиться:
— простыня на резинке, потому что белье меньше матраса, и вы будете спать на мятом комке и клеенке;
— халат, если в отделении холодно (выдавали у нас хлопковые, как и ночные рубашки);
— сменные тапочки, если вы ходите в носках (в мокрых неприятно);
— бритва, если хотите сразить всех красотой и гладкостью, но можно и обойтись.
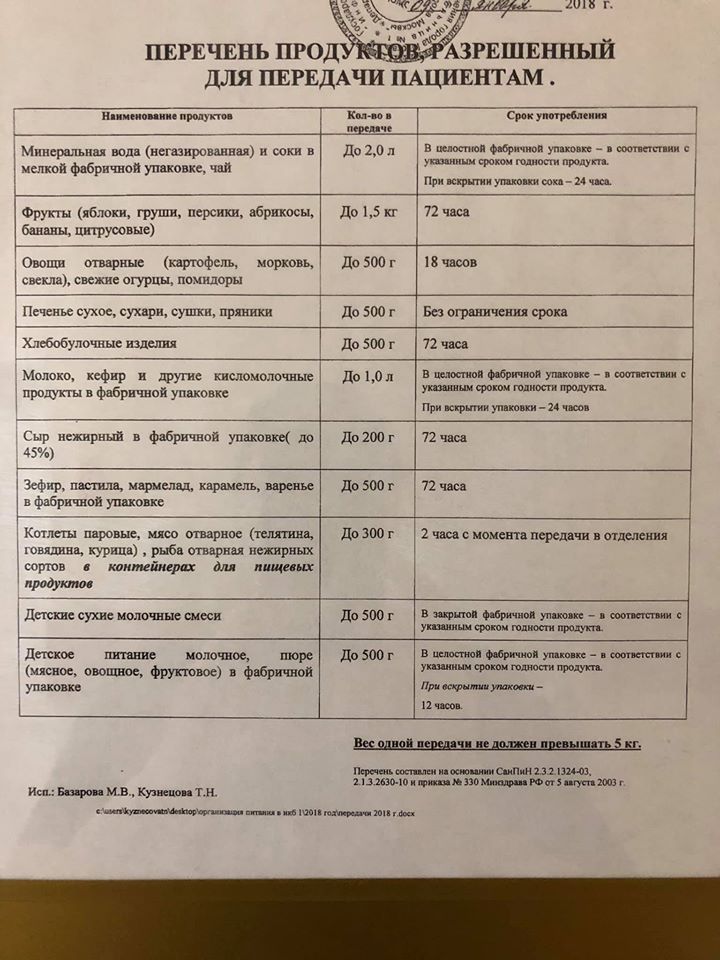
На фото списки разрешённого и запрещённого для передачи. Их принимают под опись и потом развозят по отделениям, состав передач контролируется. Квест, как мне контрабандой протаскивали новый телефон, тому подтверждение.
Ноуты, планшеты и книги, наверное, можно брать, но я в этот раз не осилила ничего смотреть и читать. Ноуты в большинстве стационаров ещё и запрещены».
«Я тут покушать тебе принесла!» Какими должны быть «правильные» передачи в больницу?
Ну как не принести попавшему в больницу родственнику или другу апельсины, конфеты, сырки? Вкусные ведь вещи. А больного так хочется порадовать вкусненьким! Но будет ли это ему полезно? И вообще — чем накормить болящего, чтобы ему не навредить?
На первый взгляд может показаться, что пища, которую принимает пациент больницы, в его излечении играет намного менее важную роль, чем пилюли-уколы-капельницы. Но это не так: то, что мы едим во время болезни, напрямую влияет на то, как быстро удастся избавиться от болезни.
Неподходящая пища, например, может нанести существенный вред состоянию здоровья «сердечников». Как рассказала заведующая отделением кардиологии горбольницы Татьяна Кутана, переполнение желудка, тем более жирной пищей, может вызвать приступ стенокардии — особенно рискуют полные люди. А обильная солёная еда может спровоцировать гипертонический криз. После приёма алкоголя «сердечником» у него может нарушиться сердечный ритм, особенно если выпить горячительного на солнцепёке. В самом отделении, конечно, больные алкоголь не употребляют, а вот дома — могут вполне.
— Обычно люди к диете относятся несерьёзно, поверхностно, но на самом деле это очень важно. Неподходящее питание может осложнить течение заболевания и замедлить выздоровление. Врач, объясняя родственникам схему лечения, должен начинать с диеты, режима сна, а уже потом выписывать медикаменты, — говорит заведующий отделением интенсивной терапии и детоксикации горбольницы Виктор Мурачёв. — Пациентам нашего отделения иногда приносят пищу, которую употреблять им нельзя. Но, так как у нас на входе строгий контроль, а больных кормит или медработник, или под его присмотром родственники, то «запретные» продукты в желудки больных не попадают.
Одно из главных требований к яствам, приносимым больному, — свежесть. Поскольку пациенты хранят продукты в тумбочках, а не в холодильнике, родным и друзьям это нужно учитывать и приносить небольшие передачи. Оптимальное количество пищи для передачи — такое, чтобы его можно было съесть за один приём. И, естественно, скоропортящиеся продукты также передавать не стоит.
Заведующий отделением уронефрологии горбольницы Александр Легких рассказывает, что всем пациентам отделения нельзя жареное, кислое, копчёное, солёное и перчёное — все эти вкусности могут лишь усугубить их состояние. Для больных мочекаменной болезнью разработаны специальные диеты в зависимости от типов камней.
При камнях из мочевой кислоты разрешено:
При оксалатных камнях разрешено:
При фосфорных камнях разрешено:
Отделение интенсивной терапии и детоксикации
Виктор Мурачёв поясняет, что для тяжёлых больных питание должно быть высококачественное и не обостряющее заболевания желудочно-кишечного тракта, а значит — свежее, «домашнее», из продуктов, выращенных на огородах, не содержащее консерванты и добавки Е. Пища должна храниться в бумаге, в керамической или стеклянной таре, и ни в коем случае не в целлофане, в котором продукты быстро портятся.
Пациентам отделения интенсивной терапии и детоксикации разрешено:
Инфекционное отделение
Заведующая инфекционным отделением горбольницы Ирина Власова настаивает: родные пациента «инфекционки» обязательно должны побеседовать с лечащим врачом, который назначит диету с учётом основного и сопутствующих заболеваний. Больным с кишечными инфекциями нужно питаться дробно, как минимум шесть раз в день, а объём потреблённой пищи нужно сократить до трети от обычного приёма. Придерживаться особой диеты таким пациентам нужно от 10 до 30 дней, пока длятся диарейные расстройства. Пациентам с заболеваниями печени и желчевыводящих путей соблюдать диету нужно полгода-год, все блюда для них надо варить или готовить на пару, при этом пищу обязательно протирать или измельчать. Эта же диета назначается и пациентам с заболеваниями печени и желчевыводящих путей, находящимся на лечении в гастроэнтерологическом отделении.
Пациентам с заболеваниями печени и желчевыводящих путей разрешено:
Пациентам с кишечными инфекциями разрешено:
Под запретом:
фрукты и овощи, потому что клетчатка способствует воспалению кишечника;
Пациентам с ОРВИ и гриппом разрешено:
Пациентам с ангиной и стоматитом разрешено:
Под запретом
горячее, холодное, борщ, томаты, лимоны, концентрированные соки.
Кардиология
— Всем родственникам пациентов обязательно рассказываю, какие продукты питания приносить нельзя, но очень часто они пренебрегают запретами — почему‑то считают, что человека, который лежит в больнице, надо кормить усиленно, — говорит Татьяна Кутана. — Это не так: нашим пациентам нужно есть поменьше, причём легкоусваиваемую пищу, а потребление животных жиров должно быть ограничено. Всё‑таки люди мало двигаются, а из‑за таблеток у них замедленная перистальтика.
Также нельзя передавать скоропортящиеся продукты: пациенты хранят пищу в тумбочках, где она быстро портится в жару, и «сердечники» вдобавок ко всему могут получить пищевую токсикоинфекцию…
Пульмонология
Для пациентов пульмонологического отделения горбольницы строгих ограничений в пище нет. Заведующий пульмонологическим отделением горбольницы Геннадий Иваньков уточняет, что окончательное решение о том, что больному можно, а что — нет, принимает врач, учитывая состояние здоровья больного. Но общие рекомендации всё же есть: пища должна быть натуральная, калорийная, хорошо перевариваемая и усваиваемая. А также — свежая.
Пациентам отделения пульмонологии нельзя острое, копчёное и жирное, так как, например, копчёное даёт нагрузку на печень, поджелудочную и желудочно-кишечный тракт.
Эндокринология
Подавляющее большинство людей, находящихся в стационаре эндокринологического отделения, страдают сахарным диабетом, а пациентов с заболеваниями щитовидной железы, по словам заведующей эндокринологическим отделением горбольницы Татьяны Новак, совсем немного. Мы приводим список разрешённых и запрещённых продуктов для больных, страдающих сахарным диабетом. Следует помнить, что они должны принимать пищу не реже, чем 4 – 6 раз в день, и ежедневно употреблять фрукты и овощи.
При сахарном диабете разрешено:
Хирургия
И. о. заведующего хирургическим отделением горбольницы Роман Пелех поясняет, что послеоперационным больным требуется только лёгкая пища (черешня и кукуруза в эту категорию не входят), которую нужно потреблять понемногу. Иногда таким пациентам в течение трёх-четырёх дней можно пить только воду. При желудочных кровотечениях можно холодные пюре и перетёртый «Геркулес» — очень небольшими порциями, шесть-семь раз в сутки. Диету расширять нужно постепенно и только с разрешения врача.
Пациентам хирургического отделения разрешено:
Роддом
Как пояснила директор КП «ТМО «Детская больница и роддом» Ирина Котляр, в конце зимы и весной роженицы должны принимать витамины A, B, C и D. В остальное время года преимущество, естественно, лучше отдавать фруктам и овощам.
Роженицам разрешено:
в течение первых трёх дней после родов: молочные супы, каши, яйца всмятку, печенье, кисель, а после этого срока — мясо, рыба, яйца, молочные продукты, овощи, фрукты, фруктовые соки.
Гастроэнтерология
Заведующая гастроэнтерологическим отделением горбольницы Любовь Степаненко поясняет, что диету надо соблюдать при патологиях желудочно-кишечного тракта в период обострения заболевания, при этом принимать пищу надо небольшими порциями.
После того как состояние стабилизировалось, по рекомендации врача можно переходить на общее питание.
При язвенной болезни желудка и двенадцатиперстной кишки и гастритах разрешены:
При заболеваниях поджелудочной железы разрешено:
При запорах разрешено:
При диарее разрешено:
РЕЦЕПТЫ ДЛЯ ЛЕЧЕБНОГО ПИТАНИЯ ( * )
Источник: Книга о вкусной и здоровой пище, Пищепромиздат, Москва 1954 г
( * ) Раскладка продуктов для блюд рассчитана на однократный прием пищи для одного больного.
БЛЮДА ДЛЯ ЖЕЛУДОЧНЫХ БОЛЬНЫХ
1. СУП ПЕРЛОВЫЙ, СЛИЗИСТЫЙ, НА МОЛОКЕ С ЯЙЦОМ
2.СУП ОВСЯНЫЙ ПРОТЕРТЫЙ, НА МОЛОКЕ С ЯЙЦОМ
3. СУП-ПЮРЕ КАРТОФЕЛЬНО-МОРКОВНЫЙ НА РИСОВОМ ОТВАРЕ
4. ФРИКАДЕЛЬКИ МЯСНЫЕ, ПАРОВЫЕ
5. ЗРАЗЫ МЯСНЫЕ, ФАРШИРОВАННЫЕ ОМЛЕТОМ, ПАРОВЫЕ
6. ПУДИНГ МЯСНОЙ, ПАРОВОЙ
7. КАРТОФЕЛЬНЫЕ КРОКЕТЫ С МЯСОМ В ОМЛЕТЕ, ПАРОВЫЕ
8. КНЕЛИ ИЗ СУДАКА С МАСЛОМ
9. СУФЛЕ ИЗ СУДАКА С МАСЛОМ, ПАРОВОЕ
10. СУФЛЕ МОРКОВНО-ЯБЛОЧНОЕ, ПАРОВОЕ
11. ПЮРЕ ИЗ СБОРНЫХ ОВОЩЕЙ
12. СУФЛЕ МАННОЕ НА МОЛОКЕ, ПАРОВОЕ
13. РУЛЕТ ИЗ РИСА С ФРУКТАМИ
15. ЯИЧНЫЙ ОМЛЕТ, ПАРОВОЙ
17. СУФЛЕ ТВОРОЖНОЕ С ПЕЧЕНЬЕМ, ПАРОВОЕ
18. СНЕЖКИ С ФРУКТОВОЙ ПОДЛИВКОЙ
19. МОРКОВНЫЙ СОК СО СЛИВКАМИ
БЛЮДА ПРИ РАССТРОЙСТВАХ КИШЕЧНИКА
20. МЯСНОЙ ОБЕЗЖИРЕННЫЙ БУЛЬОН С ГРЕНКАМИ
21. СУП РИСОВЫЙ СЛИЗИСТЫЙ НА МЯСНОМ БУЛЬОНЕ
22. СУП ИЗ ЧЕРНИКИ НА РИСОВОМ ОТВАРЕ
23. ТЕФТЕЛИ МЯСНЫЕ С ЧЕСНОКОМ, ПАРОВЫЕ
24. КОЛБАСА ЧЕСНОЧНАЯ
25. ЗРАЗЫ ИЗ КУР С РИСОМ, ПАРОВЫЕ
26. ФРИКАДЕЛЬКИ ИЗ СУДАКА С ЧЕСНОКОМ
27. ФРИКАДЕЛЬКИ РИСОВЫЕ В КРАСНОМ ВИНЕ
28. ПУДИНГ РИСОВЫЙ, ПРОТЕРТЫЙ, НА МЯСНОМ БУЛЬОНЕ, ПАРОВОЙ
29. КАША РИСОВАЯ ШОКОЛАДНАЯ НА ВОДЕ
30. СОУС РИСОВЫЙ С МАСЛОМ
31. БЕЛКОВЫЙ ОМЛЕТ, ПАРОВОЙ
32. СУФЛЕ ТВОРОЖНОЕ С ВИШНЕВОЙ ПОДЛИВКОЙ, ПАРОВОЕ
33. КИСЕЛЬ ИЗ ЧЕРНИКИ
34. ЖЕЛЕ ИЗ РИСОВОГО ОТВАРА И ЖЕЛУДЕВОГО КОФЕ
35. КАКАО НА РИСОВОМ ОТВАРЕ
БЛЮДА ПРИ БОЛЕЗНЯХ ПЕЧЕНИ
36. ОВОЩНОЙ БУЛЬОН С БЕЛКОВЫМ ОМЛЕТОМ
71. ГОЛУБЦЫ С ФРУКТАМИ И СМЕТАНОЙ
72. ТЫКВЕННО-ЯБЛОЧНЫЙ ПУДИНГ
73. СВЕКЛА, ФАРШИРОВАННАЯ ЯБЛОКАМИ, РИСОМ И ИЗЮМОМ
74. ТЫКВА С УРЮКОМ В МОЛОЧНОМ СОУСЕ
75. САЛАТ ИЗ ТЫКВЫ, ДЫНИ, ЯБЛОК И ЛИМОНА
76. САЛАТ ИЗ МОРКОВИ И ЯБЛОК С ОРЕХАМИ
77. САЛАТ ИЗ ТЕРТОЙ МОРКОВИ С ВАРЕНЬЕМ И ОРЕХАМИ
78. ОЛАДЬИ МАННЫЕ С ЯБЛОКАМИ И ИЗЮМОМ
79. ПШЕННАЯ КАША С ФРУКТАМИ И МЕДОМ
80. СУФЛЕ ТВОРОЖНОЕ С УРЮКОМ И ОРЕХАМИ
81. БЛИНЧИКИ С МОРКОВЬЮ, ИЗЮМОМ И УРЮКОМ
82. ЧЕРНОСЛИВ, ФАРШИРОВАННЫЙ ТВОРОГОМ И ОРЕХАМИ
83. ЯБЛОКИ ФАРШИРОВАННЫЕ
БЛЮДА ДЛЯ БОЛЬНЫХ ОЖИРЕНИЕМ, САХАРНЫМ ДИАБЕТОМ
84. ХЛЕБ ИЗ МОЛОТЫХ ОТРУБЕЙ С МУКОЙ
85. БУЛЬОН МЯСНОЙ С ПУДИНГОМ ИЗ ВЕТЧИНЫ И ЛИСТВЕННОЙ ЗЕЛЕНИ
86. ЩИ ЗЕЛЕНЫЕ С ЯЙЦОМ
87. БУЛЬОН МЯСНОЙ С ФАРШИРОВАННЫМИ ОГУРЦАМИ
88. БОРЩ ИЗ ВЫМОЧЕННОЙ СВЕКЛЫ
89. ГОВЯДИНА ТУШЕНАЯ С БАКЛАЖАНАМИ, ГРИБАМИ И ПОМИДОРАМИ
90. ЛОМТИКИ ВЫРЕЗКИ С ПОМИДОРАМИ И ЦВЕТНОЙ КАПУСТОЙ
91. ШНИЦЕЛЬ ИЗ КАПУСТЫ
92. ГОЛУБЦЫ С ГРИБАМИ И ЯЙЦАМИ
93. ПОМИДОРЫ, ФАРШИРОВАННЫЕ ТЕЛЯТИНОЙ
94. МОРКОВНЫЙ ПУДИНГ ИЗ ВЫМОЧЕННОЙ МОРКОВИ
95. ПЕЧЕНЬЕ ИЗ ТВОРОГА И МИНДАЛЯ
96. КАША ОВСЯНАЯ С ПШЕНИЧНЫМИ ОТРУБЯМИ
97. КОТЛЕТЫ ИЗ КАРТОФЕЛЯ И ОТРУБЕЙ
98. СОУС СМЕТАННЫЙ С ПОМИДОРНЫМ СОКОМ
100. СОУС ЛИМОННЫЙ С ГРИБАМИ И КАПЕРСАМИ
101. МАРМЕЛАД ИЗ ТЫКВЫ И РЕВЕНЯ НА САХАРИНЕ
102. КОМПОТ ИЗ РЕВЕНЯ И ЯБЛОК НА САХАРИНЕ
103. ЖЕЛЕ ЛИМОННОЕ НА САХАРИНЕ
БЛЮДА ПРИ ИСТОЩЕНИИ ПОСЛЕ ТЯЖЕЛЫХ ЗАБОЛЕВАНИЙ И ОПЕРАЦИЙ
105. ЯЙЦА, ФАРШИРОВАННЫЕ ИКРОЙ, ПОД МАЙОНЕЗОМ
106. АНЧОУСНОЕ МАСЛО
107. СУП-ПЮРЕ ИЗ КУР
108. СУП-ПЮРЕ РЫБНЫЙ
109. СУП-КРЕМ ИЗ ЗЕЛЕНОГО ГОРОШКА
110. КОТЛЕТЫ КУРИНЫЕ, ФАРШИРОВАННЫЕ КУРИНОЙ КНЕЛЬЮ И ГРИБАМИ
111. ШНИЦЕЛЬ ИЗ КУР В СДОБНЫХ СУХАРЯХ
112. ПЛОВ ИЗ БАРАНИНЫ С ФРУКТАМИ
113. СУФЛЕ ИЗ ЦВЕТНОЙ КАПУСТЫ И МОЗГОВ
114. СУДАК В ТЕСТЕ, ЖАРЕННЫЙ В МАСЛЕ
115. ПУДИНГ ИЗ РЫБЫ С ЯИЧНО-МАСЛЯНЫМ СОУСОМ
116. ОЛАДЬИ МАННЫЕ НА МЕДУ С ВАРЕНЬЕМ
117. КОТЛЕТЫ ИЗ КОНСЕРВИРОВАННОЙ КУКУРУЗЫ СО СМЕТАНОЙ
118. ПУДИНГ ИЗ ПЕЧЕНЬЯ С ЯГОДНЫМ СОУСОМ
БЛЮДА С ГЕМАТОГЕНОМ ПРИ МАЛОКРОВИИ И ИСТОЩЕНИИ
119. ОМЛЕТ ИЗ ГЕМАТОГЕНА С ЦВЕТНОЙ КАПУСТОЙ
120. РАГУ ИЗ ГЕМАТОГЕНА С ОВОЩАМИ В СМЕТАНЕ
121. БИСКВИТНЫЕ ПАЛОЧКИ С ГЕМАТОГЕНОМ
БЛЮДА С СЫРОЙ ПЕЧЕНЬЮ И КОСТНЫМ МОЗГОМ
122. РУБЛЕНАЯ СЕЛЬДЬ С СЫРЫМ КОСТНЫМ МОЗГОМ
123. ВИНЕГРЕТ С СЫРОЙ ПЕЧЕНЬЮ
124. ТОРТ БИСКВИТНЫЙ С ОРЕХАМИ И СЫРОЙ ПЕЧЕНЬЮ
Меню в больнице: для взрослых и детей, варианты питания на 7 дней
Содержание:
Стационарное лечение подразумевает всестороннее оздоровление организма. Меню в больнице составляется врачом-диетологом с целью дополнения действия лекарств и назначенных процедур. Такое комплексное влияние на больного позволяет избежать появления у человека осложнений и дефицита питательных веществ.

Требования СанПиН к меню в больнице
Показатели фиксируются в журнале учета, ответственным лицом назначается дежурный врач или медсестра.
Форматы организации питания
Форма организации может подразумевать приготовление пищи непосредственно в медицинском учреждении или доставку готовых блюд и полуфабрикатов.

Нормы питания
Частота приемов пищи

Калораж и БЖУ
Приведенные нормы меняются в зависимости от возраста и назначенного рациона.
Особенности диетического питания
Больничные диеты приобщаются к схеме лечения больного. Рекомендуемые пропорции содержания питательных веществ в блюдах устанавливаются исходя из типа заболевания. Соблюдение принципов рационального питания позволяет не допустить дефицита необходимых соединений в организме.

Кто составляет меню
Меню формируется диетсестрой, старшим поваром и врачом-диетологом на основании заявок отделений. На сезон в городской больнице составляются плановые недельные меню, для отдельных блюд утверждаются карточки-раскладки.
За координацию всех работ по организации больничного стола отвечает Совет по лечебному питанию в составе не менее 7 врачей и медсестер. Ответственность за составление меню и контроль качества лежит на главвраче больницы.

Стандартные больничные диеты
После пересмотра Приказа Минздрава, аббревиатуры ВБДт и ОВД считаются устаревшими. Состав продуктов и рекомендации по приготовлению блюд остались прежними.
Дополнительное питание в больницах
Строгие диеты, подразумевающие гипокалорийность пищи, могут быть дополнены сипинговым питанием (жидкими смесями, принимаемыми через трубочку). Они способны заменить традиционные блюда полностью, если статус больного этого требует. Смеси показаны при потере веса, послеоперационной реабилитации, выраженных процессах катаболизма.
Компоненты состава компенсируют дефицит питательных веществ в организме при нарушениях работы ЖКТ (рвоте, диарее, плохом переваривании пищи).
Примеры меню на неделю по разным видам диеты
Суточная норма калорий: 2100-2400 ккал. Необходимо разбить приемы пищи на 6-7 раз.

Второй завтрак: фрукты.

В список разрешенных напитков входят: чай, компот, кисель, какао, фруктовые соки (при отсутствии индивидуальных противопоказаний).
Щадящая диета
Суточный калораж: 1500-1800 ккал.

Второй завтрак: 150 г фруктов (свежих или перетертых), либо 1 ст. биойогурта.
Полдник: 1 ст. биойогурта или ряженки.

Перед сном: 1 ст. нежирного кефира.
В блюдах не должны использоваться специи и добавки, стимулирующие аппетит (хрен, перец, горчица). Из напитков разрешены какао, чай с молоком, натуральные соки. Запрещены жирные продукты, сладкое, любые крупы.
С повышенным количеством белка
Суточный калораж: 2000-2500 ккал.

Полдник: 160 г фруктов.
Приготовление блюд исключает использование сахара.
Низкобелковая диета
Суточная норма калорий: 2000-3000 ккал. Диета соответствует столам 7, 7а, 7б.

Второй завтрак: 120 г вареных овощей, яблочного пюре или свежих фруктов.

Объем сокращения белка и необходимость ввода разгрузочных дней оценивается врачом, составляющим диету.
Низкокалорийная диета
Суточный калораж: 800-1200 ккал. Приемы пищи дробятся на 7-8 раз в день.
Первый завтрак: 200 г каши со сливочным маслом (геркулесовой, гречневой или манной).
Второй завтрак: 1 ст. отвара или нежирного кефира.

Пища должна быть измельчена до отсутствия твердых частиц, чтобы не допустить нанесения вреда ЖКТ.
Суточный калораж: 2700-3600 ккал.

Второй завтрак: 120 г фруктов или сухофруктов либо 1 ст. йогурта.

Суточная норма белка для ВБДт составляет 130-140 г. Кисломолочные продукты, фрукты и овощи необходимы для компенсации дефицита минералов (магния, кальция, железа).
Меню для хирургических отделений
Питание по 1 столу показано пациентам после хирургического вмешательства на ЖКТ, при черепно-мозговых травмах, нарушении кровообращения мозга, тяжелом течении инфекционных заболеваний. Калораж зависит от состояния больного (1200-2000 ккал).

Для пациентов хирургии в тяжелом или критическом состояниях необходим вводный этап диеты. Пища подается только после измельчения, она должна быть однородна по структуре. Из меню исключаются жирные, соленые, острые и кислые блюда. Разрешены легкие мясные бульоны из нежирных сортов мяса, кисели без сахара, ягодно-фруктовые желе и соки. Из напитков допускаются теплая очищенная вода и отвары ягод.

Третий этап предназначен для организма в стадии почти полного восстановления. Диета все еще щадящая, но уже позволяет разнообразить меню.


Ужин строится по примеру обеда (за исключением супа), крупы и мясо подаются только в протертом виде.
Питание в инфекционных больницах
Рацион питания больных инфекционных отделений строится индивидуально. При этом учитываются тип заболевания, прописанные лекарственные средства и их влияние на системы органов, индивидуальная непереносимость компонентов пищи. Например, в случае развития у больного осложнений на почки, в пище должно быть уменьшено количество белка.
Общий рацион зависит от анализов крови (гематокрита, содержания электролитов). Меню ориентировано на исключение дефицита питательных веществ в организме. Для тяжелого течения болезни суточная потребность в энергии рассчитывается из объема 35 ккал на 1 кг массы тела.
Питание в детских больницах
В детских больницах и отделениях схемы питания утверждаются по группам детей с 1 видом заболевания или в индивидуальном порядке.

Варианты диет и списки разрешенных продуктов соответствуют взрослому лечебному столу.
Рецепты больничного питания по 15 столу
Завтраки
Гречневая каша на молоке
Питательная, но мягкая по структуре для ЖКТ гречневая крупа готовится в кастрюле: в 300 мл кипящей воды засыпается 1 ст. заранее промытой гречки. После варки на среднем огне в течение 10 минут, крупа заливается 3 ст. молока и далее варится до жидковатой консистенции. В конце необходимо добавить в кашу 50 г сливочного масла и оставить томиться под крышкой на 10 минут.

Обеды

700 г промытой телятины и 1 луковица нарезаются кубиками среднего размера и обжариваются на сковороде с небольшим количеством растительного масла до золотистой корочки. Далее в сковороду вносится 1 ст.л. пшеничной (или рисовой) муки и 1 ст.л. томатной пасты, по вкусу добавляются соль и специи. Ингредиенты нужно тщательно перемешать и залить 1 ст. кипяченой воды. Мясо тушится около 40 минут. Проверить готовность можно разломав кусочек мяса кулинарной лопаткой (если оно мягкое и легко разделяется, блюдо готово).
Ужины

Рыба, тушенная в сметанном соусе
В сковороду одновременно вносятся 700 г нарезанного рыбного филе, 2 натертые на терке моркови, 2 нарезанных кольцами луковицы. При небольшом количестве растительного масла овощи с рыбой обжариваются до золотистой корочки. В это время подготавливается соус: 1,5 ст. воды смешивается с 4 ст.л. сметаны, специями и солью по вкусу. Смесь овощей и рыбы заливается соусом и тушится на медленном огне в течение 30 минут.