единичные острые волны на ээг что это
Единичные острые волны на ээг что это
Многие изменения на ЭЭГ не являются специфичными, но все же некоторые из них достаточно определенно связаны с конкретными заболеваниями, такими как эпилепсия, герпетический энцефалит и метаболические энцефалопатии. В целом, о повреждении нейронов или их дисфункции можно судить по наличию медленных волн (тета или дельта-ритм), регистрирующихся диффузно или над определенной областью мозга, в то время как диффузные или очаговые острые волны или спайки (эпилептиформная активность) свидетельствуют о тенденции к развитию судорожных припадков.
Очаговое замедление высокочувствительно и представляет большую ценность для диагностики очаговой нейрональной дисфункции или очагового повреждения мозга, но недостатком является его неспецифичность, поскольку невозможно определить тип поражения. Таким образом, инфаркт мозга, опухоль, абсцесс или травма на ЭЭГ могут вызвать одинаковые очаговые изменения. Диффузное замедление с большей вероятностью свидетельствует об органическом, а не о функциональном характере поражения, но также не является специфическим признаком, поскольку может наблюдаться без какой-либо существенной токсической, метаболической, дегенеративной или даже мультифокальной патологии. ЭЭГ является ценным диагностическим методом у пациентов с нарушениями сознания и в некоторых обстоятельствах может предоставлять прогностически значимую информацию. В заключение нужно отметить, что регистрация ЭЭГ важна для установления смерти мозга.
1. Некоторые разновидности межприступного паттерна ЭЭГ обозначают термином «эпилептиформные», поскольку они имеют отчетливую морфологию и наблюдаются на ЭЭГ у большинства пациентов с судорожными припадками, но редко регистрируются у пациентов с отсутствием типичной для эпилепсии клинической симптоматики. Эти паттерны включают спорадические спайки, острые волны и комплексы спайк-медленная волна. Не все спайк-паттерны свидетельствуют об эпилепсии: 14 Гц и 6 Гц позитивные спайки; спорадические спайки, регистрируемые во время сна (шлюзовые спайки), 6 Гц спайк-волна комплексы; психомоторный паттерн — все это паттерны спайков, клиническое значение которых не вполне выяснено. Межприступные данные следует интерпретировать с осторожностью. Хотя некоторые патологические паттерны могут свидетельствовать в пользу диагноза эпилепсии, даже эпилептиформные изменения, с некоторыми исключениями, слабо коррелируют с частотой и вероятностью возобновления эпилептических припадков. Всегда следует лечить пациента, а не ЭЭГ.
2. У большей части пациентов с недиагностированной эпилепсией регистрируется нормальная ЭЭГ. Однако эпилептиформная активность высоко коррелирует с клиническими проявлениями эпилепсии. Эпилептиформная ЭЭГ регистрируется только у 2 % пациентов, не страдающих эпилепсией, тогда как этот паттерн ЭЭГ фиксируется у 50—90 % пациентов с эпилепсией в зависимости от обстоятельств проведения записи и количества выполненных исследований. Наиболее убедительные доказательства в пользу диагноза «эпилепсия» у пациентов с эпизодическими клиническими проявлениями можно получить при регистрации ЭЭГ во время типичного эпизода.
3. ЭЭГ помогает установить, распространяется ли судорожная активность в период приступа на весь мозг (генерализованные припадки) или ограничена каким-либо очагом (очаговые или парциальные припадки) (рис. 33.2). Это разграничение важно, поскольку причины разных типов припадков могут быть различными при одинаковых клинических проявлениях.
4. В целом, обнаружение эпилептиформной активности ЭЭГ может помочь в классификации типа припадков, наблюдающихся у пациента.
Генерализованные припадки не очагового происхождения обычно ассоциированы с двусторонними синхронными вспышками спайков и комплексов спайк-волна.
Постоянная очаговая эпилептиформная активность коррелирует с парциальной, или очаговой, эпилепсией.
— Передние височные спайки коррелируют со сложными парциальными эпилептическими припадками.
— Роландические спайки коррелируют с простыми двигательными или чувствительными эпилептическими припадками.
— Затылочные спайки коррелируют с примитивными зрительными галлюцинациями или снижением зрения во время приступов.
5. Анализ ЭЭГ позволяет провести дальнейшую дифференцировку нескольких относительно специфических электроклинических синдромов.
Гипсаритмия характеризуется высоким вольтажом, аритмичным паттерном ЭЭГ с хаотическим чередованием длительных, мультифокальных спайк-волн и острых волн, а также многочисленными высоковольтажными аритмичными медленными волнами. Этот инфантильный паттерн ЭЭГ обычно регистрируется при патологии, характеризующейся инфантильными спазмами, миоклоническими подергиваниями и отставанием в умственном развитии (синдроме Уэста) и обычно указывает на выраженную диффузную дисфункцию мозга. Инфантильные спазмы представляют собой тонические сгибания и разгибания шеи, туловища и конечностей с отведением рук в стороны продолжительностью, как правило, 3—10 секунд. Данные ЭЭГ и клинического обследования не коррелируют с каким-либо определенным заболеванием, но свидетельствуют о наличие тяжелого поражения мозга в возрасте до 1 года.
Наличие на ЭЭГ комплексов 3 Гц спайк-волна связано с типичными абсансами (эпилепсия petit mal). Этот паттерн чаще всего наблюдается у детей в возрасте между тремя и пятнадцатью годами и усиливается при гипервентиляции и гипогликемии. Подобные ЭЭГ-изменения обычно сопровождаются определенной клинической симптоматикой, такой как появление неподвижного взгляда прямо перед собой, коротких клонических движений, отсутствием реакции на раздражители и отсутствием двигательной активности.
Генерализованные множественные спайки и волны (паттерн «полиспайк-волна») обычно ассоциирован с миоклонус-эпилепсией или другими генерализованными эпилептическими синдромами.
Генерализованные медленные паттерны спайк-волна частотой 1-2,5 Гц наблюдаются у детей в возрасте от 1 до 6 лет с диффузной дисфункцией мозга. Большинство из этих детей отстает в умственном развитии, а припадки не поддаются медикаментозному лечению. Триада клинических признаков, состоящая из задержки умственного развития, тяжелых эпилептических припадков и медленного ЭЭГ-паттерна спайк-волна носит название синдрома Леннокса-Гасто.
6. Очаговое замедление (дельта-активность) в межприступном периоде обычно указывает на наличие структурного повреждения мозга в качестве причины эпилептических припадков. Однако подобное очаговое замедление может быть преходящим следствием парциального эпилептического припадка и не свидетельствует о значимом структурном повреждении. Такое замедление может клинически коррелировать с преходящим послеприступным неврологическим дефицитом (феномен Тодда) и проходить в течение трех дней после приступа.
7. На данных ЭЭГ может основываться диагноз у пациента при записи пролонгированного эпилептиформного ЭЭГ-патгерна, лишь на короткое время сменяющегося нормальным ЭЭГ-ритмом, что является признаком бессудорожного эпилептического статуса.
8. Амбулаторный ЭЭГ-мониторинг представляет собой запись ЭЭГ в условиях свободного передвижения пациента вне ЭЭГ-лаборатории, как при холтеровском мониторировании при записи ЭКГ. Основное показание для использования этого метода — документирование возникшего припадка или другого феномена, особенно у пациентов, припадки у которых возникают спонтанно или в связи с какими-либо специфическими событиями или видами деятельности. Результат амбулаторного ЭЭГ-мониторинга зависит от поведения пациента, но отсутствие на ЭЭГ эпилептиформной активности в течение приступа не полностью исключает диагноз эпилепсии, т. к. запись через поверхностные электроды может не отображать эпилептические пароксизмы, возникающие в срединных височных, базальных фронтальных или глубоких среднесагиттальных структурах мозга.
9. Отсутствие эффекта от лечения очаговых эпилептических припадков иногда является показанием к операции по удалению патологического очага. Точное определение локализации эпилептогенной области мозга требует специализированного стационарного оборудования, позволяющего одновременно проводить видеозапись и регистрацию ЭЭГ. Методика с применением этого же оборудования часто используется для выяснения, являются ли наблюдающиеся у пациента припадки эпилептическими или они носят функциональный (психогенный) характер.
Как описать ЭЭГ?
Около 30 % пациентов, поступающих в эпилептологические центры с диагнозом «эпилепсия», в реальности не болеют эпилепсией – эти данные получены в ведущих мировых клиниках. Формула, приводящая к диагностическим ошибкам, чаще всего выглядит так:
Неспецифические симптомы + нормальная ЭЭГ, расцененная, как патологическая = ошибочный диагноз «эпилепсия»
Последствием этого является ненужное и опасное лечение, которое пациент получает долгие годы, причем повторные нормальные ЭЭГ не отменяют диагноз. «ЭЭГ как биопсия, а диагноз эпилепсия как рак», — такие сравнения приводятся врачами: будучи однажды поставленными, подобные диагнозы уже не снимаются. Только повторный пересмотр первой ЭЭГ, по которой был выставлен диагноз, может выявить ошибку, а в остальных случаях пациент будет нести за собой диагноз «эпилепсия» всю жизнь, он будет долгие годы принимать препараты, имеющие значительные побочные эффекты, страдать от социальной стигмы и ограничений, которые накладывает диагноз эпилепсия. Человек не сможет водить машину, для него будут закрыты некоторые виды работ и должностей.
Врачи-эпилептологи всего мира сходятся в одном (и надо отметить, что это, пожалуй, единственное, в чем они действительно согласны!): лучше поставить диагноз эпилепсии позже, чем поставить его «профилактически».
В чем же причина подобной гипердиагностики, если, по данным большинства исследований, только 1-2 % ЭЭГ могут быть расценены как ложноположительные? По мнению специалистов, первая причина в «человеческом факторе»: в отсутствие должного уровня знаний и опыта. Зачастую неверный диагноз бывает поставлен по одной единственной ЭЭГ, на которой известные доброкачественные эпилептиформные паттерны и варианты нормальной ЭЭГ были расценены как патологические. К таким паттернам относятся: микроспайки, ритмическая тета-активность в височных отведениях, возникающая при дремоте, 14 и 6 Гц позитивные острые волны, 6 Гц фантомные спайк-волны, ритмическая дельта-активность при гипервентиляции и т.д. Большинство этих паттернов были описаны еще в пятидесятых годах XX века, и их выявление не представляет трудности для специалистов, работающих с ЭЭГ.
Однако, на практике данные паттерны встречаются достаточно редко, в подавляющем большинстве случаев ошибочно интерпретируются артефакты, брешь-ритм (breach-rhythm), или «безымянные варианты», которые являются вариациями нормальной ритмики, в результате чего возникают колебания заостренной конфигурации или фрагменты альфа-активности, которые не вписываются в легко узнаваемые ЭЭГ-феномены. Эти безымянные колебания нормального фона были описаны под разными названиями и их можно найти в большинстве ЭЭГ. Дифференцировать нормальные варианты из значимых спайков и острых волн иногда бывает сложно, но существуют определенные рекомендации, которым надо следовать. Избежать этих ошибок могут только обученные опытные врачи эпилептологи/нейрофизиологи, в противном случае пишутся расплывчатые трактовки и нормальная ЭЭГ описывается как патологическая. Здесь складывается ситуация, типичная для человеческой психики: чем меньше знания и опыт, тем с большим вниманием человек относится к незначительным изменениям на ЭЭГ (что в зарубежной литературе называется «Overriding EEG» и «Looking too hard syndrome»). «Снисходительность приходит с опытом», как и понимание того, насколько вариабельна норма на ЭЭГ. Точно так же, как терапевт найдет больше изменений на ЭКГ, чем кардиолог, так же и неопытный врач нейрофизиолог скорее опишет больше патологической активности на ЭЭГ, чем опытный эпилептолог.
Как мы можем исправить существующее положение вещей и уменьшить частоту ошибок, связанных с анализом ЭЭГ?
Здесь необходимо отметить, что в Америке и странах Европы чтением ЭЭГ занимаются неврологи, которые обучаются этому в рамках прохождения резидентуры (аналог российской ординатуры, только длительностью 4-7 лет). В связи с этим, за рубежом проблема неверного анализа ЭЭГ связывается с низким уровнем знаний врачей об ЭЭГ и умением ее интерпретировать. С учетом данной особенности, одно из предложений зарубежных коллег — оценка ЭЭГ не неврологом, а опытным нейрофизиологом. В России ЭЭГ в большинстве клиник описывается специалистами функциональной диагностики, которые в части случаев вообще имеют не медицинское образование, тогда как врач невролог зачастую не знаком даже с основами ЭЭГ. И, надо сказать, данный путь также порочен: процент диагностических ошибок в нашей стране не меньше, если не больше, так как в этом случае отсутствует интерпретация ЭЭГ в контексте клинических данных.
Неверный анализ ЭЭГ врачом-неврологом за рубежом и отсутствие анализа результатов ЭЭГ с позиции клиники — обе ситуации одинаково плохи.
Наверное, наиболее оптимальным вариантом является другое решение, которое также обсуждено в статье Benbadis S.R.:
так как в повседневной практике невролог и психиатр сталкивается с пароксизмальными состояниями и, в частности, с эпилепсией достаточно часто, то трудно представить, чтобы врач не умел читать ЭЭГ и не умел анализировать данные, с которыми работает. Но если мы считаем, что описание ЭЭГ — прерогатива врачей, то система обучения должна быть в корне изменена. ЭЭГ в рамках последипломной подготовки неврологов и психиатров должно уделяться больше времени и внимания. Нужен курс, обучающий врачей анализу ЭЭГ, затем должна быть практика под руководством опытных специалистов, а после — возможность в ходе самостоятельной работы обращаться к специалисту для разбора сложных случаев.
По мнению авторов, к описанию ЭЭГ должна быть применена система, используемая при описании ЭКГ или рентгенографии грудной клетки. Они могут быть оценены экстренно врачами скорой помощи, терапевтами, реаниматологами, но затем должны быть повторно проанализированы специалистами — кардиологами или рентгенологами, для того, чтобы избежать ошибок и неверных диагнозов.
Другой важный методологический прием — первичный анализ ЭЭГ «вслепую», то есть без клинических данных о пациенте (при этом, безусловно, клиническая трактовка в последующем дается с учетом всей информации о заболевании. Так предлагают описывать ЭЭГ многие ведущие эпилептологи мира, чтобы избежать синдрома «слишком тщательного анализа» (“looking too hard” syndrome).
Улучшить ситуацию может :
1. улучшение качества анализа ЭЭГ путем более высокого уровня обучения неврологов и психиатров а, главное, введением контроля уровня знаний
2. обучение «консервативному» чтению ЭЭГ, при котором должна быть описана только четкая эпилептиформная активность, а сомнительные вопросы должны решаться в пользу нормы или дообследования с изменением дизайна исследования
3. обязательная клиническая интерпретация ЭЭГ-данных в тех случаях, когда это возможно
4. создание более четких рекомендаций и руководств по описанию ЭЭГ
5. повторная оценка ЭЭГ специалистом-нейрофизиологом или эпилептологом.
Итак, вернемся к формуле:
Неспецифические симптомы + неверно интерпретированная нормальная ЭЭГ = ошибочный диагноз «эпилепсия»
Надо понимать, что четкая клиническая картина приступов при нормальной ЭЭГ скорее подтверждает диагноз эпилепсии, чем неспецифические симптомы и острые волны на ЭЭГ. Неспецифические симптомы и неубедительная патологическая активность на ЭЭГ (как например, «заостренные двухфазные потенциалы» или «ирритативные знаки») ни в коем случае не должны приводить к диагнозу «эпилепсия».
Материал подготовлен Фоминых В.В., Гриненко О.А., Троицким А.А. на основе следующих статей:
1. Benbadis SR. «Just like EKGs!» Should EEGs undergo a confirmatory interpretation by a clinical neurophysiologist? Neurology. 2013;80(1 Suppl 1):S47-51.
2. Benbadis SR. Errors in EEGs and the misdiagnosis of epilepsy: importance, causes, consequences, and proposed remedies. Epilepsy Behav. 2007;11(3):257-62.
3. Markand ON. Pearls, perils, and pitfalls in the use of the electroencephalogram. Semin Neurol. 2003;23(1):7-46.
Расшифровка показателей ЭЭГ головного мозга
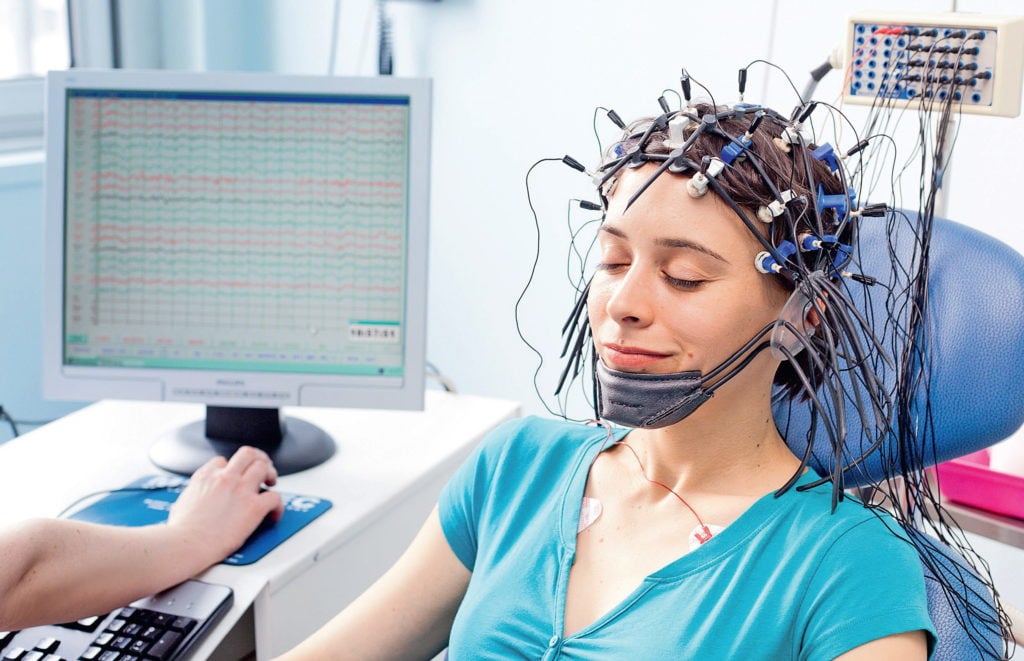
ЭЭГ (электроэнцефалография) головного мозга – высокоинформативный метод диагностики состояния центральной нервной системы, основанный на регистрации биоэлектрических потенциалов коры головного мозга в процессе его жизнедеятельности. Результаты исследования записываются на бумажную ленту или выводятся на монитор компьютера. Расшифровку результатов ЭЭГ головного мозга у взрослых нейрофизиологи Юсуповской больницы проводят с помощью компьютерной программы.
Заключение пациент получает на второй день. Если результаты расшифровки ЭЭГ трактуются неоднозначно, их обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории.
Показания к ЭЭГ исследованию
Если по результатам ЭЭГ исследования пациент не нуждается в медикаментозной коррекции, неврологи наблюдают его в динамике, выполняют повторные исследования, проводят ЭЭГ видео мониторинг дневного и ночного сна, применяют другие методы нейровизуализации.
Электроэнцефалограмма предоставляет возможность:
ЭЭГ проводят при наличии следующих показаний:
При частых головных болях, вегетососудистой дистонии, головокружениях также проводится ЭЭГ. Исследование показано пациентам, которые постоянно ощущают усталость, перенесли инсульт или микроинсульт, нейрохирургическое оперативное вмешательство.
Противопоказания и подготовка к ЭЭГ
Абсолютных противопоказаний для выполнения электроэнцефалографии нет. Если у пациента имеются приступы судорог, он болен ишемической болезнью сердца, артериальной гипертензией, страдает психическими расстройствами, во время процедуры ЭЭГ в клинике неврологии Юсуповской больницы присутствует врач-анестезиолог. Он оказывает неотложную помощь в случае нестандартных ситуаций.
За 2 часа до процедуры нужно покушать. ЭЭГ проводится в спокойном состоянии, поэтому переживать и нервничать при проведении исследования нельзя. Если врачу нужно выявить судорожную активность мозга, он предложит пациенту немного поспать перед исследованием. До лечебного учреждения не рекомендуется добираться, будучи за рулём. ЭЭГ не проводится пациентам с признаками острой респираторно-вирусной инфекции. Исследование не противопоказано детям и беременным женщинам. В период беременности ЭЭГ выполняется без функциональных проб.
Норма ЭЭГ у взрослых
Расшифровка результатов ЭЭГ состоит из трёх разделов:
Основным описательным термином в ЭЭГ является «активность». Он оценивает любую очерёдность волн. Основными видами активности, которые записываются в ходе исследования и впоследствии подвергают расшифровке, а также дальнейшему изучению, являются частота, амплитуда и фаза волн. Частота оценивается количеством волновых колебаний за секунду. Она выражается в единицах измерения – герцах (Гц). В описании нейрофизиолог указывает среднюю частоту изучаемой активности.
На ЭЭГ определяют основные ритмы мозга:
Ритмам соответствуют виды активности. На ЭЭГ можно увидеть особые виды биоэлектрической активности мозга:
К патологическим образам электроэнцефалограммы относятся:
В норме альфа-ритм преобладает в затылочных отделах мозга. Он убывает по амплитуде от затылка ко лбу. В лобных отделах не регистрируется при биполярном отведении с электродов, которые наложены по сагиттальным линиям с малыми межэлектродными расстояниями. Симметричен по амплитуде и частоте в левом и правом полушариях. На нормальной ЭЭГ наблюдается функциональная асимметрия с преобладанием по заполнению поверхности, обращённой к костям черепа, и незначительным превышением амплитуды больше в правом полушарии головного мозга. Это следствие функциональной асимметрии мозга. Она связана с большей активностью левого полушария.
Патологически изменённая мозга
Патологическими проявлениями на ЭЭГ являются медленные ритмы – тета и дельта. Чем ниже их частота и выше амплитуда, тем более выражен патологический процесс. Медленноволновая активность появляется при следующих патологических процессах:
Высокочастотные ритмы (бета-1, бета-2, гамма-ритм) также являются критерием патологии. Выраженность её тем больше, чем больше частота сдвинута в сторону высоких частот и чем больше увеличена амплитуда высокочастотного ритма. Высокочастотная компонента ЭЭГ возникает при ирритации структур головного мозга (раздражении мозговых центров).
Электрические ритмы головного мозга
Понятием «ритм» на ЭЭГ считается тип электрической активности, который относится к определённому состоянию мозга и координируется соответствующими механизмами. При расшифровке показателей ритма ЭЭГ головного мозга нейрофизиологи учитывают его частота, соответствующую состоянию участка мозга, амплитуду и характерные изменения при функциональных сменах активности.
Отдельная категория видов ритмов, проявляющихся в условиях сна или при патологических состояниях, включает в себя 3 разновидности данного показателя:
По итогам, полученным при записи ЭЭГ, определяется показатель, который характеризует полную всеохватывающую оценку волн – биоэлектрическую активность мозга. Врач функциональной диагностики проверяет параметры ЭЭГ – частоту, ритмичность и присутствие резких вспышек, которые провоцируют характерные проявления. На этих основаниях нейрофизиолог делает окончательное заключение.
ЭЭГ мониторинг головного мозга у детей
Выделяют несколько методик записи ЭЭГ у детей:
Проведение ЭЭГ мониторинга сопровождается видеофиксацией с возможностью записи в полной темноте и подключением дополнительных датчиков. Все используемые нейрофизиологами Юсуповской больницы приборы являются оборудованием экспертного класса и, согласно Федеральному Закону №102-ФЗ «Об обеспечении единства измерений», проходит регулярные поверки метрологических характеристик.
Для того чтобы подготовить ребёнка к ЭЭГ во время сна, врачи рекомендуют:
Исследование проводится в комнате, изолированной от световых и звуковых раздражителей. Запись производится на автономный блок, в котором находится карта памяти. Исследование синхронно записывается на жёсткий диск для проведения оценки, распечатки значимых фрагментов и записи отдельных фрагментов на мобильный носитель информации.
Расшифровка показателей ЭЭГ у взрослого
Для того чтобы расшифровать ЭЭГ и предоставить точные результаты, не упустить никаких мельчайших проявлений на записи, нейрофизиологи учитывают все важные моменты, которые могут отразиться на исследуемых показателях, таких как:
По окончании сбора всех данных ЭЭГ и их обработки врач функциональной диагностики проводит анализ и формирует итоговое заключение, которое предоставляет для принятия дальнейшего решения по выбору метода терапии. Любое нарушение активностей может быть признаком заболеваний, обусловленных определёнными факторами.
Нарушениями ЭЭГ считается:
При выявлении высокой амплитуды дельта-ритма нейрофизиолог может предположить наличие объёмного образования головного мозга. Завышенные значения тета и дельта-ритма, которые регистрируются в затылочной области, свидетельствуют о нарушении функции кровообращения, заторможенности задержку в развитии ребёнка.
Расшифровка ЭЭГ головного мозга у детей
ЭЭГ у детей имеет особенности. Запись ЭЭГ недоношенного ребёнка, родившегося на 25–28 неделе гестации, выглядит кривой в виде медленных вспышек дельта и тета-ритмов, которые периодически сочетаются с острыми волновыми пиками длиной 3–15 секунд при снижении амплитуды до 25 мкВ. У доношенных новорожденных детей эти значения разделяются на 3 вида показателей:
На протяжении 3-6 месяцев жизни малыша количество тета-колебаний постоянно растёт. Для дельта-ритма характерен спад. С 7 месяцев до одного года у ребёнка формируются альфа-волны, а дельта и тета постепенно угасают. На протяжении следующих 8 лет на ЭЭГ медленные волны постоянно заменяются быстрыми альфа и бета-колебаниями. До 15 лет в основном преобладают альфа-волны. К 18 годам формирование биологической активности мозга завершается.
Для того чтобы пройти обследование и расшифровку результатов ЭЭГ, звоните по телефону Юсуповской больницы. Контакт центр работает каждый день круглосуточно. Нейрофизиологи анализируют ЭЭГ в динамике, сравнивают результаты исследования с нормой ЭЭГ.
Ночной видеомониторинг ЭЭГ
Видео ЭЭГ мониторинг является единственным объективным методом диагностики многих заболеваний центральной нервной системы. С помощью исследования неврологи определяют специфических нарушений в инициальной фазе записи ЭЭГ во время приступа. Система позволяет провести длительное обследование. На жёсткий диск синхронно записывается следующая информация:
ЭЭГ ночной мониторинг, стоимость которого в Москве от 1200 рублей, осуществляется в следующих случаях:
Ночной ЭЭГ видеомониторинг выполняют при задержке речи неясного генеза, прогрессирующем снижении когнитивных функций, минимальной мозговой дисфункции. Исследование необходимо делать пациентам, страдающим аффективно–респираторными пароксизмами, фебрильными судорогами, нарушениями дневного и ночного сна. Показаниями для ночного видео ЭЭГ мониторинга являются:
Видео ЭЭГ мониторинг (цена зависит от длительности процедуры) нейрофизиологи выполняют при миоклонии и сходных с ними состояниях: миоклонусе во сне, – вегетативном миоклонусе, опсоклонусе (синдроме танцующих глаз), доброкачественном инфантильном миоклонусе.
ЭЭГ в Юсуповской больнице
ЭЭГ в Юсуповской больнице проводится с помощью современной диагностической аппаратуры в соответствии с международным протоколом. Это гарантирует соблюдение мировых стандартов качества. Анализ ЭЭГ и расшифровку результатов исследования с использованием компьютерной программы проводят кандидаты медицинских наук, неврологи-нейрофизиологи. Если результаты ЭЭГ трактуются неоднозначно, их обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории.
Для лечения пациентов в клинике неврологии созданы все условия:
Благодаря наличию современных электроэнцефалографов, специально оборудованной лаборатории, врачи функциональной диагностики выполняют все виды процедур:
Длительное ЭЭГ исследование проводится в течение 1-2 суток. Пациенты в это время находятся в палатах повышенной комфортности. Их обеспечивают индивидуальными средствами личной гигиены и питанием, качество которого не отличается от домашней кухни. Персонал внимательно относится к пожеланиям пациентов.