если долго принимать гормональные препараты что будет
Оральные контрацептивы вред или польза? Гинеколог отвечает на вопросы
На вопросы отвечает акушер-гинеколог сети клиник «Личный доктор» Татьяна Валерьевна Имидоева
Татьяна Валерьевна, расскажите нашим читателям о современных гормональных контрацептивах что это такое и как они действуют?
Гормональные противозачаточные таблетки можно смело назвать уникальным открытием ХХ века, совершившим прорыв в современной контрацепции. Более 50% женщин в Европе и Америке предпочитают именно этот способ предохранения от нежелательной беременности. К сожалению, в России оральные контрацептивы не так популярны. Основная причина — мифы и страхи, мешающие обратиться к гинекологу, получить грамотную консультацию и рецепт на одно из самых надежных противозачаточных средств. Больше всего пациенток пугает слово «гормональные», рисующее образ «волосатой толстушки», которая больше не сможет иметь детей или непременно заболеет раком. Страхи эти из прошлого — из 60-80-х годов XX века, когда существовало 2-3 препарата и дозы гормонов в них превышали современные в более чем в 2-5 раз. На сегодняшний день выпускается более 20 оральных контрацептивов (ОК) с идеально подобранными микродозами синтетических гормонов. Многие из современных ОК являются не просто средствами предохранения от беременности, но и лечебными препаратами.
Принцип действия всех оральных контрацептивов заключается в том, что под их воздействием происходит блокада овуляции, т.е. яйцеклетка не созревает и не выходит из яичника соответственно сперматозоидам нечего оплодотворять, и беременность не наступает.
Может ли прием гормональных контрацептивов привести к бесплодию?
Нет, если контрацептивы прописал доктор и назначил правильную схему приема этих препаратов. Возможность зачатия восстанавливается через 1 — 3 месяца после прекращения приема таблеток.
Как долго можно продолжать прием противозачаточных таблеток без вреда для организма?
Если нет противопоказаний к приему противозачаточных таблеток, то использовать данный метод предохранения от нежелательной беременности женщина может столь долго, сколько ей это будет необходимо. Ранее считалось, что в приеме оральных контрацептивов нужны перерывы для того, чтобы яичники «не забыли» свою функцию. На сегодняшний день нет достоверных статистических данных, что длительный прием ОК как-то негативно влияет на репродуктивную систему женщины. Напротив, имеются доказательства, что перерывы в приеме противозачаточных таблеток являются стрессовым фактором для эндокринной системы, так как вынуждают организм сначала затратить период на адаптацию к приему ОК, а затем снова перестраиваться к отмене препарата.
Есть ли необходимость периодически менять противозачаточные таблетки?
Если препарат, был правильно подобран гинекологом и оправдал свое действие, то просто нет смысла переходить к другому. Целесообразна замена препарата лишь в том случае, когда возникли негативные симптомы, связанные с приемом ОК и они продолжаются более чем три месяца от начала употребления таблеток. Нужно помнить, что обращение к врачу-гинекологу в данном случае является обязательным, так как эти симптомы могут говорить не об индивидуальной непереносимости гормонального противозачаточного средства, а о наличии какого-либо гинекологического заболевания.
Какова вероятность набрать лишний вес при приеме КОК?
Здоровая женщина, рационально питающаяся и ведущая активный образ жизни, может смело принимать противозачаточные таблетки без страха испортить себе фигуру. Главное, перед тем, как впервые в жизни начать пользоваться гормональной контрацепцией, нужно обязательно обратиться к гинекологу для консультации и пройти все необходимые исследования (подробный семейный и личный анамнез, измерение атрериального давления, лабораторные исследования обязательно включающие обследование свертываемости крови и гормонального фона), гинекологическое обследование (в том числе ультразвуковое исследование органов малого таза, онкоцитологию) и консультацию маммолога.
До какого возраста можно принимать противозачаточные таблетки?
Сам по себе возраст не может служить противопоказанием для гормональной контрацепции. Однако, после наступления климакса, когда контрацепции уже не требуется, данные препараты применять нецелесообразно и иногда бывает даже вредно для женского здоровья. В предшествующий климаксу период также рекомендуется, проконсультировавшись с гинекологом, заменить обычные контрацептивы на специальные гормональные средства, применяющиеся для возмещения дефицита гормонов, выработка которых с возрастом значительно снижается (так называемая заместительная гормональная терапия (ЗГТ)).
Правильный подбор гормонов в период, предшествующий климаксу, позволяет женщине чувствовать себя здоровой, уверенной в себе, забыть о приливах и резких сменах настроения, характерных для пердклимактерического периода.
Опасно ли действие оральных контрацептивов для плода, если все-таки во время их приема наступила беременность?
Если пациентка начала прием оральных контрацептивов на фоне наступившей беременности и это продолжалось не более первого месяца беременности, то они совершенно безопасны для будущего ребенка. Однако, так как на шестой неделе беременности у плода начинают формироваться половые органы, чувствительные к воздействию гормонов, гормональные препараты могут привести к определенным нарушениям. В таких случаях следует немедленно обратиться к врачу.
Дают ли оральные контрацептивы какую-либо защиту от заболеваний, передающихся половым путем (ЗППП)?
Нет, противозачаточные таблетки любого вида никак не защищают от венерических заболеваний и СПИДа. В этом смысле данный метод контрацепции подходит только женщинам, имеющим постоянного полового партнера, или же тем, кто дополнительно использует презерватив. Только тогда можно гарантировать действительную безопасность полового контакта.
Насколько совместимы гормональные контрацептивы с другими лекарственными препаратами?
Совместимость лекарств в каждом случае может быть разной, лучше всего ее определит врач. Помня об этом, Вы обязательно должны предупреждать специалиста, который выписывает Вам тот или иной лекарственный препарат, что принимаете противозачаточные таблетки, и соответственно наоборот, гинекологу следует сообщать об употребляемых лекарственных средствах.
Если возникает единичная или кратковременная необходимость в приеме такого препарата, который заведомо снижает контрацептивные свойства таблеток, в этот период рекомендуется использовать дополнительный метод предохранения от нежелательной беременности.
В каких ситуациях необходимы дополнительные противозачаточные методы?
Необходимость в дополнительных средствах контрацепции может возникнуть, как мы уже сказали, в случае приема ряда лекарств, уменьшающих противозачаточные свойства. Помимо этого, рекомендуется использование презервативов при рвоте или диарее, которые вызваны пищевым отравлением. В ослабленный организм плохо всасываются гормональные вещества, поэтому вероятность наступления беременности заметно повышается.
Кроме того, рекомендуется использовать дополнительные методы контрацепции, если Вы забыли принять несколько таблеток. Обязательно, при половом контакте с новым партнером также стоит использовать презерватив, чтобы гарантировать защиту от венерических заболеваний.
В каких случаях необходимо обращаться к гинекологу при приеме гормональных контрацептивов?
Вообще женщине необходимо посещать гинеколога один раз в полгода, причем это относится как к принимающим противозачаточные таблетки, так и к тем, кто ими не пользуется. Однако при возникновении каких-либо нестандартных явлений (например, появление мажущих кровянистых выделения из влагалища), а тем более при возникновении болей внизу живота необходимо посетить врача-гинеколога внепланово.
У нас нет скрытых платежей! Звоните.
Звоните! Единый номер: 426-15-05
7 причин записаться на прием к врачу в клинику Личный доктор
1. Лучшие доктора Санкт-Петербурга ведут прием жителей СПб и Ленобласти. Ведущие доктора прошли стажировку в США и передали опыт коллегам!
3. Вы можете посетить доктора в выходные и праздничные дни (клиника Личный доктор работает без выходных).
5. Вы можете получить больничный лист у наших врачей, без посещения поликлиники.
6. Вы получите результаты своих анализов быстро и без ошибок. Мы выполняем более 2000 анализов крови, мочи, кала, а также спермограмму.
7. Наши доктора отнесутся к Вам как к родственникам: внимательно выслушают, и сделают все возможное, чтобы помочь решить Вашу проблему самым эффективным способом.
8. В нашей клинике Вы можете получить альтернативное мнение специалиста, сертифицированного в Нью-Йорке.
3 ПРОСТЫХ СПОСОБА САМООБСЛЕДОВАНИЯ МОЛОЧНЫХ ЖЕЛЕЗ
3. ИЛИ ПРОСТО ЗВОНИТЕ НАМ!
М ногоканальный единый номер: 426-15-05
Пероральные контрацептивы: мифы и страхи потребителей
Распространённые вопросы посетителей аптек и грамотные ответы на них
Первые пероральные контрацептивы пришли на аптечный рынок более полувека назад. С тех пор состав препаратов существенно изменился, появились новые лекарственные формы, значительно уменьшилась дозировка гормонов. Тем не менее, этот вид контрацепции до сих пор окружён предубеждениями, и некоторые женщины предпочитают прерванный половой акт, экстренную контрацепцию, или даже аборт, чтобы только «не травить свой организм». Эта шпаргалка поможет первостольнику корректно ответить на вопросы покупательниц и развеять их страхи, связанные с гормональной контрацепцией.
Какие виды противозачаточных таблеток предлагают аптеки, и как работают эти препараты?
Пероральные контрацептивы подразделяются на две группы. Гестагенные препараты, известные в народе как «мини-пили», содержат вещества, подобные прогестерону — гормону беременности и второй фазы менструального цикла.
Комбинированные оральные контрацептивы (КОКи) имеют в своём составе и гестагены, и эстрогенные вещества (синтетический или натуральный эстрадиол).
В зависимости от сочетания гормонов эти препараты бывают высокодозированными, низкодозированными и микродозированными.
Средства, где дозы гормонов распределены по фазам приёма, делятся на монофазные, двухфазные и трехфазные. В монофазных препаратах каждая таблетка имеет одинаковую дозу гестагена и эстрогена. В двухфазных препаратах в упаковке находится два типа таблеток с одинаковой дозой эстрогена, но количество гестагена различается в зависимости от фазы менструального цикла. Трехфазные контрацептивы включают три типа таблеток с разными соотношениями и дозами гормонов.
Если говорить про принцип работы, то комбинированные оральные контрацептивы тормозят процесс овуляции в яичниках, повышают густоту слизи цервикального канала, изменяют структуру эндометрия матки. У «мини-пили» противозачаточный эффект проявляется за счёт изменения физических свойств слизистой эндометрия, выстилающего матку изнутри, и цервикальной слизи. Таким образом достигается «двойной» противозачаточный эффект: сперматозоидам практически невозможно добраться до яйцеклетки, так как слизь в шейке матки густая и непроницаемая. Но если сперматозоид все‑таки добирается до цели, то плодное яйцо попросту не прикрепляется к стенке матки.
Насколько гормональная контрацепция эффективна в сравнении с презервативами и спиралями?
В теории оральные контрацептивы дают эффективность свыше 99 %, но на практике при «типичном использовании» эффективность может снизиться до 91 % [1]. Риск беременности повышается, если женщина не принимает таблетку в одно и то же время, пропускает день-два или сталкивается с «побочкой» в виде рвоты. Ещё на снижение эффективности гормонов могут повлиять некоторые антибиотики.
Спираль также считается более чем на 99 % эффективной и может оставаться в организме до 10 лет, в зависимости от типа. Из недостатков — случается отторжение спирали из‑за индивидуальной непереносимости.
Презервативы — единственное средство контрацепции, которое кроме контроля над беременностью, даёт защиту от многих заболеваний, передающихся половым путём. Мужские презервативы считаются эффективными на 98 %, женские (вставляются во влагалище) — на 95 %.
Можно ли подобрать оральные контрацептивы самостоятельно?
Оральные контрацептивы — это рецептурные препараты, которые запрещено отпускать в аптеках без назначения врача. При выборе гормональных противозачаточных средств учитывается возраст женщины, выраженность симптомов предменструального синдрома, количество беременностей, аборты в анамнезе, регулярность половой жизни и наличие заболеваний органов малого таза. То, что подходит одним, для других может обернуться проблемами со здоровьем. Так что, если решение приобрести пероральные контрацептивы принято — необходимо посетить доктора.
Когда цикл регулярный, а таблетки нужны только чтобы избежать незапланированной беременности, достаточно пройти стандартный осмотр на гинекологическом кресле и побеседовать с врачом. В отдельных случаях может понадобиться общий и биохимический анализ крови, а также УЗИ молочных желез и органов малого таза.
Есть мнение, что гормональные контрацептивы не стоит принимать девушкам моложе 20 лет. Насколько оно обосновано?
Гормональная контрацепция в молодом возрасте не противопоказана, но в данном случае важным является время наступления менархе. С момента первой менструации должно пройти два года и более [2]. В таких случаях врачи нередко выписывают микродозированные средства. Их назначают тем, кто впервые использует гормональную контрацепцию, молодым не рожавшим девушкам, ведущим активную половую жизнь, а также женщинам старше 35 лет вплоть до наступления климакса.
Стоит ли «отдыхать» от гормонов?
На заре использования гормональных контрацептивов, в них содержалось большое количество гормонов (50 мкг и более). Длительный приём подобных препаратов подавлял работу яичников, и для того, чтобы яичники не «забыли», как нужно работать, в приёме таблеток делали перерыв на 6–9 месяцев. Сейчас такая необходимость отпала: большинству производителей удалось значительно снизить дозировку гормонов. В процессе приёма КОК в яичниках продолжаются физиологические процессы созревания фолликулов с сохранением наиболее генетически полноценных яйцеклеток до момента отмены препарата. Так что принимать противозачаточные таблетки без перерыва возможно так долго, пока существует потребность в контрацепции [2].
«Паузы» в приёме пероральных контрацептивов без согласования с врачом чреваты нарушением системы гемостаза, обмена липидов и углеводов. Кроме того, может наступить незапланированная беременность.
Правда ли, что от гормонов толстеют, появляются проблемы с печенью, высыпания на лице и сбои в менструальном цикле?
Когда средство подобрано правильно, то оно едва ли добавит женщине лишних килограммов или прыщей. Напротив, при гормонозависимых прыщах и угрях назначение оральных контрацептивов позволяет избавиться от них или уменьшить число высыпаний. Эффект достигается за счёт нормализации гормонального фона. С неправильно подобранными таблетками есть вероятность нарушения работы ЖКТ, отчего высыпания действительно могут усилиться. Здоровому человеку без заболеваний со стороны печени современные низкодозированные и микродозированные (содержат менее 30 мкг этинилэстрадиола) средста не вредят. Если есть проблемы с печенью, стоит рассказать о них врачу до назначения препаратов.
Тем, кто склонен к полноте, перед приёмом противозачаточных таблеток можно предварительно оценить индекс массы тела и сдать анализ на оценку липидного профиля.
Что касается месячных, то во время приёма КОК в норме они случаются «по расписанию». Иногда у женщин есть гормональные нарушения, которые нельзя вылечить (к примеру, синдром поликистозных яичников), но можно контролировать приёмом комбинированных контрацептивов. На фоне таблеток цикл стабилизируется, однако после отмены через какое‑то время может вновь стать нерегулярным. Такова специфика заболевания, сами препараты здесь ни при чём.
Для принимающих «мини-пили» изменения в календаре месячных — вариант нормы. Чаще всего интервал становится более длительным — 30–40 дней, а выделения — менее обильными.
Как оральные контрацептивы влияют на либидо?
По данным некоторых исследований, уровень сексуального влечения и удовольствия у женщин, которые принимают КОК хоть и несущественно, но снижается [3]. Объяснение этому такое: от таблеток меняется уровень не только эстрогенов и прогестерона, но и андрогенов — эти гормоны отвечают за восприимчивость психосексуальных областей центральной нервной системы. Однако такие негативные побочные эффекты отмечают только 15 % женщин. Кроме того, нельзя однозначно связывать уровень андрогенов с сексуальным влечением, так как у кого‑то при приёме таблеток либидо снижается, а у кого‑то остаётся прежним. Не стоит сбрасывать со счетов и психологический фактор. Перестав бояться нежелательной беременности, женщина может, наоборот, начать заниматься сексом чаще и охотнее. Также либидо напрямую зависит от фазы цикла. Пик желания обычно совпадает с овуляцией.
Кому нельзя принимать противозачаточные таблетки?
В число противопоказаний для приёма КОК, в соответствии с рекомендациями ВОЗ [1], входят индекс массы тела более 30, венозный тромбоз, беременность, кормление грудью, курение более 20 сигарет в день. Так как курение само по себе повышает риск тромбообразования, то курящим женщинам после 35 лет большинство врачей откажутся прописывать гормональные контрацептивы. Также отрицательный эффект на фоне приёма противозачаточных могут дать алкоголизм и употребление психоактивных веществ.
Также не стоит принимать комбинированные оральные контрацептивы диабетикам с сосудистыми нарушениями или стажем более 20 лет, а также людям с болезнями желчного пузыря, ишемической болезни сердца или осложнениями с клапанным аппаратом. Кроме того, использования КОК ограничено при гепатите, опухолях печени, раке молочной железы. В большинстве исследований провести надёжную связь между использованием гормональных контрацептивов и возникновением рака молочной железы не удалось. Статистика показывает [4], что в группе риска находятся женщины с раком груди в анамнезе, с поздней менопаузой, родами после сорока лет или не рожавшие.
Ограничений по приёму «мини-пили» меньше. Их нельзя пить беременным, а также кормящим грудью раньше, чем через шесть недель после родов, женщинами, имеющим рак молочный железы, гепатит, опухоли или цирроз печени.
Есть ли у гормональных препаратов лечебный эффект?
Противозачаточные таблетки действительно могут назначить не только ради контрацептивного эффекта [5]. За счёт механизмов своего действия гормоны ослабляют симптомы предменструального синдрома и предменструального дисфорического расстройства. КОК хорошо себя зарекомендовали при таких проблемах как гирсутизм (усиленный рост волос по мужскому типу), акне и в некоторых случаях алопеции. Если у женщины эндометриоз или кисты на яичниках, то гинеколог также может предложить принимать гормональные препараты для облегчения состояния пациентки.
Женщина, которая долго принимала КОК, потом не может забеременеть — это миф или правда?
Так называемый «сон яичников», или синдром гиперторможения, обратим [6]. Пока нет достоверных данных, которые бы доказывали, что у женщины, принимающей оральные контрацептивы, сокращается запас яйцеклеток. Более того, гормональную терапию используют для лечения бесплодия, потому что после отмены препарата и восстановления яичники работают более активно. Приём противозачаточных таблеток в прошлом не влияет на течение беременности и развитие плода. В большинстве случаев риски и побочные эффекты от приёма гормональных контрацептивов значительно ниже, чем от прерывания нежелательной беременности.
0 комментариев 4740 просмотров
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Менопаузальная гормонотерапия (МГТ)

Почему же процент женщин, принимающих МГТ, остается невысоким?
Крупное американское исследование WHI (Women’s Health Initiative, 2002 г.) вызвало драматический период в судьбе менопаузальной гормонзаместительной терапии, что способствовало резкому сокращению МГТ в большинстве стран мира, появлению страхов и сомнений в отношении пользы и рисков.
Преждевременное завершение части исследования по менопаузальной гормонзаместительной терапии (МГТ) привлекло к себе всеобщее внимание. Как женщины, так и врачи чувствовали себя обманутыми, так как терапия, которая до этого считалась полезной для здоровья в долгосрочной перспективе, теперь оказалась опасной. Отличающийся от фактического изложения пресс-релиз предварительной работы прогремел в СМИ за неделю до того, как сама статья стала доступна для большинства читателей. Сообщалось, что исследование было остановлено в связи с повышенным риском развития рака молочной железы, связанным с заместительной гормональной терапией. На самом деле, в скорректированном анализе связь МГТ и рака молочной железы не была статистически значима!
Последующий углубленный анализ результатов WHI показал, что МГТ характеризуется благоприятным профилем пользы/риска у более молодых женщин, которые начинают терапию в близкие к менопаузе сроки. Эти результаты характеризовались сходным защитным воздействием терапии в отношении ИБС и снижения общей смертности, которые были продемонстрированы ранее в крупномасштабных наблюдательных исследованиях с участием относительно молодых женщин. После WHI широкое распространение получила так называемая временная гипотеза или гипотеза «окна терапевтических возможностей», согласно которой существует различное влияние МГТ на атеросклероз и связанные с ним клинические события в зависимости от возраста женщины и времени начала использования МГТ по отношению к моменту наступления менопаузы.
Основными недостатки данного исследования являлись:
Что же происходит с женским организмом в 45-55 лет?
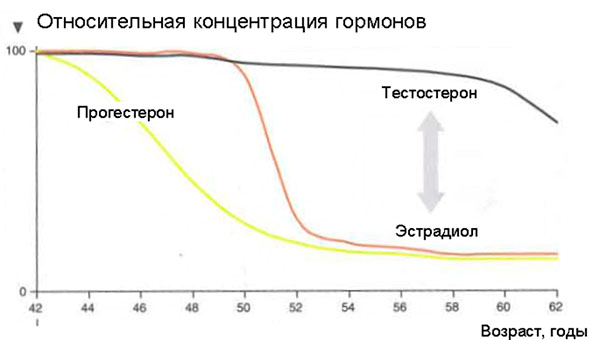
Что будет если МГТ не проводить?
А зачем нужно так «рисковать» и принимать «страшные» гормональные препараты при наступлении менопаузы? Ведь это естественный процесс, может, пусть все идет, как заведено природой? — Но тогда мы неизбежно столкнемся с заболеваниями, которые также предопределены природой.
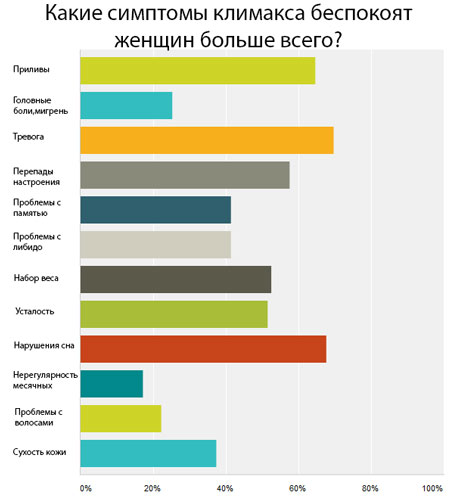
Сначала появляются ранние симптомы:
Через некоторое время появятся и поздние нарушения, связанные с длительным дефицитом половых гормонов:
Какое обследование проводится перед МГТ
Перед назначением менопаузальной гормональной терапии необходимо обследование (впрочем, которое необходимо проводить хотя бы раз в год и без терапии всем сознательным женщинам старше 45 лет).
Дополнительные обследования (при соответствующих данных анамнеза):
Когда пора начинать менопаузальную гормональную терапию?
Но проблема в том, что диапазон нормы ФСГ огромен, и для каждой женщины уровень свой. В идеале нужно сдать анализы крови на гормоны в период максимального расцвета – с 19 до 23 лет. Это и будет вашей индивидуальной идеальной нормой. А начиная с 45 лет ежегодно сверять с ней результаты. Но даже если вы впервые слышите о ФСГ – лучше поздно, чем никогда: в 30, 35, 40 лет имеет смысл выяснить свой гормональный статус, чтобы ближе к критическому возрасту было, на что ориентироваться.
Как самостоятельно понять, что пришло время МГТ?
Уровень эстрогенов снизился, если:
Препаратов огромное количество, какие из них наиболее безопасны?
Действует принцип «минимальности» и «натуральности»!
Для менопаузальной гормональной терапии применяются различные препараты, которые могут быть разделены на несколько групп:
«Натуральные» эстрогены – это препараты эстрогенов, которые по химической структуре идентичны эстрадиолу, синтезируемому в организме женщин. Благодаря современным технологиям создан синтетический эстрадиол, но по своей химической структуре он идентичен натуральному Эстрадиол–17b.
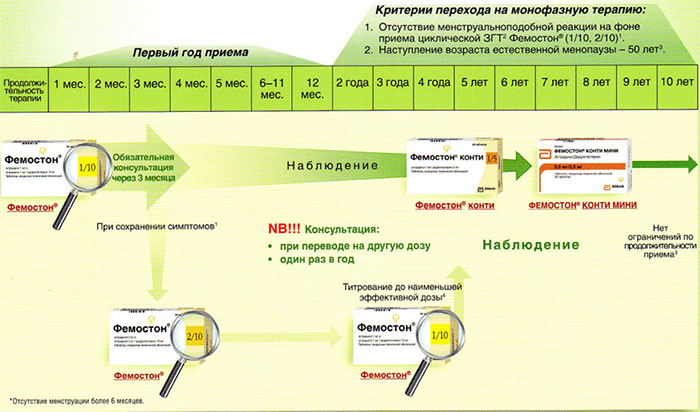
На сегодняшний день таким критериям более всего соответствует препарат Фемостон. Препараты линейки фемостона имеют различные дозировки, что укладывается в один из основных постулатов современной концепции МГТ – использование наименьшей возможной дозировки, которая сохраняет эффективность.
Препараты для двухфазной терапии – когда еще есть месячные
Фемостон 1/10 и Фемостон 2/10
В состав Фемостона 1/10 входят 28 таблеток. 14 белых, содержащих 1 мг Эстрадиола, и 14 серых, содержащих 1 мг Эстрадиола и 10 мг Дидрогестерона.
Состав Фемостона 2/10 отличается только количеством Эстрадиола
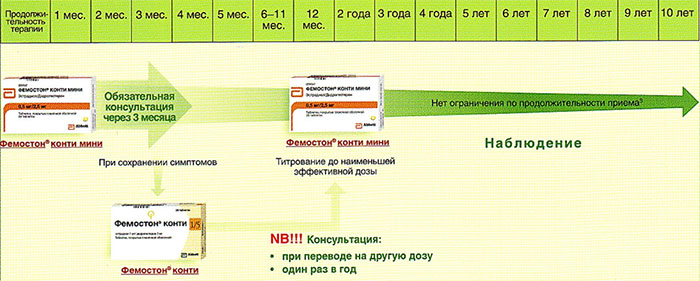
Препараты для монофазной терапии – когда месячные отсутствуют
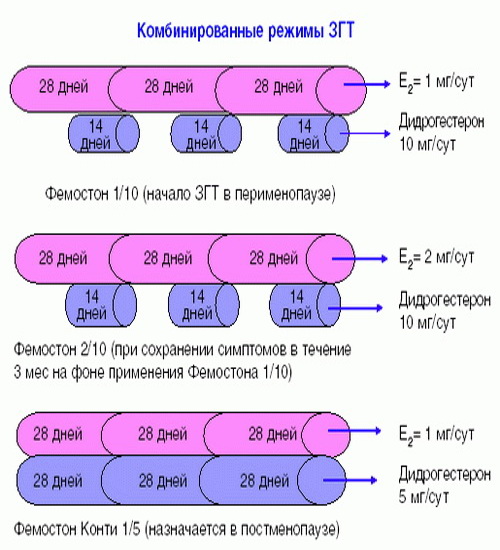
В состав Фемостона конти 1/5 входят 28 таблеток, содержащих 1 мг Эстрадиола и 5 мг Дидрогестерона.
В состав Фемостона мини 0,5/2,5 входят 28 таблеток, содержащих 0,5 мг Эстрадиола и 2,5 мг Дидрогестерона.
Ниже представлена более подробная схема первоначального назначения препаратов фемостон в пременопаузе (то есть до прекращения менструаций, но при наличии характерных климактерических симптомов). Пациенткам, у которых менструации не прекратились, рекомендуют начинать лечение в первый день менструального цикла. Пациенткам с нерегулярным менструальным циклом целесообразно начинать лечение после 10-14 дней монотерапии прогестагеном («химический кюретаж»).
Далее Вашему вниманию представлен алгоритм первоначального назначения препарата фемостон в постменопаузе (то есть когда уже прошел год и более после последней менструации).
Какой способ применения препаратов лучше?
Трансдермальное (накожное) нанесение позволяет избежать первой стадии печеночного метаболизма, благодаря чему колебания концентрации эстрадиола в плазме крови при применении накожных препаратов незначительны. Метаболизм и выведение эстрадиола при трансдермальном введении подобен метаболизму натуральных эстрогенов.
Большинству пациентов желательно использовать оптимальную и наиболее безопасную на сегодняшний день схему: Дивигель накожно + Утрожестан интравагинально.

Схема приема для женщин, у которых сохранена менструальная функция, назначается врачом. Обычно средство прописывают циклом с первого дня после окончания менструации (5 день цикла) в течение 25 дней, после овуляции (c 16 по 25 день цикла) нужно добавлять препараты гестагенов.
Утрожестан – содержит прогестерон микронизированный, существует в двух формах — 100 и 200 мг.
При МГТ в постменопаузе в непрерывном режиме препарат Утрожестан применяется в дозе 100 мг с первого дня приема эстрогенов.
При болях в молочной железе можно добавить прожестожель ежедневно по 1 дозе на каждую молочную железу 2-4 недели.
Противопоказаниями для заместительной гормонотерапии являются:
Нужен ли женщинам тестостерон?
Согласно рекомендациям Международного общества по менопаузе (International Menopause Society (IMS)) основное показание для применения тестостерона – лечение уменьшенного сексуального влечения, которое заставляет данную женщину испытывать значительные страдания. До рассмотрения вопроса о проведении терапии тестостероном необходимо решить вопросы, связанные с другими причинами нарушенного сексуального желания и/или возбуждения. К ним относятся диспареуния, депрессия, побочные эффекты лекарственных препаратов, проблемы взаимоотношений и другие проблемы со здоровьем, влияющие на женщину или ее партнера.
В настоящее время возможно применение трансдермальных препартов. На отечественном фармацевтическом рынке существует только один вариант – Андрогель, но его применение у женщин является «off-label», то есть не разрешено инструкцией. Обычно назначается 1/5 пакета в день (то есть 1 г геля/10 мг тестостерона).
Еще более перспективным может стать интравагинальная форма тестостерона, которая также может оказывать благоприятное действие при лечении вульвовагинальной атрофии.
Ключевые положения по применению препаратов тестостерона
Самые частые заблуждения:
А как же рак молочной железы, ведь это самая главная причина смерти у женщин?
В этом утверждении много заблуждений. На самом деле рак молочной железы – причина смертности в 4% случаев. Ведущая причина преждевременной смерти – сердечно-сосудистые заболевания (50%), которые запускает инсулинорезистентность. А она возникает на фоне гормональных нарушений.
Гормоны вызывают побочные эффекты и от них толстеют?
Новые низкодозированные и высокоселективные препараты направлены четко на мишень. Врачи на протяжении многих лет наблюдали за тысячами женщин, которые получали МГТ? Сегодня уже есть уникальные гестагены, метаболически нейтральные, они не приводят к ожирению и вместе с тем не понижают тестостерон, если у женщины нет его избытка. Выработаны и новые схемы лечения. Иногда при применении таблеток с эстрогенами, где-то в 10% случаев, бывают головные боли и боль в венах. В этом случае они заменяются на трансдермальные формы в виде геля.
Зачем мне принимать гормоны, если у меня нет приливов и отличное самочувствие?
Вместе с падением уровня гормонов возникает риск развития возрастных болезней: повышается артериальное давление, возникает ожирение, увеличивается риск развития сахарного диабета второго типа, подагры, остеопороза и онкологических заболеваний.
Вместо таблеток лучше принимать травы и различные фитоэстрогены?
Эффективность данных препаратов по устранению вазомоторных симптомов составляет 30%, что равно эффективности плацебо. При этом данная группа препаратов никаким образом не оказывает профилактического действия на возрастные заболевания (сердечно-сосудистые, онкологические заболевания, остеопороз, ожирение и сахарный диабет).