если кольпоскопия плохая что делать
Для чего нужна кольпоскопия перед ЭКО?
Важность кольпоскопии
В рамках протокола ЭКО организм женщины получает серьезную дозу гормонов, которая провоцирует активную работу яичников и интенсивный рост эндометрия. На органы ложится колоссальная нагрузка, нередко возникает всплеск хронических заболеваний. Если в организме есть злокачественные новообразования (особенно локализующиеся в области малого таза), мощные гормональные препараты могут активировать их активный и непредсказуемый рост. Именно поэтому во время подготовки к протоколу нельзя оставить без внимания даже малейший признак патологии шейки матки, влагалища, вульвы.
Также репродуктолог должен иметь исчерпывающую информацию о полипах, очагах эндометриоза, воспалительных процессах в области шейки матки пациентки. На основании полученных в ходе кольпоскопии данных о площади поражения, локализации он решает, какой вид лечения требуется (медикаментозный, оперативный, комплексный), корректирует дату вступления в протокол.
Как проводится кольпоскопия
Осмотр проходит на гинекологическом кресле. Обычно процедура занимает около 10 минут и не приносит болевых ощущений (возможен дискомфорт и легкое жжение во время нанесения йодного раствора на эпителий шейки матки). Как правило, перед ЭКО проводится простая (без использования медикаментозных препаратов) или расширенная кольпоскопия (с применением составов, которые вызывают определенную реакцию поврежденного эпителия, и зеленых фильтров для визуализации нетипичных сосудов).
Результаты вносятся в протокол. В нем отражается:
Только хорошие результаты кольпоскопии позволяют пациентке вступить в протокол ЭКО. В таком случае женщина может быть уверена, что в ходе экстракорпорального оплодотворения и во время беременности ухудшения состояния шейки матки не будет, не возникнет осложнений и при родах. Кольпоскопия назначается и перед криопротоколом (он подразумевает прием хоть и меньшей, но всё же ощутимой дозы гормонов).
Опытные репродуктологи и андрологи в центре планирования семьи в Краснодаре проведут полное обследование пары и подберут подходящий протокол ЭКО. И тогда мечта о ребенке станет реальностью.
Кольпоскопия – европейский метод обследования
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/01/kolposkopiya.jpg?fit=450%2C266&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/01/kolposkopiya.jpg?fit=900%2C532&ssl=1″ />
Кольпоскопия – классический метод диагностики гинекологических заболеваний. Исследуя состояние влагалища, вульвы и шейки матки, гинеколог применяет специальный прибор, который называется кольпоскопом. Кольпоскопия — эффективный инструмент обнаружения многих женских патологий, включая предраковые состояния.
Многие женщины испытывают сильное волнение перед кольпоскопическим обследованием. Это происходит из-за банальной неосведомлённости. Кольпоскопическое обследование – простая и безболезненная, но крайне необходимая гинекологическая процедура.
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/01/kolposkopiya.jpg?fit=450%2C266&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/01/kolposkopiya.jpg?fit=900%2C532&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/01/kolposkopiya-900×532.jpg?resize=790%2C467″ alt=»кольпоскопия» width=»790″ height=»467″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/01/kolposkopiya.jpg?resize=900%2C532&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/01/kolposkopiya.jpg?resize=450%2C266&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/01/kolposkopiya.jpg?resize=768%2C454&ssl=1 768w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/01/kolposkopiya.jpg?w=992&ssl=1 992w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″ />
Что такое кольпоскопия
Кольпоскопия представляет собой детальный осмотр доступных гинекологу внутренних женских органов при помощи специального микроскопа со встроенным освещением – кольпоскопа. Процедура схожа с обычным гинекологическим осмотром – стенки влагалища разводятся расширителем (зеркалом), а сам осмотр длится не более 20 минут. Кольпоскопия — выбор всех современных медцентров.
На сегодняшний день кольпоскопия — единственная процедура, с помощью которой обнаруживаются онкологические заболевания в начальной стадии развития.
Что показывает кольпоскоп: зачем нужна кольпоскопия?
При помощи кольпоскопа гинеколог может осмотреть влагалищную часть шейки матки и все влагалище — органы, наиболее часто страдающие от инфицирования, опухолевых процессов и эрозии.
Кольпоскопия выявляет множество заболеваний, даже находящихся на ранней стадии развития и протекающих без любых симптомов (латентно, скрыто), при этом давая исключительно точные результаты исследования. Прибор видит все изменения слизистой, а увеличением изображения можно варьировать. Кроме этого, проблемные участки можно снять и сохранить в электронном виде, используя снимки впоследствии для сравнения результатов терапии, а также для консультаций с коллегами, без привлечения пациентки.
Результаты, полученные при кольпоскопии, уже повод поставить предварительный диагноз. Итоговый вывод гинеколог делает, получив ответ из лаборатории, куда, на цитологическое и гистологическое обследование отправляются образцы тканей, взятые при кольпоскопии. Диагноз, установленный в ходе полного обследования достоверен на 100%.
Какие заболевания выявляет кольпоскопия
Основная цель, которую ставит перед собой кольпоскопия шейки матки, матки – определение следующих заболеваний и патологий:
Когда проводится кольпоскопия
Главная цель кольпоскопического исследования — своевременное диагностирование патологий шейки матки. Кольпоскопию обязательно назначают, если:
Кроме этого, показаниями к проведению процедуры являются:
Кольпоскопия относится к категории профилактических процедур, которые необходимо проходить каждой женщине ежегодно.
Как подготовиться к процедуре
Для получения точного результата кольпоскопию рекомендуют проводить в первые 2-4 дня после окончания месячных. Не запрещено проводить её и в другой день цикла, исключение – менструация, так как выделения не дадут тщательно осмотреть органы.
Важный момент — кольпоскопию лучше проходить в первой фазе цикла. После овуляции в канале шейки скапливается слизь в большом количестве, поэтому иногда происходит искажение результатов. Кроме того, во второй половине менструального цикла ткани регенерируют гораздо медленнее, что увеличивает вероятность появления неприятных ощущений во время процедуры.
Подготовка к кольпоскопии требует соблюдения следующих правил:
Как проводится процедура
Эта процедура безболезненна и выполняется всего за 5-10 минут. Врач проводит осмотр как обычно, на гинекологическом кресле. Сначала вводится влагалищное зеркало, затем сам кольпоскоп. В ходе осмотра гинеколог берет мазки со слизистой для изучения в лаборатории. Во избежание дискомфорта и неприятных ощущений пациентка должна расположиться в нём как можно удобнее и, главное, расслабиться.
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/kolposkopicheskoe-obsledovanie.jpg?fit=450%2C275&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/kolposkopicheskoe-obsledovanie.jpg?fit=900%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/kolposkopicheskoe-obsledovanie-900×550.jpg?resize=790%2C483″ alt=»кольпоскопическое обследование» width=»790″ height=»483″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/kolposkopicheskoe-obsledovanie.jpg?resize=900%2C550&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/kolposkopicheskoe-obsledovanie.jpg?resize=450%2C275&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/kolposkopicheskoe-obsledovanie.jpg?resize=768%2C469&ssl=1 768w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/kolposkopicheskoe-obsledovanie.jpg?w=1124&ssl=1 1124w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″ />
В процессе исследования применяется кольпоскоп, который включает в себя осветительный прибор и бинокуляр. Чтобы сделать доступной для исследования шейку, влагалищные стенки с помощью зеркала (гинекологический инструмент) разводятся, как при стандартном осмотре в кресле. Длительность процедуры – в среднем 10 — 15 минут.
С помощью прибора врач может увидеть разрывы, опухоли, деформации, воспаленные участки.
Если есть показания, могут применяться дополнительные тесты: использование оптических фильтров, обработка раствором уксусной кислоты шейки матки и так далее. Это требуется для диагностики участков тканей, где подозревается дисплазия. Пробы выявляют скрытые дефекты слизистой — начальные стадии эрозии и других патологий.
Расширенное кольпоскопическое обследование
Расширенное обследование проводится следующим образом:
Женщинам не стоит тревожиться: кольпоскоп не вводится во влагалище, а сама процедура хоть и не особо приятная, но практически безболезненная. Длится не более 30 минут.
Расширенное обследование даёт большие возможности гинекологу. Врач может
Несмотря на ряд преимуществ, кольпоскопия не является панацеей. Поставить точный диагноз и назначить лечение можно лишь после комплексного обследования с проведением анализов на онкологию.
Люминесцентная и цветная кольпоскопия
Эти методики отличаются только применяемыми реагентами. При цветной кольпоскопии слизистая органа обрабатывается растворами, окрашивающими в синий или зелёный цвет. Люминесцентная кольпоскопия назначается лишь при подозрении на онкологические заболевания. Она предусматривает нанесение флуорохрома, после чего под действием ультрафиолетовых лучей изучается состояние слизистой: раковые клетки окрашиваются в розовый оттенок.
Какие заболевания можно обнаружить с помощью расширенной кольпоскопии
Эта процедура незаменима при обнаружении следующих патологий:
Противопоказания
Главные факторы, при наличии которых запрещается проведение обследования:
После кольпоскопии: осложнения
После простого обследования последствий и ограничений не предполагается, так как гинеколог никак не соприкасался с маткой. После расширенного у женщины возможно появление тёмно-коричневых выделений, но их опасаться не следует: это выходят остатки раствора Люголя. Также характерны тянущие боли внизу живота на протяжении 4-10 дней.
Бывают случаи, когда во влагалище женщины попадает инфекция, в результате чего возникает воспаление и сопутствующие этому симптомы. Но данный факт не касается непосредственно кольпоскопии, это происходит по халатности гинеколога, допустившего инфицирование. Или же инфекция может быть подхвачена до или после кольпоскопии, но до сего момента она активно не развивалась.
В течение 2-х дней после процедуры у некоторых пациенток сохраняется кровотечение. При этом разрешается пользоваться только прокладками, тампоны под запретом. Это происходит достаточно редко и не является поводом обращения к гинекологу. Исключение составляет беременность.
Как правило, других последствий после процедуры не бывает.
Кольпоскопия при беременности
Кольпоскопическое обследование назначается беременным только в крайних случаях. В основном оно проводится из-за подозрения на эрозию шейки матки, часто встречающуюся сейчас у молодых женщин. В таком случае процедуру должен проводить наиболее опытный гинеколог. Кроме эрозии, кольпоскопия поможет выявить у беременной множество других болезней, своевременная диагностика которых важна как для будущего ребёнка, так и для самой женщины.
обследование у гинеколога с кольпоскопией
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/03/obsledovanie-u-ginekologa-s-kolposkopiey.jpg?fit=450%2C298&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/03/obsledovanie-u-ginekologa-s-kolposkopiey.jpg?fit=831%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/03/obsledovanie-u-ginekologa-s-kolposkopiey-831×550.jpg?resize=790%2C523″ alt=»обследование у гинеколога с кольпоскопией» width=»790″ height=»523″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/03/obsledovanie-u-ginekologa-s-kolposkopiey.jpg?resize=831%2C550&ssl=1 831w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/03/obsledovanie-u-ginekologa-s-kolposkopiey.jpg?resize=450%2C298&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/03/obsledovanie-u-ginekologa-s-kolposkopiey.jpg?resize=768%2C509&ssl=1 768w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/03/obsledovanie-u-ginekologa-s-kolposkopiey.jpg?w=1027&ssl=1 1027w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″ />
Обследование должно проводиться как можно осторожнее, в противном случае высока вероятность печальных последствий – кровотечения, выкидыша в первом триместре или преждевременных родов на более поздних сроках. Биопсия во время беременности может привести к такому же результату. Без угрозы для здоровья её рекомендуется проводить в послеродовой период (через 1,5-2 месяца).
Рекомендации после обследования
После простой кольпоскопии предполагается ведение обычного образа жизни. А вот расширенная, особенно в сочетании с биопсией, требует соблюдения следующих правил на протяжении 1-2 недель:
Где сделать кольпоскопию в СПБ
Эта диагностическая методика относится к разряду субъективных, так как врачебное заключение ставится на основании увиденного, без подтверждения анализами. Следовательно, чтобы точно оценить ситуацию, гинеколог должен обладать огромным опытом и высокой квалификацией. Именно такие специалисты работают в клинике Диана (Санкт-Петербург). В распоряжении специалистов новый кольпоскоп с мощным увеличением. В клинике можно пройти кольпоскопию в любое удобное для себя время.
Симптомы дисплазии шейки матки. Правда ли, что проявления дисплазии – это кровотечения, боли, выделения и температура?
Симптомы и признаки дисплазии шейки матки
Д.м.н., профессор Сеченовского университета, онколог, хирург, онкогинеколог, гинеколог-иммунолог, эксперт по лечению дисплазии, предраковых и опухолевых заболеваний шейки матки.
Дисплазия шейки матки не имеет никаких симптомов и проявлений. Вы не испытываете боли при дисплазии, она не кровит, не зудит, выделения и месячные при дисплазии шейки матки не отличаются от нормальных, температура при дисплазии не поднимается.
Внешние признаки начальной стадии дисплазии на гинекологическом осмотре зачастую неочевидны даже доктору и их путают с безобидными заболеваниями шейки матки. Все эти признаки обычно описываются коллегами несуществующим диагнозом «ЭРОЗИЯ».
Этим она и опасна, так как дисплазия на стадии HSIL– это предраковое заболевание шейки матки.
С момента начала половой жизни необходимо ежегодно посещать гинеколога. Даже если у вас нет никаких жалоб, делать это нужно буквально «как часы» и проходить такие обследования:
1. Осмотр в зеркалах – строго 1 раз в год.
2. Жидкостная цитология – строго1 раз в год.
3. Расширенная кольпоскопия – строго 1 раз в год.
4. Определение вирусной нагрузки – рекомендую выполнять строго 1 раз в год с момента начала половой жизни.
Письмо МЗ РФ от 2 ноября 2017 г. N 15-4/10/2-7676 О направлении клинических рекомендаций (протокола лечения) «Доброкачественные и предраковые заболевания шейки матки с позиции профилактики рака» рекомендует до 30 лет выполнять определение вирусной нагрузки лишь после выявления атипических клеток в мазке на цитологию. И только после 30 лет – строго 1 раз в год вне зависимости от результата цитологического исследования.
Дополнительные исследования – их назначает врач на основании результата предыдущих.
5. Биопсия. Выполняется только по назначению врача. Исследование назначается даже на фоне нормального результата цитологического анализа, если врач на кольпоскопии видит подозрительный участок шейки матки.
6. Иммуногистохимическое определение экспрессии белка p16. Выполняется при выявлении атипических клеток в анализах.
7. МРТ. Назначается врачом при наличии показаний (например, перед лечением дисплазии для исключения патологии других органов малого таза).
Этот список немного отличается от рекомендованного Минздравом. Он основан на моем многолетнем опыте лечения дисплазии шейки матки и рака ин ситу. Подробнее о каждом пункте обследования я рассказываю в своей статье «Диагностика дисплазии шейки матки».
Например, Минздрав рекомендует выполнять расширенную кольпоскопию только после выявления атипических клеток в цитологическом мазке или после обнаружения ВПЧ высокого онкогенного риска.
Я рекомендую выполнять расширенную кольпоскопию ежегодно, вне зависимости от результатов цитологического исследования.
Еще Минздрав рекомендует делать первый цитологичский мазок только после 21 года. Но в реальной жизни девочки вступают в половую жизнь в 16 лет и даже ранее. И если вирус папилломы человека в шейке матки поведет себя активно, к 21 году у этих девочек может развиться полноценный рак шейки матки.
Именно поэтому профилактику рака крайне важно начинать в полном объеме с момента начала половой жизни.
Фактически, существующий стандарт Минздрава лишает молодых женщин медицинской помощи и защиты.
Но если дисплазия протекает без симптомов, о чем же мы с вами будем говорить?
Мы будем говорить о том, как проявляется дисплазия шейки матки на кольпоскопии. Эта процедура позволяет заподозрить неладное и принять верное решение в отношении тактики лечения.
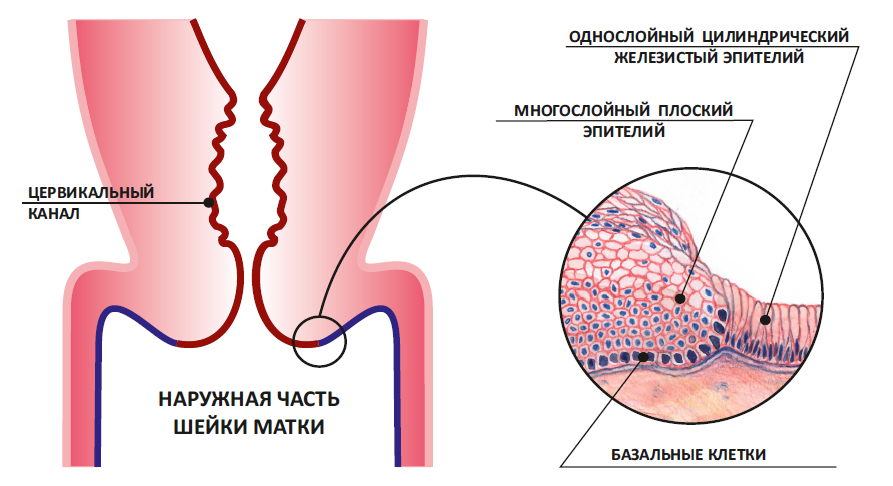
Чтобы понять симптомы дисплазии шейки матки, нам необходимо узнать строение шейки
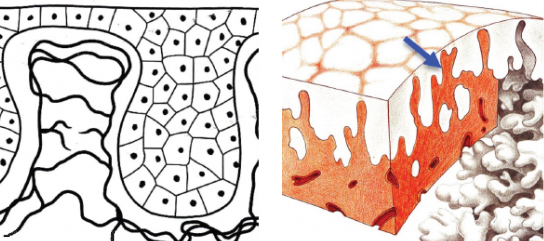
Шейка матки состоит из двух частей.
Первая – влагалищная часть. Ее покрывает многослойный плоский эпителий, который называется экзоцервиксом.
Вторая – это цервикальный канал шейки матки. Его покрывает цилиндрический эпителий – эндоцервикс.
Шейка матки состоит из двух частей, покрытых разным эпителием
Иллюстрация с сайта medgyna.livejournal.com
Плоский эпителий, как следует из его названия, многослойный и выполняет барьерную функцию. Он служит для защиты – в первую очередь, от инфекций.
Экзоцервикс представлен двумя видами плоского эпителия: зрелый (нормальный) и незрелый (метапластический). Это норма.
Метапластический эпителий расположен между зрелым плоским эпителием и цилиндрическим. На гистологическом срезе, в отличие от зрелого, он очень тонкий, более яркий, имеет более красноватый цвет и весь в «точечках».
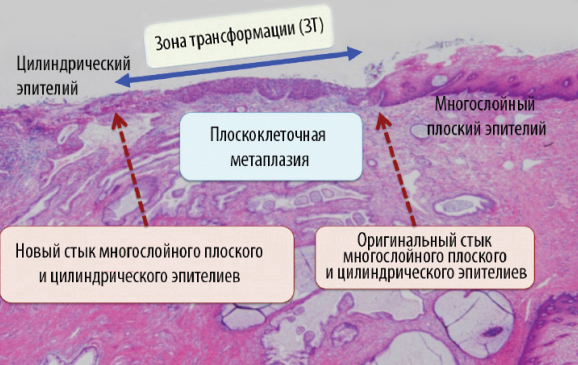
Переход (трансформация) цилиндрического эпителия в плоский происходит за счет процессов метаплазии. Метаплазированный эпителий – это нормальный процесс, и за этой формулировкой не скрывается рак. Зону, покрытую метапластическим эпителием, называют зоной трансформации, или зоной перехода.
Цилиндрический эпителий представляет собой один ряд клеток. Он больше подвержен травмированию, инфицированию бактериями и вирусами, воспалению.
Зона трансформации наиболее уязвима для инфицирования, и дисплазия начинается именно здесь.
Поэтому изучение зоны трансформации и поиск атипичных клеток на ней – одна из самых важных задач кольпоскопии.
А теперь давайте посмотрим на эту иллюстрацию:
С началом полового созревания, у девушек и молодых женщин цилиндрический эпителий выходит за пределы цервикального канала в область влагалищной (наружной) части шейки матки.
Это состояние коллеги называют эрозией (физиологической эрозией). Более уместно называть ее псевдоэроизей, или эктопией (физиологической эктопией). И ее наличие – это АБСОЛЮТНАЯ норма.
В процессе достижения зрелого репродуктивного возраста, цилиндрический эпителий постепенно погружается в цервикальный канал целиком. Этот процесс ускоряется приемом гормональных контрацептивов КОК и беременностью. Процесс смещения переходной зоны в полость цервикального канала происходит постепенно в течение всей жизни. После прекращения менструаций зона трансформации может полностью уйти в цервикальный канал. Это тоже АБСОЛЮТНАЯ норма.
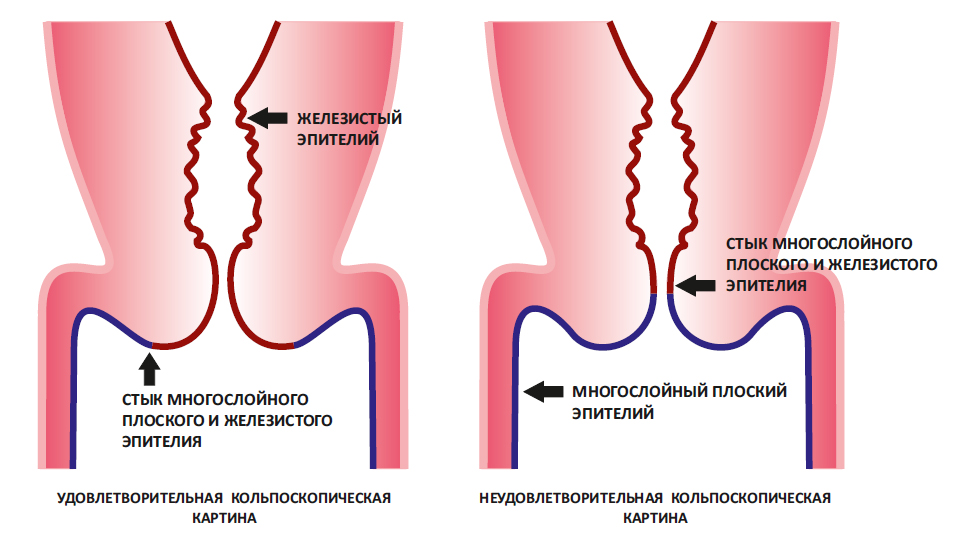
В кольпоскопическом заключении можно увидеть фразы:
Это ни хорошо и ни плохо. Удовлетворительная кольпоскопическая картина означает только одно – доктор увидел зону трансформации. И все. Если зоны трансформации не видно (она «спрятана» в цервикальном канале), то картина будет неудовлетворительная.
Как выглядит дисплазия шейки матки на кольпоскопии
Если осматривать шейку матки без микроскопа, признаки начальной стадии дисплазии почти ничем не выделяются. Глядя на зону трансформации, невозможно понять, там идет здоровый процесс замещения одного эпителия другим, или клетки заражены и запущен процесс перерождения.
Впрочем, изредка бывает и наоборот: очень страшная и подозрительная на первый взгляд шейка матки оказывается абсолютно здоровой.
Именно поэтому необходимо рассмотреть шейку матки под увеличением и выполнить ее окрашивание. Для этой цели используется гинекологический микроскоп, который называется кольпоскопом, а процедура – кольпоскопией.
Перед окрашиванием гинеколог под разным увеличением рассматривает сосуды шейки матки. Нормальные сосуды похожи на крону дерева – они ветвятся от широких к узким.
Аномальные процессы сопровождаются ростом таких же аномальных сосудов – атипические клетки должны получать полноценное питание. Но питающие их сосуды не имеют ничего общего с нормальными – они имеют вид копья, запятой, галочки, крючка. Гинекологу важно взять такие «поломанные» сосуды на заметку и вернуться к ним взглядом на этапе окрашивания – здоровые сосуды пропадают, а аномальные сосуды остаются видимыми.
Такая реакция является дополнительным признаком атипических процессов на шейке.
Чтобы увидеть проблемные участки, шейку матки окрашивают последовательно уксусом и раствором Люголя, в состав которого входит йод (проба Шиллера). Окрашивание является неотъемлемой частью расширенной кольпоскопии. В гинекологии окрашивания называются пробами. Они абсолютно безвредны для здоровья.
Без окрашивания невозможно понять, какая ткань перед глазами – здоровая, или измененная. Очень часто до окрашивания шейка выглядит красивой, ровной, розовой и гладкой – не видно абсолютно никаких изменений! Только реакция тканей позволяет врачу заподозрить атипию клеток.
Ни одна из проб не может заменить другую и обе обязательны к исполнению. Они уточняют друг друга. Например, подозрительные признаки при уксусной пробе могут легко разрешится пробой Шиллера.
1. Обработка шейки матки 3-5% раствором уксусной кислоты. Это крайне важный этап исследования.
При обработке уксус делает ткани более рельефными, объемными, здоровые сосуды сужаются и пропадают, а подозрительные участки экзоцервикса начинают стремительно белеть. Такое нездоровое побеление имеет свое название – ацетобелый эпителий.
Скорость и интенсивность побеления имеет очень важное значение для диагностики и показывает степень тяжести дисплазии.
Циллиндрический эпителий (эндоцервикс) тоже светлеет и становится похожим на красную икру или виноградные гроздья.
2. Проба Шиллера.
Тщательно рассмотрев обработанную уксусом шейку, гинеколог наносит на нее раствор Люголя. Йод взаимодействует с гликогеном – запасом глюкозы внутри клетки – и окрашивает экзоцервикс в темно-коричневый цвет. У женщин в менопаузе гликогена в клетках меньше, и экзоцервикс окрашивается менее интенсивно.
Здоровая шейка матки окрашивается равномерно. Проблемные зоны прокрашиваются неравномерно – видны светлые пятна – так называемые «йод негативные зоны». Это первые признаки дисплазии, вызванной ВПЧ.
Не связанные с ВПЧ заболевания проявляются по-другому: шейка матки приобретает избыточно яркий оттенок или покрывается большим количеством «пузырьков».
Аномальные клетки (атипические клетки с признаками дисплазии) никогда не окрашиваются – в них попросту нет гликогена. Они не создают запасов – ведь они ориентированы не на работу, а исключительно на размножение, и получают свое питание напрямую через сосуды.
Эндоцервикс (эктопия) во время выполнения пробы Шиллера абсолютно не окрашивается и выглядит белым. Здесь гинекологу важно отслеживать, насколько точно непрокрашиваемая зона совпадает с границами ацетобелого эпителия.
В процессе кольпоскопии много важных нюансов. Именно несоблюдение нюансов и малый опыт врача приводят к недостоверной диагностике. Повторюсь еще раз, что подавляющее большинство случаев рака шейки матки – это результат пропущенной на ранней стадии дисплазии.
Например, нельзя просто окрасить шейку, подождать, и посмотреть на результат.
Гинекологу каждую секунду выполнения пробы очень важно быть «в процессе» – отслеживать характер изменений на шейке матки сразу после обработки уксусом – смотреть, НЕ ОТРЫВАЯ ГЛАЗ.
Многие изменения эпителия протекают стремительно, и исчезают через несколько секунд после обработки.
Если в заключении вы увидите фразы:
Это все варианты нормы.
Что подозрительного видит врач на кольпоскопии
Если в клетках шейки матки началась предраковая трансформация, метапластический эпителий меняется.
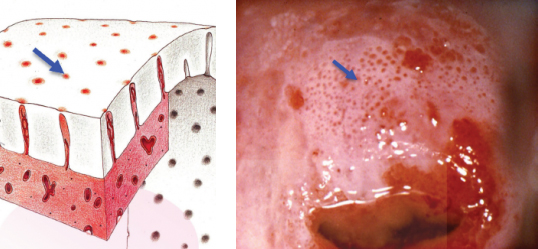
Появляются зоны скопления избыточно растущих клеток. Для обеспечения этих клеток питанием вокруг них формируется сосудистая сеть. Визуально эта сеть проявляется как пунктация и мозаика.
Пунктация
Пунктация – это точки на шейке матки, которые образуют вершины сосудистых петелек – они доходят почти до поверхности эпителия и становятся видны.
Иллюстрация с сайта medgyna.livejournal.com
Пунктация выглядит как красная сыпь на фоне ацетобелого эпителия
Мелкие точки обычно говорят гинекологу о воспалении, о начальной степени дисплазии LSIL или о присутствии вируса папилломы человека. Крупные и хаотично разбросанные точки обычно говорят об HSIL и даже о раке.
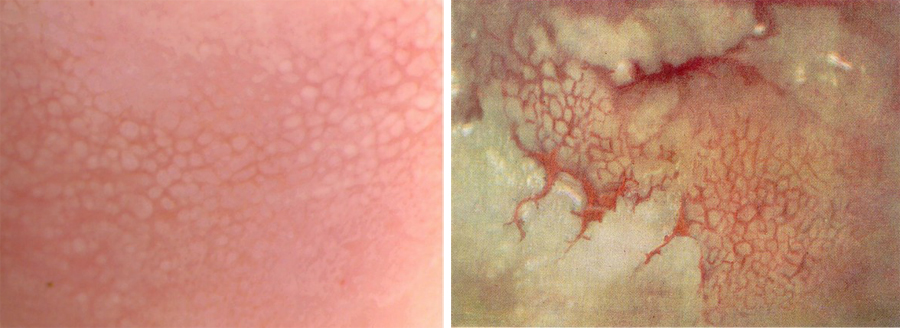
Мозаика
Мозаика появляется только после обработки уксусом.
Это зоны эпителия, границы которых окруженные капиллярами. Мозаику можно сравнить с островками, плотно разбросанными по поверхности реки. Или с мозаичным панно.
Слабые и почти незаметные проявления мозаики обычно говорят об отсутствии проблем или о дисплазии 1 степени (LSIL). Она встречается часто. После обработки уксусом такая мозаика проявляется медленно, и очень быстро исчезает.
Иллюстрация с сайта medgyna.livejournal.com
Слева – еле заметная мозаика, справа – «булыжная мостовая». Иллюстрация с сайта medgyna.livejournal.com
Грубая мозаика похожа на булыжную мостовую. Она быстро появляется после обработки уксусом – «булыжники» начинают белеть, а расстояние между ними приобретает темно-красную окраску.
Грубая мозаика хорошо заметна и долго сохраняется. Чем выпуклее и заметнее «булыжники», чем сильнее они «вздуваются», тем более выражен диспластический процесс. Гинеколог поставит тяжелую степень дисплазии.
Признаки дисплазии эпителия видны только после окрашивания уксусом
В каждой стране нужно поставить памятник Гансу Гинзельману – человеку, который однажды придумал уксусную пробу.
Уксус дает эффект линзы: все ненормальные поражения шейки становятся более отчетливыми. При обработке он вызывает кратковременный отек эпителия – клетки набухают и выпячиваются, а здоровые сосуды, наоборот, сокращаются и пропадают.
Аномальные клетки, состоящие из клеток с большими ядрами, бледнеют. Такая реакция позволяет врачу заподозрить воспаление, метаплазию или дисплазию. Чем быстрее белеет участок, чем он плотнее, чем дольше сохраняется на шейке после пробы, тем серьезнее ситуация.
Кольпоскопия – это не панацея
В практике часто встречаются ситуации, когда на шейке нет никаких видимых изменений – шейка хорошо «ведет себя» и под уксусом, и под Люголем. Но одновременно в цервикальном канале возможно присутствие полноценного ракового процесса.
Поэтому расширенная кольпоскопия НЕ ОСВОБОЖАДЕТ НАС от цитологического исследования (ПАП теста) один раз в год.
Но кольпоскопия дает гинекологу много сопутствующей информации и позволяет установить диагноз более точно.
Например, показывает плоские кондиломы и подозрительные участки на шейке матки, которые еще до появления визуальных проявлений дисплазии могут говорить об опасной вирусной природе заболевания.
Наличие ВПЧ высокого онкогенного риска + проявлений дисплазии на кольпоскопии + наличие атипических клеток в результатах цитологического исследование является прямым показанием для проведения лечения методом ФДТ – фотодинамической терапии шейки матки.
Прием ведет Афанасьев Максим Станиславович, акушер-гинеколог, онкогинеколог, онколог, иммунолог, доктор медицинских наук, профессор и член ученого совета Первого МГМУ им. И.М. Сеченова МЗ РФ, эксперт по лечению дисплазии шейки матки.
После лечения я поддерживаю обратную связь со всеми пациентками и решаю все возникающие вопросы. Гепатит и положительный ВИЧ статус не является противопоказаниями для лечения методом ФДТ.