если не открывается шейка матки при родах что делать
Слабая родовая деятельность
Автор: Созинова А.В., акушер-гинеколог, ведет непрерывную практику с 2001 года.
Слабость родовой деятельности — это патологическое состояние, которое характеризуется уменьшением и ослаблением схваток, а также медленным раскрытием шейки матки. При этом роженица сильно устает и теряет силы.
Слабая родовая деятельность бывает первичной и вторичной.
Причины возникновения
К группе риска можно отнести беременных, у которых в анамнезе есть:
Причины могут быть и со стороны плода:
Чаще всего для развития слабой родовой деятельности нужно несколько причин или их совокупность.
Признаки слабой родовой деятельности
Первичная слабость родовой деятельности может проявляться такими симптомами:
Нормы раскрытия и схваток в первом периоде родов
Вторичная родовая слабость характеризуется более длительным периодом изгнания плода (более 1–1,5 часа). Это происходит за счет ослабевания или прекращения схваток, которые в начале были интенсивными, ритмичными и продолжительными. В этот момент продвижение плода по родовому пути замедляется или вовсе останавливается.
Диагностика
Первичная слабость родовой деятельности диагностируется на основании:
Диагноз ставится также на основании данных партограммы, если динамика раскрытия шейки матки отсутствует в течение двух часов.
Вторичная родовая слабость диагностируется на основании клинической картины и данных партограммы. Кроме того, необходимо контролировать состояние плода (прослушивать сердцебиение, установить датчик КТГ), так как есть риск развития гипоксии. После установления диагноза врачам-акушерам необходимо решить вопрос о тактике ведения родов.
Слабость родовой деятельности необходимо отличать от нижеперечисленных патологий:
Лечение и родоразрешение при слабой родовой деятельности
Есть несколько методов медицинской помощи. Врач принимает решение в зависимости от причин патологии и состояния роженицы и плода. Если роды затянулись и стали опасными для жизни, роды стимулируют или проводят экстренное кесарево сечение. Методы медицинской помощи:
1.Стимуляция родов без медикаментозных препаратов. Родовую деятельность может усилить процедура амниотомии (вскрытие плодного пузыря), которая позволяет не применять лекарственные препараты. Не стоит пугаться, амниотомия проводится совершенно безболезненно.
2.Лекарственная стимуляция. Проводится в случае неэффективности амниотомии. Она может быть проведена с помощью сильных анальгетиков, которые вызывают медикаментозный сон для расслабления и отдыха роженицы. Стимуляция окситоцином и простагландинами выполняется внутривенно.
3.Кесарево сечение. Экстренная операция проводится в случае неэффективности стимуляции и при угрозе жизни для роженицы или плода.
Медикаментозный сон
Для лечебного сна вводят оксибутират натрия и глюкозу, выполняется анестезиологом. При его отсутствии врач-акушер вводит промедол, реланиум, атропин и димедрол. Медикаментозный сон позволяет роженице отдохнуть 2-3 часа и набраться сил, а также способствует усилению схваток. Если есть показания к экстренному кесареву сечению, то нет необходимости в лечебном сне.
После того, как женщина отдохнет, врачу необходимо оценить ее состояние и плода, а также степень раскрытия маточного зева. После чего создается гормонально-энергетический фон с помощью:
Амниотомия
Вскрытие плодного пузыря способствует выработке простагландинов, которые стимулируют схватки. Выполняется при раскрытии шейки матки на 3-4 см. Через 2-3 часа после процедуры врачу нужно оценить состояние динамики раскрытия шейки матки, а также решить вопрос об использовании сокращающих препаратов.
Медикаментозная стимуляция
При стимуляции лекарственными препаратами используют окситоцин и простагландины.
Окситоцин вводится внутривенно через капельницу. Он провоцирует усиление схваток и выработку простагландинов. Окситоцин вводится при раскрытии маточного зева на 5–6 см и более, только после амниотомии или самостоятельного отхождения околоплодных вод.
Простагландин Е2 способствуют развитию нормальных схваток. Препарат также ускоряет созревание шейки матки и ее раскрытие, при этом не нарушая маточно-плацентарное кровообращение. Препарат вводится аналогично окситоцину. Его применяют до раскрытия маточного зева на 2-3 см при недостаточно зрелой шейке матки.
Простагландин F2a (энзапрост или динопрост) используется при раскрытии маточного зева на 5 и более см. Эффекты препарата: стимуляция схваток, сужение кровеносных сосудов, усиление свертываемости крови. Поэтому он противопоказан при гестозе и заболеваниях крови. Простагландин F2a вводится внутривенно с помощью капельной системы.
При медикаментозной стимуляции в обязательном порядке проводится профилактика гипоксии плода каждые 3 часа. Для этого внутривенно вводится 40%-раствор глюкозы + аскорбиновая кислота + эуфиллин, сигетин или кокарбоксилаза. А также показано вдыхание увлажненного воздуха.
Кесарево сечение
Если все вышеперечисленные методы оказались неэффективны или есть дополнительные показания, то проводится операция кесарева сечения.
Противопоказания к родостимуляции
Возможные осложнения
В случае некорректного выбора стратегии родоразрешения при слабой родовой деятельности возможны следующие осложнения:
Прогноз
При адекватной медицинской помощи прогноз для женщины и плода благоприятный. Многое зависит от психологического состояния женщины, не нужно паниковать и бояться, лучше прислушаться к рекомендациям врача-акушера. Серьезные осложнения случаются достаточно редко.
Некоторые исследования при беременности
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
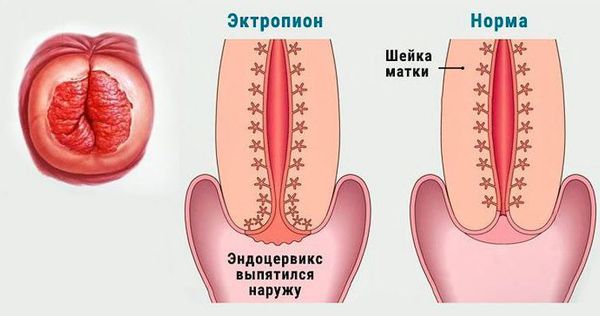
Истмико-цервикальная недостаточность
ГЛАВНЫЙ ВРАЧ ЦЕНТРА МЕДИЦИНЫ ПЛОДА В МОСКВЕ, СПЕЦИАЛИСТ ПО ПРЕНАТАЛЬНОЙ ДИАГНОСТИКЕ (МЕДИЦИНЕ ПЛОДА), ВРАЧ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ, КАНДИДАТ МЕДИЦИНСКИХ НАУК.
Содержание
Невынашивание беременности является серьезной проблемой в современном акушерстве. Около 10-20 % беременностей заканчиваются самопроизвольными выкидышами или преждевременными родами. Возможных причин невынашивания беременности множество. Это и гормональные расстройства, и заболевания матери, и генетические нарушения, и воздействие факторов внешней среды. Одной из серьезных проблем, приводящих к невынашиванию беременности, является так называемая истмико-цервикальная недостаточность.
Матка по форме напоминает грушу. В ее строении выделяют тело и шейку. Во время беременности плод находится внутри тела матки, а благодаря наличию мышечных клеток, тело матки значительно увеличивается в течение беременности. Шейка матки имеет форму цилиндра. Со стороны тела матки она ограничена внутренним зевом, в области которого кроме мышечных клеток находится большое количество соединительной ткани, и формируется кольцо, способствующее удержанию плода в матке (сфинктер). Участок перехода тела матки в шейку называется перешейком (истмус). Во влагалище шейка матки открывается наружным зевом. Во время родов происходит сглаживание шейки матки, расслабление мышечных клеток и открытие шейки матки, которая формирует родовой канал.
При нарушении целостности или функции сфинктера и внутреннего зева шейки матки, недостаточной замыкательной функции истмуса, развивается так называемая истмико-цервикальная недостаточность.
При истмико-цервикальной недостаточности во время беременности происходит самопроизвольное сглаживание и раскрытие шейки матки, не связанное с сократительной активностью матки. Плодное яйцо при этом лишается необходимой опоры в нижнем маточном сегменте. При увеличении давления внутри матки плодные оболочки начинают выпячиваться в расширенный канал шейки матки, что приводит к преждевременным родам. Обычно роды начинаются с преждевременного излития околоплодных вод. Это происходит потому, что выбухающие в канал шейки матки плодные оболочки могут инфицироваться бактериями, находящимися в составе микрофлоры влагалища. Вследствие этого оболочки теряют эластичность, происходит их самопроизвольный разрыв, излитие околоплодных вод и инфицирование малыша внутриутробно бактериями, находящимися во влагалище беременной женщины.
Причины истмико-цервикальной недостаточности
Предшествующие травмы
Прежде всего, это предшествующие травмы. Они приводят к так называемой травматической или органической ИЦН. Чаще всего это травматичные роды, при которых происходит разрыв шейки матки, предшествующие аборты или диагностические выскабливания полости матки, во время которых производится инструментальное расширение шейки матки. При этом возможно нарушение целостности истмического кольца шейки и формирование в месте травмы грубой рубцовой ткани.
Гормональные нарушения
Функциональная истмико-цервикальная недостаточность формируется в результате гормональных нарушений в организме беременной женщины. Это могут быть выраженное недоразвитие внутренних половых органов, дефицит половых гормонов, снижение нормальной функции яичников, иногда ИЦН формируется при повышенном уровне мужских половых гормонов в крови. Все перечисленные причины приводят к нарушению соотношения мышечной и соединительной ткани в перешейке и шейке матки, изменяется реакция мышечных клеток шейки матки на нервные импульсы.
Врожденная истмико-цервикальная недостаточность
В редких случаях, при пороках развития матки может встречаться врожденная истмико-цервикальная недостаточность.
Симптомы и диагностика ИЦН
Специфических симптомов истмико-цервикальной недостаточности нет. Беременную женщину могут беспокоить тяжесть внизу живота или в поясничной области, могут участиться позывы к мочеиспусканию за счет давления плода на мочевой пузырь. Однако чаще всего будущую маму ничего не беспокоит.
Постановка диагноза истмико-цервикальной недостаточности производится преимущественно во время беременности, поскольку только во время беременности имеются объективные условия оценки функции шейки матки и ее истмического отдела. Вне беременности врачи предпринимают ряд специальных проб для выявления ИЦН. Проводится рентгенологическое исследование матки на 18-20 день цикла, производится оценка степени расширения канала шейки матки во вторую фазу менструального цикла с помощью специальных инструментов.
Во время беременности в качестве мониторинга состояния шейки матки используется трансвагинальное ультразвуковое исследование. При этом измеряется длина шейки матки. Длина шейки матки менее 3 см при сроке беременности менее 20 недель требует отнесения женщины в группу высокого риска по ИЦН и тщательного наблюдения за такой пациенткой.
У женщин, вынашивающих двойню или тройню до 28 недель беременности нормальной считается длина шейки матки более 37 мм у первобеременных и более 45 мм у повторнобеременных пацеинток. У многорожавших женщин длина шейки матки в сроке 17-20 недель беременности должна быть более 29 мм.
Абсолютным признаком наличия истмико-цервикальной недостаточности является укорочение шейки матки до 2 см и менее. На измерение длины шейки матки влияют различные факторы – к примеру, тонус матки и высота расположения плаценты. Кроме того, важно каким способом врач ультразвуковой диагностики оценивает длину шейки матки. Наиболее правильные результаты получаются при трансвагинальном (то есть осмотре датчиком, введенным во влагалище пациентки) доступе. Этот способ осмотра шейки матки абсолютно безопасен для дальнейшего течения беременности и не может вызывать угрозу прерывания или другие осложнения.
При осмотре шейки матки через брюшную стенку, то есть трансабдоминально, измерения длины шейки примерно на полсантиметра превышают таковые при трансвагинальном осмотре, кроме того, на изменение ее длины влияет степень наполнения мочевого пузыря. Кроме длины шейки матки, при проведении ультразвукового исследования оценивается состояние внутреннего зева, имеется ли открытие зева и выбухание в канал шейки матки плодного пузыря.
Однако ставить диагноз истмико-цервикальной недостаточности только по результатам ультразвукового исследования не правильно. Более точную информацию дает осмотр шейки матки врачом-гинекологом. Осмотр производится в гинекологическом кресле. При этом врач оценивает длину влагалищной части шейки матки, ее плотность, степень открытия канала шейки матки.
Способы лечения ИЦН
С целью профилактики преждевременных родов при истмико-цервикальной недостаточности с 20 по 34 недели беременности назначаются препараты прогестерона (ДЮФАСТОН, УТРОЖЕСТАН) – гормона, вырабатывающегося в плаценте и поддерживающего беременность.
Существуют два способа лечения истмико-цервикальной недостаточности. Это нехирургические методы и хирургические.
Нехирургические методы
К нехирургическим методам относят введение во влагалище специальных акушерских пессариев – колец, которые надеваются на шейку матки и препятствуют ее дальнейшему раскрытию, поддерживая предлежащую часть плода. Нехирургические методы имеют ряд преимуществ – они не требую госпитализации в стационар, введения наркоза и просты в использовании. Применяют пессарии обычно после 28 недель беременности. Перед введением кольца обязательно берут мазок на флору для выявления и лечения возможного воспалительного процесса. После введения акушерского пессария необходимо каждые 2-3 недели проводить обработку влагалища и кольца антисептическими растворами для профилактики развития инфекции. Однако не всегда этот метод может быть применим.
Хирургические методы
При выраженной истмико-цервикальной недостаточности применение колец неэффективно. Не используют их также при выбухании плодного пузыря в канал шейки матки. В этих случаях лечение осуществляется путем зашивания шейки матки.
Показания к хирургической коррекции ИЦН:
Противопоказания к хирургическому лечению:
Наложение швов на шейку матки обычно проводится с 13 до 27 недели беременности. Сроки проведения операции определяются индивидуально лечащим врачом. Наиболее благоприятны для оперативного лечения срок с 15 по 19 неделю беременности, когда открытие шейки матки не очень выражено и плодный пузырь не выбухает в канал.
Наложение швов на шейку матки производят под общим наркозом. В ряде случаев, например при выбухании нижнего полюса плодного яйца в канал шейки матки, после операции, в целях профилактики возможного инфицирования плодных оболочек, назначаются курс антибиотиков. При неосложненном течении послеоперационного периода беременная выписывается домой через 5-7 дней после операции. Однако каждые 2 недели врач женской консультации должен осматривать шейку матки и брать мазки на флору.
Самым частым осложнением после хирургической коррекции истмико-цервикальной недостаточности является прорезывание тканей шейки матки нитью. Это может наступить, если шейка поражена воспалительным процессом или если начинаются сокращения матки, то есть родовая деятельность. Чтобы избежать сокращений матки после наложения швов многим пациенткам назначаются токолитики – препараты снимающие тонус матки.
Швы с шейки матки снимают в 37 – 38 недель беременности. Это производят при осмотре шейки матки в гинекологическом кресле. Процедура снятия швов обычно совершенно безболезненна.
Прогноз лечения ИЦН
Своевременная диагностика истмико-цервикальной недостаточности и своевременная хирургическая или нехирургическая коррекция данного состояния способствуют пролонгированию беременности и прогноз для вынашивания плода благоприятный.
Профилактика истмико-цервикальной недостаточности
Профилактика ИЦН включает ведение здорового образа жизни, отказ от абортов, профилактику воспалительных заболеваний влагалища и шейки матки.
Что такое дискоординация родовой деятельности? Причины возникновения, диагностику и методы лечения разберем в статье доктора Некрасова В. В., гинеколога со стажем в 8 лет.
Определение болезни. Причины заболевания
Главными признаками нормальной родовой деятельности являются:
Причины дискоординированной родовой деятельности
Среди основных причин дискоординированной родовой деятельности практикующие врачи-акушеры выделяют неготовность организма к родам, на что с высокой степенью вероятности указывает «незрелая» шейка матки. Степень зрелости матки можно определить по шкале Бишопа.
Таблица 1 — Схема оценки зрелости шейки матки по Бишопу [33]
Подготовка организма женщины к предстоящим родам включает в себя целый ряд изменений:
2. Гормональные колебания — е щё один механизм начала родов. Под гормональными колебаниями подразумевается повышение уровня эстрогенов и снижение прогестерона. Прогестерон предотвращает возбудимость матки во время беременности и тем самым препятствует выталкиванию плода. Эстрогены, наоборот, увеличивают сократительную активность матки.
3. Метаболические изменения, например увеличение скорости потребления кислорода, также влияют на наступление родов.
Точные причины дискоординации родовой деятельности изучены недостаточно, однако выделяют основные факторы (Сидорова И. С., 2006) [33] :
1. Нарушение работы вегетативной нервной системы, которая регулирует деятельность внутренних органов, желёз внутренней и внешней секреции, кровеносных и лимфатических сосудов:
Такие нарушения могут возникнуть из-за вегетоневрозов, стрессов и сильного переутомления. В результате нервного возбуждения, неготовности сотрудничать с доктором и слушать советы акушерской бригады, у женщины нарушается дыхание во время родов, что мешает матке расслабиться вне схватки, чтобы сохранить продуктивность родовой деятельности.
2. Патология миометрия и шейки матки:
3. Наличие механического препятствия в родах:
Чтобы преодолеть эти препятствия, матка работает более усиленно (т. е. находится в гипертонусе) и иногда это приводит к нарушению синхронности сокращений.
4. Фетоплацентарная недостаточность (нарушение функции и строения плаценты). Считается, что именно от взаимосвязи фетоплацентарной системы и материнского организма зависит, как будет протекать беременность и роды.
5. Несинхронная подготовка организмов женщины и плода к процессу родов.
7. Ятрогенные факторы, т. е. спровоцированные действиями медицинских работников:
Кроме названных, выделяют и другие факторы аномалий родовых сил (Айламазян Э. К., Кулаков В. И., 2009) [1] [40] :
1. Акушерские факторы:
2. Факторы, которые связаны с патологией репродуктивной системы:
4. Плодные факторы:
Симптомы дискоординации родовой деятельности
К основным симптомам дискоординации родовой деятельности относят [1] [9] [12] [13] :
Патогенез дискоординации родовой деятельности
Прежде, чем описывать патогенез развития дискоординации родовой деятельности, необходимо остановиться на механизмах нормальной сократительной деятельности матки, чтобы понять все особенности развития данного осложнения родов.
В норме физиологические роды складываются из трёх периодов:
Все эти периоды протекают успешно при условии нормальной сократительной деятельности матки.
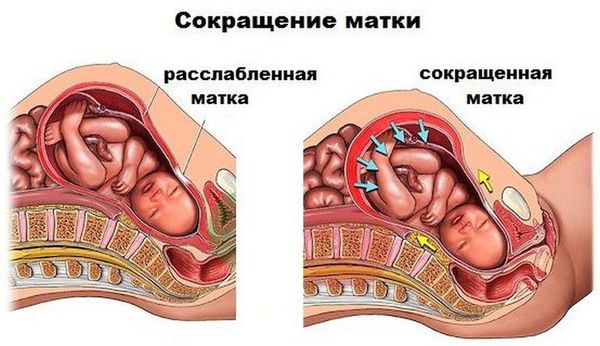
Миометрий состоит из продольных и поперечных (циркулярных) мышечных пучков. В норме, когда сокращаются одни пучки, другие расслабляются и наоборот. Циркулярные мышечные пучки сокращаются с более низкой силой (амплитудой), чем продольные.
Таким образом, нормальная родовая деятельность характеризуется количеством схваток за 10 минут, их продолжительностью и силой сокращений. Вне схватки матка должна отдыхать. Это означает, что между схватками матка должна расслабиться до состояния тонуса покоя (или базального тонуса), то есть до самого низкого показателя напряжения миометрия.
При развитии сократительной активности матки формируется так называемый водитель ритма. Он вызывает волну сокращения от одного из трубных углов матки и далее по принципу тройного нисходящего градиента. Такой принцип имеет ряд особенностей:
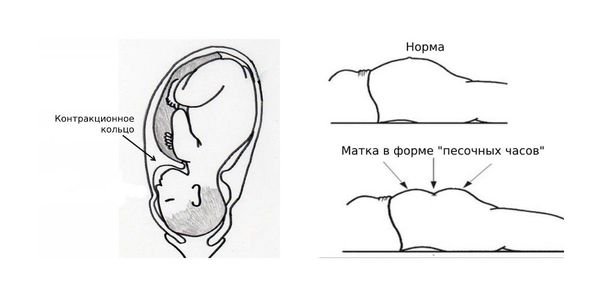
Аномальные маточные сокращения возникают при спастическом сокращении поперечных мышечных пучков. При этом развивается неправильное расположение контракционного кольца (поперечной борозды на поверхности матки, которая прощупывается через брюшную стенку при родах). Из-за этого матка плотно облегает плод и может принимать форму «песочных часов». Также патологические сокращения могут возникнуть при перерастяжении циркулярных мышц, сдавлении нервных сплетений околоматочного пространства или зоны промежности.
Классификация и стадии развития дискоординации родовой деятельности
В России выделяют несколько типов аномалий родовой деятельности, которые связаны с сократительной деятельностью матки:
Согласно Международной классификации болезней 10-го пересмотра (МКБ-10), дискоординированная родовая деятельность относится к группе гипертонических, нескоординированных и затянувшихся маточных сокращений и имеет код О62.4.
В акушерской практике выделяют первичную и вторичную дискоординацию:
Различают три степени тяжести, которые также могут отражать стадии развития патологии:
1 степень:
2 степень:
3 степень:
Осложнения дискоординации родовой деятельности
Дискоординация родовой деятельности опасна как для женщины, так и для ребёнка.
Осложнения для роженицы
В родах
Ранний послеродовой период
Поздний послеродовой период
Осложнения для плода
Диагностика дискоординации родовой деятельности
Жалобы
Анамнез
При поступлении беременной в родильный дом акушер-гинеколог тщательно изучает анамнез и медицинскую документацию, сопровождающую пациентку. Это необходимо для ознакомления с течением данной беременности и выявления факторов риска и угрожающих состояний, которые могут возникнуть в родах.
При изучении анамнеза необходимо обратить внимание на патологии, которые могут предрасполагать к развитию дискоординации родов:
Физикальное обследование
Наружный осмотр и влагалищное исследование.
С целью уточнения акушерской ситуации доктор проводит наружный осмотр и влагалищное исследование. В ходе наружного акушерского исследования определяется положение плода, предлежащей части, оценивается тонус матки, а если уже идут схватки, оцениваются их характеристики: частота, амплитуда, сила и период расслабления между схватками.
Влагалищное исследование показывает врачу:
Инструментальное обследование
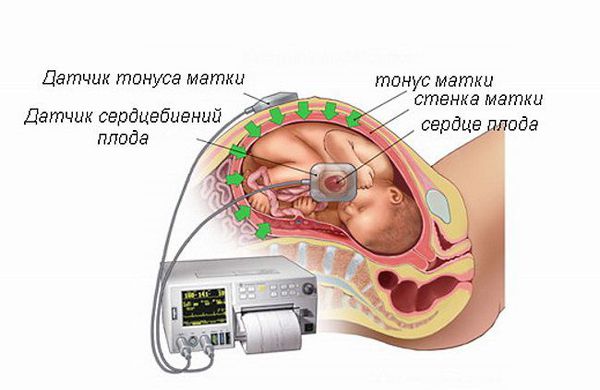
КТГ (кардиотокография) позволяет заподозрить развитие дискоординации родовой деятельности. В ходе этого исследования на живот матери прикрепляются два датчика, при многоплодной беременности больше (по одному датчику для каждого из плодов). Один датчик регистрирует частоту сердечных сокращений плода и отображает на плёнке график — тахограмму, рисующий кривую сердцебиения ребёнка в ответ на схватку, простое шевеление и период маточного расслабления. По данным графика врач делает вывод о состоянии плода, о наличии тахикардии или брадикардии — признаков внутриутробной гипоксии (кислородного голодания) плода.
Ультразвуковое исследование (УЗИ) плода в динамике не является обязательным исследованием, но с его помощью можно спрогнозировать развитие дискоординации родовой деятельности. УЗИ производится в сроки 10-14, 22-24 и 30-34 недели беременности. Если есть признаки прерывания беременности, то дополнительно выполняют УЗИ в 18 недель. В случае развития патологического прелиминарного периода УЗИ выполняют и на сроке 37-39 недель.
Дифференциальная диагностика дискоординации родовой деятельности
Дифференциальную диагностику проводят со слабостью родовой деятельности.
Таблица 2 — Дифференциальная диагностика дискоординации родовой деятельности [33] [38]
Лечение дискоординации родовой деятельности
Роды, в которых развилась дискоординация родовой деятельности, можно вести консервативно, то есть через естественные родовые пути, или путём операции кесарева сечения. Выбор родоразрешения зависит от причины, вызвавшей патологию, состояния роженицы, степени тяжести процесса и возникших осложнений, а также состояния плода.
Консервативное лечение
Амниотомия
На первой стадии процесса, если у роженицы диагностирован плоский плодный пузырь или многоводие, лечебной тактикой станет амниотомия (вскрытие плодного пузыря). Плоский плодный пузырь после схватки остаётся напряжённым, что препятствует полному расслаблению матки между схватками, а уменьшив объём полости матки после излития вод, можно добиться снижения базального маточного тонуса и спонтанного восстановления нормальной маточной активности.
В этом случае роды ведутся через естественные родовые пути. При этом возможно применение иглорефлексотерапии [31] [34] и психотерапевтической поддержки. Также необходимо тщательное обезболивание с применением:
В течение родовой деятельности необходимо контролировать состояние женщины, плода и обеспечивать профилактику гипоксии плода и кровотечения в родах. Для медикаментозной профилактики кровотечения в родах внутривенно вводят метилэргометрин, метилэргометрин с окситоцином или окситоцин. Чтобы предотвратить гипоксию плода в родах применяют средства и методы, которые улучшают маточно-плацентарный кровоток и увеличивают приток артериальной крови: глюкозу, витамины В6 и С, кокарбоксилазу, милдронат, ингаляции кислорода и др. [39]
Эпидуральная анестезия
Если лечение неэффективно или появились признаки второй стадии развития патологии, согласно Клиническому протоколу оказания медицинской помощи при аномалиях родовой деятельности от 2017 года, следует прибегнуть к продлённой эпидуральной анестезии или проведению токолиза (при отсутствии противопоказаний). Токолиз подразумевает купирование родовой деятельности препаратами, которые подавляют маточные сокращения.
Эпидуральную анестезию выполняют во время активных схваток, если шейка матки раскрыта не менее чем на 3-4 см. Если ввести анальгетик раньше, то интенсивность схваток может замедлиться, что приведёт к слабости родовой деятельности. Все манипуляции выполняются под наблюдением за активностью схваток и за состоянием ребёнка.
Абсолютные противопоказания для регионарной анестезии [1] :
Хирургическое лечение
Родоразрешение путём кесарева сечения показано в нескольких случаях:
Прогноз. Профилактика
Прогноз
Прогноз развития аномальной родовой деятельности будет зависеть от следующих составляющих:
Если патология обнаружена вовремя и применяются эффективные методы лечения, прогноз благоприятный как для роженицы, так и для ребёнка. Это предполагает благополучное восстановление женщины после операции или родов через естественные родовые пути.
Прогноз менее благоприятный, если дискоординация родовой деятельности диагностирована не вовремя и возникли осложнения данного состояния, о которых подробно написано выше.
Профилактика
Ещё на этапе постановки беременной на учёт, исходя из данных анамнеза и проведённых обследований, выделяются риски развития той или иной патологии. Зная о наличии факторов риска, которые могут привести к развитию дискоординированной родовой деятельности, доктор информирует свою пациентку, и вместе они начинают проведение профилактических мероприятий, направленных как на физическое, так и на психологическое здоровье будущей матери и подготовки к родам.
К таким мерам относят: