если не пить антибиотики при пневмонии что будет
Пневмония
Воспаление лёгких или пневмония – вирусное заболевание, которое поражает лёгочную ткань и препятствует нормальному кислородному обмену между воздухом и кровью. Воспалительные выделения, которые попадают в альвеолы, не позволяют организму получать достаточный объем кислорода. А если заболевание захватывает большую часть легких, развивается острая дыхательная недостаточность.
Пневмонии подвержены люди со слабой иммунной системой, дети и пожилые люди. Ежегодно только в России от заболевания страдают 1,5 млн человек и 30% из них составляют дети младшего возраста и люди старше 70 лет.
Но пневмонию можно и нужно лечить! И делать это рекомендуется с помощью комплексного подхода. Лечение любого заболевания начинается с правильной постановки диагноза. Поэтому при первых признаках развития патологии обращайтесь за консультацией специалиста.
Какие первые симптомы пневмонии, как правильно и комплексно подходить к лечению и что требуется для диагностики заболевания, мы расскажем в этой статье.
Причины развития пневмонии
Пневмония развивается, когда в легкие попадают бактерии и вирусы, а также инородные агенты, которые поражают часть или всю легочную ткань. Возбудители патологии попадают в организм человека респираторным путем, редко – через кровь.
Почему заболевание быстро развивается в теле человека с пониженным иммунитетом? В нашем организме постоянно присутствуют бактерии, но защитные механизмы не дают им размножаться, вызывая патологию. Но если иммунная система ослаблена, вредная микрофлора увеличивает популяцию, что приводит к появлению воспалительного процесса.
Также часто развивается вирусная пневмония на фоне распространения простудных заболеваний верхних дыхательных путей (бронхита, трахеита). Также причиной воспаления легких может стать переохлаждение организма, стресс, переутомление, злоупотребление курением. Риск развития заболевания повышается у людей с хроническими заболеваниями и ожирением.
Признаки пневмонии у взрослого
При появлении заболевания у человека повышается температура тела, которая может достигать 38°, присутствует общая слабость во всем организме, болит голова, пациенту хочется лечь и расслабиться. Через несколько дней появляется сильный приступообразный кашель, появляется мокрота.
Боль в грудной клетке, особенно в очаге воспаления, а также появление одышки говорят о серьезности ситуации и явно указывают на воспаление лёгких.
Здесь указаны общие признаки, однако характер и время их проявления может отличаться в зависимости от вида пневмонии. При вирусной пневмонии первые симптомы появляются стремительно и больной чувствует резкое ухудшение самочувствия. С самого начала болезни наблюдается боль в мышцах, высокая температура тела, сильная головная боль, мучительный сухой кашель.
Бактериальная пневмония напротив развивается постепенно. Болезнь начинается только через 2 недели после появления первых признаков. После этого наступает резкое облегчение, улучшение общего состояния больного, потом снова резко поднимается температура, возникает головная боль, усиливается кашель, появляется гнойная мокрота.
Одним из серьезных видов заболевания является атипичная двусторонняя пневмония, которая обширно поражает лёгочную ткань и развивает дыхательную недостаточность. По своим симптомам двусторонняя пневмония напоминает простудную вирусную инфекцию, а в лёгких еще не слышны характерные хрипы. Многие начинают лечиться самостоятельно, что усугубляет состояние.
Поначалу заболевший думает, что его состояние улучшилось, симптомы патологии начинают уходить. Но потом кашель усугубляется и начинается вторая волна заболевания.
Симптоматика у пожилых людей может немного отличаться. В первую очередь появляется сухой кашель, одышка во время небольших физических нагрузок на тело или даже в состоянии покоя. Часто заболевание протекает без повышения температуры у людей зрелого возраста.
Признаки пневмонии у ребенка
Часто пневмония у детей появляется как осложнение какой-либо вирусной инфекции (ОРВИ, грипп и т. д.).
Заразна ли пневмония?
Воспалительный процесс в легочной системе чаще всего появляется по причине размножения вируса и как осложнение перенесенного гриппа или ОРВИ. Самой пневмонией в таких случаях заболеть невозможно, но легко подхватить заболевание, которое стало первопричиной. То есть пневмония сама по себе не заразна, а развитие воспаления в лёгких – самостоятельное осложнение, которое возникло на фоне ослабленного иммунитета и неправильного самолечения.
Может ли пневмония пройти сама по себе без лечения?
Воспаление легких или пневмония — одно из самых опасных и частых заболеваний дыхательной системы. Опасность заключается в том, что не всегда специалисты успевают вовремя поставить диагноз. Люди не идут с кашлем и температурой к доктору, а предпочитают пару дней отлежаться дома, пока заболевание не распространится. Состояние может ухудшиться до двусторонней пневмонии, которая несет за собой тяжелые последствия, длительное лечение или хронические заболевания.
Сто лет назад, до открытия пенициллина, пневмония забирала жизни заболевших. Наука и медицина не стоят на месте — за сто лет наша жизнь кардинально изменилась. У людей в каждой аптечке лежат антибиотики, а в больницах проводят операции на современном оборудовании. Однако по данным РАН, пневмония все еще входит в список самых смертоносных инфекционных болезней, и ее не стоит недооценивать.
Пневмония сама не пройдет. Эта болезнь может привести к смерти человека, поэтому обращение к врачу жизненно важно. Лечение пневмонии должен назначать врач. Именно он определяет: нужны ли антибиотики и какие, а также решает вопрос о степени тяжести заболевания.
При пневмонии всегда высокая температура и сильный кашель, так ли это?
Это очень большое и опасное для здоровья заблуждение. Ошибки при диагностировании заболевания — одна из основных причин смертности от пневмонии. По данным врачей, до 30% случаев пневмонии не диагностируются или выявляются слишком поздно, так как люди не видят надобности приходить к врачу до появления высокой температуры. В итоге это приводит к ухудшению состояния человека и развитию тяжелых осложнений. Бессимптомная, скрытая, но самая настоящая пневмония нередко развивается у детей и у пожилых людей. Главная и самая опасная проблема диагностики пневмонии у пожилых пациентов заключается в том, что болезнь успешно маскируется под различные хронические заболевания. В таком случае она проходит без самого главного для нас маркера заболевания — без температуры. Как тогда понять, что пневмония проходит у взрослого человека? — Наблюдать за своим организмом, и своевременно при ухудшении самочувствия обращаться к врачу.
При наличии каких признаков следует обратиться к доктору?
К слову, миф о том, что пневмония обязательно сопровождается сильным кашлем — всего лишь миф. Эта проблема в большинстве своем свойственна не старшему поколению, а детям. Нередки случаи, когда пневмония прогрессирует, а кашля нет. Если вовремя не обратиться к врачу и не поставить диагноз, то у ребенка могут появиться хронические последствия.
Воспаление легких у детей можно выявить по следующим симптомам:
Как передается пневмония?
Заболевание может передаваться разными способами, среди которых:
Однако обрабатывать предметы личной гигиены нужно очень тщательно. Доказано, что вирусный микроорганизм способен выживать до 4 часов на любой поверхности. Болезнетворным бактериям нестрашен мороз, даже хлоркой его можно уничтожить лишь спустя пять минут после непосредственной обработки.
Пневмония и бронхит: в чем различие?
Оба заболевания оказывают влияние на дыхательную систему человека, а значит имеют схожие симптомы. Зачастую две патологии бывает сложно отличить друг от друга.
| Пневмония | Бронхит |
| В большинстве случаев сопровождается резким повышением температуры до 38-39° и лихорадочным состоянием. Наблюдается незначительное повышение температуры. | Сопровождается сильным сухим кашлем. В некоторых случаях может появиться мокрота зеленоватого цвета или с прожилками крови. Влажный кашель, мокрота имеет светлый оттенок. |
| При прослушивании грудной клетки слышны «влажные» хрипы. | При прослушивании грудной клетки слышны «сухие» хрипы. |
Как происходит диагностика пневмонии?
Если заболеванием страдает ребенок, нужно обратиться за осмотром педиатра. Если взрослый – запишитесь на прием к терапевту, который направит вас при необходимости к узкопрофильному специалисту. Врач проведет внешний осмотр, соберет анамнез, изучит историю болезни и узнает о проявляющихся симптомах заболевания.
Вас направят на сдачу лабораторных анализов:
Из диагностических методов исследования вам назначат:
Способы лечение пневмонии
Если пневмония имеет бактериальную природу, назначают прием антибиотиков. Их эффективность можно оценить через 48-72 часа. Если температура спадает, кашель становится реже, а пациент начинает чувствовать себя лучше, прием продолжается. Прерывать курс лекарств нельзя, и важно принимать их правильно по предписанию врача. Если антибиотики не помогают, назначают другое лечение или меняют на препарат из другой группы.
При вирусной пневмонии антибиотики не эффективны, поэтому назначают противовирусные препараты. В качестве вспомогательных веществ могут быть назначены витамины и иммуномодуляторы.
Как только температура тела больного вернулась к норме, можно назначать физиотерапию. Она позволяет вывести мокроту из лёгких. Для этого нередко принимают и фитопрепараты, например, корень солодки или комплексные грудные сборы.
Вместе с медикаментозным лечением больным необходим постельный режим, питание с содержанием белка и витаминов, обильное теплое питье. Для лучшего эффекта рекомендуются терапевтические методы – электрофорез, ингаляции, массаж, магнитотерапия и т.д.
Прививка от пневмонии как профилактика
Прививаться от пневмококковой инфекции стоит в тех случаях, когда:
Существует несколько препаратов, которые вводятся внутривенно от защиты от заболевания. Все они отличаются по своему составу, стоимости и широтой спектра действия.
Во взрослом возрасте прививка ставится единоразово, стойкая иммунная реакция на возбудителя вырабатывается через 2-3 недели. Но при этом специалисты рекомендуют прививаться раз в 5 лет.
Диагностикой и лечением пневмонии занимаются специалисты клиники «Медюнион». Записаться на прием к специалисту вы можете одним из удобных для вас способов:
Ведение больных внебольничной пневмонией, «не отвечающей» на антибактериальную терапию
Следует признать, что ввиду целого ряда объективных причин до настоящего времени антибактериальная терапия у подавляющего большинства пациентов с внебольничной пневмонией (ВП) носит эмпирический характер. В этих условиях важное практическое значение приобретает тактика ведения больных, «не отвечающих» на проводимое лечение.
Актуальность рассматриваемой проблемы обусловливает тот факт, что неэффективность антибиотикотерапии наблюдается у значительного числа больных переносящих ВП. Известно, что более 17% пациентов с нетяжелой ВП, получающих лечение в амбулаторных условиях, и 6-15% госпитализированных больных «не отвечают» должным образом на проводимую антибактериальную терапию [1, 2]. А среди больных с тяжелым течением пневмонии, исходно поступающих в отделения реанимации и интенсивной терапии (ОРИТ), ухудшение состояния на фоне потенциально эффективной терапии в отдельных исследованиях достигает 40% [3].
Очевидно, что неэффективность лечения напрямую сопряжена с риском неблагоприятного исхода пневмонии. Так, летальность среди больных, «не ответивших» на лечение, значительно выше, чем у пациентов с адекватным ответом на антибиотикотерапию. По некоторым данным у госпитализированных больных с ВП, «не ответивших» на лечение, неатрибутивная летальность достигает 49% [4, 5], а в случае ранней неэффективности терапии сообщается о частоте летальных исходов, составляющей 27% [6].
Другой проблемой, наблюдаемой при неэффективности антибактериальной терапии ВП, является увеличение сроков госпитализации пациента, привлечение целого ряда диагностических исследований, необходимость модификации антимикробной терапии и пр., что ведет к значительному росту прямых затрат на лечение [7].
Согласно современным представлениям под термином «пневмония, не отвечающая на лечение» понимают ситуации, при которых, несмотря на проводимую антибактериальную терапию, не наблюдается адекватный клинический ответ [8].
Общепринятыми сроками оценки эффективности антибактериальной терапии ВП являются первые 48–72 ч. На основании этого критического для больных ВП временного интервала (72 часа от начала лечения) определяют раннюю или позднюю неэффективность антибактериальной терапии.
Помимо этого у госпитализированных пациентов выделяют две разновидности неэффективности лечения [3, 8]. К первой из них относят так называемую прогрессирующую пневмонию или истинное клиническое ухудшение, сопровождающееся развитием, как правило, в первые 72 ч от момента поступления больного в стационар острой дыхательной недостаточностью, требующей вентиляционной поддержки, и/или септического шока. Ухудшение состояния пациента чаще всего связано с неэффективной терапией, развитием осложнений ВП, наличием внелегочных очагов инфекции или с альтернативным пневмонии заболеванием. Известно, в частности, что около 50% больных ВП, находящихся в отделении интенсивной терапии (ОИТ), первоначально поступали в отделение общего профиля (терапевтическое, пульмонологическое), откуда в последующем ввиду прогрессирующего течения заболевания переводились в ОИТ [5]. Позднее прогрессирующее ухудшение состояния больных ВП (спустя 72 часа от начала лечения) чаще всего обусловливается присоединением нозокомиальной суперинфекции либо обострением/декомпенсацией сопутствующих заболеваний внутренних органов [3]. В этом контексте особый интерес представляют данные, свидетельствующие о генетической предрасположенности к генерализованному воспалительному ответу при пневмонии и даже летальному исходу заболевания. Так, известно, что степень тяжести ВП ассоциируется с генетическими изменениями локуса IL-10 (1082) [9, 10]. Другое генетическое отклонение, связываемое с модификацией белка теплового шока 70-2, характеризуется возрастанием риска развития септического шока при пневмонии [11].
Ко второй разновидности неэффективности лечения больных ВП в стационаре относят «персистирующую» пневмонию или пневмонию «не отвечающую» должным образом на антибиотикотерапию. В данном случае имеет место замедленное обратное развитие клинических симптомов заболевания, наблюдаемое в 15-25% случаев [11, 12].
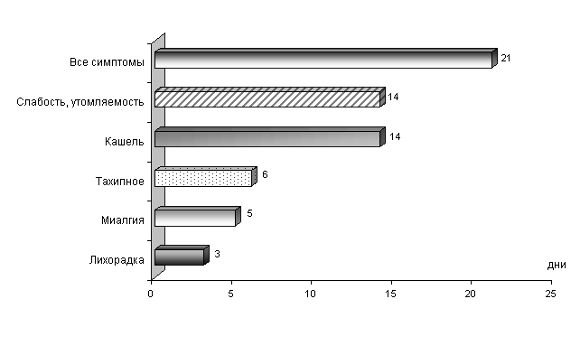
Ожидаемые сроки разрешения клинических симптомов пневмонии у больных, демонстрирующих адекватный «ответ» на антибактериальную терапию, представлены на рисунке 1. Лихорадка на фоне адекватного лечения регрессирует на 2-4 сутки лечения. К числу других критических точек, определяющих эффективность терапии, относят частоту сердечных сокращений и дыхательных движений, показатели систолического артериального давления, сатурация гемоглобина кислородом и пр. (так называемые критерии клинической стабильности ). У больных, ответивших на лечение, среднее время достижения соответствующих значений вышеуказанных критериев составляет 3 суток, напротив, пациентам с персистирующей пневмонией требуется 6 дней и более.
Рисунок 1. Среднее время разрешения клинических симптомов у больных с ВП
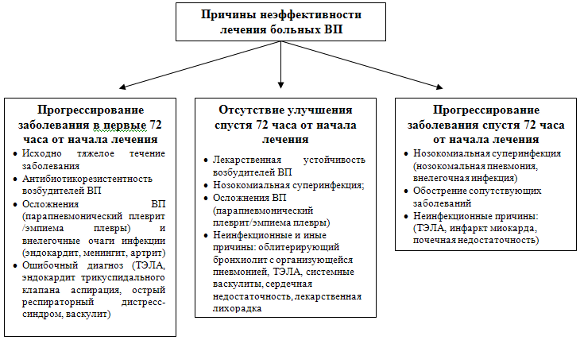
Причинами неэффективности лечения ВП могут быть обострение/декомпенсация сопутствующих заболеваний, присоединение нозокомиальной суперинфекции, а также многочисленные неинфекционные заболеваний, нередко ошибочно принимаемые за пневмонию, а именно, тромбоэмболия ветвей легочной артерии (ТЭЛА), системные васкулиты, сердечная недостаточность, лекарственные пневмопатии, легочные эозинофилии и др. (рис. 2) [14].
Рисунок 2. Причины неэффективности лечения больных с ВП
В значительной части случаев (>40%) неээфективность терапии, как при «прогрессирующей», так и «персистирующей» пневмонии обусловливается инфекционными причинами: это может иметь место как первичная инфекция, вызванная, в частности, лекарственноустойчивыми штаммами возбудителей, так нозокомиальная суперинфекция [3]. При этом в ряду наиболее частых микробиологических находок фигурируют Streptococcus pneumoniae, Legionella pneumophila, Staphylococcus aureus и Pseudomonas aeruginosa 19.
К сожалению, в реальной клинической практике конкретную причину неэффективности антибактериальной терапии ВП не удается установить едва ли не в половине случаев [1].
Выделение представленных вариантов неэффективности лечения ВП имеет важное практическое значение, так как определяет дальнейшую тактику ведения пациента. Очевидно, что модификация антибактериальной терапии оправдана только при прогрессирующей пневмонии, в случаях получения данных микробиологических исследований, указывающих на выделение культуры микроорганизмы с природной или приобретенной устойчивостью к назначавшимся антимикробным препаратам или вновь открывшихся эпидемиологических данных, позволяющих предполагать альтернативную этиологию заболевания.
В определенных клинических ситуациях, когда на фоне улучшения клинической картины к исходу 4-й недели (30 дней) от начала заболевания не удается достичь полного рентгенологического выздоровления, следует говорить о неразрешающейся (медленно разрешающейся) или затяжной ВП [8, 18, 19]. Данный вариант течения заболевания рассматривается отдельно от пневмонии, «не отвечающей» на лечение, и требуют иных подходов к ведению больного.
При этом несколько неожиданным представлялся тот факт, что у пациентов с сопутствующей ХОБЛ частота случаев неэффективность лечения оказалась ниже, что могло быть связано с терапией глюкокортикоидами, обладающими непревзойденным противовоспалительным действием [20]. Впрочем, подтверждение данного предположения требует дополнительных исследований.
В цитируемом исследовании (А. Menеndez и соавт. [1]) не было выявлено взаимосвязи между видом возбудителя ВП и эффективностью антибактериальной терапии. Однако были выявлены существенные различия в эффективности лечения в зависимости от применения того или иного антимикробного препарата (или их комбинации). Примечательно при этом, что в 84% случаев больные получали терапию, соответствовавшую современным рекомендациям по лечению ВП у взрослых (табл.1).
Таблица 1. Анализ неэффективности различных режимов терапии ВП [1]
| Антибиотик | Неэффективность терапии, % | Ранняя неэффективность, % |
| Цефалоспорины III поколения | 16 | 12 |
| Цефалоспорины III поколения + макролиды | 14,8 | 9,8 |
| «Ингибиторозащищенные» аминопенициллины | 14 | 7,2 |
| Фторхинолоны* | 10,4 | 5,6 |
| Другие схемы | 20,2 | 13,9 |
* 89,5% пациентов получали левофлоксацин, 5,7% моксифлоксацин, 4,8% ципрофлоксацин
Авторами было показано, что применение «респираторных» фторхинолонов (прежде всего, левофлоксацина) обусловливает лучший исход заболевания, по-видимому, за счет высокой активности антибиотиков в отношении всех потенциальных возбудителей ВП, включая лекарственноустойчивые штаммы S.pneumoniae [21].
Было показано также, что помимо выбора оптимальной антибактериальной терапии снижение вероятности терапевтической неудачи корреспондировала с предшествующим введением поливалентной пневмококковой вакцины.
В исследовании B.Roson и соавт.[6] была выявлена отчетливая связь между ранней неэффективностью терапии и этиологической структурой заболевания. Отмечено, в частности, что пневмония, вызываемая L.pneumophila и грамотрицательными энтеробактериями, ассоциируется с высокой вероятностью ранней неэффективности антибиотикотерапии. Другим важным фактором риска терапевтической неудачи является назначение антимикробных препаратов, не соответствующих клиническим рекомендациям [6].
С практической точки зрения важно выделить модифицируемые факторы риска, т.е., на которые врач способен повлиять: а) выбор антибактериальной терапии, конкордантной современным рекомендациям; б) предсказание (с учетом анализа соответствующих клинико-эпидемиологических данных) или установление (на основании результатов экспресс-диагностики) этиологии пневмонии (например, пневмония, вызванная грамотрицательными микроорганизмами, легионеллезная пневмония и пр.) (табл. 2).
Таблица 2. Факторы риска неэффективности лечения больных ВП
| Факторы риска неэффективности | Неэффективность лечения в целом [1] | Ранняя неэффективность лечения [6] | ||
| Снижение риска | Повышение риска | Снижение риска | Повышение риска | |
| Возраст > 65 лет | — | — | 0,35 | — |
| ХОБЛ | 0,60 | — | — | — |
| Заболевания печени | — | 2,0 | — | — |
| Вакцинация | 0,30 | — | — | — |
| Плевральный выпот | — | 2,7 | — | — |
| Мультилобарная инфильтарация | — | 2,1 | — | 1,81 |
| Абсцедирование | — | 4,1 | — | — |
| Лейкопения | — | 3,7 | — | — |
| IV и V классы риска по шкале PORT | — | 1,3 | — | 2,75 |
| Легионеллезная пневмония | — | — | — | 2,71 |
| Пневмония, вызванная грамотрицательными микроорганизмами | — | — | — | 4,34 |
| Терапия «респираторными» фторхинолонами | 0,5 | — | — | — |
| Антибактериальная терапия, соответствующая рекомендациям | — | — | 0,61 | — |
| Антибактериальная терапия, не соответствующая рекомендациям | — | — | — | 2,51 |
Другой важной проблемой, характерной для амбулаторной практики лечения ВП и обусловливающей значительное число случаев неэффективности терапии, является низкая комплаентность (т.е. приверженность врачебным рекомендациям) пациентов. Справедливость этого заключения многократно подтверждалась результатами клинических исследований, демонстрировавших значительное снижение эффективности антибиотикотерапии ВП при несоблюдении пациентами предписанного режима лечения 29. Более широкое применение антибиотиков с оптимальными фармакологическими характеристиками (кратность приема 1-2 раза в сутки, приемлемый профиль безопасности и пр.) в реальной клинической практике позволит снизить количество случаев неэффективности терапии.
Важнейшим моментом ведения пациентов с ВП является оценка тяжести состояния больного, возможно требующего госпитализации и принципиально иных подходов к антибактериальной терапии. В настоящее время известен целый ряд специализированных шкал, на основании которых прогнозируется риск летального исхода и даются рекомендации по выбору места лечения. Однако стоит помнить о том, что в ряде случаев шкалы имеют свои ограничения. Так, например, получившая широкое распространение шкала PORT [22] предполагает исследование целого ряда биохимических параметров, включая мочевину, натрий, глюкозу, гематокрит, рН артериальной крови и др., что недоступно в амбулаторно-поликлинических учреждениях и большинстве стационаров РФ. Определенные перспективы для решения вопроса о месте лечения пациентов с ВП в настоящее время связывают с использованием прогностических шкал. В этом плане более предпочтительны прогностические шкалы CURB-65/CRB-65 [30]. Однако любая из прогностических шкал является только ориентиром в выборе места лечения и в каждом конкретном случае этот вопрос должен решаться лечащим врачом пациента индивидуально. Иными словами, определение места лечения больного ВП остается клиническим решением, которое не способен подменить ни один из существующих алгоритмов оценки прогноза заболевания.
Задержка с началом антибиотикотерапии более чем на 4-8 часов также является важным фактором риска неэффективности лечения [31]. В этой связи целесообразно введение первой дозы антибиотика сразу же после установления предварительного диагноза пневмонии, например, на догоспитальном этапе силами бригады скорой помощи. Необходимо обратить внимание на тот факт, что зачастую в стационарах не поддерживается необходимая преемственность лечения и нередки случаи произвольной модификации антибиотикотерапии или задержки с ее проведением при переводе больного из отделения в отделение.
Другим важным мероприятием, способным повысить эффективность лечения является оценка клинико-эпидемиологических данных, позволяющих актуализировать перечень возбудителей пневмонии (табл. 3) и, соответственно, проводить целенаправленную антибиотикотерапию.
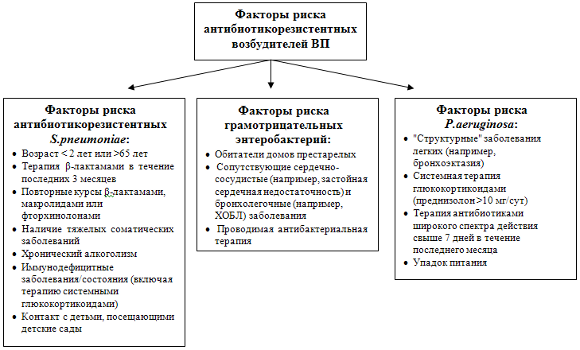
Частой причиной неэффективности лечения ВП является недооценка региональной ситуации по антибиотикорезистентности ключевых возбудителей пневмонии и отсутствие какой-либо настороженности в вопросах выявления факторов риска лекарственной устойчивости микроорганизмов (рис. 3). Важно при этом подчеркнуть, что резистентность к макролидам и фторхинолонам (ципрофлоксацин), может быть причиной терапевтической неудачи, в тоже время случаев неэффективности терапии ВП «новыми» фторхинолонами (левофлоксацин, моксифлоксацин, гемифлоксацин), обусловленной антибиотикорезистентностью, не зарегистрировано или они единичны. В этой связи стоит отметить, что с 1991 по 2005 гг. в РФ был выделен всего лишь один штамм S.pneumoniae, устойчивый к левофлоксацину (МПК > 8 мг/л), и три штамма пневмококка с умеренной резистентностью к моксифлоксацину [33].
Рисунок 3. Факторы риска выявления антибиотикорезистентных микроорганизмов
Ведение пациентов с ВП, «не отвечающей» на лечение, предполагает следующую последовательность действий:
4) перевод больного на более высокий уровень лечения (т.е. госпитализация больного в случае первоначального амбулаторного лечения или перевод пациента из отделения общего профиля в ОРИТ);
5) пересмотр тактики антибактериальной терапии;
6) проведение целенаправленного диагностического поиска.
Очевидно, что, в первую очередь, следует пересмотреть анамнестические, эпидемиологические и клинические данные, что позволит в части случаев утвердиться в альтернативной этиологии пневмонии, проанализировать известные факторы риска инфицирования полирезистентными штаммами микроорганизмов и, как следствие этого, осуществить последующую модификацию антибактериальной терапии с учетом выявленных причин терапевтической неудачи.
Безусловным подспорьем при этом могут быть результаты микробиологической диагностики (выделение культуры возбудителя и определение его чувствительности к антибиотикам), которые чаще всего доступны на 2-3 сутки от начала лечения. Впрочем, стоит заметить, что по некоторым данным целенаправленная модификация антибактериальной терапии (с учетом результатов микробиологической диагностики) характеризуется сравнимой с эмпирически назначенным лечением летальностью [34].
В отсутствии специфического микробиологического диагноза привлечение дополнительных методов инструментального (прежде всего, лучевого) и лабораторного обследования больных ВП, «не отвечающих» на лечение, способно установить причину неэффективности антибактериальной терапии в 73% случаев [3].
Экспресс-метод определения пневмококкового антигена в моче позволяет уточнить этиологию заболевания и прервать или, напротив, актуализировать (при отрицательном результате теста) поиск иных причин неэффективности лечения. Кроме этого, положительный результат теста позволит помочь в интерпретации данных микробиологической диагностики.
Перспективным является и применение иммунохроматографического теста с определения в моче растворимого антигена Legionella pneumophila серогруппы I, что позволяет без промедления изменить тактику лечения с назначением макролидов или «респираторных» фторхинолонов.
При ухудшении состояния больного и прогрессировании симптомов заболевания в обязательном порядке необходимо проводить повторные посевы крови, так как в данном случае возникает риск развития бактериемии. Несмотря на предшествующую антибиотикотерапию данное исследование имеет большую диагностическую ценность [35], так как в случае положительного результата посева крови на фоне адекватной антибактериальной терапии можно сделать вывод о наличии антибиотикорезистентных штаммов возбудителей, либо о появлении других очагов инфекции (например, эндокардит).
В последние годы все большее внимание привлекает исследование сывороточного уровня С-реактивного белка (СРБ) и прокальцитонина 36. Показано, что наиболее высокая концентрация СРБ отмечается у пациентов с тяжелой пневмококковой или легионеллезной пневмонией. Уровень прокальцитонина коррелирует с тяжестью состояния пациентов с ВП и может быть предиктором развития осложнений и неблагоприятного исхода.
Следующим этапом является выявление иммунологических нарушений и последующая их коррекция, наряду с пересмотром тактики антибактериальной терапии. В настоящее время нередки случаи диагностирования пневмоцистной пневмонии (Рneumocystis jiroveci) являющейся основным клиническим проявлением у ВИЧ-инфицированных пациентов. В этой связи всем, поступающим в стационар пациентам, показан иммуноферментный анализ для обнаружения антител к ВИЧ.
И конечно следует помнить о том, что неэффективность лечения может быть обусловлена внелегочными очагами инфекции (инфекции кожи, мочевых путей, брюшной полости, катетер-ассоциированные инфекции), в том числе нозокомиального характера, что обусловливает дальнейший диагностический поиск и микробиологическое исследование актуального материала.
В числе необходимых методов диагностики, применяемых при ведении пациентов с ВП, «не отвечающей» на лечение, стоит упомянуть компьютерную томографию органов грудной клетки и фибробронхоскопию, позволяющие заподозрить, а порой и диагностировать альтернативное пневмонии заболевание [40, 41]. Компьютерная томография помимо исключения неинфекционных заболеваний (например, бронхиолит с организующейся пневмонией) позволяет диагностировать целый ряд других причин неэффективности лечения – ограниченный плевральный выпот, абсцесс легкого и пр.
Бронхоскопия позволяет выявить ряд альтернативных патологических процессов, а микробиологическое исследование материала бронхоальвеолярного лаважа обладает большей ценностью, чем рутинное культуральное исследование мокроты. Так, например, в одном из исследований у 44% больных с ВП, «не ответившей» на лечение, этиология заболевания была установлена при бронхоскопии [42].
Конкретизированный анализ причин неэффективности лечения ВП и способов их коррекции представлен в таблице 4.
Таблица 4. Причины неэффективности лечения ВП и способы их коррекции
| Предполагаемая причина неэффективности терапии | Метод коррекции |
| Неадекватная антибактериальная терапия | Пересмотр лечения в соответствии с требованиями национальных рекомендаций |
| Предполагаемая низкая комплаентность пациента | Госпитализация больного, назначение парентеральной терапии |
| Первоначальная недооценка тяжести состояния больного | Госпитализация, перевод в ОРИТ |
| Предполагаемая лекарственная устойчивость микроорганизмов | Пересмотр терапии в пользу антибиотиков, характеризующихся низкой антибиотикорезистентностью (учет данных микробиологической диагностики) |
| Внелегочные очаги инфекции (эндокардит, менингит и пр.) | Посев крови, диагностический поиск, модификация антибактериальной терапии |
| Осложнения пневмонии (абсцесс легкого, эмпиема плевры) | Диагностика. Торакоцентез. Пересмотр тактики антибактериальной терапии с учетом актуальных возбудителей |
| Альтернативный диагноз (ТЭЛА, эндокардит трикуспидального клапана облитерирующий бронхиолит с организующейся пневмонией, системные васкулиты и пр.) | Диагностический поиск: компьютерная томография, бронхоскопия и пр. |
| Нозокомиальная суперинфекция | Своевременная диагностика, адекватная антибактериальная терапия |
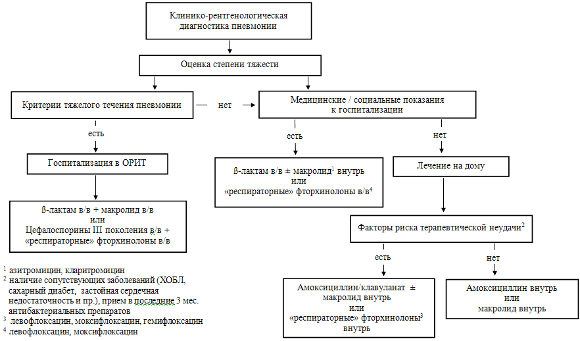
В большинстве случаев при ранней неэффективности адекватной (в соответствии с требованиями рекомендаций – рис. 4) терапии, при отсутствии у больных каких-либо известных факторов риска неэффективности, ухудшение состояния больного обусловлено исходной тяжестью состояния пациента и возможно неадекватным «ответом» организма на лечение. Каких-либо рекомендаций по возможным направлениям антибактериальной терапии в данном случае не существует, за исключением того, что комбинированная антибиотикотерапия (?-лактам+макролид) является более эффективной, чем монотерапия у пациентов с тяжелой бактериемической пневмококковой пневмонией [43, 44]. Исследования, результаты которых свидетельствовали бы о необходимости и целесообразности модификации терапии в пользу тех или иных антибиотиков в данной клинической ситуации, отсутствуют.
Рисунок 4. Алгоритм эмпирической антибактериальной терапии ВП у взрослых
Напротив, тщательный анализ анамнестических, клинических и лабораторных данных, который бы свидетельствовал о наличии факторов риска потенциально «не прикрытых» антибиотиками возбудителей ВП, обосновывает расширение эмпирической антибактериальной терапии до получения результатов диагностических исследований. Так, например, предположение о возможном инфицировании «атипичными» микроорганизмами (C. pneumoniae, M. pneumoniae, Legionella spp.) требует пересмотра тактики лечения в пользу макролидов либо «респираторных» фторхинолонов.
Очевидно, что выявление таких осложнений пневмонии, как абсцесс легкого и эмпиема плевры обусловливает необходимость назначения антимикробных препаратов, активных в отношении предсказуемых возбудителей (Klebsiella spp., Staphylococcus aureus, анаэробы).
Диагностированные иммунологические нарушения, безусловно, требуют специфической коррекции. В ряде случаев, например, при тяжелой пневмонии у лиц с предполагаемой иммуносупрессией, у пациентов с осложненным течением ВП (абсцедирование, эмпиема плевры) возможно применение препаратов IgG и IgМ для внутривенного введения, гранулоцитарного колониестимулирующего фактора (Г-КСФ) [45, 46].
У больных с тяжелой пневмонией и септическим шоком, пациентов с лейкопенией может применяться активированный дротрекогин-альфа, продемонстрировавший в клинических исследованиях снижение летальности на 9,8% [47].
При развитии острой дыхательной недостаточности (особенно у пациентов с ХОБЛ, наличие в анамнезе эпизодов венозного тромбоза, ТЭЛА) целесообразно применение низкомолекулярных гепаринов. В случае недостаточности коры надпочечников или при подозрении на таковую (предшествующий прием системных глюкокортикоидов, например пациенты с тяжелым течением ХОБЛ), а также при «рефрактерном» септическом шоке и необходимости введения высоких доз вазопрессоров применяются гидрокортизон.