как доказать что тест на коронавирус ложноположительный
Почему не стоит делать тест на коронавирус?
Стремительное распространение коронавируса среди населения во всех странах мира повлекло за собой серьёзные изменения в жизни большинства людей. Режим изоляции, введение электронных пропусков, ограничения передвижения, ежедневные сводки о количестве зараженных — всё это влияет на психологическое состояние человека, повышается тревожность. Поэтому при любых признаках ОРВИ, многие спешат сдать тест на коронавирус. Но нужно ли его проводить? Нет, так как тесты не могут быть проведены всем по причине нецелесообразности и даже опасности.
CDC и Американское общество по инфекционным заболеваниям разработали специальные критерии, кому в первую очередь необходимо пройти тест на коронавирус.
Во—первых, люди в тяжелом состоянии, госпитализированные в реанимацию с лихорадкой и дыхательной недостаточностью.
Во—вторых, больные с выраженными симптомами, включая лихорадку и одышку, а также лица старше 65 лет с признаками ОРВИ средней и тяжелой степени.
В—третью очередь (если тесты имеются в наличии и только ПОСЛЕ тестирования первых двух категорий), медицинские работники, имевшие контакт с больными COVID-19, далее пациенты с легкими симптомами ОРВИ с сопутствующими заболеваниями (иммунодефициты, сердечная недостаточность, сахарный диабет, артериальная гипертензия).
Других групп, которым необходимо тестирование, нет.
Пациенты, подходящие под вышеописанные критерии, проходят тестирование на SARS-CoV-2 (вирус, вызывающий COVID-19).
Дополнительно проверяется наличие/отсутствие других патогенов (грипп, респираторно-синцитиальный вирус).
Каким же образом проводится тест?
CDC дает рекомендации брать мазок из носоглотки, так как ротоглоточный мазок несет меньше информации. У больных с продуктивным кашлем собирают мокроту. У интубированных пациентов собирается образец нижних дыхательных путей или бронхоальвеолярный лаваж.
Отмечается, что существует вероятность неверного результата тестирования. Ложноотрицательные тесты образцов, взятых из верхних дыхательных путей особенно возможны. В случае, если первый тест показывает отрицательный результат, но подозрение на коронавирус сохраняется, то проводится повторное тестирование.
В отделяемом из нижних дыхательных путей может быть более высокая вирусная нагрузка и поэтому образцы, взятые из них, чаще дают истинные результаты.
Подведём краткий итог:
Специалист лаборатории объяснила, почему ПЦР-тесты на коронавирус могут выдавать ошибку
Известно, что результаты ПЦР-теста на коронавирус могут быть как ложноположительными, так и ложноотрицательными. Заведующая лабораторией молекулярной диагностики «Инвитро» в Москве Наталья Гасилова объяснила «Доктору Питеру», какие причины могут повлиять на результат в процессе тестирования.
Ранее в Роспотребнадзоре озвучивали правила, которые необходимо соблюдать пациентам перед тестированием. К примеру, за несколько часов до взятия мазка не рекомендуется есть и пить, пользоваться спреями для горла и носа, а также чистить зубы и красить губы. Всё это, по словам специалистов, может повлиять на правильность результата. Заведующая московской лабораторией молекулярной диагностики «Инвитро» Наталья Гасилова назвала «Доктору Питеру» еще несколько причин, которые могут приводить к выдаче ложных результатов ПЦР-теста.
— Прежде всего, надо определиться с понятиями, — говорит Наталья Гасилова. — Ложноположительный результат — это когда пациент не инфицирован коронавирусом, но лаборатория выдала положительный результат теста на SARS-CoV-2 методом ПЦР. Ложноотрицательный — когда человек на самом деле инфицирован, но лаборатория выдает «-».
Как получают ложноположительные результаты?
Основная причина — так называемая кросс-контаминация, перекрестное загрязнение одного образца содержимым другого. Это может произойти на любом этапе тестирования — взятии мазка, транспортировки или уже в лаборатории.
— Как правило, источником кросс-контаминации служат образцы с большим содержанием РНК вируса в пробе. Тогда для загрязнения достаточно попадания капель или даже аэрозоля с этого образца, — говорит Наталья Гасилова. — Это может произойти в месте взятия мазка, при маркировке образца или пробирки, если медперсонал не меняет грязные перчатки. Есть также требование — оставлять зонд, которым берется биоматериал, в пробирке. Его полагается отламывать или отрезать ножницами. При выполнении этой операции тоже есть риск испачкать перчатки, поэтому их надо каждый раз менять.
По словам специалиста, загрязнение «чистого» образца может случиться и при транспортировке анализов.
— Например, если крышка пробы не плотно закрыта, биоматериал может «подтекать». В итоге пробирка снаружи будет контаминирована и, если потом пробирки ставятся в один штатив и перчатки не меняются, частицы вируса могут «переноситься» в другой образец. Еще такое бывает, когда в пробирке оставляются достаточно крупные зонды. В этом случае крышка микропробирки закрывается с усилием, может периодически приоткрываться, а вытекающие капельки биоматериала опять же попадают на стенку пробирки снаружи, — поясняет медик.
В лаборатории, кроме регулярной смены перчаток, важно аккуратно открывать пробирки — так, чтобы микроаэрозоль из одной пробирки не попал в другую.
— У каждой лаборатории есть алгоритм борьбы с кросс-контаминацией, по каким признакам ее определить и что делать. Самое сложное — контаминация продуктами амплификации или ампликонами (размножение фрагментов нуклеиновых кислот в исследовании ПЦР — Прим. ред.). По сути, это аварийная ситуация, которая требует проведения срочных мер в лаборатории. В этом исследовании ее риск минимален, поскольку пробирка после амплификации не открывается, и ампликоны во внешнюю среду не попадают.
Возможные причины ложноотрицательных результатов
По словам Натальи Гасиловой, здесь основная причина кроется в чувствительности тест-системы, которая применяется в конкретной лаборатории.
— Сейчас большинство производителей выпускают наборы с чувствительностью 1000 копий РНК вируса на 1 миллилитр (1х10*3). Она позволяет выявлять вирус как у бессимптомных и контактных в начале развития инфекции, так и в конце заболевания — уже на этапе выздоровления. Но если в образце количество вируса будет меньше порога чувствительности, то лаборатория выдаст ложноотрицательный результат, — поясняет эксперт.
Еще на результат влияет корректность взятия биоматериала со слизистой оболочки носо- и ротоглотки: к примеру, мазок взяли только из зева, а надо еще и из носа. Повлияет на него также малая вирусная нагрузка в биоматериале — когда тест выполняется в самом начале болезни или, наоборот, практически при выздоровлении, когда вирус уже уходит из организма.
Россияне рассказали о пережитых испытаниях из-за ошибочных тестов на COVID-19
«Симптомы налицо, а ковида нет»
В Минздраве признали, что тест на коронавирус может показать ложноотрицательный результат примерно в 30-40% случаев. Главный пульмонолог министерства Сергей Авдеев еще в апреле приводил цифры исследования, согласно которым из 1400 пациентов у 300 был отрицательный лабораторный тест на COVID-19, однако результаты компьютерной томографии (КТ) легких показывали изменения, характерные для этого заболевания.
Похожие проблемы с тестами есть и в других странах. В США тоже типичны случаи ложноотрицательных тестов — их насчитывается около 30%, писала NYT. Схожие результаты исследований представляли и специалисты китайского университета Тунцзи — там в эксперименте приняли участие 1014 пациентов с коронавирусом, однако только у 59% из них тесты ПЦР показали положительный результат. У остальных же вирус выявили в ходе повторных тестирований.
При этом за то время, пока люди выясняют свой настоящий диагноз, они успевают заразить коронавирусом своих родственников и коллег. Подтверждающую этот факт историю «Газете.Ru» рассказала 22-летняя москвичка Любава, которой ложноотрицательный тест ее молодого человека стоил перенесенного заболевания.
«В один из вечеров у моего молодого человека резко поднялась температура, поэтому он решил не рисковать и сразу вызвал скорую помощь. Врачи сначала прописали ему обычные противовирусные препараты, а на следующий день приехали брать тест. Результат пришел через пару дней – отрицательный. Четыре дня на противовирусных, плюс постельный режим и парень встал на ноги, симптомов как ни бывало. Мы, конечно, сразу встретились – я пришла к нему в гости. Если бы я знала, чем это закончится, никогда бы не решилась на эту встречу», — вспоминает девушка.
Перед тем, как выйти на работу, молодой человек решил сделать тест повторно и был удивлен – он оказался положительным. В ответ на вопросы врачи лишь развели руками и попросили оставаться дома, попутно продолжая лечение. К вечеру того же дня хуже почувствовала себя и сама Любава.
«Тело ломило страшно, температура, боль в груди. Тест на ковид – положительный. Долгое лечение и изоляция, а все только из-за неверного первого теста», — вздыхает собеседница издания.
Долгое время не могли поставить диагноз и 32-летнему жителю Самары Евгению. По словам мужчины, он пролежал с температурой 39,5 несколько дней, а также полностью потерял обоняние, однако дважды получил уверенное резюме из лаборатории – результат теста отрицательный.
«Сильный сухой кашель, вкусов не чувствовал вообще, ломило все тело – слабость буквально подкосила и не давала даже без передышки походить по квартире. В первый же день вызвал скорую – взяли мазок, через три дня выдали отрицательный результат. Пожал плечами и продолжил попытки выкарабкаться», — рассказывает мужчина «Газете.Ru».
Еще через пару дней Евгений сделал КТ и также получил любопытный результат — в легких все чисто. Тест оказался отрицательным.
«Мучило непонимание ситуации – как так, все симптомы налицо, а ковида нет. По идее никакой самоизоляции я мог и не соблюдать. Но побоялся – у меня родители пожилые, зачем рисковать. И правильно сделал: третий тест дал положительный результат. Что было с предыдущими мазками, я так и не выяснил. Хотя я уже здоров, осадок остался», — смеется Евгений.
Буквально добиваться положительного результата теста на коронавирус пришлось и 40-летней жительнице Нижнего Новгорода Татьяне.
«У меня держалась невысокая температура – около 37,1 градусов. В былые времена не заметила бы и пошла на работу, а тут такой яркий симптом, как потеря вкуса и запаха. Пришлось вызвать врача, который взял мазок. Три мучительных дня в ожидании результатов и получите – тест отрицательный. Спокойно вышла на работу, даже к маме съездила, но самое интересное было еще впереди», — вспоминает женщина.
Еще через пару дней Татьяну убедили проверить результаты теста на КТ, так как вкусы и запахи к ней не возвращались. Итог — характерный симптом «матовое стекло» и поражение правого легкого до 30%.
«Больше всего обидно, что я инфекцию носила повсюду, может даже заразила кого-то. И кто теперь за это в ответе?», — задается она вопросом.
«Мне показалось, что анализ берут сомнительно»
В отдельных случаях тесты на коронавирус бывают и ложноположительными, что доставляет людям не меньше проблем. Так, провести в больнице две недели впустую пришлось 48-летней жительнице Ростова-на-Дону Виктории.
«Появились симптомы ОРВИ, сделала тест просто на всякий случай, а он взял и оказался положительным. Плюс на КТ нашли какое-то затемнение. Положили в больницу, вроде как даже витамины какие-то укололи. А на следующий день сделали повторный КТ, который вдруг оказался абсолютно чистым, — рассказала она «Газете.Ru».
— Следом за ним – новый тест. И он уже отрицательный. Врачи в смятении, я тоже. Но делать нечего – держали в стационаре две недели для профилактики и кололи витамины. Время просто вычеркнуто из жизни».
Отсидеть две недели на самоизоляции пришлось и жительнице Челябинска Ирине, которая сдала тест на коронавирус для профилактики и внезапно получила положительный результат. Никаких симптомов при этом она за собой не замечала.
«Когда я сдавала анализ, мне показалось, что анализ берут сомнительно. Так как я не видела, когда открывают стерильные палочки при мне, то бишь она (сотрудница лаборатории – «Газета.Ru») повернулась ко мне уже с открытыми палочками. Не дожидаясь результата, я пересдала анализ в другой лаборатории. И меньше чем через сутки, на следующий день с утра, мне приходит результат отрицательный», — пожаловалась женщина в редакцию местного портала 74.ru.
Тем не менее отстоять свою правоту и не садиться на 14-дневный карантин женщина так и не смогла. Вместе с ней на самоизоляцию также отправили мужа, ребенка и родителей.
«Никаких симптомов нет, температуры нет. Я прекрасно себя чувствую, — объясняла челябинка. — Я сдавала все анализы перед операцией. У меня идеальные анализы другие. Я COVID-19 сдаю не первый раз, просто в этой частной клинике я сдала в первый раз. И вышел такой ложноположительный результат».
Как спастись от ложноотрицательных тестов на ковид
Как объяснили «Газете.Ru» врачи, причин для ошибок в тестах может быть несколько.
«Тесты на коронавирус могут дать ложноотрицательные или отрицательные результаты. Например, если генетического материала в месте забора уже просто нет, то тест может быть просто отрицательный, никакого сбоя тут нет. Это происходит из-за того, что вирус в этом месте просто больше не размножается и уходит в другие органы – чаще всего это типично для тех, кто болеет уже около недели», — приводит пример врач-инфекционист Евгений Тимаков.
Существует и другая категория тестов – те, которые изначально берутся с нарушением техники. Именно их и стоит называть ложноотрицательными. В таком случае пациенту сразу же стоит попросить специалистов повторить забор материала, советует врач:
«Тут уже вина лежит на том, кто берет анализ – либо мазок был взят из носоглотки неглубоко, или неправильно был промыт зонд, которым был сделан сбор материала. Чтобы избежать этого, человек, который сдает тест, должен следить за тем, как берут сам анализ. Если зонд, можно сказать, «до мозга костей» доходит, то все нормально. Если просто поводили по щекам палочкой, то, желательно, попросить взять мазок повторно. Я лично просил это делать – отказать в этом случае не должны».
Более того, проверить результаты теста всегда можно при помощи других анализов. Делать это нужно строго под контролем врача, который сможет сопоставить данные симптомов и результаты анализов, считает терапевт Тина Петровская.
«В случае сомнений насчет результата теста может помочь, например, общий анализ крови: там обращаем внимание на лейкоциты, низкие они или нет. Так мы увидим, как минимум вирусная это инфекция или нет. Дальше мы можем взять анализы, которые сейчас включены в обследование по коронавирусной инфекции – это Д-димер, С-реактивный белок, некоторые биохимические показатели. Если что-то из них превышает норму, то мы можем с большей вероятностью сказать, что это все-таки ковид», — подсказывает Петровская.
Могут помочь и инструментальные методы исследования: например, компьютерная томография. Если она выявляет типичные для ковида симптомы, то сомнения в том, действительно ли человек болеет коронавирусом, должны исчезнуть.
«Дополнительная проверка поможет избежать таких ситуаций, когда из-за ложноотрицательных тестов люди решают, что они здоровы и отправляются, например, в гости, где распространяют инфекцию. Хотя даже в доковидные времена всех просили посидеть дома и не переносить болезнь на ногах, но сейчас почему-то все об этом забыли», — констатирует собеседница «Газеты.Ru».
Согласна с коллегой и терапевт-пульмонолог Марина Казакова. «Нужно всегда ориентироваться на симптомы и, желательно, изолироваться на нужное количество дней, чтобы избежать распространения инфекции», — предупреждает специалист.
Как доказать что тест на коронавирус ложноположительный
Что делать, если пришел положительный результат анализа COVID-19
Если вы сдавали анализ в сторонней медицинской организации Вам необходимо позвонить по телефону квартирной помощи в поликлинику по месту проживания. Если вы сдвавли анализ в поликлинике вам обязательно позвонит ответственный сотрудник, чтобы согласовать порядок дальнейших действий.
Самое главное не надо паниковать и не заниматься самолечением!
Если проводилась ПЦР-диагностика, то человек болен на сегодняшний день или является бессимптомным носителем. В последнем случае он может заражать окружающих, поэтому должен придерживаться двухнедельной самоизоляции. Положительный тест в сочетании с выраженными симптомами коронавируса (сухой непродуктивный кашель, потеря вкуса и обоняния, проблемы с дыханием) нередко становится серьезным поводом для госпитализации в инфекционное отделение. Будет проведено лечение и повторное тестирование.
Что делать после получения положительных результатов, человек самостоятельно не решает. Более того, у него не получится скрыть данные тестирования. Оно выполняется в лабораториях, аккредитованных Минздравом и Роспотребнадзором. В эти инстанции незамедлительно отправляются сведения о выявленных на данный момент инфицированных. Бригада медиков в специальной экипировке выезжает на дом к больному, где и определяется последующий алгоритм действий.
Что должен делать человек дальше, если при внешнем осмотре не обнаружено выраженных признаков коронавируса:
Первичный положительный тест становится причиной для обследования всех членов семьи, контактировавших с инфицированным человеком. Им в обязанность не вменяется соблюдение самоизоляции. Но при малейшем ухудшении самочувствия они должны сообщить об этом по телефону в лечебное учреждение.
ПЦР-тестирование — ведущее лабораторное обследование на наличие коронавируса. В период пандемии именно оно было рекомендовано ВОЗ, как самое чувствительное и информативное. Для его проведения берут мазок из полости носа или ротоглотки, так как именно верхние дыхательные пути являются входными воротами для коронавирусов. Положительный результат выглядит как светящиеся полоски оранжевого цвета. Это разделенные нуклеиновые кислоты, подвергшиеся воздействию электрического тока. А непосредственно обследованный видит положительные данные в бланке, который выдается после их интерпретации. В большинстве лабораторий такой результат отмечается знаком плюс.
Не всегда положительный тест означает, что в дыхательных путях происходит репликация (размножение) коронавирусов. Даже самые современные тест-системы способны ошибаться.
Ложноположительные реакции могут провоцировать различные факторы:
При отсутствии симптомов, характерных для коронавируса, результат может быть признан сомнительным. Врач назначает повторное тестирование для подтверждения или опровержения результатов первичного.
Врачи постоянно контролируют состояние пациента, находящегося на самоизоляции, и его контактных лиц по телефону или приезжают на очередной осмотр.
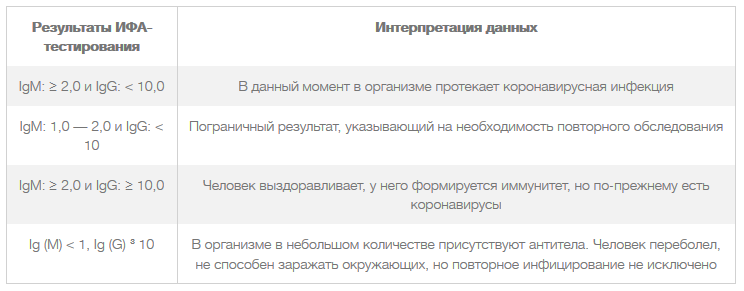
Иммуноферментный анализ позволяет с высокой точностью обнаружить в крови пациента специфические иммуноглобулины. Антитела всегда вырабатываются иммунной системой в ответ на вторжение в организм человека инфекционных возбудителей. Все они специфичны, то есть для уничтожения коронавирусов синтезируются иммуноглобулины (igg), не способные разрушать клетки других патогенов. Поэтому обнаружение в кровеносном русле специфического антигена прямо указывает на развивающуюся коронавирусную инфекцию.
Во время ИФА-тестирования обнаруживаются антитела к коронавирусам, их количественное содержание, стадия воспалительной патологии. Положительный результат вовсе не означает, что человек болен. Ведь в ответ на вторжение патогенов вырабатываются различные антитела. В этом и заключается положительная сторона тестирования методом ИФА. Вполне вероятно, что человек уже давно переболел и приобрел довольно устойчивый иммунитет.
Самые распространенные результаты ИФА-анализа:
Человеку, далекому от медицины, расшифровать данные ИФА вряд ли удастся. Если у него возникли сомнения в достоверности положительного результата, то это не служит основанием для незамедлительного повторного тестирования. Оно будет обязательно проведено в установленные законодательством сроки.
Положительный результат без наличия симптомов
Коронавирусная инфекция у взрослого или ребенка может пройти без повышения температуры, появления кашля и одышки, что является одной из характерных особенностей данной патологии. Люди ощущают себя совершенно здоровыми, но это не значит, что они не больны. В организме вполне могут находиться коронавирусы. По данным Всемирной Организации Здравоохранения от 50 до 70 % инфицированных не подозревают, что являются носителями опасных инфекционных возбудителей. Большинство врачей считает отсутствие симптомов болезненным состоянием — иммунная система стремится уничтожить коронавирусы, усиленно продуцируя иммуноглобулины.
Когда пришел положительный тест, а клинические проявления коронавируса не отмечены, обязательно положена самоизоляция. Существует вероятность, что при ослаблении иммунной защиты признаки заражения возникнут. Такое развитие событий возможно и при излишне длительном инкубационном периоде.
Если организм дает достойный отпор коронавирусам, человек переносит заболевание без симптомов. При неполноценной иммунной защите через несколько дней признаки инфекции все-таки возникнут.
Что такое слабоположительный тест
Слабоположительный результат на коронавирус обычно получают в самом начале развития инфекции. Он может быть признаком раннего этапа инкубационного периода, когда антитела только вырабатываются. Или указывать на поздний этап заболевания. В это время антитела (IgM) постепенно пропадают, потому что в организме сокращается количество коронавируса даже несмотря на мощный инфекционно-воспалительный процесс в бронхолегочной системе.
Положительный результат первого теста может быть сомнительным. Например, при обнаружении неправильного хранения или транспортировки биоматериала (мазка из носоглотки, крови). Он лишь условно значим и нуждается в быстрой перепроверке. При отсутствии симптомов и получении второго отрицательного теста через две недели человек считается здоровым. Но если человек тяжело переносил коронавирусную инфекцию, был госпитализирован, то потребуется трехкратное тестирование.
Советы, что делать при получении положительного результата на коронавирус и частые вопросы
Первые три действия, которые должен выполнить человек после получения положительного теста: самоизоляция, звонок семейному врачу, амбулаторное лечение в соответствии с тяжестью симптоматики.
Точность тест-систем не 100%, а выделение коронавирусов зависит от состояния человека, стадии инфицирования и других факторов. Поэтому часто для постановки диагноза проведения однократного тестирования недостаточно.
Перед повторной сдачей биообразца следует отказаться от алкоголя, курения, не полоскать горло и не чистить зубы. Вполне возможно, что это позволит получить наиболее информативный результат.
Что делать при появлении симптомов спустя несколько дней после получения положительного ПРЦ-теста?
При ухудшении самочувствия и проявлении симптомов требуется незамедлительное лечение. После предварительного обследования врач должен проинформировать пациента о том, что он не должен покидать место жительства и вести дневник наблюдений за своим состоянием. Будут назначены все необходимые лекарственные средства, определен их режим дозирования, частота и кратность приема.
Если нет симптомов, а тест положительный, можно ли заразить окружающих?
Бессимптомный заболевший с первичным положительным тестом становится распространителем коронавирусов, способен заражать других, даже не подозревая об этом. Своевременное выявление вирусоносителей позволяет снизить распространение эпидемии, в том числе за счет ограничения контактов с окружающим миром.
Различие тестов на коронавирус
По материалам интервью с зав.лабораторией госпиталя Hadassah, к.м.н. Станкевич Л.И.
Лабораторией госпиталя Hadassah Medical руководит Любовь Ивановна Станкевич, кандидат медицинских наук, специалист в лабораторной диагностике с более, чем 25-летним опытом работы в России и за рубежом, из них почти 20 лет на руководящих должностях.
В условиях пандемии COVID-19 она занимается созданием системы тестирования на коронавирус SARS-Cov-2 – диагностики заболевания, с применением не просто разных, а наилучших, наиболее информативных лабораторных диагностических методов, отвечающих цели исследования.
Обнаружение вируса
О положительном результате ПЦР
Положительный результат ПЦР-диагностики, с большой долей вероятности позволяет говорить, что пациент инфицирован коронавирусом – SARS-Cov-2.
Отрицательный и ложноотрицательный результат
Однако, отрицательный результат ПЦР-анализа, к сожалению, не говорит об обратном, не исключает наличие вируса в организме. Мы можем только говорить, что вирус не обнаружен. Не обнаружен в исследуемом биоматериале, которым чаще всего является мазок из рото- или носоглотки.
Почему так происходит? Потому что вирус совсем недолго находится на слизистой верхних дыхательных путей, спускаясь в бронхи и лёгкие – мишень поражения. Поэтому лучше искать его ниже – в мокроте, выделяемой при кашле, и смывах из нижних дыхательных путей (бронхоальвеолярный лаваж).
К тому же, вопреки популярному мнению, COVID-19 –это не только пневмония. Участки генома вируса способны связываться с гемом, нарушая функцию гемоглобина в эритроцитах. Это мешает транспортировке кислорода клетками крови и именно гипоксия (недостаток кислорода) негативно влияет на лёгкие. Влияние вируса на кровь подталкивает к мысли, что именно в ней мы можем найти SARS-Cov-2 в тяжёлых клинических случаях, хотя не обнаруживаем его на слизистых верхних дыхательных путей. Мы должны научиться выделять вирус из крови.
Описана даже кишечная форма короноавируса, проявившаяся тошнотой, рвотой, диареей. И искать его тогда следует в кишечнике, диарейных массах и анальных мазках. Это, кстати, дополнительный фактор, свидетельствующий о том, что вирус передаётся не только воздушно-капельным путём, но и фекально-оральным.
Диагностика по антителам
Если ПЦР- это прямой метод обнаружения вируса, то выявление в крови антител к нему – это косвенное свидетельство контакта человека с инфекционным агентом. Иммунная система в ответ попадание патогена в организм вырабатывает защитные антитела.
Антитела класса IgM
Это первая линия защиты – самый скорый ответ организма. IgM появляются через 3-7 дней с момента инфицирования. А IgG появляется не ранее, чем через 2 недели.
Отсутствие антител к коронавирусу у человека, имевшего контакт с больным, не гарантирует, что он не инфицирован – могло пройти слишком мало времени для выработки антител. Поэтому необходимо повторное исследование через неделю. Если и оно не обнаружит антител, значит пациент не инфицирован вирусом SARS-Cov-2, но и защиты от инфекции в виде антител у него нет.
Выявление IgM при отсутствии IgG – говорит, что первый контакт с вирусом SARS-Cov-2 произошёл недавно – от 7 до 14 дней назад.
Антитела класса IgG
Появление IgG при положительном IgM – 100% доказательство того, что вирус проник в организм, и у пациента развивается инфицирование.
Наличие IgG при отрицательном IgM – свидетельство давнего заражения (более месяца) или давно перенесенного заболевания (возможно, годы назад).
Антитела класса IgА
IgА вырабатываются в слизистых оболочках при проникновении через них вируса. По времени появления они совпадают с IgM, то есть вырабатываются в самом начале.
Понимая динамику появления разных классов антител в организме, сопоставляя лабораторные данные с эпиданамнезом и клинической картиной, можно:
Экспресс-тест на антитела
Идеально – всех проверить на антитела. Оценить кривую нарастания заболеваемости, количество госпитализированных больных, а среди оставшихся – процент людей, уже имеющих защитные антитела. Это позволит понять, насколько население защищено от болезни и можно ли ослаблять карантин.
Если бы человечество смогло провести тотальный скрининг на антитела, мы бы справились с этой эпидемией гораздо эффективнее и быстрее.
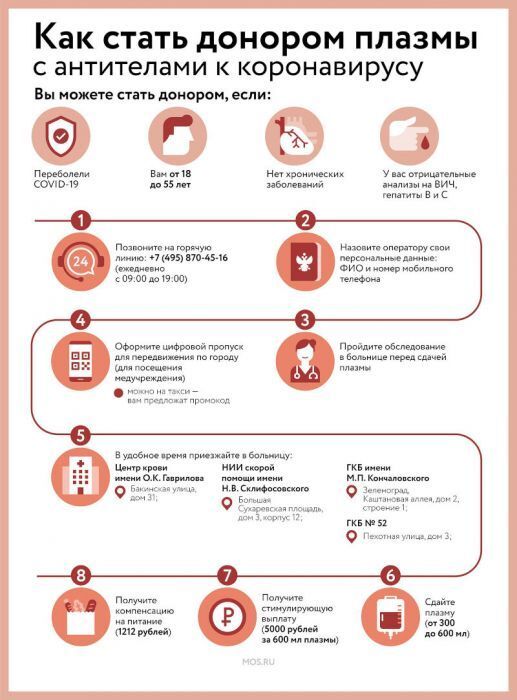
Плазма с антителами против COVID-19
Плазма выздоровевших от COVID-19, это сыворотка с высоким содержанием IgG-антител. Она может помочь тяжелобольным, у которых иммунитет не может самостоятельно справиться с инфекцией.
Здесь метод ИФА – реальный «золотой ключик», позволяющий найти кандидата для донорства плазмы с антителами даже в семье, где часто болеют сразу несколько человек. И выздоровевший действительно может помочь больному, отдав ему часть своей плазмы.