как и чем лечить розацеа
Розацеа. Полный обзор и варианты лечения
Розацеа
Это ангионевроз (изменения кожи) находится в зоне иннервации тройничного нерва и обусловлен несколькими причинами: сосудистые нарушения, изменения в соединительной ткани средних слоев кожи, иммунные нарушения, изменения сально-волосяного фолликула, неблагоприятные климатические факторы, стрессы, психовегетативные расстройства.
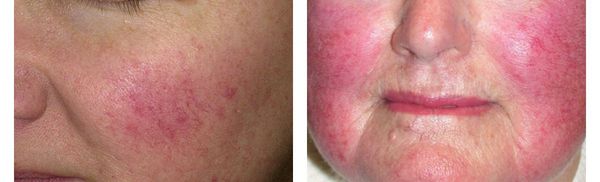
Розацеа, красное лицо, сосудистые звездочки
Красное лицо. Вы его видите у себя?
Очень часто, пациенты приходят на консультацию и говорят о том, что их беспокоит красное лицо. Кто-то замечает эту красноту сам, когда сходит в баню, после того как выпьет красного вина или после пробежки. И красное лицо остается очень долго. Краснота сходит медленно. У некоторых людей покрасневшее лицо вообще не проходит.
Комментарий врача-косметолога, дерматолога Юлианы Шиян:
Приходит пациентка за антивозрастной коррекцией губ. Она говорит, что видит оплывший овал лица и упавшие скулы, но совершенно не замечает своего красного лица. Это не обязательно сосудистые звездочки, а именно нисходящая краснота на лице.
И когда я спрашиваю: А что-то ещё вас беспокоит кроме возрастных изменений? Она не говорит что её беспокоит красное лицо, потому что она просто этого не замечает.
Не зря говорят некоторые пациенты: Я выгляжу как алкоголичка!
Такая краснота на лице придает женщине налет некой асоциальности.
Какие причины могут вызывать красноту лица?
В принципе любой вот провокатор имена для розацеа, он провоцирует и прерозацеа. И если у вас краснеет определенная зона на лице, то значит надо менять условия создающие это покраснение.
Как не допустить развитие розацеа и покраснение лица? Провокаторы розацеа
Видео: Чем лечить розацеа, купероз и красное лицо
Надо избегать таких провокаторов, либо снижать их воздействие на свой организм. Если исключить полностью невозможно, то необходимо ограничивать. Было проведено много исследований по этому поводу и ученые вывели самые распространённые факторы-провокаторы розацеа:
Видео: Провокаторы Розацеа. Жизнь без видимых сосудов
Врач-косметолог рассказывает о возможности предотвращения розацеа
Аналогично с розацеа. Если вы знаете выпив красного вина, запустите провоцирующий фактор, выпейте белого в конце концов! Если вы любите ходить в баню раз в неделю, но прошли лечение, успокоили своё лицо, и при этом продолжаете ходить в баню, тогда просто смиритесь с тем, что всё ваше лечение пройдёт мимо вас и эффект от него очень краткосрочным!
Выбор всегда за вами. Не надо исключать все продукты, но вы можете исключить только горячее, только острое и некоторые продукты которые я перечислила выше.
Вы можете заниматься спортом, но при этом не делать очень интенсивные нагрузки, которые провоцируют прилив крови к лицу.
Вы можете ходить в баню с друзьями, но при этом сидеть где-то в предбаннике.
Шутки шутками, но я думаю, что вы уловили мою мысль. Если для вас важно, чтобы лицо было светлое, чистое, не покрасневшее, без высыпаний и розацеа, то придется себя ограничивать.
Розацеа на лице: симптомы и лечение
Розовые щечки, к сожалению, не всегда являются признаком здоровья. Покраснение лица, папулы, пустулы и даже ухудшение зрения – все это признаки розацеа. Это заболевание до конца не изучено, поэтому многие вопросы остаются без ответа.
Если вовремя не обратить внимание на причины и симптомы, то этот недуг может существенно омрачить вашу жизнь.
Услуги Expert Clinics
Причины возникновения
Причины розацеа науке до сих пор непонятны до конца. Известно, что она возникает из-за нарушения моторики в сосудах кожи. Учёные предполагают, что возникновению этому заболевания способствуют такие факторы:
— патологии желудочно-кишечного тракта (гастрит, язва), так как очень часто в анализах заболевших находят бактерию Helicobacter pylori;
— нарушения в работе иммунной системы;
— увеличение количества клещей рода Demodex на коже;
— природные условия (избыточная инсоляция, сильный ветер);
— тяжёлые психологические состояния;
— функциональная недостаточность кровоснабжения.
Чаще всего розацеа появляется у женщин в возрасте 40-55 лет, что связано с периодом менопаузы. Мужчины болеют намного реже, но в более тяжёлых формах.
Симптомы розацеа
К признакам розацеа относятся:
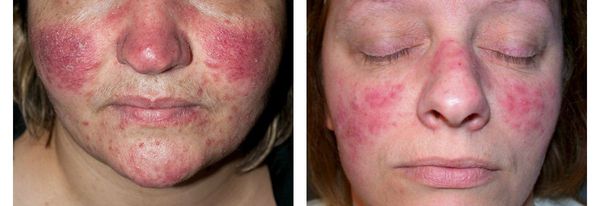
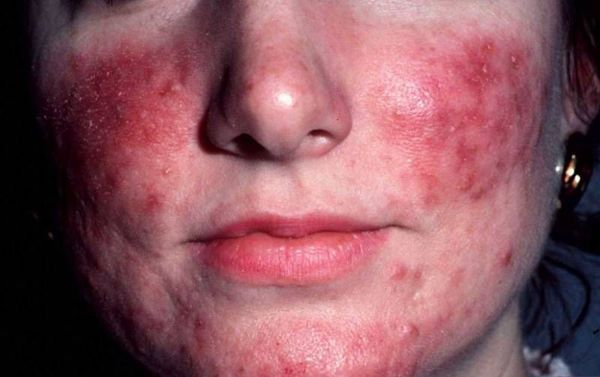
· Стойкое покраснение лица. Сопровождается жжением, покалыванием, чувством стянутости.
· В зоне покраснения утолщается кожа.
· Возникают хаотично расположенные ярко-розовые папулы размером 3-5 мм.
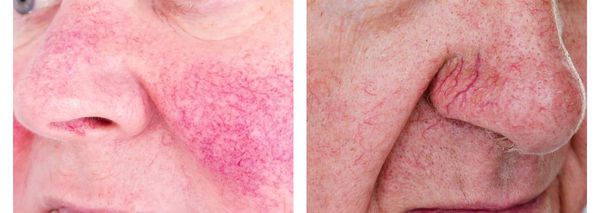
· Появляются «сосудистые звёздочки» (красного и синюшного оттенка).
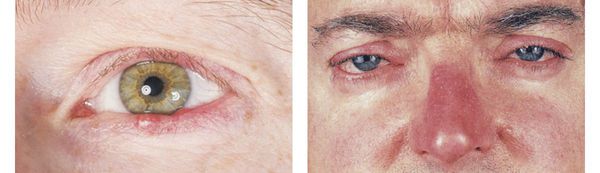
· Сухость, покраснение, слезоточивость глаз.
· Повышенная чувствительность к наружным лекарственным препаратам.
· Ощущение инородного тела и пелены перед глазами.
Места наиболее частой локализации:
— область вокруг рта;
— конъюктива глаз и век;
Разновидности проблемы
Различают четыре стадии данного заболевания:
Под влиянием смены температурных режимов, солнечных лучей, эмоциональных вслесков, употребления горячих и алкогольных напитков возникают кратковременные эпизоды покраснения центральной части лица, которые вскоре исчезают без видимых следов. Часто покраснения сопровождаются ощущением жара. Цвет эритемы варьируется от ярко-розового до синюшно-красного.
На коже появляются наросты небольших размеров – папулы. Очень часто их локализация начинается с носогубки, крыльев носа, а затем распространяется и по других участкам. Папулы отличаются гладкой, иногда – блестящей поверхностью. Могут появляться как единично, так и группой.
При дальнейшем прогрессе заболевания папулы начинают гноиться и превращаются в пустулы – узелки размером 1-5 мм с жидкостью внутри.
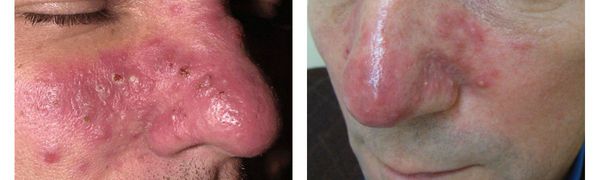
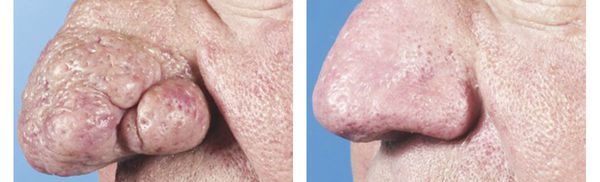
За счёт прогрессирующей гиперплазии сальных желёз и соединительной ткани появляются опухолевидные разрастания. Чаще всего они затрагивают нос и щёки. Если возникает самостоятельно, и в анамнезе отсутствуют реакции приливов, то специалисты рассматривают её в качестве отдельной стадии – ринофимы (от греч. rhis, rhinos – нос и phyma – шишка).
Помимо основных, существуют и дополнительные стадии, которые могут возникнуть на любом этапе заболевания:
Розацеа вызывает красноту и дискомфорт в глазах, и может способствовать развитию фотофобии, конъюнктивита и снижению остроты зрения.
В этом случае могут появиться крупные узлы с признаками распространения гнойного процесса и свищи.
Возможные осложнения
Если вовремя не обратиться к специалистам и не получить грамотное, эффективное лечение, то могут возникнуть неприятности в виде:
— гнойно-септических осложнений (в том числе дренирующий синус, когда продолговато-овальное образование возвышается над кожей и гноится);
— серьёзных проблем со зрением;
— больших утолщений кожи, от которых будет очень сложно избавиться;
— искажения черт лица, которые могут повлечь за собой психологические проблемы;
Диагностика розацеа
Таким заболеванием, как розацеа, занимается врач-дерматолог. Диагностика состоит из:
1. Физикального осмотра;
2. Сдачи анализов мочи и крови, в том числе, на маркеры системных заболеваний соединительной ткани;
3. Бакпосева содержимого угрей;
4. Соскоба поражённых участков кожи;
5. Допплерографии (измеряет скорость изменения кровотока. При розацеа он замедляется);
5. УЗИ кожи и внутренних органов, если в этом есть необходимость.
Лечение розовых угрей
Розацеа является хроническим заболеванием, а потому полностью избавиться от неё невозможно. Поэтому главными целями лечебной терапии являются:
— уменьшение выраженности симптоматики;
— минимизация косметических дефектов;
— продление сроков ремиссии;
— достижение приемлемого уровня жизни.
Так как причины розацеа до сих пор не изучены до конца, лечение носит экспериментальный характер. По мере неэффективности некоторые методы отбрасываются, и специалист корректирует программу лечения.
В настоящее время для скорейшей ремиссии применяются следующие медикаментозные комплексы:
· Антибактериальные (если у элементов сыпи инфекционная природа).
· Антигистаминные (для устранения аллергических реакций).
· Антибиотики (при тяжёлых формах розацеа).
· Глюкокортикостероиды (при отсутствии результативности нестероидных препаратов).
· Наружные кремы, обладающие заживляющими, антибактериальными, противоотечными свойствами (метронидазол, азелаиновая кислота, топические ретиноиды).
Физиотерапевтическое лечение включает следующие варианты:
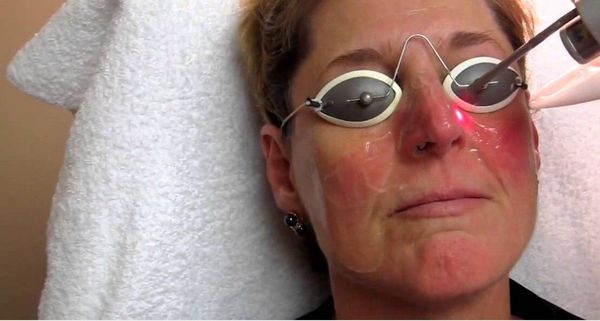
Лазеротерапия. Лазерный луч проникает в дерму на глубину до 2 мм, совершая коагуляцию папул, пустул и расширенных сосудов. Лазеротерапия уничтожает бактерии и микробы, отшелушивает участки ороговения на поверхности кожи. Это способствует более стойкой и длительной ремиссии.
IPL. Высокоинтенсивные вспышки света локально разрушают оксигемоглобин в стенках мелких сосудов. Такая комплексная терапия устраняет покраснения кожи, снижает выраженность воспалительного процесса, способствует гибели патогенных микроорганизмов.
Криотерапия. Это технология охлаждения кожи и тканей. Обладает такими лечебно-оздоровительными свойствами, как удаление инфильтратов, восстановление микроциркуляции и обменных процессов, устранение очагов воспаление и дискомфорта.
Профилактика
Не во всех случаях можно предугадать и предотвратить появления розацеа, однако в силах каждого человека соблюдать простые правила, способные минимизировать риск возникновения заболевания.
— не находиться на открытом солнце без защитных средств;
— защищать открытые участки лица и тела от сильного ветра и мороза;
— ограничить посещение мест с высокими температурами;
— бережно ухаживать за кожей и выбирать средства без спирта, тяжелых масел и других раздражающих компонентов;
— незамедлительно обращаться к врачу, если возникли осложнения после приёма лекарственных средств или косметологических процедур;
— ограничить потребление острой, пряной, солёной пищи.
Розацеа является хроническим заболеванием, поэтому избавиться от него полностью, к сожалению, невозможно. Чтобы добиться длительной ремиссии, важно строго соблюдать рекомендации врача и не заниматься самолечением.
Розацеа на лице: симптомы и лечение
Что такое розацеа (розовые угри)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дмитриевой Н.А., дерматолога со стажем в 21 год.
Определение болезни. Причины заболевания
Розацеа (розовые угри) — это хроническое кожное заболевание, сопровождающееся стойким расширением кожных капилляров, образованием папул и пустул (узелков и пузырьков), отёком и покраснением кожи. [1]
Заболевание поражает в основном кожу лица, хотя также может затрагивать и область шеи, груди, верхней части спины и волосистой части головы. Зачастую оно возникает у светлокожих женщин европеоидной расы в 30-50 лет. Среди жителей Европы его распространённость колеблется от 1,5 % до 10 %. [2]
Причины розацеа до конца не изучены. На сегодняшний день учёные считают, что в его развитии участвует одновременно множество факторов. Одни из них (внутренние или эндогенные факторы) создают благоприятную почву, но при этом не являются обязательным условием появления симптомов розацеа. Другие факторы (внешние или экзогенные) провоцируют возникновение тех или иных признаков болезни, если человек предрасположен к этому.
В общем развитию и прогрессированию розацеа способствуют следующие причины:
Симптомы розацеа
Основные симптомы розацеа:
Обычно розацеа протекает хронически, периодически обостряясь и стихая. Некоторые проявления (например, пустулы и папулы) развиваются только во время обострения болезни. Другие симптомы являются постоянными, т. е. присутствуют и в периоды обострений, и во время ремиссии. К ним относятся: стойкая диффузная эритема центральной части лица, телеангиэктазии и фиматозные изменения. [8]
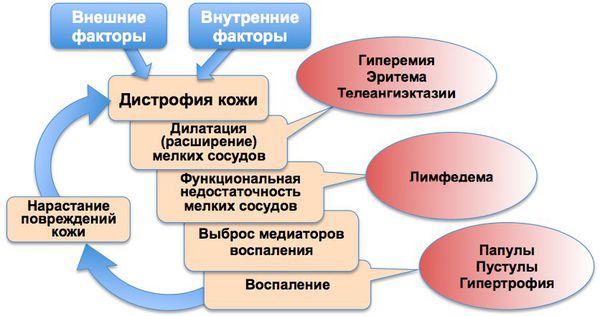
Патогенез розацеа
При розацеа отмечается выброс и других вазоактивных медиаторов воспаления — гистамина, серотонина и простагландинов. [8]
Чрезмерное ультрафиолетовое облучение [6] также способно изменять тонус сосудов в силу повреждающего воздействия на сосудистую стенку, что приводит к её атонии и повышенной хрупкости. Кроме того, при УФ-облучении происходит деградация волокон дермы, что также делает кожу более уязвимой к воздействию внешних факторов.
Розацеа, спровоцированная приёмом кортикостероидных препаратов местного действия (особенно фторсодержащих), имеет особый механизм развития. Дело в том, что при поверхностном залегании внутрикожных мелких кровеносных сосудов, сеть которых особенно хорошо развита на лице предрасположенных к розацеа людей, кортикостероидные препараты всасываются более интенсивно. Кроме того, их своеобразное “депо” на поверхности кожи образуется в расширенных фолликулярных устьях, через которые они проникают в сальные железы. Длительное применение стероидных препаратов ухудшает бактерицидные свойства кожного покрова, истончает эпидермис, что повышает вероятность проникновения патогенных микроорганизмов в более глубокие слои кожи с последующим развитием воспаления.
Воспалительные процессы при появлении папул и пустул стимулируются также бактерией Bacillus oleronius, которую выделяют клещи рода демодекс. [16] Кроме того, в образовании пустулёзных элементов сыпи и нарушениях со стороны органов зрения нередко задействован эпидермальный стафилококк.
Хроническое воспаление сопровождается функциональной недостаточностью мелких кровеносных и лимфатических сосудов лица, что приводит к развитию отёка (лимфедемы), фиброзным изменениям и утолщениям кожи.
Основные патогенетические звенья розацеа
Классификация и стадии развития розацеа
Розацеа — это хроническая болезнь с чередующимися обострениями и ремиссиями, которая может протекать годами. Тем не менее, прослеживается определённая закономерность стадий патологического процесса, которая позволяет косвенно судить о давности заболевания. В типичном случае выделяют пять стадий: [1] [9] [10]
Выделяют четыре основных подтипа розацеа:
Отдельно рассматривают атипичные формы развития розацеа:
Осложнения розацеа
Длительно протекающее заболевание может иметь широкий спектр осложнений. К ним относятся: [1] [9]
Диагностика розацеа
Обязательный диагностический признак, указывающий именно на розацеа — это стойкая эритема центральной зоны лица, не захватывающая область кожи вокруг глаз и существующая не менее трёх месяцев.
В целом все диагностические критерии подразделяют на две группы:
Для постановки диагноза, как правило, необходимо наличие не менее двух критериев. [9]
Дополнительные инструментальные и лабораторные исследования необходимы для исключения других заболеваний со схожей симптоматикой (различные дерматиты, системные заболевания соединительной ткани и другие), а также для уточнения конкретного варианта течения и основных пусковых механизмов заболевания. От всего этого зависит выбор тактики лечения.
В диагностике розацеа могут быть использованы:
Лечение розацеа
Для успешного лечения розацеа необходимо наблюдаться одновременно у нескольких специалистов — дерматолога, эндокринолога, терапевта, гастроэнтеролога, офтальмолога, психолога и других. [7] [15] Также важно проводить лечение сопутствующих заболеваний — болезней ЖКТ и эндокринной системы. [4] [5]
Поскольку розацеа является хроническим заболеванием, полное его излечение, к сожалению, невозможно. Поэтому основными целями лечения в данном случае являются: [10]
Обязательные компоненты успешной борьбы с розацеа (по версии Национального общества розацеа США): [12]
Медикаментозное лечение:
Немедикаментозное лечение:
Лазеротерапия используется не только как самостоятельная процедура, но также входит в схему комплексного лечения на разных этапах развития розацеа. Проникая в дерму на глубину до 2 мм, лазерное излучение оказывает антисептическое и антибактериальное действие, что необходимо при лечении папулопустулезных форм розацеа. Лазерная коагуляция и коррекция сосудистых нарушений кожи при эритематозной и телеангиоэктатической формах способствуют достижению более стойкой и длительной ремиссии.
При выраженных фиматозных разрастаниях показано их хирургическое удаление и санация абсцедирующих образований.
Прогноз. Профилактика
Прогноз заболевания в основном благоприятный, за исключением редких случаев с тяжёлыми осложнениями (например, потеря зрения вследствие розацеа-кератита). Тем не менее оно значительно ухудшает социальную адаптацию и качество жизни пациента.
Течение заболевания в большинстве случаев можно успешно контролировать. [12] Благодаря комплексному лечению и систематическим профилактическим мерам можно достичь продолжительных стойких ремиссий и замедлить прогрессирование болезни.
Основные меры профилактики при розацеа заключаются в определении факторов, провоцирующих обострения в каждом конкретном случае, и минимизации их воздействия: [1] [2]
Для успешного лечения и профилактики рецидивов и осложнений важно также строго соблюдать нормы личной гигиены:
Розацеа
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ РОЗАЦЕА
Шифр по Международной классификации болезней МКБ-10
L71
ОПРЕДЕЛЕНИЕ
Розацеа – хронический дерматоз, характеризующийся поражением кожи лица в виде эритемы и папулопустулезных элементов.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Выделяют 4 основных подтипа розацеа (соответствующих эритематозной, папулопустулезной, гипертрофической стадиям и офтальморозацеа в прежних классификациях) и один вариант – гранулематозную розацеа.
Подтипы розацеа:
подтип I – эритемато-телеангиэктатический;
подтип II – папуло-пустулезный;
подтип III – фиматозный;
подтип IV – глазной.
Этиология и патогенез
Розацеа представляет собой ангионевроз, локализующийся преимущественно в зоне иннервации тройничного нерва и обусловленный различными причинами, которые можно объединить в следующие группы: сосудистые нарушения; изменения в соединительной ткани дермы; микроорганизмы; дисфункция пищеварительного тракта; иммунные нарушения; изменения сально-волосяного аппарата; оксидативный стресс; климатические факторы; психовегетативные расстройства.
В развитии розацеа определенную роль играют такие факторы, как конституциональная ангиопатия; эмоциональные стрессы; нарушения гормонального равновесия; воздействие химических агентов.
В последние годы большое внимание уделяется роли кателицидинов в развитии розацеа. Кателицидины – семейство многофункциональных белков, которые обеспечивают защиту первой линии в коже против инфекционных агентов, влияя на местные воспалительные реакции и ангиогенез путем непосредственного воздействия на эндотелиоциты и иммунитет. У больных розацеа в коже лица в 10 раз повышен уровень кателицидинов и в 10 000 раз в роговом слое повышен уровень протеаз, которые активируют кателицидины.
Lacey и соавт. (2007) была выделена бактерия (Bacillus oleronius) из клеща рода Demodex, которая, воздействуя на пептиды, стимулирует воспалительные реакции у больных папулопустулезной розацеа. В патогенезе пустулезной и глазной розацеа имеет этиологическое значение эпидермальный стафилококк, что, возможно, связано с реализацией его патогенных свойств из-за повышения температуры лица вследствие расширения сосудов. Обсуждается также взаимосвязь розацеа с Helicobacter pylori.
Заболевание чаще развивается у лиц женского пола в возрасте 30-50 лет, имеющих определенную генетическую предрасположенность к транзиторному покраснению кожи лица, реже – шеи и, так называемой, зоны «декольте». Считают, что дерматозу чаще подвержены лица 1 и 2 фототипов, однако заболевание может встречаться при любом фототипе кожи. В странах Европы заболеваемость розацеа составляет от 1,5% до 10%.
Клиническая картина
Cимптомы, течение
Эритемато-телеангиэктатический подтип розацеа характеризуется возникновением сперва транзиторной, усиливающейся приливами, а затем превращающейся в стойкую, эритемой, локализующуюся преимущественно на щеках и боковых поверхностях носа. Цвет эритемы может варьировать от ярко-розового до синюшно-красного в зависимости от продолжительности болезни. На фоне эритемы у больных появляются телеангиэктазии различного диаметра и отечность кожи. Большая часть больных предъявляет жалобы на ощущения жжения и покалывания в области эритемы. Проявления заболевания усиливаются при воздействии низких и высоких температур, алкоголя, острой пищи и психоэмоционального напряжения. Характерна повышенная чувствительность кожи к наружным лекарственным препаратам и ультрафиолетовому облучению. Даже индифферентные кремы и солнцезащитные препараты могут вызывать усиление воспалительных проявлений.
Папуло-пустулезный подтип розацеа характеризуется аналогичной клинической картиной, однако больные, как правило, не отмечают субъективных ощущений со стороны эритемы, а предъявляют жалобы на папулезные высыпания. Высыпания характеризуются яркой красной окраской и перифолликулярным расположением. Отдельные папулы могут быть увенчаны небольшой округлой пустулой. Шелушение обычно отсутствует. Возможно формирование стойкого отека по месту распространенной эритемы, что чаще встречается у мужчин.
Окулярный подтип или офтальморозацеа клинически преимущественно представлен сочетанием блефарита и коньюнктивита. Клиническая картина заболевания часто сопровождается рецидивирующим халязионом и мейбомиитом. Нередко наблюдаются конъюнктивальные телеангиэктазии. Жалобы пациентов неспецифичны, часто отмечаются жжение, зуд, светобоязнь, ощущение инородного тела. Офтальморозацеа может осложняться кератитом, склеритом и иритом, но на практике такие изменения встречаются редко. В редких случаях развитие глазных симптомов опережает кожную симптоматику.
Таблица 1. Характеристика тяжести течения эритемато-телеангиэктатического подтипа
| Легкое течение | Среднетяжелое течение | Тяжелое течение |
| Малое количество папул/пустул | Умеренное количество папул/пустул | Множественные папулы/пустулы, могут сливаться в бляшки |
| Легкое течение | Среднетяжелое течение | Тяжелое течение |
| Легкая эритема Незначительный отек Расширенные устья сально-волосяного аппарата («поры») | Умеренная эритема Умеренный отек и увеличение носа Умеренная гиперплазия тканей носа | Выраженная эритема Выраженное увеличение носа Значительное разрастание тканей носа |
| Легкое течение | Среднетяжелое течение | Тяжелое течение |
| Незначительные сухость / зуд Незначительная конъюнктивальная инъекция | Жжение/пощипывание Блефарит, халазион или гордеолум Умеренная конъюнктивальная инъекция | Боль/светобоязнь Выраженный блефарит, эписклерит Конъюнктивальная и перикорнеальная инъекция |
Диагностика
Единственным критерием диагностики розацеа является стойкая эритема центральной части лица, существующая в течение как минимум 3 месяцев, без поражения периокулярных участков. Такие симптомы, как приливы, папулы, пустулы и телеангиэктазии являются дополнительными признаками, не обязательными для постановки диагноза.
Критерии диагностики розацеа у взрослых
Основные:
— нестойкая эритема;
— стойкая эритема;
— телеангиэктазии;
— папулы/пустулы.
Дополнительные:
— жжение / покалывание / отек лица;
— сухость кожи лица;
— воспалительные бляшки;
— «глазные» симптомы;
— формирование фиматозных изменений.
Для диагностики заболевания необходимо наличие как минимум двух критериев [1].
Розацеа у детей наблюдается редко и выявляется у представителей 1-2 фототипов. У детей длительность покраснения лица свыше 30 минут после школьных физических нагрузок расценивается как риск развития розацеа в более старшем возрасте.
Критерии диагностики розацеа у детей:
— рецидивирующая или постоянная эритема;
— телеангиэктазии;
— папулы и пустулы без комедонов;
— преимущественная локализация на выступающих участках лица;
— поражение глаз (один из следующих признаков: рецидивирующий халазион, гиперемия, кератит) [1, 17].
Дифференциальный диагноз
Дифференциальная диагностика розацеа проводится с истинной полицитемией, болезнями соединительной ткани, карциноидом и мастоцитозом. Кроме того, необходимо дифференцировать розацеа с периоральным (розацеаподобным) или стероидным дерматитом и контактными дерматитами, в том числе и фотодерматитом.
Лечение
Розацеа может поддаваться коррекции, но не является полностью излечимым заболеванием. Ключевыми целями лечения являются:
— уменьшение выраженности симптомов заболевания;
— профилактика обострений заболевания;
— продление сроков ремиссии.
Признаки клинической прогрессии розацеа (Berth—Jones J., 2004):
— ранние: учащение эпизодов внезапного покраснения лица, появление умеренных телеангиэктазий, транзиторная отечность лица;
— «развернутые»: папулы, пустулы, стойкая отечность лица, множественные телеангиэктазии;
— поздние: уплотнение, ринофима [17].
Общие замечания по терапии
Терапевтическая тактика в большой степени зависит от клинического типа заболевания. Однако в основе успеха лечения розацеа лежат совместные усилия врача и пациента по определению провоцирующих факторов, которые строго индивидуальны. Чаще всего к ним относят метерологические факторы: воздействие солнечного излучения, высоких и низких температур, ветра и связанного с ним абразивного воздействия; алиментарные: употребление горячих и газированных напитков, алкоголя, острых блюд и избыточного объема пищи; нейроэндокринные: эмоциональные воздействия, климактерический синдром, эндокринопатии, сопровождающиеся усилением кровообращения в бассейне сонных артерий; ятрогенные, включающие как препараты системного применения, вызывающие эритему лица, так и наружные препараты, в том числе косметические препараты и моющие средства, обладающие раздражающим действием (водостойкая косметика и тонирующие препараты удаление которых требует применения растворителей, а также моющие средства, содержащие мыло). Исключение или уменьшение влияния этих факторов существенно влияет на течение болезни и сокращает затраты на медикаментозную терапию [1].
В основе лечебных мероприятий лежит обеспечение адекватного ежедневного ухода за кожей. В первую очередь он включает солнцезащитные препараты. Они должны подбираться с учетом повышенной чувствительности кожи больных розацеа. Наименьшим раздражающим действием обладают индифферентные препараты (диоксид титана, оксид цинка), блокирующие ультрафиолетовое облучение кожи за счет своих физических свойств. Препараты, содержащие химические фильтры ультрафиолета, которые можно рекомендовать пациентам с розацеа, не должны содержать лаурил-сульфата натрия, ментола и камфоры, и, напротив, включать в себя силиконы (диметикон, циклометикон), значительно уменьшающие раздражающее действие солнцезащитных препаратов, обеспечивающие водостойкость и низкую комедогенность [18].
В рекомендациях по ежедневному уходу за кожей следует учитывать применение легких по консистенции маскирующих препаратов для ежедневного использования. Желательно наносить их тонким слоем 1-2 раза в день и в качестве основы для макияжа, который предпочтительно представлен в форме пудры или взбалтываемой смеси. Показано, что применение маскирующих средств не ухудшает течения розацеа и может позитивно влиять на качество жизни пациентов [1, 18]. Важной составляющей терапии розацеа является восстановление барьерных функций кожи.
Наружное лечение является предпочтительным для всех типов розацеа, за исключением гипертрофического, при котором наиболее эффективными оказываются хирургическое лечение и системные синтетические ретиноиды.
При эритемато-телеаниэктатическом подтипе применяется азелаиновая кислота, а также лазерные технологии.
При папуло-пустулезном подтипе от легкой до умеренной степени тяжести рекомендуется азелаиновая кислота, метронидазол или короткий курс антибактериальных препаратов.
При тяжелом течении папуло-пустулезной розацеа рекомендуют 4-х недельный курс доксициклина с последующим уменьшением дозы на 50%. Показаны также низкие дозы изотретиноина.
При начальных проявлениях фиматозного подтипа розацеа наиболее эффективна монотерапия изотретиноином, в дальнейшем требуется хирургическое иссечение пораженных тканей.
При офтальморозацеа рекомендуют препараты фузидиевой кислоты и метронидазола на края век, системные тетрациклины, препараты «искусственной слезы» [2, 16, 17, 18].
Схемы лечения
Медикаментозная терапия
3. Системные ретиноиды (при тяжелой, резистентной к лечению розацеа) (С) [17, 25, 26, 44, 45].
— изотретиноин 0,1-0,3 мг на кг массы тела перорально 1 раз в сутки после еды в течение 4-6 месяцев.
Перед назначением препарата и на протяжении всего курса лечения обязателен ежемесячный контроль биохимических показателей крови (общий билирубин, АЛТ, АСТ, триглицериды, общий холестерин, глюкоза, креатинин, щелочная фосфатаза).
Препарат является потенциальным тератогеном и обладает побочными эффектами. Имеющиеся данные по безопасности изотретиноина позволили сформулировать следующие основные положения:
— стандартный 20-недельный курс лечения изотретиноином обычно хорошо переносится и безопасен;
— побочные явления со стороны кожи и слизистых оболочек возникают часто, являются обратимыми, хорошо поддаются увлажняющей местной терапии и не требуют отмены препарата;
— побочные эффекты со стороны костно-мышечной системы являются редкими;
— иногда наблюдается небольшие отклонения при лабораторных исследованиях, не требующие отмены препарата. Показатели функции печени и липидного обмена необходимо анализировать через 2-4 недели;
— контрацептивный период после лечения составляет 1 месяц [26].
При приеме изотретиноина мужчинами влияние на сперматогенез не оказывается.
4. Ангиостабилизирующие средства (D) [27]
— белладонны алкалоиды + фенобарбитал + эрготамин по 1 таблетке перорально 2 раза в сутки в течение 4 недель (при эритемато- телеангиэктаической розацеа лицам в возрасте старше 40 лет, с частыми обострениями заболевания, у которых базовый кровоток в области розацеа и непораженной кожи лица изначально выше нормальных показателей)
или
— ксантинола никотинат 300 мг перорально 2 раза в сутки в течение 4 недель (при эритемато- телеангиэктаической розацеа лицам моложе 40 лет, у которых отмечается выраженный прирост показателей кровотока).
Наружная терапия
1. Метронидазол (А) [2, 16, 17, 28-32, 46-48].
— метронидазол, гель 0,75%, крем 1% наносят на предварительно очищенную кожу тонким слоем 2 раза в сутки, утром и вечером, в течение 3-9 недель. При необходимости накладывают окклюзионную повязку. Нанесение крема и геля можно чередовать. Средняя продолжительность лечения составляет 3-4 месяца.
2. Азелаиновая кислота (А) [1-3, 16-17, 33-35, 48-51].
— азелаиновая кислота, крем 15%, гель наносят на все пораженные участки кожи и слегка втирают 2 раза в сутки (утром и вечером). Приблизительно 2,5 см крема достаточно для всей поверхности лица. Улучшение обычно наблюдается через 4 недели лечения. Однако для достижения лучших результатов рекомендуется продолжить применение препарата в течение нескольких месяцев.
3. Антибактериальные препараты (С) [2, 17, 20, 52-53].
— клиндамицина фосфат, гель 1%
или
— клиндамицина гидрохлорид, раствор для наружного применения 1%. Тонкий слой геля или раствора наносят на пораженную область кожи, предварительно очищенную и сухую, 2 раза в день. Курс лечения не более 6–8 недель.
4. Топические ингибиторы кальциневрина (D) [2, 17]
Такролимус при папулопустулезной розацеа приводит к уменьшению эритемы, но не папулопустулезных высыпаний: 0,03 % или 0,1 % такролимус в виде мази, а также 1% пимекролимус в виде крема эффективны при стероидной зависимости.
— такролимус, мазь 0,03%, 0,1 % наносят тонким слоем на пораженные участки кожи. Лечение необходимо начинать с применения мази 0,1% 2 раза в сутки и продолжать до полного очищения очагов поражения. По мере улучшения состояния кожи уменьшают частоту нанесения мази или переходят на использование мази 0,03%. Как правило, улучшение наблюдается в течение одной недели с момента начала терапии. В случае повторного возникновения симптомов заболевания следует возобновить лечение с использованием мази 0,1% 2 раза в сутки. По мере улучшения состояния кожи следует снизить частоту применения препарата, либо использовать мазь 0,03%. Если признаки улучшения на фоне терапии отсутствуют в течение двух недель, следует рассмотреть вопрос о смене терапевтической тактики.
или
— пимекролимус, крем 1%. Крем наносят тонким слоем на пораженную поверхность 2 раза в сутки и осторожно втирают до полного впитывания. Препарат следует применять 2 раза в сутки. Смягчающие средства можно применять сразу после нанесения крема. Однако после водных процедур смягчающие средства следует применять перед нанесением крема.
5. Бензоилпероксид (D) [2, 17]
— бензоилпероксид, 2,5-5-10% гель равномерно наносить на пораженную поверхность 2 раза в сутки (утром и вечером) на чистую сухую кожу. Терапевтический эффект развивается после 4 недель лечения, стойкое улучшение после 3-х месячного курса лечения.
Немедикаментозная терапия
В терапии розацеа используются источники некогерентного интенсивного светового излучения (IPL) и диодные, КТР, александритовые, и, наиболее современные, длинноимпульсные неодимовые лазеры на аллюмо-итриевом гранате (Nd:YAG-лазеры). В лечении гипертрофического типа розацеа лазерная дермабразия занимает одну из ведущих позиций в силу своей безопасности 36.
В качестве физиотерапевтического лечения, широко используется также метод микротоковой терапии [16, 18].
Применяют криотерапию, которая может оказывать противовоспалительное, сосудосуживающее, антидемодекозное действие. Процедуру проводят 2-3 раза в неделю, на курс 10 процедур. Указанная рекомендация подтверждается лишь отдельными клиническими наблюдениями и мнениями отдельных экспертов [18].
В целом, исследования эффективности физических методов лечения розацеа носят в основном описательный характер и к настоящему моменту могут носить характер открытых рекомендаций [2].
Поддерживающая терапия розацеа
Учитывая то, что розацеа является хроническим воспалительным дерматозом, после основного курса лечения показана поддерживающая терапия:
— метронидазол, гель 0,75% (D) 2 раза в неделю наружно в течение 6 месяцев [54]
или
— азелаиновая кислота, гель 15% (D) 2 раза в день наружно в течение 6 месяцев [55].
Особые ситуации
Лечение беременных
Рекомендуется наружное применение азелаиновой кислоты в комбинации с топическим эритромицином, при тяжелых формах розацеа – системный эритромицин.
Тактика при отсутствии эффекта от лечения
При отсутствии эффекта от наружной терапии при тяжелом течении розацеа показана системная терапия тетрациклинами или изотретиноином.
ПРОФИЛАКТИКА
Профилактика обострений розацеа заключается в ограничении / исключении воздействия триггерных факторов: метеорологических факторов, инсоляции, продуктов питания, напитков и фармакологических препаратов, индуцирующих эритему лица, агрессивных косметологических процедур (физические и химические пилинги, дермабразия, растирающие процедуры, термоактивные маски и др.)
Пациентам рекомендуют бережный уход за кожей с использованием мягкого очищения, увлажняющих и фотопротективных средств, предназначенных для чувствительной кожи [16, 18]. Показана поддерживающая терапия наружным метронидазолом или азелаиновой кислотой [54, 55]. Важную роль играет лечение сопутствующей эндокринной патологии и заболеваний желудочно-кишечного тракта [16, 18].
Информация
Источники и литература
Информация
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.