как лечить лептинорезистентность и чем
Проблема с избыточной массой тела? Виноват гормон лептин
Избыточный вес и лептин
Лептин является пептидным гормоном, секретируемым клетками жировой ткани. Этот гормон регулирует обмен веществ. Слишком низкий синтез лептина приводит к чрезмерному аппетиту и ожирению. Поэтому анализ крови на лептин проводится для определения причины ожирения.
| Прием эндокринолога с высшей категорией | 1500 руб. |
| Консультативный прием врача по результатам анализов, по результатам УЗИ | 500 руб. |
| УЗИ щитовидной железы с регионарными лимфатическими узлами в стандартном режиме и с применением допплерографических методик | 1000 руб. |
| Биопсия мягких тканей | 2500 руб. |
| Взятие крови из вены | 170 руб. |
| Запись по телефону: 8-800-707-15-60 (бесплатный звонок) | |
| *Клиника имеет лицензию на удаление новообразований |
Лептин — что это
Лептин — это пептидный гормон, классифицируемый как адипокины, который синтезируется жировой тканью. Адипокины — это биологически активные соединения, которые действуют только на жировую ткань или воздействуют на отдаленные ткани. Одним из наиболее важных адипокинов является лептин, состоящий из 17 аминокислот.
Этот гормон синтезируется главным образом жировой тканью и в небольших количествах вырабатывается в скелетных мышцах, эндотелии, желудке, плаценте и гипофизе. Рецепторы лептина, в свою очередь, обнаруживаются в клетках поджелудочной железы, надпочечников, селезенки, яичек, яичников, предстательной железы, плаценты, гипоталамуса и щитовидной железы.
Уровень синтеза лептина напрямую зависит от объема жировой ткани. Он также подвергается ежедневной регуляции — пик клиренса лептина падает между 22 и 3 часами ночи. На стимулирование синтеза лептина также влияют следующие факторы инсулин, глюкоза, глюкокортикоиды и эстрогены.
В свою очередь, производство лептина ингибируется свободными жирными кислотами, гормоном роста и андрогенами, а также гипогликемическими и противовоспалительными препаратами.
Лептин — действие
Лептин оказывает влияние на развитие плода. Затем он синтезируется как плацентой, так и жировой тканью плода. Лептин участвует в развитии дыхательной, пищеварительной и костной систем и участвует в кроветворении.
Лептин регулирует метаболизм липидов и глюкозы. Гормон лептин усиливает окисление жирных кислот, способствуя липолизу. Благодаря этому лептин способствует активации распределения жировой ткани, одновременно препятствуя ее выработке.
В свою очередь, влияние этого гормона на углеводный обмен снижается, чтобы повысить чувствительность клеток к инсулину и увеличить потребление глюкозы. Следующим направлением действия лептина является влияние на прием пищи. Лептин не без оснований называют гормоном сытости.
Понижая уровень нейропептида Y, то есть соединения, способствующего аппетиту, лептин снижает аппетит.
Лептин и грелин
У тучных людей, чей организм постепенно становится устойчивым к такому действию лептина, это может привести к более сильному и более частому голоду. Лептин обладает эффектом, противоположным действию грелина, синтезируемого клетками желудка, который отвечает за чувство голода.
Повышенная секреция грелина связана со стрессом при использовании низкокалорийных диет (ниже 1000 ккал) и при раке. Лептин и грелин должны оставаться в равновесии, иначе могут возникнуть нарушения аппетита.
Лептин также определяет правильное течение полового созревания и роста, влияет на фертильность, модулирует работу иммунной системы, а также увеличивает минеральную плотность кости.
Тест на уровень лептина — показания
Определение уровня лептина в крови обычно не проводится. Это исследование чаще всего поручено диагностировать причины ожирения, особенно у детей.
Важным признаком является ожирение, возникающее у человека, в семье которого были также случаи ожирения, а также ожирения с сопровождающими приступами неконтролируемого голода. Кроме того, появление других расстройств пищевого поведения может быть показанием для определения лептина.
Уровень гормона также определяется при нарушениях менструального цикла, которые могут возникать из-за чрезмерного уменьшения жира или его патологически большого объема.
Как выглядит тест на уровень лептина и сколько он стоит
Определение уровня лептина требует взятия образца венозной крови. Пациенту не нужно готовиться к тесту, единственное условие – это сдача анализа на голодный желудок (т.е. 10-12 часов с момента последнего приема пищи). Стоимость теста на лептин составляет около 1000 рублей.
Лептин — правильный уровень
Норма лептина в крови определяется отдельно для мужчин и женщин, что обусловлено разным объемом жировой ткани у обоих полов. Лептин у мужчин колеблется в пределах 1,2-9,9 нг мл, а у женщин — 4,1-25 нг мл.
На уровень лептина в организме влияет ИМТ, то есть индекс массы тела, беременность, а также циркадный ритм — самый высокий уровень регистрируется ночью и рано утром, самый маленький — с утренних часов.
Интерпретация результатов теста на лептин
Повышенные уровни лептина физиологически обнаруживаются у людей с ожирением. Когда ожирение сопровождается низким уровнем лептина, причиной может быть дефицит лептина. У небольшого процента людей дефицит лептина является врожденным и является следствием мутации гена, кодирующего рецептор лептина LEPR.
Однако, если у человека с избыточной массой тела наблюдается значительное повышение концентрации лептина, причиной может быть резистентность к лептину. Это состояние, при котором избыток жира синтезирует большое количество лептина;
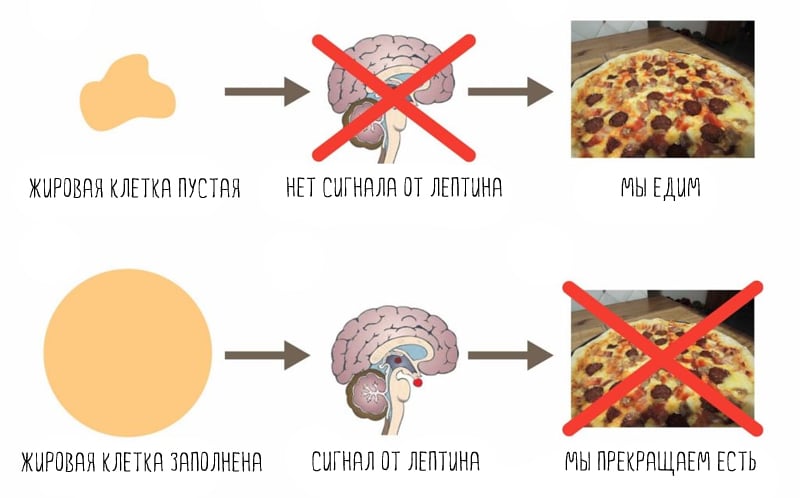
Со временем ткани перестают реагировать на лептин, что нарушает чувство сытости и способствует чрезмерному аппетиту. Мы едим больше, мы набираем жировую ткань, увеличивается синтез лептина — и резистентность к лептину постоянно растет.
Резистентность к лептину — как лечить?
В случае резистентности к лептину вы можете заметить проблемы с потерей веса, несмотря на использование диеты для похудения, а также постоянное желание перекусить. Кроме того, люди, борющиеся с этой проблемой, испытывают хроническую усталость.
Самый эффективный способ борьбы с резистентностью — это уменьшение массы тела. Лучшая диета — это диета на основе жиров, так как углеводы и белки стимулируют синтез лептина. Кроме того, категорически следует избегать переедания.
Также стоит позаботиться о правильном ежедневном цикле сна — идеальное время для засыпания — 22-23, а сон должен длиться около 8 часов.
Как повысить уровень гормона лептина
Люди, пытающиеся уменьшить массу тела, иногда хотят повысить уровень лептина, чтобы обеспечить чувство сытости и облегчить похудение. В каких продуктах появляется лептин?
Ни один пищевой продукт не является источником этого гормона; единственный способ доставить лептин извне — это препараты, содержащие лептин. Лептин в таблетках назначается врачом.
Также используются препараты, повышающие чувствительность клеток к лептину. Напротив, пищевые добавки чаще всего содержат другие соединения, которые подавляют аппетит.
Так как стимулировать синтез лептина естественным путем и в таких количествах, которые соответствуют текущим потребностям организма? Для повышения уровня лептина рекомендуется диета, богатая углеводами, регулярное питание и достаточный сон.
Ожирение и гормон лептин
Принято считать, что толстые люди — безвольные, ленивые, слабые, неспособные взять себя в руки. Хотя причины ожирения сложны и разнообразны, современные исследования показывают, что дело не столько в силе воле, сколько в биохимии организма, и особое внимание уделяется гормону лептину, который был открыт совсем недавно (1).
Что такое лептин?
Лептин — гормон, который вырабатывается жировыми клетками. Чем больше жира в теле, тем больше лептина производится (3, 4). С его помощью жировые клетки «общаются» с мозгом.
Лептин сообщает о том, сколько в организме запасено энергии. Когда его много, мозг понимает, что в организме достаточно жира (энергии). Как результат, нет сильного голода, а скорость обмена веществ на хорошем уровне (5).
Таким образом, главная роль лептина — долгосрочное управление энергетическим балансом (6). Он помогает поддерживать организм во время голода, давая сигнал мозгу включать аппетит и снижать метаболизм. Он же защищает от переедания, «выключая» голод (7).
Резистентность к лептину
У людей с ожирением высокий уровень лептина (10) По логике, мозг должен знать, что энергии запасено в организме более чем достаточно, но иногда чувствительность мозга к лептину нарушена. Это состояние называется лептин-резистентностью и в настоящее время считается основной биологической причиной ожирения (12).
Когда мозга теряет чувствительность к лептину, нарушается управление энергетическим балансом. Жировых запасов в теле много, лептина производится тоже много, но мозг его не видит. Лептин-резистентность – это когда ваше тело думает, что вы голодаете (хотя это не так) и настраивает пищевое поведение и обмен веществ соответственно (11, 13, 14, 15):
Человек ест слишком много, двигается мало, становится вялым, обмен веществ его и активность щитовидной железы снижены, лишний вес вплоть до ожирения — результат.
Это замкнутый круг:
Что вызывает лептин-резистентность?
1. Воспалительные процессы
Воспаление в организме может протекать бессимптомно. У людей с ожирением подобные процессы могут происходить в подкожно-жировой клетчатке при сильном переполнении жировых клеток или в кишечнике из-за увлечения «западной» диетой, богатой на рафинированные, переработанные продукты.
К месту воспаления поступают иммунные клетки, называемые макрофагами, и выделяют воспалительные вещества, некоторые из которых мешают работе лептина.
2. Фастфуд
Фастфуд и западная диета с большим количеством переработанных продуктов так же может быть причиной лептин-резистентности. Предполагается, что основной виновник этого — фруктоза, которая широко распространена в виде добавок в продукты питания и как одна из составляющих сахара (31).
3. Хронический стресс
Хронически повышенный стрессовый гормон кортизол снижает чувствительность рецепторов мозга к лептину.
4. Нечувствительность к инсулину
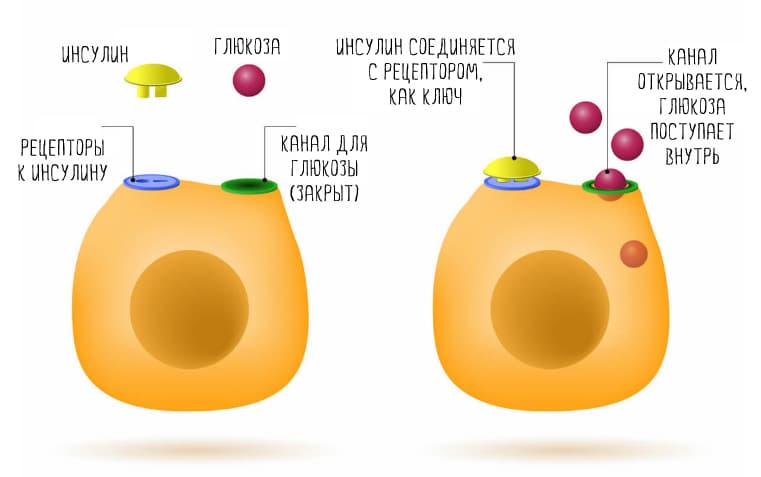
Когда в организм поступает очень много углеводов, выделяется много инсулина, чтобы убрать глюкозу из крови. Если инсулина хронически много, клетки теряют чувствительность к нему. В этих условиях неиспользованная глюкоза превращается в жирные кислоты,что мешает транспорту лептина в мозг (28).
5. Лишний вес и ожирение
Чем больше жира в теле, тем больше производится лептина. Если лептина слишком много, мозг снижает количество рецепторов к нему, и его чувствительность к нему снижается. Так что это порочный круг: б ольше жира = больше лептина = больше резистентность к лептину = больше жира в организме.
6. Генетика
Иногда встречается генетически нарушенная чувствительность рецепторов мозга к лептину или мутации в самой структуре лептина, которые не дает мозгу его увидеть. Считается, что до 20% страдающих ожирением, имеют эти проблемы.
Что делать?
Лучший способ узнать, есть ли у вас резистентность к лептину — узнать свой процент жира. Если у вас высокий процент жира, который говорит об ожирении, если у вас много лишнего веса особенно в области живота, есть вероятность.
Так же для первичной диагностики ожирения используется индекс массы тела (BMI — body mass index). Рассчитать его можно по формуле:
ИМТ = вес тела в кг : (рост в кв.м.)
Пример: 90 кг : (1,64 х 1.64) = 33.4
Хорошая новость в том, что лептин-резистентность в большинстве случаев обратима. Плохая — в том, что пока нет простого способа сделать это, как и не существует пока лекарства, которое способно улучшить чувствительность к лептину. Пока в арсенале худеющего знакомые всем советы по смене образа жизни — здоровая диета, контроль калорий, силовые тренировки и повышение ежедневной бытовой активности.
Метаболический синдром — основы патогенетической терапии
В 1948 г. известный клиницист Е. М. Тареев писал: «Представление о гипертонике наиболее часто ассоциируется с ожирелым гиперстеником, с возможным нарушением белкового обмена, с засорением крови продуктами неполного метаморфоза — холестерином, мочевой кис
В 1948 г. известный клиницист Е. М. Тареев писал: «Представление о гипертонике наиболее часто ассоциируется с ожирелым гиперстеником, с возможным нарушением белкового обмена, с засорением крови продуктами неполного метаморфоза — холестерином, мочевой кислотой. » Таким образом, более 50 лет назад было практически сформировано представление о метаболическом синдроме (МС). В 1988 г. G. Reaven описал симптомокомплекс, включающий гиперинсулинемию, нарушение толерантности к глюкозе, низкий уровень ХС ЛПВП и артериальную гипертонию, дав ему название «синдром Х» и впервые высказав предположение, что в основе всех этих изменений лежит инсулинорезистентность (ИР) с компенсаторной гиперинсулинемией. В 1989 г. J. Kaplan показал, что существенной составляющей «смертельного квартета» является абдоминальное ожирение. В 90-х гг. появился термин «метаболический синдром», предложенный M. Henefeld и W. Leonhardt. Распространенность этого симптомокомплекса приобретает характер эпидемии и в некоторых странах, в том числе и в России, достигает 25—35% среди взрослого населения.
Общепризнанные критерии МС до настоящего времени не разработаны, надо полагать, по причине отсутствия единых взглядов на его патогенез. Продолжающаяся дискуссия о правомочности использования терминов «полный» и «неполный» МС иллюстрирует недооценку единого механизма, обусловливающего параллельное развитие всех каскадов метаболических расстройств при инсулинорезистентности.
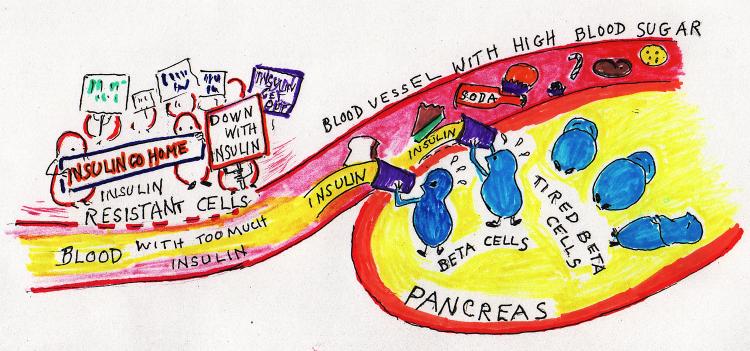
ИР — полигенная патология, в развитии которой могут иметь значение мутации генов субстрата инсулинового рецептора (IRS-1 и IRS-2), β3-адренорецепторов, разобщающего протеина (UCP-1), а также молекулярные дефекты белков сигнального пути инсулина (глюкозные транспортеры). Особую роль играет снижение чувствительности к инсулину в мышечной, жировой и печеночной тканях, а также в надпочечниках. В миоцитах нарушаются поступление и утилизация глюкозы, в жировой ткани развивается резистентность к антилиполитическому действию инсулина. Интенсивный липолиз в висцеральных адипоцитах приводит к выделению большого количества свободных жирных кислот (СЖК) и глицерина в портальный кровоток. Поступая в печень, СЖК, с одной стороны, становятся субстратом для формирования атерогенных липопротеидов, а с другой — препятствуют связыванию инсулина с гепатоцитом, потенциируя ИР. ИР гепатоцитов ведет к снижению синтеза гликогена, активации гликогенолиза и глюконеогенеза. Долгое время ИР компенсируется избыточной продукцией инсулина, поэтому нарушение гликемического контроля манифестирует не сразу. Но, по мере истощения функции β-клеток поджелудочной железы, наступает декомпенсация углеводного обмена, сначала в виде нарушенных гликемии натощак и толерантности к глюкозе (НТГ), а затем и сахарного диабета 2 типа (Т2СД). Дополнительное снижение секреции инсулина при МС вызывается длительным воздействием высоких концентраций СЖК на β-клетки (так называемый липотоксический эффект). При имеющихся генетически обусловленных дефектах секреции инсулина развитие Т2СД значительно ускоряется.
Согласно другой гипотезе, ведущую роль в развитии и прогрессировании инсулинорезистентности играет жировая ткань абдоминальной области. Особенность висцеральных адипоцитов — высокая чувствительность к липолитическому действию катехоламинов и низкая к антилиполитическому действию инсулина.
Помимо веществ, непосредственно регулирующих липидный обмен, жировая клетка продуцирует эстрогены, цитокины, ангиотензиноген, ингибитор активатора плазминогена-1, липопротенлипазу, адипсин, адинопектин, интерлейкин-6, фактор некроза опухолей-α (ФНО-α), трансформирующий фактор роста В, лептин и др. Показано, что ФНО-α способен воздействовать на инсулиновый рецептор и транспортеры глюкозы, потенциируя инсулинорезистентность, и стимулировать секрецию лептина. Лептин («голос жировой ткани») регулирует пищевое поведение, воздействуя на гипоталамический центр насыщения; повышает тонус симпатической нервной системы; усиливает термогенез в адипоцитах; подавляет синтез инсулина; воздействует на инсулиновый рецептор клетки, снижая транспорт глюкозы. При ожирении наблюдается лептинорезистентность. Полагают, что гиперлептинемия оказывает стимулирующее действие на некоторые гипоталамические релизинг-факторы (РФ), в частности на АКТГ-РФ. Так, при МС часто отмечается легкий гиперкортицизм, который играет определенную роль в патогенезе МС.
Следует особо остановиться на механизмах развития артериальной гипертонии (АГ) при МС, некоторые из них до недавнего времени были неизвестны, ввиду чего патогенетический подход к лечению МС был не до конца разработан.
Существуют многочисленные исследования, посвященные изучению тонких механизмов влияния инсулинорезистентности и гиперинсулинемии на уровень АД.
В норме инсулин обладает сосудистым протективным эффектом за счет активации фосфатидил-3-киназы в эндотелиальных клетках и микрососудах, что приводит к экспрессии гена эндотелиальной NO-синтазы, высвобождению NO эндотелиальными клетками и инсулин-обусловленной вазодилатации.
В настоящее время установлены следующие механизмы воздействия хронической гиперинсулинемии на АД:
Инсулин принимает участие в регуляции активности симпатической нервной системы в ответ на прием пищи. В экспериментальных работах установлено, что при голодании активность САС снижается, а при потреблении пищи повышается (особенно жиров и углеводов).
Предполагается, что инсулин, проходя через гематоэнцефалический барьер, стимулирует захват глюкозы в регуляторных клетках, связанных с вентромедиальными ядрами гипоталамуса. Это уменьшает их тормозящее воздействие на центры симпатической нервной системы ствола мозга и повышает активность центральной симпатической нервной системы.
В физиологических условиях этот механизм явлется регуляторным, при гиперинсулинемии же приводит к стойкой активации САС и стабилизации АГ.
Повышение активности центральных отделов САС приводит к периферической гиперсимпатикотонии. В почках активация β-рецепторов ЮГА сопровождается выработкой ренина, усиливается задержка натрия и жидкости. Постоянная гиперсимпатикотония на периферии в скелетных мышцах влечет нарушение микроциркуляторного русла, вначале с физиологической разреженностью микрососудов, а затем и к морфологическим изменениям, таким, как снижение количества функционирующих капилляров. Уменьшение числа адекватно кровоснабжаемых миоцитов, которые являются главным потребителем глюкозы в организме, ведет к нарастанию инсулинорезистентности и гиперинсулинемии. Таким образом, порочный круг замыкается.
Инсулин через митоген-активированную протеинкиназу усиливает повреждающие сосудистые эффекты за счет стимуляции различных факторов роста (тромбоцитарный фактор роста, инсулиноподобный фактор роста, трансформирующий фактор роста Р, фактор роста фибробластов и др.), что ведет к пролиферации и миграции гладкомышечных клеток, пролиферации фибробластов сосудистой стенки, накоплению внеклеточного матрикса. Эти процессы вызывают ремоделирование сердечно-сосудистой системы, приводя к потере эластичности сосудистой стенки, нарушению микроциркуляции, прогрессированию атерогенеза и, в конечном счете, к росту сосудистого сопротивления и стабилизации АГ.
Некоторые авторы полагают, что нарушение функции эндотелия играет основную роль в патогенезе АГ, связанной с метаболическими нарушениями. У лиц с инсулинорезистентностью и гиперинсулинемией наблюдается снижение реакции на вазодилатационное и усиление на вазоконстрикторное воздействие, что ведет к кардиоваскулярным осложнениям.
Для метаболического синдрома характерна гиперурикемия (встречается, по разным данным, у 22—60% больных с МС).
В настоящее время показано, что концентрация мочевой кислоты в крови коррелирует с триглицеридемией и степенью выраженности абдоминального ожирения; в основе этого явления лежит тот факт, что усиление синтеза жирных кислот активирует пентозный путь окисления глюкозы, способствуя образованию рибозо-5-фосфата, из которого происходит синтез пуринового ядра.
С учетом всех рассмотренных выше аспектов проблемы и должен формироваться терапевтический алгоритм патогенетического подхода к лечению метаболического синдрома.
Лечение метаболического синдрома
Комплекс лечения метаболического синдрома включает в себя следующие равнозначные позиции: изменение образа жизни, лечение ожирения, лечение нарушений углеводного обмена, лечение артериальной гипертонии, лечение дислипидемии.
Изменение образа жизни
Этот аспект лежит в основе успешного лечения метаболического синдрома.
Цель врача в данном случае — сформировать у больного устойчивую мотивацию, направленную на длительное выполнение рекомендаций по питанию, физическим нагрузкам, приему лекарственных препаратов. «Установка на успех» позволяет пациенту легче переносить те лишения, которых требует изменение образа жизни.
Изменение режима питания. Диета больного метаболическим синдромом должна не только обеспечивать снижение массы тела, но и не вызывать обменных нарушений не провоцировать повышения артериального давления. Голодание при синдроме Х противопоказано, так как является тяжелым стрессом, и при имеющихся метаболических нарушениях может привести к острым сосудистым осложнениям, депрессии, срыву в «пищевой запой». Питание должно быть частым, пищу следует принимать малыми порциями (обычно три основных приема пищи и два-три промежуточных) при суточной калорийности пищи не более 1500 ккал. Последний прием пищи — за полтора часа до сна. Основа питания — сложные углеводы с низким гликемическим индексом, они должны составлять до 50–60% пищевой ценности. Единица гликемического индекса пищи — это изменение гликемии после еды, равное изменению гликемии после потребления 100 г белого хлеба. Высоким гликемическим индексом обладают большинство кондитерских изделий, сладкие напитки, сдоба, мелкие крупы; их потребление следует исключить или свести до минимума. Низкий ГИ у цельнозерновых продуктов, овощей, фруктов, богатых пищевыми волокнами. Общее количество жиров не должно превышать 30% от общей калорийности, сатурированных жиров — 10%. Каждый прием пищи должен включать адекватное количество белка для стабилизации гликемии и обеспечения насыщения. Не менее двух раз в неделю следует употреблять рыбу. Овощи и фрукты должны присутствовать в рационе не менее пяти раз в день. Допустимое количество сладких фруктов зависит от степени нарушения углеводного обмена; при наличии сахарного диабета 2 типа их следует резко ограничить.
Пищевой соли — не более 6 г в день (одна чайная ложка).
Алкоголь, как источник «пустых калорий», стимулятор аппетита, дестабилизатор гликемии, следует исключить из рациона или свести до минимума. В случае невозможности отказа от алкоголя предпочтение следует отдавать красному сухому вину, не более 200 мл в день.
Пациентам рекомендуется ведение пищевого дневника, где они записывают, что, в каком количестве и в какое время было съедено и выпито.
Необходим отказ от табакокурения, это значительно снижает риск сердечно-сосудистых и онкологических осложнений.
Физическая активность. По оценкам G. Reaven, у 25% лиц, ведущих малоподвижный образ жизни, можно обнаружить инсулинорезистентность. Сама по себе регулярная мышечная активность приводит к метаболическим изменениям, снижающим инсулинорезистентность. Для достижения терапевтического эффекта достаточно ежедневно практиковать 30-минутную интенсивную ходьбу или три-четыре раза в неделю проводить 20—30-минутные пробежки.
Лечение ожирения
При лечении метаболического синдрома удовлетворительным результатом может считаться снижение массы на 10—15% в первый год лечения, на 5—7% на второй год и отсутствие рецидивов прибавки массы тела в дальнейшем.
Соблюдение низкокалорийной диеты и режима физической активности не всегда выполнимо для пациентов. В этих случаях показана лекарственная терапия ожирения.
В настоящее время в России зарегистрированы и рекомендованы для длительного лечения ожирения препараты орлистат и сибутрамин. Механизм их действия принципиально различен, что позволяет в каждом конкретном случае подбирать оптимальное лекарственное средство, а при тяжелых случаях ожирения, резистентных к монотерапии, назначать эти препараты комплексно.
Лечение нарушений углеводного обмена
Степень выраженности нарушений углеводного обмена при метаболическом синдроме колеблется от минимальной (нарушенные гликемия натощак и толерантность к глюкозе (НТГ)) до развития сахарного диабета 2 типа.
Лекарственные препараты, влияющие на углеводный обмен, в случае метаболического синдрома должны назначаться не только при наличии Т2СД, но и при менее тяжелых (обратимых!) нарушениях углеводного обмена. Гиперинсулинемия требует агрессивной терапевтической тактики. Имеются данные о наличии осложнений, характерных для сахарного диабета, уже на стадии нарушенной толерантности к глюкозе. Полагают, что это связано с частыми эпизодами постпрандиальной гипергликемии.
Мощный арсенал современных сахароснижающих средств позволяет выбрать в каждом конкретном случае оптимальную терапию.
1. Препараты, снижающие инсулинорезистентность
При метаболическом синдроме — препараты выбора.
В настоящее время единственным бигуанидом, снижающим инсулинорезистентность, является метформин. По результатам UKPDS, лечение метформином при Т2СД снижает риск смерти от сахарного диабета на 42%, инфаркта миокарда — на 39%, инсульта — на 41%.
Может считаться препаратом первого ряда в лечении метаболического синдрома.
Механизм действия: повышение чувствительности тканей к инсулину; подавление глюконеогенеза в печени; изменение фармакодинамики инсулина за счет снижения соотношения связанного инсулина к свободному и повышения соотношения инсулина к проинсулину; подавление окисления жиров и образования свободных жирных кислот, снижение уровня триглицеридов и ЛПНП, повышение ЛПВП; по некоторым данным — гипотензивный эффект; стабилизация или снижение массы тела. Снижает гипергликемию натощак и постпрандиальную гипергликемию. Гипогликемий не вызывает.
Может назначаться при НТГ, что особенно важно с точки зрения профилактики развития Т2СД.
Б. Тиазолидиндионы («глитазоны», инсулин-сенситайзеры)
К клиническому применению разрешены пиоглитазон и розиглитазон.
В России — малоприменяемая группа препаратов, вероятно, из-за относительной новизны, известного риска острой печеночной недостаточности и высокой стоимости.
Механизм действия: повышают захват глюкозы периферическими тканями (активируют GLUT-1 и GLUT-4, подавляют экспрессию фактора некроза опухолей, усиливающего инсулинорезистентность); уменьшают продукцию глюкозы печенью; снижают концентрацию свободных жирных кислот и триглицеридов в плазме за счет подавления липолиза (через повышение активности фосфодиэстеразы и липопротеинлипазы). Действуют только в присутствии эндогенного инсулина.
2. Ингибриторы α-глюкозидаз
Механизм действия: конкурентно ингибирует интестинальные α-глюкозидазы (сахаразу, мальтазу, глюкоамилазу) — ферменты, расщепляющие сложные сахара. Препятствует всасыванию простых углеводов в тонком кишечнике, что приводит к снижению постпрандиальной гипергликемии. Снижает массу тела и, как следствие, оказывает гипотензивное действие.
3. Секрeтогены инсулина
Препараты этого класса назначаются при метаболическом синдроме в случаях, когда не удается добиться удовлетворительного гликемического контроля с помощью средств, снижающих инсулинорезистентность, и/или акарбозы, а также при наличии противопоказаний к ним. Риск развития гипогликемий и увеличения массы тела при длительном применении требует строго дифференцированного подхода при выборе препарата. Назначение при НТГ не практикуется. Весьма эффективно сочетание секретогенов инсулина с бигуанидами.
А. Препараты сульфонилмочевины
Клинический опыт показывает, что монотерапия некоторыми секретогенами инсулина (в частности, глибенкламидом) у больных с метаболическим синдромом обычно оказывается неэффективной даже в максимальных дозах из-за нарастающей инсулинорезистентности — наступает истощение секреторной способности β-клеток и формируется инсулинопотребный вариант Т2СД. Предпочтение следует отдавать высокоселективным лекарственным формам, не вызывающим гипогликемий. Желательно, чтобы препарат можно было принимать один раз в день — для повышения комплаентности лечения.
Этим требованиям удовлетворяют препарат второй генерации гликлазид в фармакологической форме МВ (модифицированного высвобождения) и препарат третьей генерации глимепирид.
Гликлазид — высокоселективный препарат (специфичный к SUR1 субъединице АТФ-чувствительных калиевых каналов β-клетки), восстанавливает физиологический профиль секреции инсулина; повышает чувствительность периферических тканей к инсулину, вызывая посттранскрипционные изменения GLUT-4 и активируя действие инсулина на мышечную гликоген-синтетазу; снижает риск развития тромбозов, ингибируя агрегацию и адгезию тромбоцитов и повышая активность тканевого плазминогена; снижает уровень липидных пероксидов в плазме.
Глимепирид комплексируется с SURX рецептора сульфонилмочевины. Обладает выраженным периферическим действием: увеличивает синтез гликогена и жира за счет активации транслокации GLUT-1 и GLUT-4; снижает скорость глюконеогенеза в печени, повышая содержание фруктозо-6-бифосфата. Обладает более низкой, чем другие препараты сульфонилмочевины, глюкагонотропной активностью. Обеспечивает низкий риск гипогликемий — вызывает при минимальной секреции инсулина максимальное снижение глюкозы в крови. Обладает антиагрегационным и антиатерогенным эффектами, избирательно ингибируя циклооксигеназу и снижая превращение арахидоновой кислоты в тромбоксан А2. Комплексируется с кавеолином жировых клеток, что, вероятно, обусловливает специфичность влияния глимепирида на активизацию утилизации глюкозы в жировой ткани.
Б. Прандиальные регуляторы гликемии (секретогены короткого действия)
Быстродействующие гипогликемические препараты, производные аминокислот. В России представлены репаглинидом и натеглинидом.
Механизм действия — быстрая, кратковременная стимуляция секреции инсулина β-клеткой за счет быстрого обратимого взаимодействия со специфическими рецепторами АТФ-чувствительных калиевых каналов.
Считается, что натеглинид безопаснее в отношении развития гипогликемий: секреция инсулина, вызванная натеглинидом, зависит от уровня гликемии и снижается по мере уменьшения уровня глюкозы в крови. Исследуется возможность применения низких дозировок натеглинида при НТГ у больных с высоким риском сердечно-сосудистых осложнений (NAVIGATOR).
4. Инсулинотерапия
Раннее начало инсулинотерапии при метаболическом синдроме (за исключением случаев декомпенсации диабета) представляется нежелательным, так как, скорее всего, будет усугублять клинические проявления гиперинсулинизма. Однако следует отметить, что, во избежание осложнений сахарного диабета, компенсация углеводного обмена должна быть достигнута любой ценой. При неудовлетворительном эффекте от ранее перечисленных видов лечения должна быть назначена инсулинотерапия, возможно, в допустимых комбинациях с пероральными сахароснижающими препаратами. В отсутствии противопоказаний предпочтительна комбинация с бигуанидами.
Лечение артериальной гипертонии
Целевой уровень АД при развитии сахарного диабета 2 типа —