как понять что нарыв на пальце заживает
Воспаление пальцев руки, или панариций
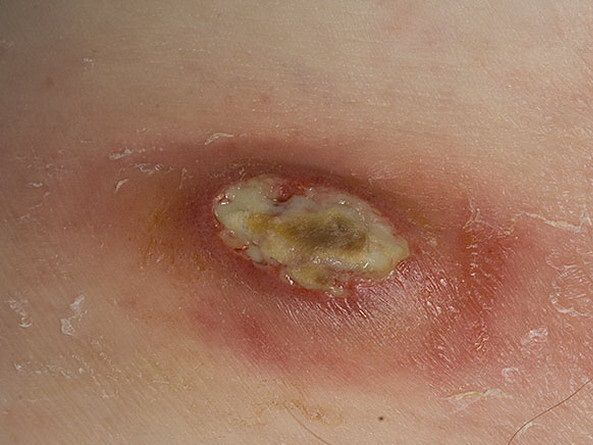
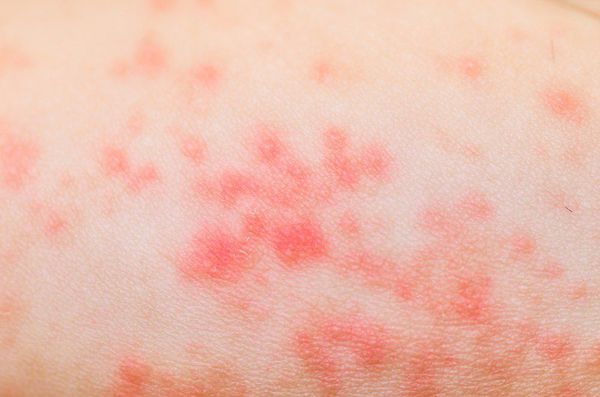
Воспаление пальцев на руках в медицине называется панарицием. Обычно заболевание проявляется как гнойный нарыв на пальцах рук или ног, как правило, абсцесс локализуется около ногтевой пластины. Пораженное место отекает, краснеет, внутри начинает формироваться воспалительный процесс.
Чаще всего патология развивается посредством занесения заражения в ранку через трещины и микротравмы кожного покрова. Как правило, это травмы, порезы, ушибы, занозы. Иногда причиной развития гнойного нарыва являются банальные заусенцы, оторванные до крови. Если вовремя не заняться лечением, обычный гнойничок может превратиться в серьезную рану.
Виды панариция по месту локализации
В зависимости от расположения нагноения медики разделяют панариций на несколько категорий:
Симптомы
Симптомы могут разниться в связи с тем, насколько глубоко инфекция проникла в ткани. Заболевание начинается с нескольких стадий. В начале происходит инфицирование тканей, с заносом микробной инфекции.
На этой стадии панариций протекает иногда незаметно, не причиняя никаких болей. Через несколько дней пораженное место краснеет, набухает, становиться горячим на ощупь. Появляются характерные боли, сопровождающие нарывание ранки. На последней стадии формируется гнойный фурункул, поражаются суставы фаланги. Затяжные формы панариция лечатся хирургически.
Некоторые характерные симптомы:
Способы лечения панариция
На первых порах лучше всего прибегнуть к консервативным методам лечения, так как они могут достаточно быстро остановить проникновение гноя в глубокие слои пальца. Методы лечения должны быть оговорены с врачом-хирургом.
На поздних стадиях панариций лечат антибактериальными препаратами, которые подавляют гнойный процесс. В некоторых ситуациях приходиться прибегать к хирургическому вскрытию раны. Образование стойкого абсцесса требует немедленного обращения к врачу, в таком случае не стоит заниматься самолечением, это может быть опасно.
Что такое гнойная рана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданова Сергея Геннадьевича, детского хирурга со стажем в 9 лет.
Определение болезни. Причины заболевания
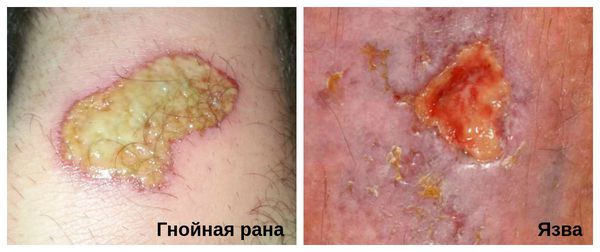
Гнойная рана — это рана, в которой развивается инфекционный процесс, так как защитные силы организма не справляются с микробами, попавшими в неё. Иначе такую рану называют инфицированной. Она сопровождается симптомами воспаления: болью, покраснением, скоплением крови и лимфы в окружающих тканей, а также наличием гнойного отделяемого с неприятным запахом.
Те или иные повреждения человек получает практически ежедневно, однако риск инфицирования зависит от условий получения раны и от состояния иммунной системы человека. Например, при операционных ранах риски инфицирования крайне малы, так как человек получает их практически в стерильных условиях. Наиболее высокий риск занесения инфекции отмечается при ранах, полученных во время работы с землёй, строительства или при чрезвычайных происшествиях (авариях, падениях с высоты).
Важную роль в развитии инфекции в ране играют такие факторы как пол, возраст и наличие сопутствующей патологии (например, сахарного диабета):
Заведомо инфицированными считаются укушенные и хронические раны (существующие более трёх недель). Чаще всего встречаются укусы насекомых, но на первом месте по обращаемости за медицинской помощью стоят укусы кошек и собак.
Операционные раны считаются чистыми, однако при вскрытии абсцессов и ли фурункулов рана автоматически становится контаминированной, т. е. обсеменённой патогенными микроорганизмами.
Также развитию раневой инфекции способствуют:
Симптомы гнойной раны
Клиническая картина гнойной раны складывается из двух групп симптомов: общих и местных. Выраженность проявлений зависит от многих причин, таких как обширность и характер поражения, состояние защитных сил организма и свойств возбудителя инфекции.
К общим симптомам можно отнести : головную боль, слабость, вялость, быструю утомляемость, учащение пульса, озноб, увеличение температуры тела, потерю аппетита, повышенную возбудимость. Степень выраженности данной группы симптомов зависит от тяжести интоксикации.
К местным симптомам гнойной раны относятся :
Боль — неотъемлемый симптом любого ранения. Её интенсивность зависит от степени раздражения болевых рецепторов. Сильная боль способна вызвать паралич центральной нервной системы с последующим развитием шокового состояния. Поэтому вторым по важности компонентом оказания помощи (после кровотечения) является обезболивание пациента.
Патогенез гнойной раны
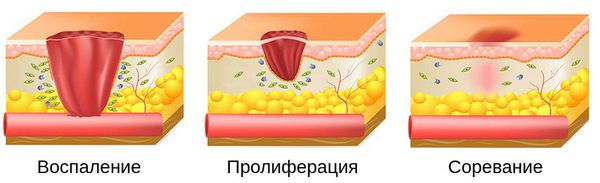
Процесс заживления раны делится на три этапа :
Развитие всех фаз заживления раны занимает в среднем от 8 до 12 месяцев.
Основой патогенеза гнойной раны является инфицирование повреждения. Его развитие зависит следующих факторов:
Классификация и стадии развития гнойной раны
Также раны делятся:
Непосредственно гнойные раны подразделяют на два типа:
Осложнения гнойной раны
Наиболее грозными осложнениями являются эндотоксикоз, инфекционно-токсический шок и сепсис.
Инфекционно-токсический шок — это острая недостаточность кровообращения, связанная с распространением инфекции в организме. Она является наиболее частой причиной летальности. Сопровождается резким уменьшением капиллярного кровотока, тяжёлыми метаболическими расстройствами, гипоксией и нарушением работы внутренних органов.
Основные симптомы инфекционно-токсического шока:
Сепсис — это генерализованная воспалительная реакция. Она возникает из-за неспособности организма поддерживать нормальную работу внутренних органов и систем. При этом начинают преобладать деструктивные эффекты медиаторов воспаления (интерлейкинов, цитокинов и туморнекротического фактора). Нарушаются процессы иммунного ответа: клетки иммунной системы начинают «атаковать» клетки собственного организма, в связи с чем формируются очаги системного воспаления, развивается моно- и полиорганная недостаточность.
В отличие от инфекционно-токсического шока, который развивается молниеносно, для сепсиса характерно более длительное течение. Клинически он характеризуется вариабельностью симптомов. Одними из его главных признаков является гипертермия: температура колеблется в пределах 39-40°C. К другим характерным симптомам относятся:
Нарушается работа желудочно-кишечного тракта, что проявляется отсутствием аппетита, рвотой и диареей. Постепенно развивается токсический гепатит, который проявляется нарушением обменных процессов в печени и задержкой выведения из организма продуктов распада. Со стороны органов мочевыделительной системы наблюдается снижение объёма мочи.
Диагностика гнойной раны
Диагноз инфицир ованной раны ставится на основании следующих клинических проявлений:
При появлении данных признаков необходимо незамедлительно обратиться к врачу.
Хроническую инфицированную рану необходимо отличить от язвы. В отличии от раны, язва является более глубоким дефектом кожных покровов, при котором происходит потеря ткани.
Лечение гнойной раны
Лечение инфицированной раны должно быть незамедлительным. Оно требует комплексного подхода, т. е. должно воздействовать как на рану, так и на организм в целом.
Для борьбы с возбудителем раневой инфекции применяют:
В первые сутки чаще всего назначают эмпирическую антибактериальную терапию (амоксициллин/клавулановая кислота, ципрофлоксацин). Затем терапия корректируется в зависимости от результатов бактериальных посевов, учитывая чувствительность выявленной инфекции к антибиотикам. Помимо антибактериальных препаратов пациентам назначают бактериофаги (вирусы, избирательно убивающие бактериальные клетки).
Также в случае гнойной раны может потребоваться комплексная детоксикация ор ганизма :
Симптоматическая терапия включает в себя купирование боли и коррекцию повреждённых органов и систем.
Существует несколько методов озонотерапии. К наиболее применяемым в лечении гнойных ран относят:
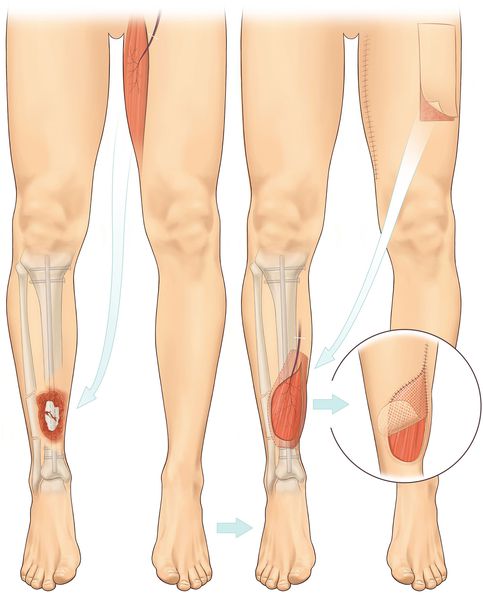
Кожно-пластические операции применяются:
Выбор метода кожной пластики осуществляется с учётом вида и локализации раны, индивидуальных особенностей пациента, состояния окружающей кожи и характера тканей.
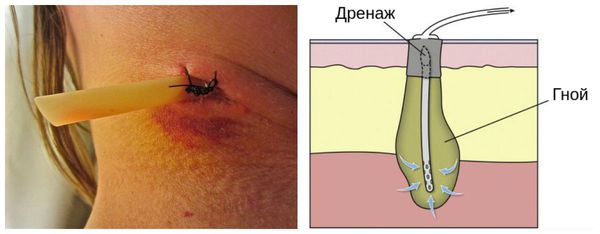
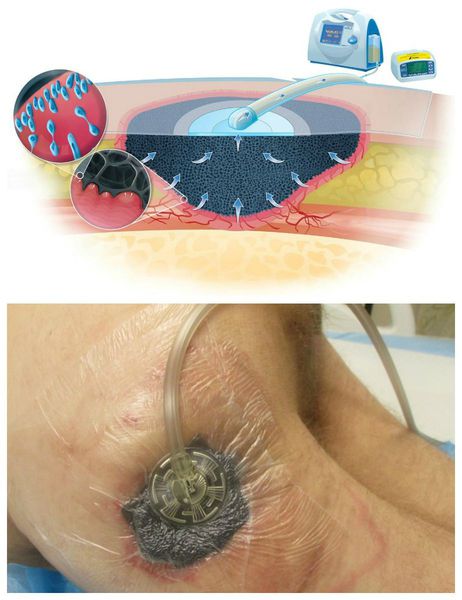
Вакуум-терапия проводится следующим образом:
Противопоказания к вакуум-терапии:
Прогноз. Профилактика
Для профилактики гнойных ран рекомендуется избегать травмоопасных ситуаций, близких контактов с животными, соблюдать технику безопасности во время строительных и садовых работ.
Панариций — причины и лечение воспаления тканей пальца
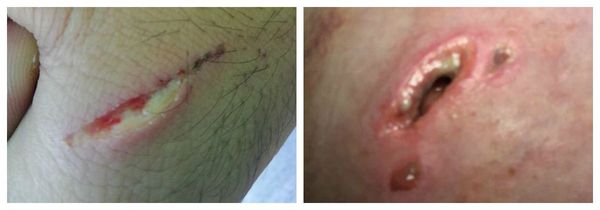
Панариций – это острое гнойное воспаление тканей пальца, возникающее в случае их инфицирования при различного рода травмах: отрывании заусениц, ссадинах, занозах, колотых ранах и т.д.
Панариций вне зависимости от локализации – на пальце руки или на ноге – это не только неприятное и эстетически непривлекательное, но и достаточно опасное явление. Мало кто понимает, какие последствия могут быть от простого откусывания заусеницы или неудачно прищемленного ногтя.
Почему развивается воспаление?
Непосредственной причиной развития воспалительного процесса является проникновение условно-патогенных микроорганизмов, обитающих на теле человека (преимущественно, стрептококков), через поврежденные участки кожи в более глубокие слои.
К предрасполагающим факторам панариция относят:
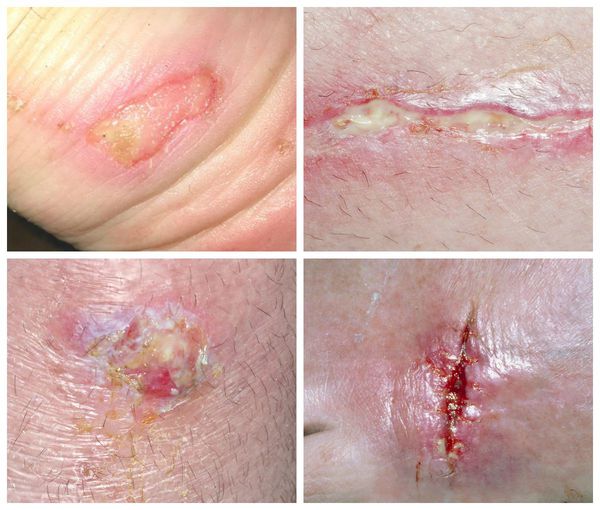
Виды
Панариций на пальце в зависимости локализации воспаления бывает поверхностным и глубоким.
К поверхностным формам относят:
Кожный панариций – гной локализуется под эпидермисом кожи, образуя видимый пузырь. Настоятельно не рекомендуется самостоятельно пытаться его вскрывать, так как под ним может быть более глубокое воспаление.


Околоногтевой панариций, или паронихия – очаг воспаления в данном случае локализуется под корнем ногтя, а воспалительный процесс затрагивает мягкие ткани, окружающие ноготь, и сопровождается покраснением, припухлостью и нависанием мягкого валика над ногтем.


Подногтевой панариций – данная форма развивается после некачественно проведенного маникюра/педикюра или в результате распространения гноя при неизлеченном околоногтевом воспалении. Сопровождается распирающей, пульсирующей болью под ногтем. Кроме того, возможно его отслоение


Подкожный панариций – характеризуется увеличением объема пальца, затруднением движения им, сглаженностью межфаланговых складок, а также пульсирующими, нарастающими болями, которые часто являются причиной нарушения сна, вплоть до бессонницы.




Если игнорировать возникшую проблему, воспаление, даже кажущееся незначительным, может перейти в более глубокий ткани, вызывая сухожильную, костную, суставную формы.
Сухожильный панариций – воспаление сухожильного влагалища и сухожилие сгибателя пальца. Происходит утолщение пальца, зачастую его трудно разогнуть из-за сильной боли. Особенную опасность в этом случае представляют повреждения большого пальца и мизинца, так как воспаления ввиду анатомической связи может перейти на предплечье, что может привести к тяжелой форме флегмоны.


При суставном и костном панариции боли носят постоянный, пульсирующий, тупой характер. Движения пальцем затруднены ввиду распространенной отечности и сильной боли. Характерно и образование свищей, из которых продолжительное время истекает гной.
Особо опасным считается пандактилит – воспаление всех тканей пальца, что может привести в конечном итоге к его ампутации. Палец отечный, сине-багрового цвета. Процесс сопровождается выраженной интоксикацией организма, воспалением регионарных лимфатических узлов. Боли при пандактилите приобретают невыносимый, распирающий характер, при этом локализуются не только в пальце, но и в кисти.
Лечение панариция
Лечение заболевания любой формы должно проводиться под контролем специалиста. Опасность игнорирования проблемы или самолечения заключается в том, что даже при видимом минимальном воспалении процесс может сочетаться с более тяжелыми формами, а также отсутствие полной асептики, антисептики и стерильности зачастую приводит к распространению гнойного процесса на окружающие ткани.
Лечение кожной формы допускает местную терапию – срезание отслоившегося эпидермиса и полную обработку гнойной раны вне зависимости от ее размеров.
При подногтевом панариции ноготь удаляется полностью под местной анестезией.
Лечение сухожильной, суставной и костной форм также требуют оперативного, причем незамедлительного, хирургического вмешательства: гнойная полость вскрывается, промывается и тщательно обрабатывается антисептиками, при этом возможно повторное проведение манипуляции (в зависимости от распространенности и запущенности процесса).
Терапия также включает в себя:
Категорически запрещается применение горячих ванночек и компрессов, так как это благоприятная среда для более быстрого размножения возбудителя и распространения инфекции.
Залогом успешного лечения панариция на пальце руки или ноги является своевременное обращение за медицинской помощью и грамотно подобранная терапия. Намного легче лечить начальные неосложненные формы, чем запущенные случаи панариция, которые нередко заканчиваются ампутацией пальца.