как понять что расходится шов после аппендицита
Правила восстановления после удаления аппендицита
Аппендицит – это воспаление отростка слепой кишки, в простонародье называемого аппендикс. Болезнь появляется неожиданно и развивается довольно в быстром темпе.
Существует несколько симптомов обострения аппендикса:
Зачастую аппендицит требует хирургического вмешательства для удаления. Но не стоит забывать, что после операции необходим обязательный период восстановления. Реабилитация позволит улучшить заживление и восстановление организма. После операции идёт период восстановления в стационаре. Этот период длится до двух недель. Медицинский персонал следит за температурой организма и давлением. Обрабатывает и перевязывает послеоперационный шов. Контролирует появление осложнений и препятствует их распространению. После операции необходимо сутки не употреблять пищу. Только спустя примерно шесть часов, можно употребить немного жидкости. На вторые сутки в рацион можно добавить бульон, главное с малым количеством жира. Через примерно десять суток проводится снятие швов, а внутренние швы рассасываются самостоятельно.
Первое правило успешного восстановления — это диета.
В первый период после операции употребляется в пищу только бульон и жидкие каши.
В последующий период можно начать употребление следующих продуктов:
Исключено употребление:
Второе правило — это соблюдение правильной физической активности.
В период первых дней после операции необходимо соблюдать осторожность при движениях. Стараться выполнять движения плавно и аккуратно. В дальнейшем будет прописан курс ЛФК для лучшего восстановления. Восемь недель после выписывания из стационара разрешено только гулять неторопливым шагом и выполнять курс ЛФК. Нельзя выполнять полноценные физические упражнения, быстро ходить или бегать.
Завершающее правило — это ряд простых повседневных условий.
Стоит избегать купаний и принятия ванны. Лучше, взамен этого, обтираться влажным полотенцем. Ведь есть высокий шанс подхватить из воды инфекцию и развить осложнения. О посещении бань и саун нужно забыть минимум на месяц. Загар так же не пойдёт на пользу, стоит избегать попадания на шрам прямых солнечных лучей. Курение вместе с алкоголем исключается на пару месяцев минимум.
Половую жизнь нужно ограничить и стараться не напрягать живот, чтобы не вызвать расхождение шва. Стоит носить бондаж для укрепления живота, особенно людям с лишним весом. Соблюдая вышеперечисленные указания и правила, организм быстро придёт в норму.
Снятие послеоперационных швов
Самым распространенным способом соединения различных биологических тканей, таких как края раны, стенки органов и многого другого, уменьшения желчеистечения и кровотечения, является наложение хирургом послеоперационных швов. Они бывают разных видов: рассасывающиеся швы – сделанные из ниток и не требующие удаления по мере регенерации тела, а также металлические скобки и синтетические нитки, которые невозможно снять самостоятельно.
В зависимости от масштаба произведенной операции размеры швов могут значительно различаться между собой. При проведении некоторых хирургических вмешательств у пациента остаются небольшие сантиметровые разрезы. Иногда для таких швов не требуется применение специальных ниток, они просто склеиваются лейкопластырем. Но важно узнать у врача, каким образом правильно ухаживать за поврежденной областью и о сроках снятия пластыря.
Однако чаще всего послеоперационные швы имеют крупные размеры. В данном случае ткани сшиваются послойно. Вначале хирург совмещает мышцы, ткани кровеносных сосудов и только после этого выполняет наружный шов, с помощью которого соединяется кожный покров. Такие рубцы срастаются в течение продолжительного времени, требуя тщательного ухода и особого внимания.
Снятие послеоперационных швов – это процедура, проводимая хирургом через определенное время после их наложения. Чаще всего швы удаляются, когда заживает рана и образовывается рубец. Но снятие послеоперационных швов требуется и в том случае, если рана гноится, то есть обеспечивается отток ее содержимого.
Крайне важно, чтобы швы были удалены вовремя, поскольку в противном случае может возникнуть воспалительный процесс, ведь фиксирующий материал является инородным для организма. Кроме того, хирургические нити могут врасти в ткани, делая снятие швов довольно болезненной процедурой.
Сроки снятия послеоперационных швов зависят от множества факторов, среди которых:
Ориентировочные сроки удаления швов после операций составляют, как правило:
Стоит отметить, что если послеоперационные рубцы гиперемированы, то швы достаточно сильно врезаются в рану, что приводит к омертвению тканей, поэтому они должны быть удалены в срочном порядке. Также швы снимаются при возникновении нагноений с целью предотвращения возможности развития опасных осложнений. В некоторых случаях даже при ускоренном заживлении раны швы необходимо снимать в несколько этапов с определенным интервалом.
Записаться на консультацию врача-хирурга в Москве можно в «Поликлиника «ПрофиМед», чтобы узнать точные сроки снятия послеоперационных швов.
Как происходит снятие послеоперационных швов
Швы, наложенные на кожный покров или слизистые оболочки, снимаются без труда, поэтому их удалением чаще всего занимаются опытные медицинские сестры. В других случаях процедуру осуществляет хирург.
Перед тем, как начать снятие послеоперационных швов, поверхность раны обрабатывается раствором антисептика. Дальнейшие действия производятся при помощи анатомического пинцета и хирургических ножниц. В ходе данной процедуры конец узелка захватывается пинцетом, приподнимается и протягивается в сторону, противоположную той, в которую была зашита рана. После того, как над поверхностью кожи появляется два миллиметра белой нити, она аккуратно пересекается и извлекается.
Окончание данной процедуры выполняется проверкой целостности раны. Чтобы предотвратить появление инфекции и одновременно ускорить регенерацию кожного покрова, послеоперационный рубец обрабатывается антисептическим раствором и на него накладывается стерильная фиксирующая повязка.
Как понять что расходится шов после аппендицита
Операция по удалению аппендикса (аппендэктомия) ― самая частая в хирургической практике. Вмешательство проводится под общей анестезией и занимает от получаса до полутора часов. Аппендэктомия считается технически простой операцией, но, как и любая другая, оставляет след на теле. В этом материале расскажем всё о швах после аппендицита.
Какие швы накладывает хирург в ходе аппендэктомии
Аппендэктомия заключается в удалении червеобразного отростка слепой кишки. При проведении операции врачи применяют две методики: традиционную и лапароскопическую. Выбор методики зависит от положения аппендикса и наличия осложнений. Так, лапароскопической методике отдается предпочтение при умеренном воспалении и проведении плановой операции. Если аппендицит осложнен, врачи применяют классическую технику. Разберем подробнее.
Традиционный метод
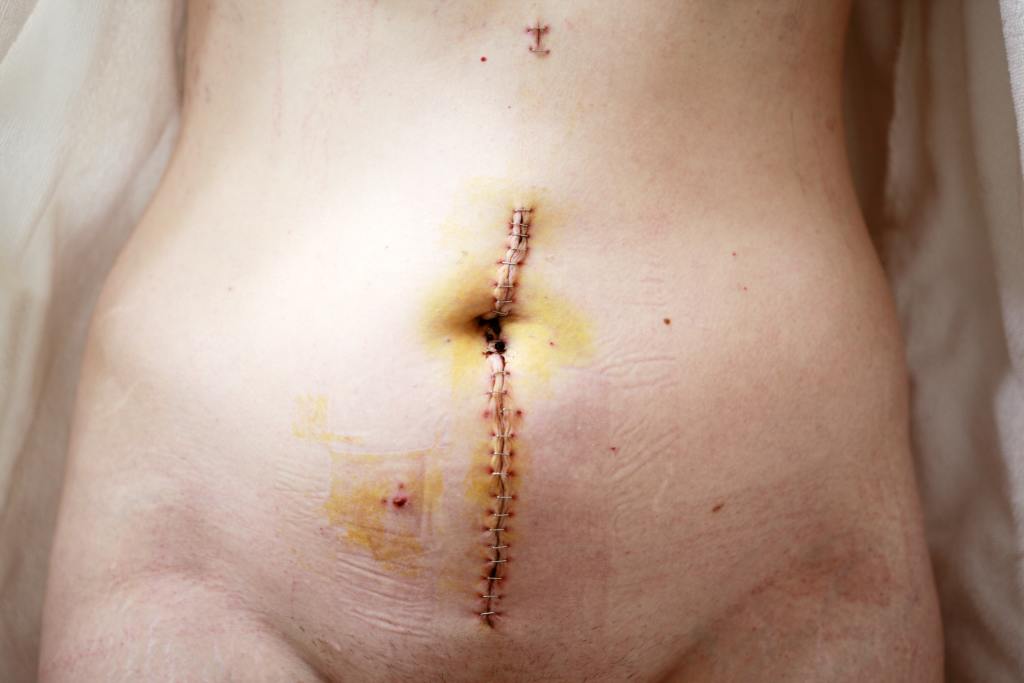
Во время классической полостной операции происходит последовательное рассечение слоев тканей над червеобразным отростком, его удаление, сшивание тканей и перевязка. Такой метод подразумевает наложение внутренних и внешних швов. Разрез представляет собой наклоненную горизонтальную линию с правой стороны, шов достигает в длину от 7 до 10 см. Первые 12 дней после операции на коже остаются видны стежки, выполненные шелковыми или искусственными нитями.
Когда снимают швы после операции
Шов после аппендэктомии затягивается в короткие сроки и становится практически незаметным. Сроки восстановления зависят от возраста и состояния здоровья пациента. Сразу после операции заживление и срастание тканей сопровождаются дискомфортом, однако боль утихает с каждым днем. Полное заживление раны после операции может длиться от двух месяцев до года и проходит несколько этапов:
На заживление внешнего рубца указывает наличие корочки, которая появляется на шве примерно через неделю после операции. Если швы ровные по цвету, без уплотнений, узелков и припухлостей, назначается процедура их удаления. Многие задаются вопросом о том, больно ли снимать швы. Отвечаем: снятие швов после аппендэктомии занимает несколько минут и сопровождается ощущением небольшого натяжения кожи.
Что делать, если болит шов после аппендицита
Сразу после операции в организме запускается процесс заживления и срастания тканей. Это естественное явление, которое может сопровождаться неприятными ощущениями. Если боль в области шва сохраняется длительное время, необходимо обратиться к врачу для осмотра.
Процесс восстановления не всегда протекает гладко. В некоторых случаях возможно появление следующих симптомов осложнений:
В некоторых случаях болезненные ощущения носят непостоянный характер и усиливаются при резких движениях и поднятии тяжестей, что иногда говорит о формировании грыжи.
Если после операции болит шов при надавливании, возможно образование спаечного процесса ― разрастания соединительной ткани. Это может произойти при грубом или слишком большом рубце.
Образование гноя в области рубца говорит об инфицировании раны. Такое случается при повышенной чувствительности или ослабленном иммунитете. Гнойные выделения сопровождаются сильной пульсирующей болью в области раны, покраснением или отеком.
Как ускорить заживление шва
Для быстрого заживления шва важно соблюдать следующие рекомендации:
Иногда по прошествии двух недель шов начинает чесаться. Не стоит пугаться этого — так организм реагирует на активный процесс заживления. Попробуйте отвлечься и переключить внимание на что-то другое, неприятные ощущения со временем пройдут.
Как избавиться от шрама
Сделать шрам от операции менее заметным можно с помощью медикаментов. Существует множество мазей и гелей для местного применения. Принцип их действия направлен на улучшение питания и кровообращения глубоких слоев кожи, запуск роста эпителия и уменьшение пигментации кожи.
Некоторые косметические процедуры могут улучшить внешний вид рубца. К таким методам относятся:
Как убрать шрам от аппендицита
Под редакцией медицинского консультанта Огородниковой С. В.
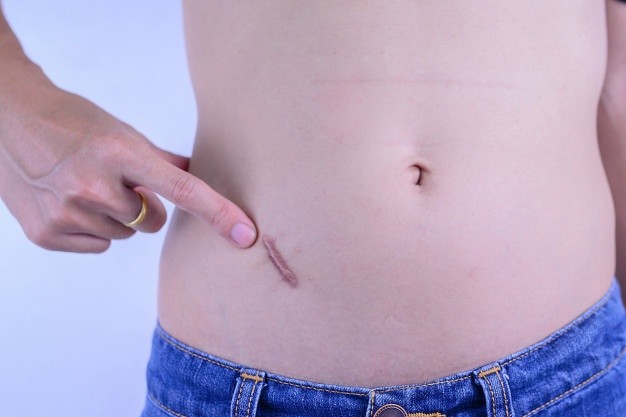
Статистика говорит, что операцию по удалению аппендицита проводят каждому десятому пациенту. И вне зависимости от метода лечения шрам на теле остается всегда. Такие повреждения кожного покрова выглядят не эстетично и часто доставляют дискомфорт. Кроме того, если в ранку попала инфекция, начинается воспаление, и в этом случае требуется повторное медицинское вмешательство.
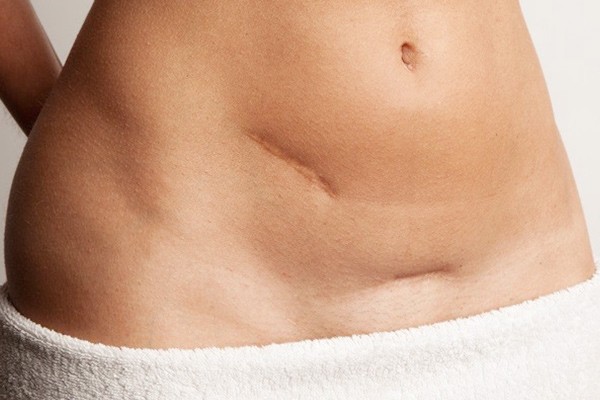
Далеко не у всех процесс заживления проходит гладко. Место разреза у женщин срастается быстрее, чем у мужчин, а вот коже ребенка потребуется на заживление 30-60 дней. В зависимости от особенностей организма, шов после операции выглядит по-разному.
Свежий след от аппендикса потребует регулярного ухода, чтобы избежать возможных осложнений. Помните, что странные выделения, расхождение шва и боль — это не норма, а повод обратиться к лечащему врачу. После операции многие спрашивают, а можно ли убрать шрам от аппендицита и как решить эстетическую проблему? Чтобы ответить на эти вопросы, необходимо разобраться в классификации рубцов.
Виды рубцов после удаления аппендицита
Все мы по-разному переносим период восстановления кожи и процесс рубцевания — это напрямую зависит от регенеративных особенностей организма. Поэтому и след от операции у каждого выглядит по-своему.
Лечение шрама после аппендэктомии
Данная проблема беспокоит людей вне зависимости от пола. Как не стесняться шрама от аппендицита? Возможно ли это? Ведь и мужчины, и женщины хотят избавиться от рубца как можно быстрее. Не стоит переживать, современная медицина готова предложить действенные методы избавления от шрама.
Стоит запастись терпением, коррекция может занять продолжительное время (от месяца до нескольких лет в зависимости от вида рубца, его возраста и локализации). И особенно в случаях, когда с момента операции прошло несколько месяцев или даже годы. Такая популярная процедура, как лазерная шлифовка, не гарантирует полного восстановления кожного покрова за один сеанс. Более того, имеет множество противопоказаний и является очень болезненной. Чтобы увидеть первые результаты, вам потребуется пройти 2-3 процедуры. Имейте в виду, что после шлифовки требуется длительный период реабилитации, — запаситесь терпением и следуйте рекомендациям врача.
Любые медицинские манипуляции необходимо обсуждать со своим лечащим доктором. И не имеет значения подбираете вы мази, пластыри, витамины или выбираете клиники, обращайте внимание на компетентность и репутацию медицинского центра. Отталкиваться лишь от ценовой политики не следует. Риск в этом случае не оправдан.
Медикаментозное лечение или как убрать шрам после аппендицита
Иногда, человек не останавливается на одном методе, а использует сразу несколько. Быстрый эффект не всегда безопасен. Какой способ избавления от шрама подойдет лично вам, знает лишь ваш лечащий доктор. Врачи основываются не только на внешнем состоянии рубца, но и на особенностях вашего организма. Не занимайтесь самолечением! Это может усугубить состояние отметины.
Мази и гели
Подобные препараты схожи по методу воздействия, но различны по результату. Они снижают плотность соединительной ткани и ее количество. По истечении времени, указанном в инструкции, шрам становится менее ярким и выпуклым. Но есть нескольких факторов, которые влияют на продолжительность лечения:
Рекомендуется выбирать медикаменты, в составе которых присутствует коллагеназа. Например, при помощи противорубцового геля Ферменкол можно сделать шрам практически незаметным. Ферменкол разрушает патологический коллаген, который является основой рубца, и восстанавливает здоровый каркас кожи.
Гормональные препараты, пластыри или бандаж?
Прием сложнокомпонентных медикаментов должен проводиться строго под наблюдением врача. Они выписываются исключительно после внимательной диагностики состояния вашего организма и применяются на ранних стадиях заживления рубца. Период гормональной терапии может продолжаться от 6 до 12 месяцев после окончательной эпителизации раны.
Специалист вводит 25–30 мг препарата в место шва. Но в случае формирования патологических симптомов лечение необходимо остановить. И подобрать иной способ, который подходит именно вам. Если вы боитесь гормональной терапии или не имеете возможности наблюдаться у специалиста, обратите внимание на силиконовые пластыри.
Пластыри эффективны, пока рубец свежий и только формируется (до полугода), иначе его применение становится малоэффективным. Они убирают дискомфорт и увлажняют шрамы. Под таким воздействием травмированный участок размягчается и постепенно рассасывается за счет давления на поврежденное место. Пластыри не разрушают рубец, а препятствуют его росту, это важно. Возможно вам подойдет бандаж.
Это эластичный медицинский пояс, который помогает приостановить на время формирование шрама. Это его спектр действия. Уменьшить рубец или сделать его плоским и менее явным бандаж не может. Пояс носят не более года. Точные рекомендации даст ваш лечащий врач.
Способы коррекции шрама
В силу различных причин, например, индивидуальной непереносимости компонентов, вам могут не подойти медикаментозные препараты для удаления нароста. Что же делать? Не ходить на пляж, вечно стесняться изъяна и комплексовать? Нет, есть несколько альтернативных методов, благодаря которым можно добиться очень хороших результатов в борьбе с рубцом.
Шлифовка лазером
Данную процедуру можно применять только спустя 6 месяцев с момента операции. Лазерная шлифовка поможет выровнять цвет поврежденной области и сделать шрам почти незаметным. Минус в том, что за один сеанс этого не добиться. Необходимо пройти курс из нескольких процедур. В некоторых случаях возможны рецидивы рубца, поэтому важно установить вид шрама во избежание неприятных последствий.
Дермабразия рубцов
Способ подходит людям с низким порогом болевых ощущений. Процедура проводится абразивными веществами. С их помощью снимается верхний слой поврежденной ткани. Если сравнивать, то это похоже на очень жесткий пилинг. Далеко не каждый способен вынести такого рода воздействие.
Татуирование
Метод популярен среди молодых людей. Это альтернативный способ и легкая маскировка уродливого шрама. Тату чуть скрывает повреждение кожи и не сможет перекрыть рубец. Если вы хотите избавиться от шрама навсегда, то лучше выбрать другие способы коррекции.
Хирургическое вмешательство
Пластика успешно справляется с серьезными застарелыми рубцами. Врач разрезает шов и создает новый в области удаления аппендицита. В некоторых случаях вводится жировая ткань, это необходимо для получения тонкого косметического шва. После операции остается тонкая, практически незаметная полоска.
Состояние кожи после удаления аппендицита зависит в том числе от ухода, а не только от работы хирурга. Важно следить за шрамом, потому что от этого напрямую зависит его внешний вид.
Проблема состоятельности кишечного шва
В.А. ГОРСКИЙ¹, М.А. АГАПОВ¹, А.Е. КЛИМОВ², С.С. АНДРЕЕВ²
¹Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, 117997, г. Москва, ул. Островитянова, д. 1
²Российский университет дружбы народов, 117198, г. Москва, ул. Миклухо-Маклая, д. 6
Горский Виктор Александрович — доктор медицинских наук, профессор, и.о. заведующего кафедрой хирургии медико-биологического факультета, тел. +7-903-218-81-81, e-mail: gorviks@yandex.ru 1
Агапов Михаил Андреевич — доктор медицинских наук, доцент кафедры хирургии медико-биологического факультета, тел. +7-916-365-79-20, e-mail: getinfo911@mail.ru 1
Климов Алексей Евгеньевич — доктор медицинских наук, профессор, заведующий кафедрой факультетской хирургии, тел. +7-916-622-06-51, e-mail: klimov.pfu@ mail.ru 2
Андреев Сергей Сергеевич — ассистент кафедры факультетской хирургии, тел. +7-903-530-30-77, e-mail: asmxav@yandex.ru 2
В статье представлены экспериментальные и клинические результаты исследования метода укрепления кишечных швов фибрин-коллагеновой субстанцией. Показано, что субстанция позволяет усилить механическую прочность и ускорить репаративные процессы области анастомозов, профилактируя их несостоятельность. Применение данного метода в клинике оправдано при перитоните и кишечной непроходимости.
Ключевые слова: кишечный шов, несостоятельность, фибрин-коллагеновая субстанция (ФКС).
V.A. GORSKIY 1 , M.A. AGAPOV 1 , A.E. KLIMOV 2 , S.S. ANDREEV 2
1 Russian National Research Medical University named after N.I. Pirogov, 1 Ostrovityanov St., Moscow, Russian Federation, 117997
2 Peoples’ Friendship University of Russia, 6 Mikluho-Maklay St., Moscow, Russian Federation, 117198
The problem of consistency of intestinal suture
Gorskiy V.A. — D. Med. Sc., Professor, Deputy Head of the Department of Surgery of Medicobiologic Faculty, tel. +7-903-218-81-81, e-mail: gorviks@yandex.ru 1
Agapov M.A. — Assistant at the Department of Surgery, tel. +7-916-365-79-20, e-mail: getinfo911@mail.ru 1
Klimov A.E. — D. Med. Sc., Professor, Head of the Department of Faculty Surgery, tel. +7-916-622-06-51, e-mail: klimov.pfu@ mail.ru 2
Andreev S.S. — Assistant of the Department of Faculty Surgery, tel. +7-903-530-30-77, e-mail: asmxav@yandex.ru 2
The article presents the results of experimental and clinical research of the method of strengthening the intestinal sutures with fibrin-collagen substance. It is demonstrated that the substance allows enhancing mechanical strength and accelerating the repair processes of the area of anastomoses when making a prophylaxis of their disability. Use of this method in clinic is justified in case of peritonitis and intestinal obstruction.
Key words: intestinal suture, insolvency, fibrin-collagen substance (FCS).
Одной из актуальных проблем абдоминальной хирургии является проблема профилактики и оперативного лечения больных с несостоятельностью кишечных швов. Данное осложнение наблюдается в 2-3,5% случаев при операциях на желудке и двенадцатиперстной кишке (ДПК), в 3-9% при операциях на тонкой и в 5-25% случаев при операциях на толстой кишке 4. Вероятность несостоятельности увеличивается при формировании анастомозов в условиях измененной кишечной стенки при перитоните и кишечной непроходимости. Высокий процент несостоятельности швов после вмешательств на толстой кишке связывают с анатомо-физиологическими особенностями строения, характером и вирулентностью населяющей ее микрофлоры. Следует признать, что создание оптимальных условий для заживления кишечных швов является основным резервом улучшения результатов при хирургическом вмешательстве на органах желудочно-кишечного тракта [5, 6].
Целостность хирургических швов зависит от ряда причин как со стороны анастомозируемых органов, так и от внеорганных изменений. Можно выделить 3 группы причин, влияющих на нарушение целостности хирургических швов:
1) состояние и патоморфологические процессы, происходящие в ушиваемых или анастомозируемых органах;
2) неблагоприятные факторы, при которых эти швы накладываются, или неблагоприятные факторы, возникающие в послеоперационном периоде;
3) технические особенности наложения швов.
Первая группа причин, безусловно, является определяющей, т.к. жизнеспособность стенки органа в первую очередь влияет на состоятельность швов кишки и анастомозов. К ним относятся: активное воспаление тканей; технические погрешности в виде чрезмерной мобилизации стенки органа и грубого наложения швов; внутристеночное и общее нарушение кровообращения; повышение внутрикишечного давления; гипопротеинемия; локальное инфицирование.
В экспериментальных работах [7], посвященных изучению заживления анастомозов, была показана важная роль коллагена при формировании соустья. Так, в первые дни после хирургического вмешательства происходит массивный лизис коллагена в зоне анастомоза, а процессы его синтеза угнетены. Поэтому «коллагеновое равновесие» имеет решающее значение для сохранения целостности и герметичности кишечного шва. Инфицирование же зоны шва приводит к существенному усилению процесса лизиса коллагена и несостоятельности.
Считается, что в зоне анастомоза происходят два диаметрально противоположных процесса. Первый, определяемый механической прочностью шва и имеющий максимум в момент наложения, зависит в большей мере от рядности наложенных швов. В последующие сутки механическая прочность и герметичность неуклонно падают, достигая максимума снижения этих свойств на 4–7-е сутки. Этот вид прочности шва достигает максимума к 10–12-м суткам. Второй процесс — это биологическая прочность шва, которая и определяется процессами коллагеногенеза. Лизис коллагена достигает максимума также к 4–7-м суткам. Сочетание этих двух факторов и таит в себе угрозу несостоятельности шва.
Еще одним немаловажным фактором, снижающим прочность желудочных и кишечных соустий, является инфицирование самой зоны анастомозируемых тканей [5, 8, 9]. Инфицирование возникает в результате контакта шовных каналов и шовного материала (лигатурное инфицирование) с просветом органа и его содержимым, что обуславливает проникновение микрофлоры в толщу сшитых тканей с последующим развитием в них воспалительных и некротических процессов. В зоне наложенного анастомоза на ранних сроках, всегда имеются благоприятные условия для развития микрофлоры — наличие ишемии, питательная среда в виде остатков крови, изменение рН, окислительно-восстановительных потенциалов. Поэтому инфицирование зоны анастомоза является закономерным процессом и зависит от вида кишечного шва и концентрации микробов в просвете органа.
Нельзя сбрасывать со счета и проблему шовного материала. При лигатурном шве по шовным каналам происходит просачивание кишечного содержимого, и проникновение инфекции в толщу соустья с возможным образованием микроабсцессов. Данные, полученные в клинике академика В.К. Гостищева (2002), позволили выявить воспалительную реакцию тканей на шовные лигатуры независимо от вида и характера материала [5]. Вокруг нитей выявляли участки некроза, лейкоцитарную инфильтрацию, кровоизлияния. Лигатуры, даже из рассасываемого материала, через 2-3 недели изолировались по типу инородных тел. Авторы выявили закономерность, что такой процесс происходит всегда и с любым типом шовного материала в условиях асептического воспаления. Однако эти условия во многом способствуют увеличению возможности появления гнойно-некротических процессов. Так, в присутствии лигатуры вирулентность микрофлоры усиливается в 1000 раз и более.
На основании экспериментальных исследований А.А. Запорожца [10, 11] введено понятие «биологическая герметичность» кишечного шва. Было доказано, что в первые дни после операции на желудке и кишечнике брюшная полость инфицируется миллионами кишечных микробов, проникающих в нее из просвета оперированных органов через физически герметичный шов. По данным автора микробная проницаемость кишечного шва достигает максимума на 2–3-и сутки после операции, и чем она значительней, тем чаще возникает послеоперационный перитонит.
Временная биологическая проницаемость соустий может привести к образованию порочного круга. Проницаемость хирургического шва для микрофлоры приводит к инфицированию брюшной полости и развитию перитонита. В свою очередь парез кишечника, который сопровождает перитонит, также способствует развитию несостоятельности швов.
Перитонит, существующий в брюшной полости в момент наложения кишечного шва, в значительной мере влияет на заживление стенки органа. При этом избыточное образование биологически активных веществ ведет к стойкому нарушению микроциркуляции в стенке кишки, а присоединившееся угнетение моторно-эвакуаторной функции желудочно-кишечного тракта с перенаполнением его просвета жидким и газообразным содержимым усугубляет нарушение кровообращения в кишечной стенке. Все это происходит на фоне дестабилизации реологических свойств крови, инфицированных, воспалительно-измененных тканей, что создает неблагоприятные условия для заживления ушитой раны стенки полого органа и ведет к деструкции слизистой и подслизистого слоя.
Технические особенности наложения шва волнуют хирургов не одно столетие. Написано колоссальное количество трудов, посвященное различным типам хирургического шва, их особенностям, преимуществам и недостаткам. Этот вопрос столь многопланов и неоднозначен, а его обсуждение не входит в рамки статьи.
С нашей точки зрения, существенному уменьшению несостоятельности кишечного шва могут способствовать применение прецизионной техники и дополнительное укрепление его биологическими материалами. Технические аспекты наложения кишечного шва мы не рассматриваем в данном сообщении, а считаем необходимым сконцентрировать внимание на методиках дополнительного укрепления швов и анастомозов.
Проблема биологической не герметичности кишечных швов и возникновение осложнений заставило хирургов разрабатывать различные методики по укреплению линии соединения сшиваемых органов. Для этой цели используется большой сальник, лоскут париетальной брюшины, аутодермальный имплантат и консервированные аллотрансплантаты, твердая мозговая оболочка, а также различные полимерные пленки и биологические клеи [12, 13].
Большой сальник, обладая хорошо развитой системой кровеносных сосудов и высокими репаративными способностями, оказался очень удобным для защиты соустий полых органов от несостоятельности. Ряд авторов используют как изолированный или неизолированный сальник, так и различные его комбинации с другими биологическими и синтетическими материалами. Однако анализ экспериментальных и клинических данных показывает, что сальник не только не препятствует возникновению недостаточности швов, а может подвергаться в последующем полной дегенерации и замещаться грубой волокнистой соединительной тканью, что чревато стенозированием соустья 16. Другие биологические методы не нашли широкого применения из-за сложности, а иногда и опасности выполнения.
В 70–80-е годы прошлого столетия широко использовались цианокрилатные клеи. Первоначально благоприятные отзывы были отмечены в эксперименте при резекциях желудка и тонкой кишки, когда подкрепляли однорядно наложенные швы цианокрилатом или заменяли ручной шов клеевым. Однако в последнем случае наблюдался местный некроз на 2–3-и сутки, а выраженная воспалительная реакция ослабевала лишь к концу 1-й недели. Высокий риск несостоятельности клеевого соединения не позволил экспериментаторам внедрить метод в клиническую практику. Проведенные гистоморфологические исследования показали, что подкрепление внутреннего ряда швов цианокрилатным клеем не только не приводит к усилению герметичности анастомоза, но даже ослабляет его при сравнении с контрольным шовным анастомозом из-за инфильтрации и очагового некроза слизистой оболочки [17].
Другой клеевой субстанцией, используемой для герметизации кишечного шва, является биологический адгезив на основе фибрина. В его состав входит фибриноген, тромбин, ингибитор фибринолиза апротинин и ионы кальция. При нанесении смеси на раневую поверхность образуется фибриновая пленка, которая быстро уплотняется.
Хорошие результаты получены в клинике при формировании однорядных ручных и механических толстокишечных анастомозов с укреплением линии швов фибриновым клеем. При этом отмечено, что гистосовместимость адгезива положительно влияет на скорость репаративных процессов, позволяет уменьшить количество швов соустья, снижая тем самым угрозу ишемии.
Наряду с хорошей адгезией были выявлены существенные недостатки фибринового клея. В первую очередь, это большая трудоемкость приготовления действующего раствора непосредственно перед наложением. Длительность приготовления делает пригодными его лишь для плановой ситуации. Каждый субстрат двухкомпонентного клея должен накладываться один за другим или оба компонента перед аппликацией перемешиваются, что усложняет применение таких субстанций в лапароскопической хирургии. Кроме того, в месте нанесения клея отмечается возникновение спаечного процесса. К общему недостатку клеевых композиций, выпускаемых в виде многокомпонентных жидкостей, является их быстрая полимеризация, затрудняющая применение и усложняющая оперативную технику [18].
Вышеуказанных недостатков лишена комбинированная фибрин-коллагеновая субстанция (ФКС) «ТахоКомб», состоящая из коллагена, фибриногена, тромбина [19]. При контакте с раневой поверхностью содержащиеся в покрывающем коллаген слое факторы свертывания высвобождаются, и тромбин превращает фибриноген в фибрин, который обеспечивает гемостатический и адгезивный эффект. Коллагеновая пластина при этом служит хорошим защитным слоем, не пропускающим жидкость и воздух.
В клинике ФКС с успехом используется для достижения гемостаза при хирургических вмешательствах на паренхиматозных органах. Помимо гемостатического эффекта ФКС обладает хорошей адгезией к ткани, что делает его весьма перспективным для укрепления кишечного шва.
Нами впервые было проведено экспериментальное исследование по укреплению кишечных швов препаратом ФКС (1996-2002), результаты которого внедрены в клиническую практику [20, 21]. Настоящая статья резюмирует результаты многолетней поисковой работы. При этом, учитывая практическую направленность издания, мы облекли изложение в более простую и понятную читателям форму, избежав многочисленных научных выкладок.
Материал и метод
Пластические свойства ФКС по укреплению швов и анастомозов исследовали в остром и хроническом эксперименте на 54 беспородных собаках. Швы накладывали на предварительно выполненные раны желудка, тонкой и толстой кишки без и в условиях экспериментального перитонита.
Сравнительную механическую прочность анастомозов исследовали в остром и хроническом эксперименте методом определения давления разрыва анастомоза. В опытной группе линию кишечных швов циркулярно укрывали пластиной ФКС шириной 2 см, предварительно смоченной в физиологическом растворе. Давления разрыва анастомоза изучали через 5, 10, 30 и 60 минут после аппликации препарата, сравнивая показания с контрольными тонкокишечными анастомозами. В хроническом эксперименте механическую прочность межкишечного анастомоза изучали на 1-е, 3-и, 7-е и 14-е сутки после операции.
Микробную обсемененность укрепленных и контрольных анастомозов исследовали в 1-е и 3-и сутки послеоперационного периода методом отпечатков.
Особенности заживления укрепленных соустий изучали в хроническом эксперименте. Визуальный контроль и взятие материала для морфологического исследования осуществляли на 1-е, 3-и, 7-е, 14-е и 30-е сутки после наложения анастомозов.
В клинике ФКС был использован для укрепления кишечных швов при высоком риске их несостоятельности у 182 больных. При этом препарат наносится в один слой. Конфигурация пластины должна моделировать линию шва с захождением краев препарата на серозный покров не менее чем на 2 см. Перед аппликацией препарат необходимо смочить, кратковременно (1-2 сек.) поместив в раствор антибиотика широкого спектра действия, который предполагается использовать в послеоперационном периоде парентерально. Фиксация осуществляется смоченным в том же растворе марлевым тампоном в течение 5 минут. Удалять тампон необходимо с осторожностью, обязательно от края к центру, придерживая соответствующий край инструментом.
При аппликации препарата на анастомозы следует соблюдать следующие условия: анастомозы, наложенные конец в конец или конец в бок укрываются полностью с захватом части брыжейки кишки на 2 см; при наложении боковых соустий укрепляется не только передняя и задняя губа анастомоза, но в обязательном порядке и ушитая культя приводящей петли, т.к. она, как правило, является слабым местом анастомоза; культю отводящей петли можно не укреплять; аппликацию препарата необходимо проводить в последнюю очередь перед зашиванием раны передней брюшной стенки. В противном случае во время проведения санации брюшной полости пластина препарата может быть случайно сдвинута или оторвана при манипуляциях.
Результаты
В результате эксперимента выяснили, что ФКС увеличивает механическую прочность швов в 1,5-3 раза, снижая микробную обсемененность зоны дополнительно закрытого анастомоза в 16 раз. Кроме того был установлен выраженный эффект стимуляции репаративных процессов — нанесение ФКС способствовало более быстрой регенерации кишечной стенки. Так, эпителизация зоны опытных анастомозов начиналось уже к 3-м суткам, а появление железистого аппарата в слизистой оболочке наблюдалось к 7-м суткам, тогда как у контрольных животных эти процессы происходили в значительно более поздние сроки.
В клинике пластические свойства биполимера ФКС использовали в прогностически неблагоприятных условиях при традиционных и лапароскопических операциях у 182 больных. При перфоративной гастродуоденальной язве у 49 больных, при наличии выраженного перифокального воспаления вокруг зоны перфорации, при традиционной и лапароскопической операции производили однорядное ушивание перфоративного отверстия с нанесением поверх шва биополимера ФКС. Осложнений не наблюдали. При эндоскопическом контроле грубых деформаций в зоне ушивания не было. Язвенные дефекты при проведении противоязвенной терапии заживали быстрее (к 14-м суткам), что, вероятно, было связано с активацией местных репаративных процессов.
В 17 случаях технически тяжелых резекций желудка у больных со стенозом привратника и атипичным укрытием культи ДПК при применении ФКС, импрегнированной антибактериальным препаратом, нам удалось избежать несостоятельности шва.
Одним из вариантов является также профилактика желчеистечения при операциях на билиарном тракте путем нанесения ФКС на швы холедоха, билиодигестивные соустья. Эффективность методики подтверждена у 45 больных. В настоящее исследование включены 14 больных, которым проводили укрепление терминолатеральных билиодигестивных соустий. Несостоятельности анастомозов и подтекания желчи не наблюдали.
Укрепление швов и анастомозов при операциях на тонкой и толстой кишке при перитоните и кишечной непроходимости проведено у 99 пациентов. В этой группе преобладали больные, которым были выполнены резекция (42 пациента) и ушивание дефектов (12 пациентов) тонкой кишки. При этом несостоятельность шва отмечена у 1 больного при лапароскопическом ушивании раны тонкой кишки.
Ререзекцию несостоятельных анастомозов с наложением повторных межкишечных соустий в условиях распространенного перитонита произвели у 6 пациентов. Осложнений не было.
Правостороннюю гемиколэктомию (20 больных) с наложением илеотрансверзоанастомоза и укреплением ФКС выполняли по поводу опухолей правой половины ободочной кишки, осложненных перфорацией с распространенным перитонитом либо кишечной непроходимостью. В 1 случае поводом для проведения подобной операции послужило острое нарушение мезентериального кровообращения с развитием некроза участка тонкой и правой половины ободочной кишки.
Ушивание дефектов толстой кишки произвели у 6 больных. У 1 пациента выполнена резекция купола слепой кишки по поводу перфорации в зоне основания червеобразного отростка и выраженного тифлита. У 2 больных — субтотальная колэктомия при обтурирующих опухолях сигмовидной кишки с кишечной непроходимостью. При операциях на толстой кишке все укрепленные швы и анастомозы оказались состоятельны.
Попытки укрепления несостоятельных швов и анастомозов предприняты нами в 9 случаях. Во всех наблюдениях они носили вынужденный характер вследствие невозможности экстраперитонизации кишечных петель с несостоятельным анастомозом. В 7 случаях аппликации биополимера ФКС на ушитые дефекты межкишечных соустий повторной несостоятельности не произошло. В 1 случае укрепления повторных швов на несостоятельной культе ДПК образовался дуоденальный свищ, который довольно быстро закрылся самостоятельно. Эти клинические наблюдения, безусловно, не могут расцениваться как попытка внедрения новой лечебной тактики при несостоятельности хирургического шва. Однако использование методики укрепления биополимером несостоятельного соустья в отдельных экстраординарных ситуациях, при невозможности выполнения других вмешательств, в ряде случаев оправдано.
Таким образом, экспериментальные исследования показали, что ФКС не только усиливает механическую прочность, но и ускоряет репаративные процессы за счет стимуляции ангиогенеза, тем самым предотвращая несостоятельность швов кишки и анастомозов. Применение ФКС в пластических целях обосновано в сложных, нетипичных ситуациях. Наиболее целесообразным является использование препарата в неблагоприятных условиях — перитонит, кишечная непроходимость, выраженные воспалительно-инфильтративные изменения органов и тканей. В подобных случаях аппликацией ФКС можно предупредить развитие несостоятельности кишечных швов и снизить риск оперативного вмешательства.
1. Бабаджанов Б.Д., Тешаев О.Р., Бекетов Г.И. Новые подходы к лечению послеоперационных перитонитов // Вестник хирургии. — 2002. — № 4. — С. 25-28.
2. Гостищев В.К., Дибиров М.Д., Хачатрян Н.Н., Евсеев М.А., Омелькоский В.В. Новые возможности профилактики послеоперационных осложнений в абдоминальной хирургии // Хирургия. — 2011. — № 10. — С. 56-60.
3. Biondo S., Pares D., Creisltr E. et al. Anastomotic dehiscence after resection and primary anastomosis in left-sided colonic emergenies // Dis Colon Rectum. — 2005. — Vol. 48. — 2272-2280.
4. Branagan G., Finnis D. Prognosis after anastomotic leak in colorectal surgery // Dis Colon Rectum. — 2005. — Vol. 48. — 1021-1076.
5. Егоров В.И., Турусов Р.А., Счастливцев И.В., Баранов А.О. Кишечные анастомозы. Физико-механические аспекты. — М.: Видар-М, 2002. — 190 с.
6. Мрих О.В. Профилактика и лечение несостоятельности кишечных анастомозов с использованием биоэксплантатов: автореф. дис. … канд. мед. наук. — Уфа, 2000. — 22 с.
7. Hesp W., Hendriks T., Schillngs P. et al. Histological features of wound repair: a comparison between experimental ileal and colonic anastomoses // Br. J. Exp. Path. — 1985. — Vol. 66. — P. 511- 518.
8. Жебровский В.В. Осложнения в хирургии живота. — М.: МИА, 2006. — 445 с.
9. Нартайлаков М.А. Клинико-экспериментальное обоснование целесообразности применения шовно-клеевого способа в хирургии кишечника: автореф. дис. … канд. мед наук. — Казань, 1989. — 95 с.
10. Запорожец А.А. Роль биологической негерметичности кишечного шва в развитии послеоперационного перитонита // Тезисы докладов объединенного пленума научных обществ хирургов и травматологов-ортопедов Белоруссии. — Минск, 1976. — С. 41-42.
11. Шотт А.В., Запорожец А.А., Клинцевич В.Ю. Кишечный шов. — Минск: Беларусь, 1983. — 160 с.
12. Кутуков В.В. Оперативные способы профилактики несостоятельности швов на органах желудочно-кишечного тракта: автореф. дис. … д-ра мед. наук. — М., 2001. — 38 с.
13. Мохов Е.М., Бредихин Е.И. Укрепление толстокишечных анастомозов демукоризованным трансплантатом тонкой кишки // Вестник хирургии. — 1990. — № 6. — С. 115-117.
14. Дамбаев Г.Ц., Соловьев М.И. Пластика перфоративных отверстий желудка и двенадцатиперстной кишки (экспериментальное исследование) // Хирургия. — 1995. — № 2. — С. 51-53.
15. Jones S.A., Steman R.A. Management of chronic infected perforation by the serosal patch technic // Amer. J. Surg. — 1969. — Vol. 5. — P. 731-734.
16. Kimura H. et al. Strangulation ileus resulting from encasement of a loop of the small intestine by the great omentum caused by abnormal adhesion // J. of Gastroenterology. — 1996. — Vol. 31, No. 5. — Р. 711-716.
17. Истомин Н.П., Ратов В.Г. Шовно-клеевое цианокрилатное соединение (критический опыт) // Сборник научн. работ «Проблемы неотложной хирургии». — М., 1998. — С. 33.
18. Parker J.S., Brown D., Hill P.F. Fibrinogen-impregnated collagen as a combined hemostatic agent and antibiotic delivery system in a porcine model of splenic trauma // Eur J Surg. — 1999. — Vol. 165. — Р. 609-614.
19. Carbon R.T. et al. Tissue management with fleece-bound sealing: materials, science, and clinical implementation // Materials of the 6th World Congress of Trauma, Shock, Inflammation and Sepsis. — 2004, 2-6 March.
20. Горский В.А. Использование фибрин-коллагеновых пластин в абдоминальной хирургии // Вестник хирургии. — 2001. — № 2. — С. 77-81.
21. Горский В.А., Шуркалин Б.К., Леоненко И.В. Применение Тахокомба в абдоминальной хирургии. — М.: Атмосфера, 2003. — 168 с.
1. Babadzhanov B.D., Teshaev O.R., Beketov G.I. New approaches to treatment of postoperative peritonitis. Vestnik khirurgii, 2002, no. 4, pp. 25-28 (in Russ.).
2. Gostishchev V.K., Dibirov M.D., Khachatryan N.N., Evseev M.A., Omel’koskiy V.V. New possibilities for prevention of postoperative complications in abdominal surgery. Khirurgiya, 2011, no. 10, pp. 56-60 (in Russ.).
3. Biondo S., Pares D., Creisltr E. et al. Anastomotic dehiscence after resection and primary anastomosis in left-sided colonic emergenies. Dis Colon Rectum, 2005, vol. 48, pp. 2272-2280.
4. Branagan G., Finnis D. Prognosis after anastomotic leak in colorectal surgery. Dis Colon Rectum, 2005, vol. 48, pp. 1021-1076.
5. Egorov V.I., Turusov R.A., Schastlivtsev I.V., Baranov A.O. Kishechnye anastomozy. Fiziko-mekhanicheskie aspekty [Intestinal anastomoses. Physical and mechanical aspects]. Moscow: Vidar-M, 2002. 190 p.
6. Mrikh O.V. Profilaktika i lechenie nesostoyatel’nosti kishechnykh anastomozov s ispol’zovaniem bioeksplantatov: avtoref. dis. … kand. med. nauk [Prevention and treatment of insolvency intestinal anastomoses using bioeksplantatov. Synopsis of dis. PhD med. sci]. Ufa, 2000. 22 p.
7. Hesp W., Hendriks T., Schillngs P. et al. Histological features of wound repair: a comparison between experimental ileal and colonic anastomoses. Br. J. Exp. Path., 1985, vol. 66, pp. 511- 518.
8. Zhebrovskiy V.V. Oslozhneniya v khirurgii zhivota [Complications in surgery of the abdomen]. Moscow: MIA, 2006. 445 p.
9. Nartaylakov M.A. Kliniko-eksperimental’noe obosnovanie tselesoobraznosti primeneniya shovno-kleevogo sposoba v khirurgii kishechnika: avtoref. dis. … kand. med nauk [Clinical and experimental rationale for the use of suture-adhesive method bowel surgery. Synopsis of dis. PhD med. sci]. Kazan, 1989. 95 p.
10. Zaporozhets A.A. Rol’ biologicheskoy negermetichnosti kishechnogo shva v razvitii posleoperatsionnogo peritonita [The role of biological leaking intestinal suture in the development of postoperative peritonitis]. Tezisy dokladov ob»edinennogo plenuma nauchnykh obshchestv khirurgov i travmatologov-ortopedov Belorussii. Minsk, 1976. Pp. 41-42.
11. Shott A.V., Zaporozhets A.A., Klintsevich V.Yu. Kishechnyy shov [Intestinal suture]. Minsk: Belarus, 1983. 160 p.
12. Kutukov V.V. Operativnye sposoby profilaktiki nesostoyatel’nosti shvov na organakh zheludochno-kishechnogo trakta: avtoref. dis. … d-ra med. nauk [Operational methods for preventing insolvency seams on the organs of the gastrointestinal tract. Synopsis of dis. Dr med. sci]. Moscow, 2001. 38 p.
13. Mokhov E.M., Bredikhin E.I. Strengthening of colonic anastomoses demukorizovannym small intestine transplant. Vestnik khirurgii, 1990, no. 6, pp. 115-117 (in Russ.).
14. Dambaev G.Ts., Solov’ev M.I. Plastic perforated holes of the stomach and duodenum (experimental study). Khirurgiya, 1995, no. 2, pp. 51-53 (in Russ.).
15. Jones S.A., Steman R.A. Management of chronic infected perforation by the serosal patch technic. Amer. J. Surg., 1969, vol. 5, pp. 731-734.
16. Kimura H. et al. Strangulation ileus resulting from encasement of a loop of the small intestine by the great omentum caused by abnormal adhesion. J. of Gastroenterology, 1996, vol. 31, no. 5, rr. 711-716.