как понять что ребенок отстает в развитии в 6 месяцев
Задержка развития речи (ЗРР) у детей: симптомы, причины, лечение и прогноз
Что такое задержка речевого развития?
Задержка развития речи (ЗРР) – это более позднее овладение навыками устной речью детьми до трех лет по сравнению с возрастной нормой. Она характеризуется недостаточной сформированностью экспрессивной речи, недоразвитием словарного запаса (качественным и количественным).
То есть дети с задержкой речевого развития — это дети с нормальным умственным развитием, слухом, пониманием речи, развитием в эмоциональной сфере, с выработанными артикуляционными навыками, развитие речи которых не укладывается в общепринятые возрастные нормативы.
Задержка темпов речевого развития говорит о том, что у ребенка нарушен нормальный процесс усвоения элементарного словарного запаса. Он должен быть сформирован у детей в достаточно раннем возрасте – 3-4 года.
Какие есть нормы развития речи?
Чтобы понимать, какие признаки можно считать показателями ЗРР, нужно иметь представление о принятых нормах развития речи.
Фактически, первая «речь» малыша – это его плач, когда он только появляется на свет. В этом процессе участвуют главные органы речевого аппарата – голосовые, артикуляционные и дыхательные. Неонатолог уже на этом этапе может определить отклонение от нормы – первый крик должен быть в течение первой минуты жизни ребенка.
Первый год жизни новорожденного – это предречевой период. Он включает в себя несколько этапов:Гуление – появляется в 1,5-2 месяца с рождения.
Если ребенок развивался гармонично и правильно, то в норме уже в первый год жизни он сможет произносить порядка десяти слов. Здесь имеется в виду любое осмысленное звукоподражание, либо укороченное слово, которое обозначает действие, предмет или существо. К примеру, «ням» (кушать, еда) и «ма» (мама) уже будут считаться отдельными словами.
С 1 по 2 год жизни у малышей активно накапливается пассивный словарь, который насчитывает порядка 200 слов. Он их понимает, но не все может произнести. Ребенок может указывать на бытовые предметы или животных, понимая, на что именно он показывает. Активный же словарь должен содержать не менее 15-20 слов.
В 2 года у детей появляется фразовая речь, т.е. они могут нормально коммуницировать со взрослыми. У детей в их речи должны присутствовать глаголы («мама дай», «баба ди (иди)»).
После двух лет происходит «лексический взрыв», т.е. ребенок начинает активно формировать предложения, его словарный запас обогащается новыми словами. К трем годам в «арсенале» ребенка уже свыше 1200 слов, при этом происходит обогащение состава речи, т.е. дети начинают использовать практически все части речи (хоть и не всегда верно).
Именно возраст 2-3 года считается пограничным. Дело в том, что на практике с двухлетнего возраста уже можно говорить о ЗРР. Но в большинстве случаев специалисты ждут появления речи до двух с половиной лет. Объясняется это тем, что многие дети успевают «выровняться» за эти шесть месяцев, но только при условии, что у них нормальное развитие в других сферах и достаточный пассивный словарь. Но если к двум с половиной годам фразовая речь не появилась, то специалист с уверенностью говорит о наличии задержки развития речи.
Основные причины задержки развития речи
Задержка развития речи у детей негативно отражается на развитии их психических процессов. Именно поэтому, часто наблюдается совместное присутствие ЗРР и ЗПР (задержка психического развития). Оно обозначается как «задержка психо-речевого развития» (ЗПРР).
Причины ЗПРР подразделяются на органические и социальные факторы. К органическим факторам относятся:
Социальные факторы также могут стать причиной задержки речевого развития. К ним относятся:
Симптомы задержки речевого развития
Для задержки речевого развития характерна следующая симптоматика:
Что такое задержка речевого развития? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гавриловой Татьяны Алексеевны, детского невролога со стажем в 20 лет.
Определение болезни. Причины заболевания
Задержка речевого развития может сопровождать следующие нарушения:
ЗРР могут вызывать причины, возникшие во время беременности. Основные из них:
Факторы, приводящие к ЗРР после рождения:
Диагноз «задержка речевого развития» не ставят до двух лет, так как речь может спонтанно появиться без помощи специалистов. С двух до трёх лет ребёнку могут диагностировать «замедление темпов речевого развития». В таком случае ему желательно начать заниматься с логопедом.
Если в три года постановлен диагноз «задержка речевого развития», необходима комплексная медико-педагогическая реабилитация. Без лечения к пяти годам ребёнок начинает заметно отставать в психоречевом развитии. Это возникает из-за того, что он не общается с другими детьми и взрослыми, не задаёт вопросов, расширяющих кругозор. В дальнейшем это приводит стойкому речевому и интеллектуальному дефектам, и ребёнок сможет обучаться только в специальной коррекционной школе.
Таким образом, важно своевременно выявить задержку и начать развивать речь. Оптимальный возраст для педагогического и медицинского воздействия — 3-5 лет.
Симптомы задержки речевого развития
Отставание в развитии проявляется различными симптомами [2] [8] [9] [11] :
Патогенез задержки речевого развития
Патогенез зависит от причины, которая привела к задержке речевого развития [2] [3] [4] :
Внешние факторы, сдерживающие речевое развитие [1] [8] :
Классификация и стадии развития задержки речевого развития
Педагоги и неврологи используют разные классификации. Неврологи выделяют:
1. Нарушения, вызванные органическим повреждением головного мозга:
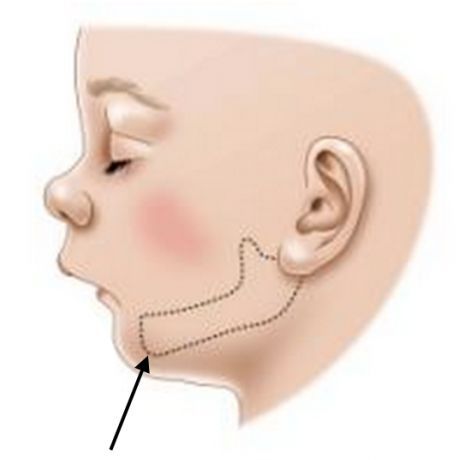
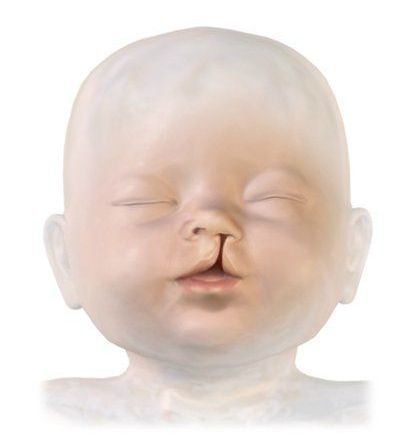
3. Дефекты строения артикуляционного аппарата — заячья губа, расщелина верхнего нёба.
4. Задержка развития речи у недоношенных детей, ослабленных длительной болезнью или недостатком общения.
Занятия с логопедом-дефектологом развивают речь от первого уровня ОНР ко второму и третьему. При этом дикция может длительно оставаться нарушенной.
Осложнения задержки речевого развития
Диагностика задержки речевого развития
Невролог уточняет у родителей, как протекали беременность и роды, в каком возрасте ребёнок начал говорить, строит ли он предложения, понимает ли простые и сложные фразы. При подозрении на умственную отсталость или аутизм невролог направляет ребёнка к психиатру. При снижении слуха — к сурдологу. Специалист определяет уровень нарушения и при необходимости подбирает слуховой аппарат.
Невролог может назначить следующие обследования:
Все эти исследования необходимы, чтобы выявить причину нарушения. Для постановки диагноза «задержка речевого развития» достаточно установить отставание от возрастных норм развития речи [1] [2] [7] :
Если ребёнок отстаёт от возрастной нормы более чем на полгода, то следует обратиться к врачу. Задержку речевого развития важно своевременно отличить от аутизма. При аутизме проблемы с речью осложнены специфическими симптомами: дети погружены в свой внутренний мир, не обращают внимание на сверстников, не смотрят в глаза. Они часто совершают стереотипные действия, механически повторяют слова, боятся перемен и всего нового. Такие дети любят выстраивать игрушки рядами, многократно смотреть один и тот же мультфильм, могут обладать феноменальной зрительной памятью. Они не откликаются на имя, не выполняют просьбы. Очень избирательны в пище: употребляют несколько продуктов, от других отказываются. Могут быть агрессивны, истеричны, гиперактивны.
При подозрении на аутизм лечение начинают немедленно, не дожидаясь 3-5 лет. В раннем детстве мозг пластичен и при своевременной реабилитации аутизм может сгладиться, а ребёнок в развитии догнать сверстников.
Лечение задержки речевого развития
Микротоковая рефлексотерапия — метод лечения детей с задержками развития речи, разрешённый и рекомендованный Минздравом РФ. Заключается в выборочной активизации речевых зоны головного мозга:
Прогноз. Профилактика
При выраженной задержке психоречевого развития, органическом поражении головного мозга, серьёзных расстройствах речевых центров и без своевременного лечения нарушение сохраняется. Это приводит к тому, что ребёнок в дальнейшем испытывает существенные трудности в обучении и при социализации.
Для развития речи важно разговаривать с ребёнком с самого рождения, читать ему книжки вслух, объяснять, что происходит вокруг и показывать мультфильмы на родном языке.
Неврологическое развитие ребенка первого года жизни. Осмотр «Фундаментальный»
Развитие ребенка первого года жизни происходит в определенных временных рамках. Ко второму месяцу жизни ваш ребенок хорошо держит голову, следит за предметом, гулит, улыбается; в 3-3,5 месяца – переворачивается на бочок; в 4,5-5 – осуществляет поворот со спины на живот, берет игрушки; в 7 месяцев – сидит, ползает с 8, в 10-11 – встает у опоры и начинает самостоятельно ходить до полутора лет.
В целом по общепринятым представлениям – отсутствие темповой задержки развития важный показатель здоровья. Но бывает и так, что при относительно неплохом психомоторном развитии возникают некоторые нарушения в общей гармонии движений, «дискомфорт», который настораживает внимательных родителей. Диапазон жалоб очень широк – от стойкого наклона головы в одну сторону с 1,5-2 месяца до значительной ассиметрии в движениях, нарушения походки после года. Конечно, грубые аномалии выявляются уже в роддоме. Например, врожденная мышечная кривошея, поражения нервов плечевого сплетения (ручка малыша «вялая», разогнута во всех суставах, приведена к туловищу), врожденная деформация стоп и т. п.
Многие другие заболевания нервно-двигательной системы, как правило, диагностируются на протяжении первого года жизни, обычно при тесном сотрудничестве невролога и ортопеда. Поэтому сейчас даже пытаются выделить нейроортопедию как самостоятельную область в медицине.
Раннее распознавание нейроортопедических проблем, нарушений в развитии костей и функций суставов очень существенно, так как по мере роста и развития ребенка проявление этих состояний может усиливаться и соответственно – больше лечебных мер потребуется, чтобы справиться с болезнью.
Первое обследование происходит, в среднем, от 1,5 до 3 месяцев. Этот осмотр «фундаментальный». Тщательно собираются сведения о течении беременности и родов, оцениваются жалобы, ребенок осматривается (не удивляйтесь, что сам осмотр занимает не так много времени – здесь длительность может утомить ребенка и угнетать его ответные реакции). Если возникают подозрения на нарушения в двигательной сфере, то при последующем осмотре (например, через 1 месяц) – самое главное, понять, усугубляются ли эти признаки. К тому же часто нам помогают и дополнительные инструментальные методы диагностики – УЗИ шейного отдела позвоночника и головного мозга, УЗИ тазобедренных суставов, рентгенография (по строгим показаниям), электронейромиографическое исследование (анализ активности мышечных и нервных волокон). Но еще раз повторяю, что многие аномалии формы тела и функций движения у маленького ребенка диагностируются четко и окончательно путем сравнения в динамике.
Остановимся на основных моментах: «на что обратить внимание?» (частый вопрос родителей). Очень трудно дать ответ в простой форме, но, чтобы было понятно, пусть звучит так:
Приведу примеры.
Когда малыш лежит на спине – его голова предпочтительно повернута в одну сторону (вынужденное положение?) В норме – голова по отношению к средней линии туловища меняется попеременно, может быть слегка согнута к груди.
Плечики малыша симметричны с двух сторон. У ребенка до 3-х месяцев предплечия могут быть слегка согнуты, кисти сжаты в кулачок, это норма. Но если при подтягивании за ручки, можно чувствовать ослабление сгибания с 2-х сторон или снижение мышечной силы на одной стороне – это нормой уже не является.
Так же обращаем внимание на ножки ребенка – не согнуты ли они сильно в тазобедренных и коленных суставах, нет ли сильного сопротивления при переодевании, пеленании, или наоборот – отмечается вялость, слабость, «переразгибание».
Вот малыш начинает переворачиваться и постоянно на один бочек (как – будто щадит другую половину тела). Берет игрушки смелее и четче одной рукой (другая «отстает»). Особенно это хорошо заметно после 5,5 – 6 месяцев.
Многим известна «поза фехтовальщика» (зависимость мышечного тонуса от поворота головы) – разогнута одна ручка и приподнята ближе к лицу, одновременно другая согнута, разница в ногах слабее, но тоже есть. В норме этот рефлекс исчезает в период от 4 до 6 месяцев жизни. Длительная его сохранность выходит за рамки нормы.
Когда малыш лежит на животе – в 4 месяца верхняя часть туловища опирается на предплечья и раскрытые ладони, ножки разогнуты в тазобедренных и согнуты в коленных суставах. К 6-ти месяцам, ножки уже разогнуты полностью. При патологии эти временные рамки значительно нарушаются.
Если грудного ребенка ставить вертикально, поддерживая «подмышки», то в 4-5-6 месяцев ножки могут быть разогнуты, и ребенок «стоит» на кончиках пальцев. Но к концу 6-7 го месяца ребенок уже опирается на всю стопу. Если же имеется переразгибание нижних конечностей со значительным их приведением, способность «стоять» на кончиках пальцев после 8 месяцев сохраняется – это симптомы заболевания.
Ребенок сидит, но мы видим, что это требует большого напряжения мышц-разгибателей – нас настораживает такая поза.
Взрослый держит ребенка за бедра и дает возможность «падать» вперед верхней части туловища. Ребенок «падает» на вытянутые ручки, в большинстве случаев с раскрытыми ладошками. В норме, проверяя это к 10-11 месяцам.
Можно многое перечислять в деталях, но основное, что надо понимать – реакции удержания туловища, реакции равновесия, четкие, целенаправленные движения, должны формироваться в определенной последовательности.
И вот наступает главное достижение ребенка – он пошел! Не только окреп его скелет и мышцы, но и ум дозрел, появилась потребность расширить границы своего «кругозора». Когда он самостоятельно, без поддержки пройдет метров 20-30 – оцениваем походку и если все хорошо, не ограничиваем потребность ходить, бегать, лазать, не забывая о постоянном чутком контроле (профилактика травм).
В дальнейшем здоровому малышу осмотры невролога и ортопеда потребуются на более 1 раза в год.
Ему предстоит теперь осваивать сложные двигательные навыки, во многом сознательно учится красоте и ловкости движений.
Основные варианты неврологической патологии детей первого года жизни
Для выявления заболеваний нервной системы, проявляющихся специфической задержкой психомоторного развития, важное значение имеет оценка сопутствующих задержке развития неврологических и психопатологических признаков. Возрастная незрелость нервной системы ребенка первого года жизни определяет фрагментарность и недифференцированность наблюдаемых у него признаков. Организм, особенно новорожденного и грудного ребенка, реагирует на различные вредности ограниченным числом типовых реакций, характер которых в первую очередь зависит от возрастной фазы нервно-психического развития. Ниже представлены основные варианты, отражающие преимущественно тип нервно-психического реагирования на первом году жизни.
Учитывая высокую частоту перинатальной патологии нервной системы и возможные трудности получения квалифицированной специализированной помощи, несомненным представляется острейшая необходимость в получении родителями соответствующей научно-популярной информации.
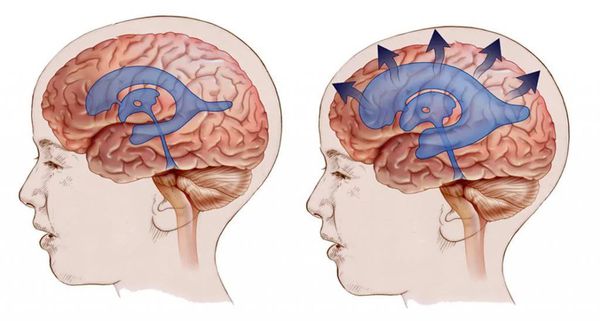
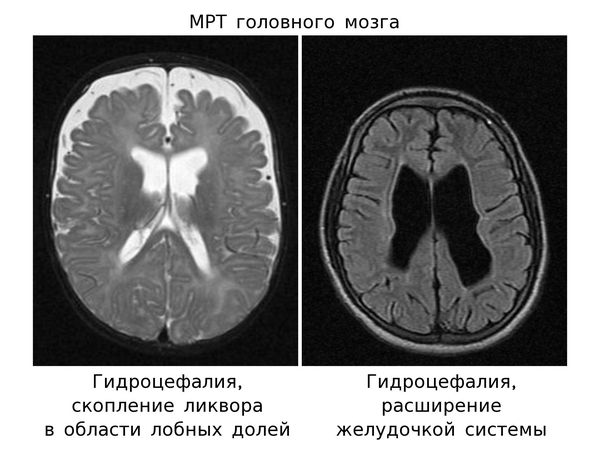
Большую роль в оценке состояния ребенка играет состояние родничков : напряжение, выбухание родничков является очень грозным симптомом повышения внутричерепного давления. О многом говорят врачу размеры головки новорожденного : признаки гидроцефалии, если они обнаружены с первых дней жизни, обычно свидетельствуют о внутриутробной патологии мозга, тогда как постепенное развитие гидроцефалии может быть нередко следствием родового повреждения головного мозга.
Мы попробовали рассмотреть некоторые возможности общего осмотра новорожденного для поиска признаков, позволяющих заподозрить ту или иную неврологическую патологию.
Каждый из перечисленных выше признаков не может считаться доказательным, но в совокупности они приобретают большой диагностический смысл. В любом случае, разрешить ваши сомнения сможет только врач, специализирующийся в области неонатальной неврологии.
Малая двигательная и психическая активность ребенка, которая всегда ниже его дви-гательных и интеллектуальных возможностей; высокий порог и длительный отсроченный период возникновения всех рефлекторных и произвольных реакций. Депрессия часто сочетается с низкими мышечным напряжением и рефлексами, замедленной переключаемостью нервных процессов, эмоциональной вялостью, пониженной мотивацией и слабостью волевых усилий.
Гиповозбудимость может быть выражена в различна степени и проявляться либо эпизодически, либо стойко. Эпизодическое возникновение синдрома характерно для соматических заболеваний, особенно патологии желудочно-кишечного тракта, сопровождающихся гипотрофией. Иногда легкие, но стойкие проявления синдрома могут быть обусловлены типом высшей нервной деятельности. Преобладание мозговой депрессии в первые месяцы жизни наблюдают при недоношенности, у детей, перенесших кислородное голодание, внутричерепную родовую травму. Выраженная и стойкая депрессия часто сопровождается задержкой психомоторного развития, которая приобретает некоторые характерные особенности.
Задержка психомоторного развития при гиподинамическом синдроме характеризуется замедленным формированием всех условных рефлексов. В период новорожденности и в первые месяцы жизни это проявляется в отставании развития условного рефлекса на время кормления; в дальнейшем задерживается развитие всех пищевых условных рефлексов (рефлекс на положение кормления, вид груди или бутылки с молоком и т. д.), задерживается развитие пищевой, а затем зрительной и слуховой доминанты и чувствительных локальных реакций. Особенно характерна задержка развития цеп-ных двигательных сочетанных рефлексов, что наиболее отчетливо начинает проявляться со второго полугодия жизни! Такой ребенок в возрасте 6-8:мес не похлопывает рукой по одеялу или игрушке, не стучит предметом об предмет, к концу года не производит повторных выбрасываний предмета, не вкладывает предмет в предмет. Это проявляется также в голосовых реакциях: ребенок редко повторяет звуки, слоги, т. е. выполняя однократные движения и произнося отдельные звуки, он не стремится к их повторению. В результат задержки формирования условных рефлексов на сочетании слова с предметом или действием как в конкретной, так и в неконкретной ситуации начальное понимание речи и подчинение словесным :командам у этих детей происходит в более поздние сроки. При этом формируется отставание таких функций, как предметно-манипулятивная деятельность, ползанье, лепет, понимание речи, собственная речь.
При варианте гиповозбудимости в более поздние сроки отмечают формирование положительных эмоциональных реакций. Это проявляется как при общении со взрослым, так и в спонтанном поведении ребенка. В период новорожденности при общении со взрослым у таких детей обычно отсутствует ротовое внимание, в возрасте 2 мес не выражена или слабо выражена реакция радостного оживления при виде взрослого и ласковом голосе. Часто вместо мимики оживления у ребенка можно видеть только реакцию сосредоточения. Улыбка появляется позже 8-9 нед, для ее возникновения требуется комплекс раздражителей, включая и проприоцептивные, их повторность; латентный период возникновения улыбки в ответ на раздражитель удлинен.
В состоянии бодрствования ребенок остается вялым, пассивным, ориентировочные реакции возникают в основном на сильные раздражители. Реакция на новизну вялая и в большинстве случаев имеет характер пассивного изумления, когда ребенок с широко раскрытыми глазами остается неподвиж-ным при виде нового предмета, не предпринимая активных попыток приблизиться к нему, захватить его. Чем более длительный период отсутствуют активное бодрствование и ориентировочно-исследовательское поведение, тем более выражено отставание в психомоторном развитии.
Особенности эмоциональной сферы определяют вторичное недоразвитие интонационной выразительности голосовых реакций, а также специфику формирования сенсорных функций. Так, на втором возрастном этапе гиповозбудимый ребенок обычно хорошо фиксирует и прослеживает предмет, но движения глазных яблок за перемещающимся предметом у него начинаются не сразу, а после определенного латентно-го периода, как это характерно для новорожденного: глаза как бы постоянно догоняют перемещающийся в поле зрения предмет. Эти зрительные реакции отличаются непостоянством, и для их возникновения часто необходимы специальные оптимальные условия: определенное состояние ребенка, до-статочная сила и длительность раздражителя и др. Во второй возрастной период указанные реакции наиболее отчетливо и часто возникают не в положении на спине, а в вертикальном положении на руках у взрослого. Особенностью зрительного восприятия при гиповозбудимости на этом возрастном этапе является также то, что ребенок спонтанно почти не рассматривает окружающие предметы, у него отсутствует активный поиск раздражителя. Гиповозбудимый ребенок обычно поворачивает голову и глаза к невидимому источнику звука после неоднократного повторения и длительного латентного периода; слуховое восприятие, так же как и зрительное, обычно не приобретает доминантного характера.
Задержка психомоторного развития при синдроме гиповозбудимости характеризуется диспропорцией развития, которая проявляется во всех формах сенсорно-моторного поведения. Так, при достаточном развитии дифференцирована эмоциональных реакций на «своих» и «чужих» ребенок проявляет активной радости на общение со знакомыми протеста на общение с незнакомыми лицами, т. е. на в возрастных этапах остается выраженной недостаточная активность общения. Наряду со своевременным развитием отдельных сенсорных функций наблюдается отставание в формировании интерсенсорных связей, особенно в системе тактильно-кинестетического анализатора, поэтому гиповозбудимые дети позже начинают рассматривать и сосать свои руки, ощупывать игрушки, у них с задержкой формируется зрительно-моторная координация. Отсутствие активного исследовательского поведения выражается в диспропорциональности развития зрительного восприятия. Поэтому при достаточном развитии у ребенка дифференцированного зрительного восприятия может сохраняться автоматический характер прослеживания предмета.
При динамической количественной оценке возрастного развития ребенок с синдромом гиповозбудимости в разные периоды теряет 7-9 баллов, причем максимальную потерю наблюдают в возрасте 4-5 мес, когда в норме должны активно формироваться первые интерсенсорные связи и активные формы поведения.
Двигательное беспокойство, эмоциональная неустойчивость, нарушение сна, усиление врожденных рефлексов, повышенная рефлекторная возбудимость, тенденция к патологическим движениям часто в сочетании со сниженным порогом судорожной готовности. Гипервозбудимость в причинном отношении мало специфична и может наблюдаться у детей с перинатальной патологией, некоторыми наследственными ферментопатиями и другими обменными нарушениями, врожденной детской нервностью и при минимальной мозговой дисфункции. Выраженного отставания в психомоторном развитии у этих детей может и не быть, но при тщательном обследовании обычно удается отметить некоторые негрубые отклонения.
Для нарушения психомоторного развития при синдроме гипервозбудимости характерно отставание в формировании произвольного внимания, дифференцированных двигательных и психических реакций, что придает психомоторному развитию своеобразную неравномерность. У таких детей к концу первого года жизни обычно хорошо выражены познавательный интерес к окружающему, активные формы общения, и в то же время при сильных эмоциях может проявляться общий комплекс оживления с диффузными двигательными реакциями.
Все двигательные, сенсорные и эмоциональные реакции на внешние стимулы у гипервозбудимого ребенка возникают быстро, после короткого латентного периода и так же быстро угасают. Освоив те или иные двигательные навыки, дети беспрерывно двигаются, меняют позы, постоянно тянутся каким-либо предметам и захватывают их. При этом манипулятивная исследовательская деятельность, подражательные игры и жесты у них выражены слабо. Обычно дети проявляют живой интерес к окружающему, но повышенная эмоциональная лабильность нередко затрудняет их контакт с окружающими. У многих из них отмечается длительная реакция страха на общение с незнакомыми взрослыми с активными реакциями протеста. Обычно синдром гипервозбудизмости сочетается с повышенной психичской истощаемостью. При оценке возрастного развития гипервозбудимого ребенка обычно относят не к группе задержки, а к «группе риска», если гипервозбудимость не сочетается с другими неврологическими нарушениями.
В большинстве случаев при гипертензионно-гидроцефальном синдроме имеет место увеличение размеров головы, что выясняется путем динамического измерения ее окружности и сравнения с динамикой роста и массы тела. Патологическим считают прирост окружности головы, превышающий нормальный более чем на 2 сигмальных отклонения. По мере увеличения окружности головы выявляется диспропорция между мозговым и лицевым черепом. Увеличение черепа может быть асимметричным вследствие односторонне патологического процесса либо дефекта ухода за ребенком.
Повышение внутричерепного давления у грудных детей сопровождается также расхождением черепных швов, что можно определить при пальпации и рентгенологическом исследовании. Расхождение швов наступает быстро при прогрессирующей гидроцефалии и более медленно, когда внутричерепное давление повышено нерезко или стабилизировалось. При перкуссии черепа отмечают звук «треснувшего горшка».
Другим признаком повышения внутричерепного давления является выбухание и увеличение большого родничка. При выраженном гидроцефальном синдроме могут быть открыты малый и боковые роднички. Следует, однако, иметь в виду, что изменение черепных швов и родничков выявляется лишь на определенной стадии развития патологического процесса, поэтому их отсутствие при однократном осмотре нельзя расценивать как свидетельство против наличия гипертензионно-гидроцефального синдрома.
При повышении внутричерепного давления у новорожденных и грудных детей расширяется венозная сеть волосистой части головы и истончается кожа на висках.
Мышечный тонус меняется в зависимости от выраженности внутричерепной гипертензии и течения заболевания. В первые месяцы жизни при повышении внутричерепного давления, особенно если оно сопровождается гипервозбудмостью и объем черепа не увеличен, мышечный тонус часто бывает повышенным, сухожильные рефлексы высокими, с расширенной зоной, иногда наблюдаются клонусы стоп. При гидроцефальном синдроме с умеренно выраженной внутричерепной гипертензией вначале наблюдают мышечную гипотонию. Если гидроцефалия прогрессирует, в дальнейшем можно отметить нарастание мышечного тонуса, раньше в ногах. Это связано с растяжением пирамидных волокон парасагиттальной области за счет увеличения желудочков мозга.
У новорожденных и грудных детей при гипертензионно-гидроцефальном синдроме часто выражен тремор рук. Он может быть частым, мелкоразмашистым или редким, крупноразмашистым типа гемибализма. Судороги наблюдаются значительно реже, они возникают обычно при быстром нарастании внутричерепной гипертензии.
Изменения на глазном дне у маленьких детей развивается не обязательно в связи с возможностью увеличения объема черепа за счет расхождения черепных швов. Однако в ряде случаев можно обнаружить расширение вен, стушеванность границ соска зрительного нерва, а в дальнейшем, при прогрессировании гидроцефалии, его отек и атрофию.
Важное значение для диагностики гипертензионного синдрома имеет определение давления спинномозговой жидкости при люмбальной пункции, которое в норме у новорожденных составляет 50-100 мм вод. ст., у грудных-60-150 мм вод. ст. При гипертензионном синдроме ликворное давление у грудных детей может повышаться до 200-3Q мм вод. ст. и выше. Состав спинномозговой жидкости при гипертензионно-гидроцефальном синдроме зависит от особенностей патологического процесса, в результате которого он возник, характера течения синдрома, стадии его развития. Чаще наблюдают нормальный состав ликвора, но могут быть белково-клеточная или клеточно-белковая диссоциация.
Наряду с клиническими, офтальмологическими и ликворологическими данными для диагностики гипертензионно-гидроцефального синдрома важное значение имеют: трансиллюминация череепа, ЭхоЭГ, краниография, компьютерная томография.
Метод трансиллюминации безопасен, ее можно проводить неоднократно и в амбулаторных условиях. Принцип метода заключается в распространении лучей света в пространстве, заполненном жидкостью. В норме у новорожденных грудных детей вокруг тубуса с источником света возникает кольцо свечения шириной от 0.5 до 3 см в зависимости от плотности костей черепа. Наиболее интенсивное свечение наблюдают в лобных областях (до 3 см), наименьшее в затылочной области (0,5—1 см). Увеличение границ свечения возникает при расширении субарахноидального пространства до 0,5 см. Просвечивание полостей внутримозговой ткани или желудочков возможно только при толщине мозговой ткани менее 1 см.
У детей с наружной и внутренней гидроцефалией выявляют симметричное свечение. Асимметричное свечение имеет место при одностороннем расширении желудочка и суоарахноидального пространства.
На ЭхоЭГ при гидроцефалии регистрируют увеличение количества отраженных эхо-сигналов, вентрикулярного индекса (норма 1,9) и амплитуды эхопульсаций. В случае асимметричного расширения желудочковой системы м-эxo смещено в сторону, противоположную увеличенному желудочку.
У детей грудного возраста при легком повышении внутричерепного давления без расхождения черепных швов краниография не дает достаточной информации для диагностики. В то же время именно краниограмма может дать объективные доказательства повышения внутричерепного давления. При прогрессировании гидроцефалии на краниограммах уже спустя 2-3 нед наблюдают расхождение черепных швов, чаще венечного и стреловидного. Асимметричное расширение черепных швов указывает на локализацию очага поражения. Истончение костей свода чeрeпa и выраженные пальцевые вдавления у детей первого года жизни указывают на относительную давность процесса приведшего к ограничению внутричерепного пространства.
Глубина и характер задержки психомоторного развив при гидроцефалии и гипертензионном синдроме варьируют в широких пределах в зависимости от первичных изменений нервной системы, вызвавших гидроцефалию, и от вторично обусловленных нарастающей гипертензией. Если деструктивные изменения мозга, вызвавшие гидроцефалию, были выраженными, даже в случае компенсации гидроцефалии консервативными или хирургическими мероприятиями, развитие ребенка значительно задерживается. В то же время присоединение и прогрессирование гипертензионно-гидроцефального синдрома при любой патологии делает задержку развития еще более выраженной и своеобразной, несмотря на компенсацию первичного процесса. Наконец, при своевременной эффективной компенсации и первичного процесса, и гидроцефалии легкая задержка развития, чаще парциальная, быстро ликвидируется.