как понять что сорвала пупок
Золотник. Смещение золотника
Что такое золотник? В медицинской литературе определение пупка такое: «После рождения, когда начинает функционировать легочный круг кровообращения и пупочный канатик перевязывают, происходит постепенное запустевание у пупочной вены, венозного и артериального протоков и дистальных отделов пупочных артерий, все эти образования облитерируются и образуют связки. Пупочная вена образует круглую связку печени, венозный проток — венозную связку, артериальный проток — артериальную связку, а из обеих пупочных артерий образуются тяжи, латеральные пупочные складки, которые располагаются по задней поверхности передней брюшной стенки. Зарастает также овальное отверстие, которое превращается в овальную ямку, а заслонка нижней полой вены, потерявшая после рождения свое функциональное значение, образует небольшую складку, натянутую от устья нижней полой вены в стороне овальной ямки».
Медицинское определение дополним йоговским: «это узел сосредоточения 72 тысяч тонких жизненных каналов (нади)».
Золотник расположен в центре пупочной ямки, окружен пупочным валиком. Имеет физическую и мощную энергетическую структуру.
Физическая – величиной с завязь огурчика (это хорошо прощупывается при пальпации, когда пупок не на месте) стяжение сосудов, держащихся на связках. Энергетически пупок выглядит большим яйцом, расположенным перпендикулярно позвоночнику, от яйца идет нить, на которой раскачивается энергетический шарик, а от него идут тысячи белых энергетических нитей по всему телу.
Причины смещения золотника.
Смещение может быть от центра пупка в любую сторону по всему животу. Возникает оно от неправильного поднятия тяжести, удара в живот, спрыгивания с большой высоты, хирургической операции в области живота, травмы, нервного стресса, порчи, у женщин во время родов, у новорожденных при неправильном принятии родов.
В зависимости от того, в какую сторону смещен золотник, какой сосуд передавил, идет нарушение кровообращения в данном органе, что ведет к последующему ослаблению и заболеванию органа. И какое бы эффективное лечение ни проводили, улучшение будет временным и заболевание вновь вернется, так как не устранена причина.
Приведем несколько примеров.
При смещении золотника вверх под желудок, по центру, появляется боль в поджелудочной области. Нарушение кровообращения в желудке приводит к гастриту, к ослаблению мышечной ткани желудка, а значит, к опущению желудка. Позже это может привести к язве. При длительном нахождении (несколько лет) золотника в области желудка это место припухает и может врачом при пальпации определяться как опухоль. Нарушение работы желудка приводит к нарушению работы кишечника со всеми вытекающими последствиями.
Смещение пупка вниз к матке приводит к постепенному ее опущению, к бесплодию. Плод не может удержаться на стенке матки, где нарушена функция слизистой оболочки, и могут быть выкидыши.
У мужчин смещение пупка вниз обычно приводит к импотенции. Смещение золотника к печени вызывает различные нарушения в ней — от холецистита до камней в желчном пузыре.
Смещение в сторону поджелудочной железы вызывает нарушение в поджелудочной железе вплоть до диабета и нарушения сердечной деятельности.
При любом смещении нарушается работа кишечника.
Если вы после подъема тяжестей замечаете боли в животе и другие неприятные ощущения, то в первую очередь проверьте положение золотника.
Существует несколько методов определения смещения золотника.
1. Визуально. Утром, натощак встаньте перед зеркалом и посмотрите на свой живот. При нормальном положении золотника в области пупка будет спокойное, ровное, еле заметное биение. При смещении такая пульсация видна в другом месте живота.
2. Пальпация. Проверяем кончиками пальцев. Кладем три средних пальца чуть выше пупка (на 1 см), затем чуть ниже, потом по сторонам пупка. При нормальном положении будет еле заметная пульсация под пальцами, одинаковая со всех сторон. При смещении пульсация нарушается, может быть сильная в одном месте, а в другом отсутствовать. Аккуратно продавливаем пальцами весь живот и прислушиваемся. Там, где будет пульсация, можно нащупать небольшие уплотнения, это и есть золотник.
3. Энергетически. Водим пальцем над животом на расстоянии 1 – 2 см. Там, где находится золотник, появится пульсация в кончиках пальцев. Чтобы вам удалось это почувствовать, предварительно разотрите ладони друг о друга и сосредоточьтесь на чувствительности пальцев.
Тупая травма живота
Тупая травма живота – это закрытое травматическое повреждение органов брюшной полости и забрюшинного пространства. Проявляется болью в животе, ослаблением перистальтики, нарушением общего состояния. Возможно развитие шока. Состояние представляет угрозу для жизни, требуются неотложные лечебные мероприятия. Диагноз выставляется на основании клинических симптомов, данных УЗИ, КТ, рентгенографии, лапароскопии и других исследований. Лечение хирургическое – ревизия, ушивание или удаление поврежденных органов.
МКБ-10
Общие сведения
Тупая травма живота – повреждение внутренних органов, расположенных в брюшной полости и забрюшинном пространстве, при сохранении целостности кожных покровов передней брюшной стенки, поясничной области и боковых отделов живота. Представляет угрозу для жизни больного, при этом внешние признаки тяжелого повреждения отсутствуют или минимальны (кожные покровы целы, видимых деформаций нет), характерно наличие светлого промежутка (состояние пострадавшего сразу после травмы может оставаться удовлетворительным).
Все перечисленное в ряде случаев становится причиной позднего обращения больных к специалистам, затрудняет оказание первой помощи и создает определенные сложности в процессе диагностики. Между тем, вероятность благополучного исхода напрямую зависит от своевременного начала лечения. При развитии тяжелого состояния эффективность врачебной помощи значительно снижается, а вероятность летального исхода и возникновения опасных осложнений резко увеличивается.
Причины
Для большинства перечисленных происшествий характерно интенсивное травматическое воздействие и одновременное возникновение нескольких повреждений. Возможны сочетания закрытой травмы живота с переломом таза, переломами ребер, переломами костей верхних и нижних конечностей, переломом позвоночника, ЧМТ и ранениями различных областей. Наличие нескольких повреждений утяжеляет состояние больного, провоцирует быстрое развитие травматического шока и увеличивает вероятность массивной кровопотери.
Классификация
С учетом особенностей повреждения в абдоминальной хирургии выделяют следующие виды тупой травмы живота:
Тупая травма живота может быть изолированной (поврежден один орган, например, только печень или только тонкая кишка), множественной (повреждено несколько органов, например, селезенка и толстая кишка) или сочетанной (наблюдается поражение нескольких органов и систем, например, разрыв мочевого пузыря и перелом таза или повреждение поджелудочной железы и перелом плеча).
Симптомы
В анамнезе выявляется характерная травма, пациент жалуется на боль в животе. Отсутствие боли не является основанием для исключения диагноза тупой травмы живота: в светлом промежутке боль бывает незначительной, в эректильной фазе шока пострадавший может недооценивать тяжесть своего состояния и не замечать боли; при наличии других повреждений (например, переломов ребер или костей конечностей) боль в животе может уходить на второй план и не осознаваться из-за интенсивного болевого синдрома в другой части тела; в торпидной фазе шока жалобы могут отсутствовать из-за снижения чувствительности, угнетенности и безучастности больного, нарушений сознания и т. д.
В области передней брюшной стенки, нижних ребер, боковых отделов живота и поясницы иногда видны гематомы и ссадины. Мышцы передней брюшной стенки напряжены (следует учитывать, что при истощении, атрофии мышц, а также утолщении жирового слоя и жировом перерождении мышц напряжение может быть слабым, едва заметным). Выявляется болезненность при пальпации живота, при внутрибрюшных повреждениях определяются положительные симптомы раздражения брюшины.
При наличии 500 и более мл. крови, истекшей из поврежденного сосуда или паренхиматозного органа, можно определить притупление звука при перкуссии живота. При аускультации отмечается ослабление перистальтики. Из других симптомов могут присутствовать тошнота, рвота, отсутствие или изменения стула, кровь в моче, учащенное болезненное мочеиспускание и т. д. В числе общих неспефицических признаков – учащение пульса, снижение АД и увеличение шокового индекса.
В ряде случаев характерные симптомы позволяют травматологу или абдоминальному хирургу заподозрить повреждение того или иного органа еще до проведения инструментальных исследований. Так, при разрывах тонкой и толстой кишки появляется распространяющаяся, усиливающаяся боль в животе, тошнота и рвота, может развиваться травматический шок. При этом при разрывах толстой кишки напряжение брюшной стенки выражено ярче, нередко выявляются признаки внутрибрюшного кровотечения.
При травме печени обычно возникает обильное внутреннее кровотечение. Состояние пациента быстро ухудшается, развивается гиповолемический шок, возможна потеря сознания. Если контакт с больным сохранен, выявляются жалобы на боль в правом подреберье, иррадиирующие в правое надплечье. Давление снижено, дыхание и пульс учащенные, кожа бледная. При повреждении селезенки в ряде случаев также наблюдаются признаки массивного внутреннего кровотечения, однако боль беспокоит не справа, а слева. Иногда (при подкапсульном разрыве) состояние пациента в первые дни или даже недели может оставаться удовлетворительным.
При повреждении поджелудочной железы пострадавший жалуется на резкую боль в подложечной области, отмечается напряжение мышц брюшной стенки и вздутие живота. При повреждении почки возникает макрогематурия и боль в области поясницы. При внебрюшинных разрывах мочевого пузыря выявляется отек промежности и ложные позывы на мочеиспускание, при внутрибрюшинных повреждениях мочевого пузыря наблюдаются частые ложные позывы, боль внизу живота, вздутие живота и ослабление перистальтики.
Диагностика
Пострадавшего с подозрением на закрытую травму живота немедленно доставляют в медицинское учреждение, назначают анализы крови и мочи, определяют группу крови и резус-фактор. В остальном схему обследования составляют индивидуально. Для исключения внутрибрюшного кровотечения (в том числе подкапсульного) и оценки состояния внутренних органов используют УЗИ, КТ, МСКТ. Если эти исследования недоступны, при подозрении на разрыв полых органов применяют рентгенографию брюшной полости.
При подозрении на повреждение мочевого пузыря выполняют катетеризацию, при необходимости проводят восходящую цистографию. Наиболее точным и эффективным методом диагностики повреждений органов брюшной полости является лапароскопия, позволяющая визуально оценить состояние внутренних органов, степень их разрушения, источник и интенсивность кровотечения и, таким образом, максимально четко определить показания к хирургическому вмешательству и тактику оперативного лечения.
Лечение тупой травмы живота
Лечение ушибов, разрывов фасций и мышц брюшной стенки консервативное. При повреждении полых и паренхиматозных органов показана экстренная операция – ушивание, резекция или удаление органа. Вмешательство проводят на фоне интенсивных противошоковых мероприятий: переливания крови и кровезаменителей, искусственного дыхания, стимуляции сердечной деятельности, контроля и стимуляции диуреза и т. д. В послеоперационном периоде продолжают интенсивную терапию, назначают антибиотики и анальгетики.
Прогноз и профилактика
Детские травмы живота и груди
Среди травм, которые получают дети, по распространенности первое место занимают повреждения живота – каждая четвертая травма – и 12% приходится на органы груди. Если несчастье все же произошло, то жизнь ребенка зависит от быстроты оказания медпомощи.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
В силу своей гиперподвижности, любознательности, беспечности дети травмируются часто. Родителям необходимо контролировать поведение своих малышей, а тех, кто уже выходит из-под их опеки, предостерегать от возможности получения травмы путем постоянных бесед. В любом случае после получения травмы ребенка должен осмотреть врач и принять решение о необходимости госпитализации.
Классификация травм
Повреждения, связанные с областью груди и живота, опасны тем, что в этих случаях происходит травмирование основных жизненных органов человека – сердца, легких, почек, селезенки, печени, кровеносных сосудов и т.д. Не всегда по внешнему виду можно определить тяжесть произошедшего, поскольку наряду с открытыми повреждениями существуют также и закрытые. На эти два типа их и подразделяют.
К третьему виду травм относят повреждения мягких тканей. Они наименее опасны, так как выражаются в виде ран, ушибов и гематом, и они всегда видны при визуальном осмотре. После таких травм организм ребенка восстанавливается через 4-5 дней. Хотя поверхностные повреждения считаются легкими травмами, нельзя по истечении этого периода ослаблять внимание к самочувствию ребенка, потому что иногда за ними скрываются более серьезные повреждения, связанные с внутренними органами и кровотечениями. По этой же причине ни в коем случае нельзя проводить лечение мануальной терапией, так как можно лишь усугубить состояние.
Получить закрытое повреждение ребенок может в результате удара ногой, рукой или тупым предметом, направленного в область живота и груди. Также это может быть падение с высоты или сдавливание, например, при автодорожной аварии, когда он оказывается зажатым между сиденьями автомобиля.
Для открытых повреждений характерно наличие кровотечения, так как эти травмы наступают после контакта с колющими и режущими предметами и как следствие огнестрельного ранения. Причем кровотечения бывают и наружными, и внутренними, и совместными. При открытом травмировании очень опасен гемоторакс, который представляет собой проникновение в плевральную полость крови, и пневмоторакс – попадание туда же воздуха. В осложненных случаях они присутствуют одновременно.
Признаки и симптомы получения травм груди и живота
Наличие боли является основным симптомом. Ее интенсивность зависит от степени поражения, и может характеризоваться, как терпимая при несущественном травмировании. В критических случаях отмечается болевой шок и потеря сознания.
При травме с локализацией в области живота боль может быть постоянной, неутихающей в любом положении, а через сутки даже усилиться, что свидетельствует в пользу внутреннего кровотечения и повреждения внутренних органов. Ребенок жалуется на тошноту, головокружение, нехватку воздуха. Его мучает жажда, рвота, отмечается учащенный пульс, бледность кожных покровов. При разрыве желудка и кишечника возникает опасность развития воспаления брюшины – перитонита.
В том случае, когда пострадала область груди, имеются повреждения мягких тканей, кроме боли отмечается кашель, свист при вдохе, затрудненное дыхание. Кожные покровы бледнеют или синеют, а при гемотораксе из раны выделяется пенящаяся кровь. Полученные повреждения в некоторых случаях оказываются следствием таких механических травм, как перелом ключицы или ребра.
Отягощается состояние ребенка при наличии одновременного травмирования области живота и грудной клетки. Поэтому так важно особенно в таких тяжелых случаях быстро доставить ребенка в лечебное учреждение.
Чем помочь ребенку до приезда медиков
При получении ребенком травмы любой степени тяжести важно не растеряться и правильно повести себя. От того, как будет оказана первая помощь, зависит не только здоровье, но порою и жизнь ребенка.
Стараясь не нанести дополнительных повреждений, нужно аккуратно снять стягивающую одежду, чтобы ребенок мог свободно дышать. Для этого снимают свитер и ремень на брюках, расстегивают блузку или рубашку. Если ребенок в сознании, то нужно посадить его, а колени согнуть. При бессознательном состоянии следует попытаться придать ему такую же позу, а голову при этом повернуть набок. До прибытия медиков нужно следить за дыханием и пульсом.
В том случае, когда имеется наружное кровотечение желательно наложить стерильную повязку. Таким же образом поступают и при подозрении на пневмоторакс. Косыночную повязку накладывают для купирования боли при переломе ключицы или ребер.
И самое важное – обязательно госпитализировать ребенка.
Что такое пупочная грыжа у взрослых? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапов М. А., онколога со стажем в 16 лет.
Определение болезни. Причины заболевания
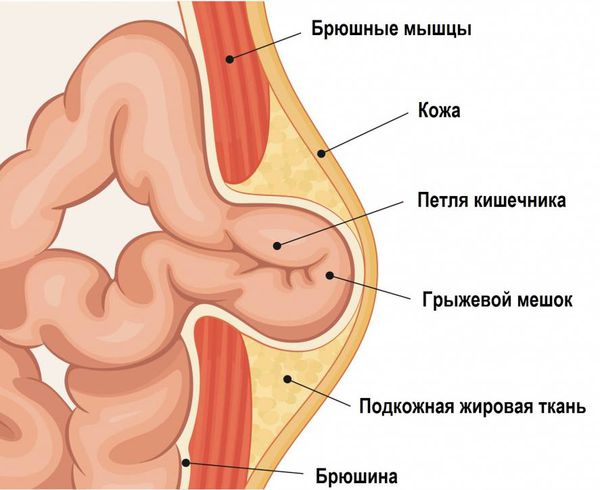
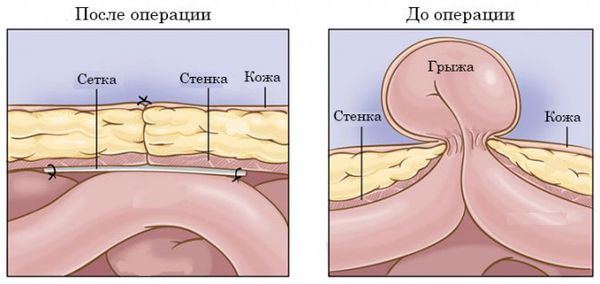
Грыжа включает в себя грыжевой мешок, грыжевой дефект (грыжевые ворота) и содержимое мешка.
Слово «грыжа» давно перешло из медицинской литературы в разговорный язык. Часто этим термином называют выпячивание внутренней камеры мяча или колеса велосипеда.
Распространённость пупочной грыжи
Причины развития пупочной грыжи
Указать какую-либо определённую причину развития пупочной грыжи невозможно. Однако выделяют две группы факторов риска: предрасполагающие и производящие.
Предрасполагающие факторы повышают риск возникновения грыжи. К ним относятся:
Производящие (провоцирующие) факторы непосредственно вызывают появление грыжи. Если у человека нет предрасполагающих факторов, грыжа может и не появиться. Чаще к производящим относят факторы, приводящие к стойкому либо резкому повышению внутрибрюшного давления:
Симптомы пупочной грыжи у взрослых
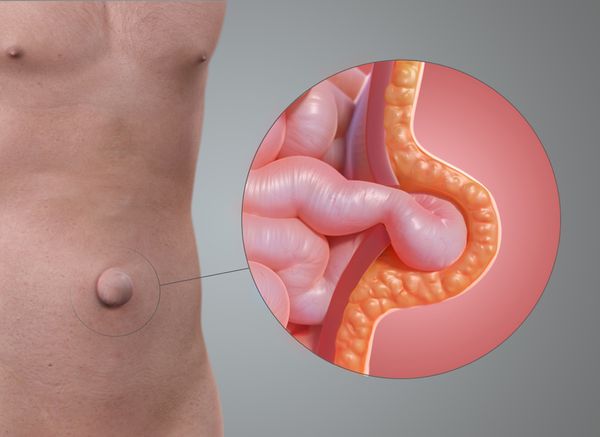
Если грыжа появляется постепенно и не вызывает боли, пациент всё равно может обнаружить её самостоятельно даже на ранних стадиях. Часто изменяется размер или форма пупка, появляется шаровидное выпячивание ниже или выше пупочного кольца. Небольшое выпячивание может появляться только в положении стоя, при натуживании или покашливании, а в расслабленном состоянии оно может «исчезать», особенно когда пациент ложится.
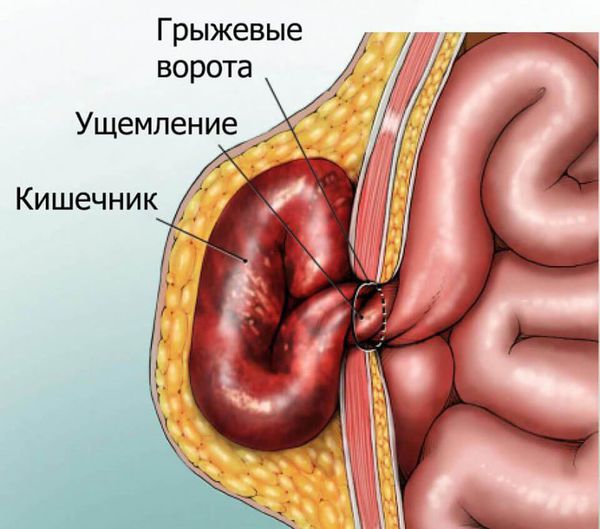
Если грыжа появилась давно, но внезапно в её области возникла резкая боль или грыжа перестала вправляться, необходимо сразу обратиться к врачу. Эти симптомы могут указывать на ущемление грыжи.
Патогенез пупочной грыжи у взрослых
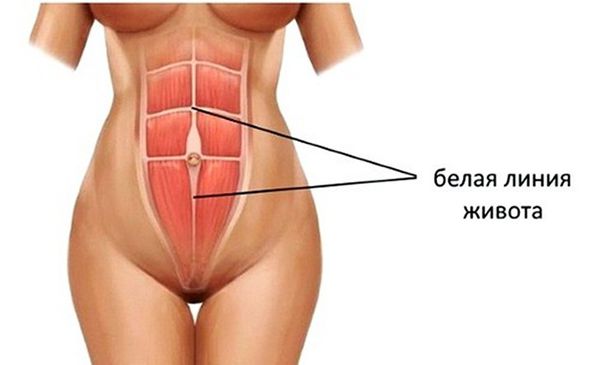
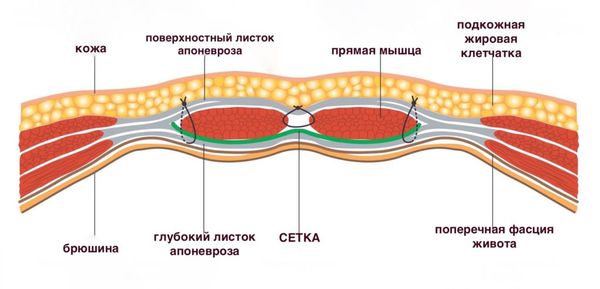
Пупок — это рубец, который образуется после перерезания пуповины. Особенность строения передней стенки живота в области пупка в том, что здесь нет такой прочной структуры, как в белой линии. В области пупка всего три слоя: кожа, рубец на месте выхода пуповины и брюшина. Это самое слабое место брюшной стенки, поэтому здесь может образоваться пупочная грыжа.
Когда повышается внутрибрюшное давление (при ожирении, беременности или подъёме тяжестей), рубцовые ткани в области пупка разрываются, и структуры брюшной полости начинают выходить под кожу через появившееся отверстие.
Грыжевые ворота под давлением внутренних органов постепенно расширяются. Если сначала в появившийся дефект может выходить только жировая ткань, лежащая позади мышечного каркаса (предбрюшинная клетчатка), то при увеличении грыжевых ворот выходят пряди большого сальника, петли тонкой и толстой кишки и даже стенка желудка. Стенка желудка может выпячиваться при сочетании двух факторов: больших грыжевых ворот (более 10 см) и больших размеров желудка (например, при ожирении).
Классификация и стадии развития пупочной грыжи у взрослых
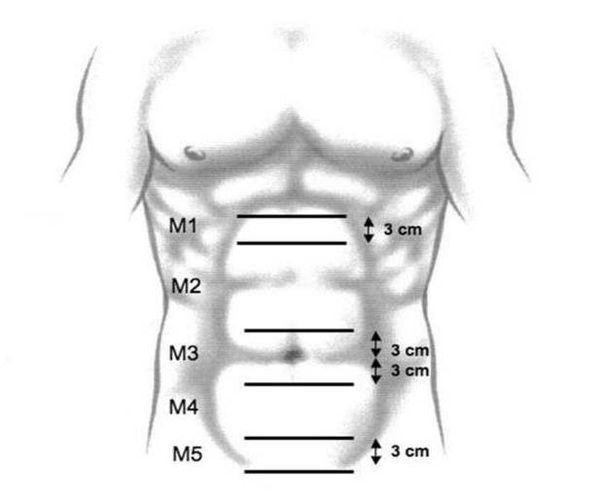
Классификация срединных грыж брюшной стенки Европейского герниологического общества (EHS):
Как видно из классификации, пупочные грыжи относятся к третьему типу.
В зависимости от происхождения пупочные грыжи могут быть врождёнными и приобретёнными. У взрослых впервые выявленная пупочная грыжа чаще всего является приобретённой.
По возможности вправить грыжу:
В зависимости от наличия осложнений:
Пупочная грыжа не имеет стадий заболевания, но если размеры грыжевых ворот более 10 см, можно рассматривать грыжу как гигантскую.
Осложнения пупочной грыжи у взрослых
Течение пупочных грыж может сопровождаться опасными для жизни осложнениями, среди которых:
Диагностика пупочной грыжи у взрослых
Обычно для диагностики пупочной грыжи врачу достаточно уточнить жалобы больного, собрать анамнез (историю болезни), а также тщательно осмотреть пациента.
Сбор жалоб и анамнеза
При опросе врач уточняет, когда появилось грыжевое выпячивание, увеличилось ли оно за последнее время, есть ли болевые ощущения в области грыжи. Уточняет наличие в анамнезе операций, особенно лапароскопических, потому что разрез для эндоскопа (камеры) делают именно в области пупка.
Если пациент жалуется, что впервые не смог вправить грыжу или у него внезапно появились боли в области выпячивания, врач должен обязательно узнать точное время появления жалоб. Необратимые изменения в стенке кишки после ущемления начинаются уже в первые три часа после нарушения кровоснабжения.
После опроса врач осматривает пациента «с головы до ног», а не только зону грыжевого выпячивания. Как правило, грыжу осматривают в последнюю очередь.
При осмотре грыжи хирург обращает внимание на такие параметры:
Врач обязательно осматривает другие возможные места выхода грыж — паховые области, белую линию и боковые отделы живота. В клинической практике иногда встречаются случаи, когда у одного пациента одновременно обнаруживаются пупочные и паховые грыжи, в том числе двусторонние, однако точных данных о распространённости такого состояния нет.
Попытки врача вправить содержимое грыжи должны быть аккуратными, без сильного давления. Если установлено ущемление, то вправлять грыжу не рекомендуется, это может привести к травме ущемлённого органа. В этом случае необходимо экстренно провести операцию.
Инструментальная диагностика
Инструментальные методы исследования относятся к вспомогательным. При плановом лечении пупочных грыж без ущемления они, как правило, не требуются.
Ультразвуковое исследование (УЗИ). Может применяться, чтобы уточнить содержимое грыжевого мешка или оценить кровоснабжение в случае ущемления. Также с помощью УЗИ можно определить точный размер грыжевых ворот. При ложном ущемлении УЗИ необходимо, чтобы установить точный диагноз и определить тактику лечения.
Колоноскопия и гастроскопия. Обязательно проводятся при обследовании пациентов старше 50 лет, чтобы исключить наиболее частые злокачественные образования ЖКТ: рак толстой кишки и желудка. Наличие рака никак не связано с развитием грыжи, но он может повлиять на тактику лечения.
Дифференциальная диагностика
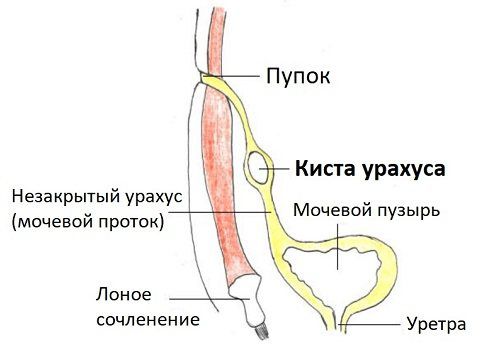
Пупочную грыжу нужно отличать от других заболеваний:
Лечение пупочной грыжи у взрослых
Цели хирургического лечения:
Лапароскопическая операция считается малоинвазивным хирургическим вмешательством. Она выполняется с помощью видеокамеры и специальных инструментов. Хирург видит на мониторе операционное поле и контролирует все свои действия в процессе операции. При лапароскопии период пребывания в стационаре сокращается до 2–3 суток.
При грыже больших размеров чаще всего возможна только открытая операция под эндотрахеальным (общим) наркозом. Хирург делает протяжённый разрез живота, выделяет грыжевой мешок, помещает органы и ткани из грыжевого мешка в брюшную полость, удаляет избыточные стенки грыжевого мешка и после этого ушивает ткани. Если грыжевые ворота более 2 см, всегда устанавливается сетчатый протез. После такой операции пациент находится в отделении от 1 – 2 суток до недели.
При операции на ущемлённой грыже хирург сначала тщательно осматривает содержимое грыжевого мешка и определяет его жизнеспособность. Если содержимое ущемлённой грыжи вправилось в брюшную полость до того, как врач сделал разрез, то необходимо осмотреть содержимое живота, найти ущемлённые органы и оценить их состояние. При омертвении стенки кишки или её перфорации (разрыве) поражённая часть органа удаляется. После этого хирург ушивает грыжевые ворота. Сетчатый имплант не ставится из-за высокого риска нагноения раны и отторжения сетки. Его могут установить позже, когда стихнет воспаление или грыжа появится снова.
При нагноении содержимого грыжи (флегмоне грыжевого мешка) разрез на животе обычно выполняется не над грыжей, а немного дальше. После этого содержимое мешка изолируется: ущемлённая кишка иссекается, область грыжевых ворот ушивается со стороны брюшной стенки. На следующем этапе хирург удаляет грыжевой мешок с содержимым или вскрывает грыжу и отмывает полость от гноя и отмерших тканей. Сетчатый имплант при таком осложнении не устанавливается. Его могут установить позже, когда стихнет воспаление или грыжа появится снова.
Если ущемлённая грыжа самостоятельно вправилась до того, как пациента доставили в операционную, необходимо наблюдать за больным в течение суток, чтобы убедиться, что нет омертвения ущемлённых органов и перитонита. Если пациент чувствует себя хорошо и нет признаков перитонита, рекомендуется провести плановую операцию по удалению грыжи.
Реабилитация после удаления грыжи
Чтобы пациент восстановился после операции как можно быстрее, ему рекомендуется:
Возможные осложнения операций
Лечение пупочной грыжи у беременных
Общепринятых клинических рекомендаций по лечению грыж у беременных не существует, но можно выделить три ключевых положения:
Прогноз. Профилактика
Профилактика пупочной грыжи
Чтобы избежать образования пупочной грыжи, следует придерживаться некоторых правил: